ЛЕЧЕНИЕ. В случае продолжающегося обильного кровотечения и тяжелого общего состояния проводят необходимые реанимационные мероприятия и осуществляют временный
В случае продолжающегося обильного кровотечения и тяжелого общего состояния проводят необходимые реанимационные мероприятия и осуществляют временный гемостаз (жгут, сдавливающая повязка, тампонада раны, пальцевое и инструментальное пережатие сосуда).
Накладывать кровоостанавливающие зажимы на сосуды в ране с целью временной остановки кровотечения следует осторожно, учитывая опасность раздавливания артерии и рядом лежащих нерва и вены.
При невозможности временной остановки внутреннего кровотечения следует срочно переливать кровь, декстраны и одновременно предпринимать хирургическое лечение. При продолжающемся кровотечении оперативное вмешательство нельзя откладывать до улучшения гемодинамики за счет трансфузии крови и других средств.
Необходимые для точной диагностики исследования, в частности рентгенологические, следует проводить одновременно с лечебными мероприятиями, чтобы они не являлись причиной задержки операции. Обследование пострадавшего должно быть направлено также на выявление соче-танных и комбинированных повреждений.
Снятие жгута с конечности через 2—3 ч после его наложения может вызвать тяжелый токсемический шок (синдром включения, постишемиче-ский синдром). Поэтому окончательному снятию турникета должны предшествовать венепункция или венесекция, переливание растворов бикарбоната натрия, гипертонического раствора глюкозы с инсулином, дек-странов.
При типичной клинической картине повреждения магистральных сосудов вопрос о необходимости хирургического вмешательства не вызывает сомнения. Показаниями к экстренной операции являются: продолжающееся кровотечение, острый тромбоз артерий с выраженной ишемией конечности (наличие чувствительно-двигательных нарушений), пульсирующая гематома и травматическая ампутация конечностей (Д. М. Князев, 1975). Однако необходим индивидуальный подход к выбору объема операции и последовательности выполнения лечебных мероприятий у каждого конкретного больного. Сочетание необратимых ишемических поражений тканей конечности с тяжелым состоянием больного и повреждением других органов является показанием для первичной ампутации конечности.
У больных с тяжелой ишемией конечности возможность выполнения восстановительной сосудистой опе- рации должна определяться не временем, прошедшим от начала катастрофы, а состоянием больного и тканей в зоне ишемии и повреждения (М. Д. Князев, 1975). Восстановительная операция может быть эффективной в самые различные сроки с момента травмы — от нескольких часов до нескольких суток. Такое решение вопроса имеет принципиально важное значение, так как предполагает индивидуальное решение в зависимости от степени ишемического повреждения тканей конечности. Однако в клинической практике фактор времени всегда учитывают при оценке степени ишемии.
В оценке степени тяжести ишемии конечности и в определении предельно допустимых сроков ее продолжительности до развития «критического состояния обмена» (Г. Н. Захарова, 1975), при котором после восстановительной операции на сосуде еще возможно обратное развитие имеющихся ишемических нарушений в конечности, до настоящего времени не разработаны четкие критерии. По мнению большинства авторов, наиболее благоприятные исходы восстановительных операций наблюдаются в сроки до 6 ч с момента травмы магистральных артериальных сосудов с нарушением кровотока и развитием тяжелой ишемии. В настоящее время общепризнано, что любые восстановительные операции, произведенные позже 8—10 ч после травмы, при развившейся контрактуре, отеке мышц, дают плохие результаты и чреваты развитием тяжелой, нередко смертельной, интоксикации. Операции, выполненные через 10—12 ч после повреждения, не обеспечивают восстановления жизнедеятельности поврежденной конечности (Б. Д. Комаров, В. Л. Ле-менев, 1975).
Поздние операции можно производить у молодых пациентов при отсутствии тяжелых сочетанных повреждений и при условии применения методов борьбы с постишемическими расстройствами.
Эффективность предложенных методов борьбы с регионарной ишемией должна быть еще детально изучена в клинике. Изолированную регионарную перфузию в настоящее время считают эффективным способом удаления токсических веществ из ишеми-зированной конечности. Перспективным является сочетание изолированной регионарной перфузии с одновременным включением в замкнутую систему аппарата «искусственная почка» (И. П. Хмелин, 1975; Г. Н. Захарова, 1975). Однако эти методы пока не внедрены в клиническую практику.
Перспективно временное шунтирование артерии с помощью пластмассовых трубок. Метод имеет следующие преимущества: раннее восстановление кровообращения в конечности, предупреждение развития дальнейших ишемических изменений во время операции; возможность более точной оценки состояния тканей при хирургической обработке раны с иссечением нежизнеспособных тканей, фиксацией переломов костей и сшиванием нервов; возможность восстановления поврежденных вен до восстановления артерии; окончательная артериальная реконструкция может быть выполнена почти без прерывания кровотока (Eger с соавт., 1971). Показания к применению временного шунтирования: повреждение артерий в сочетании с травмой других тканей конечности; поздние восстановительные операции на сосудах (после 6 ч); повреждение сосудов двух конечностей; сочетанные повреждения, когда восстановление сосудов не является первоочередной задачей; с целью выиграть время для вызова ан-гиохирурга или проведения противошоковых мероприятий, когда восстановительная операция на сосудах не может быть выполнена своевременно из-за тяжелого состояния больного (Ю. В. Новиков с соавт., 1975; Eger с соавт., 1971, и др.).
Пластмассовую трубку, лучше силиконовую, вводят в оба конца по- врежденной артерии после освобождения ее от тромботических масс. С целью предупреждения свертывания крови в трубке вводят адекватную дозу гепарина в вену или артерию и растворы декстранов.
Перед включением конечности в кровоток, с целью уменьшения опасности развития постишемического синдрома при тяжелой ишемии конечности, рекомендуется проводить промывание сосудистого русла шприцем по системе артерия — вена теплым физиологическим раствором с добавлением гепарина. Показано кровопускание из сопутствующей вены. Эти мероприятия в определенной степени обеспечивают удаление токсических продуктов метаболизма, а также микротромбов, образующихся в венах. У больных с тяжелой ишемией конечности показана широкая фасциотомия на голени.
Сочетанные повреждения конечностей относятся к числу наиболее трудно поддающихся лечению и опасных видов травмы. Большинство пострадавших госпитализируют в травматологические и хирургические отделения. Между тем нередко травматологи не имеют достаточной подготовки в вопросах диагностики и хирургической тактики при сосудистых травмах, а также не владеют необходимыми техническими навыками. Процент вторичных ампутаций по поводу ише-мической гангрены при подобных повреждениях очень высокий. Восстановление целости сосудов является важнейшим этапом лечения.
При наличии перелома костей целесообразно выполнить остеосинтез до восстановления магистрального кровотока. Прочное скрепление костных фрагментов облегчает выполнение последующих этапов восстановительной операции и обеспечивает иммобилизацию. В случае тяжелой ишемии конечности вначале промывают сосудистое русло по системе артерия — вена и применяют временное шунтирование через силиконовую трубочку, после чего выполняют остеосинтез.
До настоящего времени дебатируется вопрос о первичном остеосинтезе при открытых переломах костей и о первичном шве нерва. Перспективным является использование в таких случаях методов внеочагового компрессионного остеосинтеза. Первичный шов нерва мы применяем при резаных, колотых ранениях, а также других повреждениях, если нет массивного повреждения мягких тканей.
Число тяжелых травм конечностей в последние годы возрастает. Травматические ампутации конечностей , неполные отрывы их наблюдаются не так уж редко. Случаи травматической ампутации конечностей без обширного размозжения проксимального и дистального сегментов следует рассматривать как крайнюю степень сосудистого повреждения, при котором возможна реплантация конечности (Б.Д.Комаров, В. Л. Леменев, 1975).
Показания к реплантации верхней конечности и к восстановительным операциям на сосудах в случае тяжелых поражений, в том числе ишемиче-ского характера, более широкие, чем при травмах нижних конечностей. Из-за относительно большей мышечной массы и более частого развития необратимого ишемического повреждения тканей травмы магистральных артерий нижних конечностей являются значительно более опасными в аспекте развития тяжелого постишемического синдрома, чем аналогичные повреждения артерий верхних конечностей.
Применение операционного микроскопа и других оптических увеличивающих устройств, микрохирургической техники, специального инструментария и шовного материала открывает новые возможности в развитии проблемы реплантации отторгнутой верхней конечности, пальцев и кисти. Накопленный к настоящему времени опыт в нашей стране и за рубежом позволяет считать эти операции весьма перспективными (Б. Б. Петровский, В. С. Крылов, 1976, 1977; Biemer, Duspiva, 1976; O'Brien, 1976, и др.). Операция реплантации верхней конечности, кисти и пальцев показана при их травматическом отрыве или ампутации по гильотинному типу без обширного повреждения костей и мышц при условии, если период ишемии не превышает 6—8 ч. Важным средством сохранения жизнеспособности отторгнутой конечности является ее охлаждение — поверхностное или перфузия через сосуды холодными растворами. Период ишемии при условии холодовой консервации (для пальцев) может быть продлен до 10 ч (Б. В. Петровский, В. С. Крылов, 1976, и др.).
Лучшие в функциональном отношении результаты реплантации наблюдаются у больных, возраст которых не превышает 40 лет.
Реплантация пальцев может быть выполнена только при условии применения операционного микроскопа, специального инструментария, шовного материала и микрохирургической техники. Для выполнения операции реплантации верхней конечности на уровне запястья, предплечья, плеча необходима высокая квалификация хирургов и анестезиолога.
Важным условием успешного выполнения операции является также использование увеличивающих оптических устройств при наложении швов на сосуды и нервы.
При относительно легких повреждениях, не сопровождающихся выраженными изменениями тканей, хирургическая тактика также должна быть активной и экстренной. Операцию следует произвести до развития выраженного болевого синдрома и признаков глубокой ишемии. Раны, расположенные в проекции магистральных сосудов, подлежат обязательной хирургической обработке с ревизией сосудистого пучка, чтобы исключить предполагаемое повреждение сосудов. Для облегчения нахождения концов поврежденных сосудов и тщательной ревизии целесообразно произвести широкое рассечение тканей.
В сомнительных, сложных в диагностическом отношении случаях, необходимо использовать максимально широко ангиографическое исследование, а также операционную ревизию сосудов.
Повреждения мелких артерий предплечья и голени по возможности следует реконструировать, однако при отсутствии выраженной ишемии, в условиях инфицированной раны ограничиваются лигатурной операцией.
Четкие показания и противопоказания к восстановлению магистральных сосудов в зависимости от степени инфицирования раны еще не установлены. Противопоказана восстановительная операция на сосуде в гнойной ране (М. Д. Князев, О. С. Белорусов, 1975). Часто повреждение сосудов сочетается с открытыми переломами или инфицированными ранами. В таких случаях, как показывает клинический опыт, восстановление кровотока также необходимо и дает неплохие результаты. Важнейшей проблемой является предупреждение осложнений на фоне нагноения послеоперационной раны с вовлечением в процесс глубоких тканей вокруг сосудов, в первую очередь — вторичных арро-зивных кровотечений. Поиски средств профилактики этого тяжелого осложнения весьма актуальны.
В нашей клинике (В. Г. Тупикин, 1975) изучена эффективность циа-накрилатного клея как средства профилактики аррозивных кровотечений. Экспериментальные исследования показали, что обработка сосудистого шва и прилегающих участков стенки сосуда клеем МК-6 в сочетании с подкреплением этой зоны фасциальной манжеткой предупреждает развитие аррозивного кровотечения при глубоком нагноении раны. Клей МК-6 не вызывает заметных изменений в стенке кровеносного сосуда типа реакции на инородное тело. При использовании клея МК-6 в сочетании с дополнительным подкреплением области сосудистого шва фасциальной манжеткой у больных в ходе операций на магистральных кровеносных сосудах значительно снижается число арро-зивных кровотечений при глубоких нагноениях. Механизм защитного действия цианакрилатного клея заключается в том, что образующаяся полимерная пленка повышает прочность и устойчивость сосудистого шва, изолируя его от непосредственного воздействия повреждающих факторов гнойного очага и создает благоприятные условия для заживления.
Лечение повреждений грудной аорты, сосудов брюшной полости и за-брюшинного пространства представляют трудную проблему. Трудность состоит также в том, что далеко не всегда имеются условия для выполнения операции и оперативное вмешательство может произвести только хирург соответствующей квалификации. В таких случаях вмешательство может быть ограничено временной остановкой угрожающего жизни кровотечения путем пальцевого или инструментального прижатия раны сосуда и необходимо вызвать выездную специализированную бригаду ангио-хирургов для оказания квалифицированной хирургической помощи.
Техника операций при повреждениях артериальных сосудов.Первый этап операции — выделение артерии выше и ниже места повреждения и наложение на нее сосудистых зажимов или турникетов. При повреждении крупных артерий и продолжающемся кровотечении или большой гематоме вначале следует выделить артерию на протяжении, проксимальнее места ее повреждения. Например, при травме бедренной артерии в верхней трети бедра выделяют и пережимают наружную подвздошную артерию, при ранении подмышечной артерии выделяют подключичную артерию. Затем производят ревизию сосудов непосредственно в области повреждения доступом через рану при открытых повреждениях или типичным доступом к соответствующему сегменту сосуда при закрытых повреждениях. Если при этом продолжается или возобнов-
ляется кровотечение, сосуды пережимают в ране пальцем и продолжают выделение их с целью последующего инструментального пережатия проксимальнее и дистальнее повреждения. Можно также временно наложить жгут на конечность. После остановки кровотечения производят тщательную ревизию сосудов, нервов, костей и мягких тканей. Важно правильно оценить характер и степень повреждения артерии, особенно при непроникающих (тупых) повреждениях, определить наличие и распространенность продолженного тромбоза в восходящем и нисходящем направлениях. При тупых травмах повреждение внутренней стенки сосуда может быть значительно больше выражено, чем наружной оболочки. Поэтому в сомнительных случаях следует произвести артериотомию и ревизию.
При осложнении травмы тромбозом выполняют тромбэктомию из проксимального и дистального концов поврежденной артерии. Тромбы удаляют с помощью баллонных катетеров, которые позволяют удалить тром-ботические массы даже из сосудов малого диаметра голени и предплечья. Могут быть использованы и другие методы тромбэктомии: ретроградное вымывание тромбов через дистальные сосуды, выдавливание тромботиче-ских масс. Успех операции во многом зависит от радикальности удаления тромбов из периферических сосудов.
При резко выраженном спазме поврежденной артерии для дилата-ции ее могут быть использованы баллонные катетеры, нагнетание раствора новокаина и физиологического раствора с гепарином. Целесообразно также инфильтрировать раствором новокаина мягкие ткани вокруг сосуда.
Основным видом оперативных вмешательств при ранениях артериальных сосудов является боковой или циркулярный ручной шов (рис. 164). При боковых (пристеночных) ранениях артерий без признаков контузии ее стенки применяют боковой, преиму-
_____________________________369 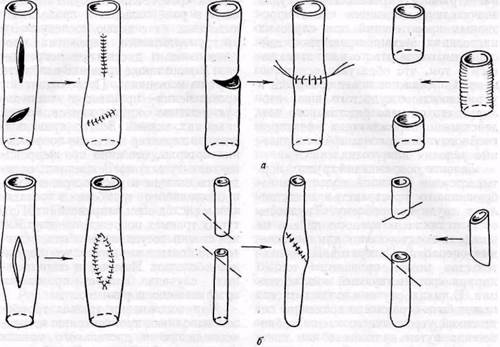
Рис.164.Виды оперативных вмешательств при ранениях артериальных сосудов крупного (а) и среднего или малого (б) диаметра (объяснение в тексте)
щественно поперечный шов, если он не вызывает сужения просвета сосуда, или пластику венозной заплатой с целью предупреждения стенозирова-ния просвета сосуда.
При полном перерыве артерии и контузии ее краев или небольших дефектах стенки иссекают края или сегмент артерии с наложением циркулярного термино-терминального шва. При сшивании сосудов среднего и малого диаметра используют технику скошенного анастомоза с целью предупреждения его сужения.
Важным условием при наложении циркулярного шва является отсутствие натяжения сосуда. С этой целью иногда производят мобилизацию проксимального и дистального концов поврежденного сосуда с перевязкой мелких боковых ветвей, а также создают флексионное положение в смежных суставах конечности.
При повреждении артерии на протяжении более 3—4 см необходимо
замещение дефекта аутопластическим или сосудистым протезом. Для замещения артерий конечностей среднего и малого калибра используют ауто-вену обычно той же конечности. Для пластики крупных артерий (подвздошных, сонной, подключичной) при закрытых травмах применяют синтетические сосудистые протезы.
В условиях инфицированной раны и значительной травмы окружающих мягких тканей следует избегать применения синтетических протезов из-за опасности их инфицирования с последующими тяжелыми осложнениями. Аутовену можно применять также при восстановлении крупных сосудов.
С целью предупреждения тромбоза сосудов во время наложения шва в артерию или в вену вводят гепарин (обычно 5000 ЕД). После наложения сосудистого шва к артерии прикладывают салфетку, смоченную теплым физиологическим раствором. Это создает условия для гемостаза по линии швов. Если кровотечение продолжается, через 4—5 мин накладывают дополнительные единичные швы. После наложения сосудистого шва проверяют наличие пульсации сосуда дистальнее шва и вводят в артерию или в вену но-шпу или папаверин.
Повреждения магистральных вен конечностей.Чаще наблюдаются со-четанные повреждения вен и артерий. Повреждения вен довольно часто наблюдаются при закрытой травме конечностей (Н. С. Костин, 1969). Хирургическая тактика и способы лечения вен недостаточно четко определены. До недавнего времени необходимость перевязки поврежденной вены не вызывала сомнений. Клинический опыт показывает, что венозный стаз может привести к развитию восходящего тромбоза артерий (Branzeu с соавт., 1966), а резко выраженная венозная недостаточность может явиться причиной омертвения конечности, особенно после ее реплантации (В. А. Корнилов, Г. А. Костюк, 1975). Перевязка магистральной вены, особенно в случае резко выраженной ишемии конечности, даже при восстановлении полноценного артериального кровотока, значительно ухудшает обратное развитие ишемии, приводит к нарушению оттока крови и может рефлекторно или механически, вследствие резко выраженного отека тканей и сдавления капилляров, вызвать тромбоз артерии в области шва.
В настоящее время необходимость восстановления вен при сочетанных артерио-венозных и изолированных повреждениях вен не вызывает сомнения. При невозможности восстановления повреждения вен, в случае выраженного венозного стаза, и особенно при длительной ишемии, рекомендуется производить широкую фасциотомию с целью улучшения оттока по мелким венозным ветвям (В. А. Корнилов и Г. А. Костюк, 1975; Rich, 1969, и др.).
Идеальным способом восстановления поврежденных вен является на-
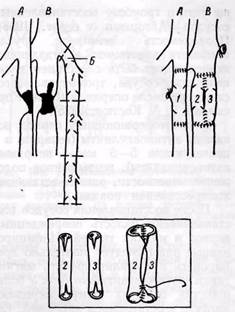
Рис. 165. Методы замещения дефекта глубоких магистральных вен при их повреждении с использованием аутовенозных трансплантатов:
А — бедренная артерия; Б — большая подкожная вена бедра; В — бедренная вена
ложение бокового или циркулярного шва. Для замещения дефекта глубоких магистральных вен могут быть использованы аутовенозные трансплантаты (рис. 165). Однако результаты применения свободной аутовено-пластики пока что неутешительны. Важное значение имеет полное освобождение венозного русла от тромбов, которые особенно часто образуются в мелких и даже крупных венах при травмах с массивным повреждением тканей, а также вследствие тяжелой ишемии. Восстановление магистрального венозного кровотока при обширных и сочетанных повреждениях конечностей приобретает особенно большое значение. Для наложения на вену шва целесообразно применять сосудосшивающие аппараты. Циан-акрилатный клей способствует лучшей герметизации шва.
Данные флебографии, выполненной в отдаленные сроки после восстановления вен, свидетельствуют чаще всего о тромбозе восстановленных сосудов (Auroussan с соавт., 1968). Проходимость венозного русла в области анастомоза в отдаленный период может быть следствием река-нализации сосуда, тромбировавшего-ся вскоре после операции (В. А. Корнилов и Г. А. Костюк, 1975).
В послеоперационный период показаны антикоагулянты (гепарин, а в последующие 5—6 мес — непрямые антикоагулянты), возвышенное положение конечности, раннее вставание, компрессионная повязка.
После восстановления сосудов восстанавливают целость поврежденных нервов и мягких тканей. Инфицированные раны следует тщательно дренировать и инфильтрировать мягкие ткани раствором антибиотиков. У большинства больных рану закрывают наглухо с оставлением дренажей. Если в результате травмы возникает кожный дефект, его закрывают перемещенным кожным лоскутом или свободным кожным трансплантатом.
В послеоперационный период важно предупредить возможное снижение артериального давления, проводить мероприятия для профилактики и коррекции постишемических расстройств (синдром включения). Успешный исход операции во многом зависит от адекватного возмещения кровопоте-ри. Даже кратковременное падение артериального давления может привести к развитию тромбоза восстановленного сосуда.
В случае поздней операции на артериях при выраженной ишемии конечности и опасности развития ее отека следует произвести широкую фасциотомию на голени (или предплечье). Раны кожи не закрывают, что обеспечивает отток тканевой жидкости. Ранняя, своевременно выполненная фасциотомия способствует сохранению конечности.
Антикоагулянтную терапию гепарином в послеоперационный период назначаем избирательно. Считаем показанной применение ее после операций, выполненных в поздние сроки
после травмы, у больных с тяжелой ишемией, при сочетанных повреждениях артерий и вен, массивной тупой травме мышц.
Повреждения сосудов шеи и средостения.Травмы крупных артерий и вен шеи и средостения отличаются тяжелым течением и последствиями, что обусловливает необходимость срочного оперативного вмешательства с целью гемостаза, устранения закупорки сосудов и сдавления жизненно важных органов. При ранении в области шеи с повреждением крупных сосудов шейного разреза может быть недостаточно для контроля кровотечения и возникает необходимость в обнажении внутригрудных сосудов. Это обстоятельство также обосновывает особенности лечения повреждений сосудов шеи и средостения. Шейно-средостенные ранения сосудов возникают при колото-резаных и огнестрельных ранах, при переломах и во время операции остеосинтеза ключицы, при тяжелых закрытых травмах груди. Фактор времени является очень важным при этих повреждениях, так как пострадавшие умирают в первые часы после травмы или на операционном столе от кровопотери и шока.
Выбор оптимального хирургического доступа к сосудам, обеспечивающего адекватное и быстрое их обнажение выше и ниже места повреждения с целью контроля кровотечения, имеет очень важное, иногда решающее значение для успешного хирургического лечения.
В зависимости от локализации и характера повреждения сосудов можно применять шейные, грудные или комбинированные шейно-грудные доступы (см. рис. 41).
Адекватное обнажение сонных артерий и яремных вен на шее достигается через передний разрез по ходу грудино-ключично-сосковой мышцы. При этом для контроля проксимального конца сосуда бывает необходимым пересечение грудной и нередко ключичной головок грудино-ключично-сосковой мышцы через дополни- тельный поперечный надключичный разрез. При боковом повреждении сосудов в области шеи шейного разреза обычно бывает достаточно. При полном повреждении, для проксимального контроля, как правило, необходим шейно-грудной доступ (Imamo-glu с соавт., 1967).
Для обнажения подключичной артерии используют надключичный доступ. Резекция ключицы не намного улучшает доступ по сравнению с обычным надключичным (Imamoglu с соавт., 1967).
Для обнажения грудного и среднего отделов подключичной артерии применяют шейно-грудной доступ с частичной стернотомией и то-ракотомией в III, IV межреберье (Seenburg и Ravitch, цит. по Ив. Генов с соавт., 1973), передне-боковая торакотомия, срединная стерно-томия.
При повреждении крупных сосудов у основания шеи, дуги аорты и ее ветвей, а также сопровождающих их крупных вен рекомендуется применять срединную стернотомию (Imamoglu с соавт., 1967, и др.).
Срединная стернотомия имеет следующие преимущества по сравнению с цервикоторакотомией в сочетании с частичной стернотомией: доступ можно начинать снизу, в то время как кровотечение вверху контролируют путем пальцевого прижатия; края раны разводят обычным ранорасши-рителем и сразу же доступными становятся безымянная вена, дуга аорты и ее крупные ветвиу доступ может быть выполнен быстро; при необходимости можно рассечь плевру или дополнить доступ передней торако-томией; послеоперационное дренирование осуществляется легко.
При закрытом повреждении грудной аорты в области перешейка вследствие закрытой травмы применяют чресплевральный доступ слева по IV или V межребер ью.
Решение вопроса о доступе представляет большие трудности в случае, когда точно неизвестно, повре-
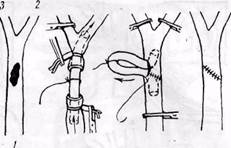
Рис. 166. Использование временного внутреннего шунтирования с помощью пластмассовой трубки при повреждении общей (/) или внутренней (2) сонных артерий; 3 — наружная сонная артерия
ждены ли сосуды средостения. Однако, если рана у основания шеи массивно кровоточит и рентгенологически определяется расширение тени средостения или при наличии признаков пневмо- и гемоторакса, рекомендуется применять срединную стернотомию с пальцевым контролем кровотечения. При необходимости можно комбинировать шейные разрезы со срединной стернотомией.
При повреждении только вен можно применять компрессионную повязку (Silen, Spicker, 1965).
Восстановление артерий шеи осуществляют путем наложения сосудистого шва, аутовенозной заплаты. Для замещения подключичной артерии применяют сосудистые протезы. Однако при инфицированных открытых повреждениях надо избегать аллопластики. Следует сохранять при восстановлении сосуда позвоночную артерию или реплантировать ее. При восстановлении общей или внутренней сонной артерии применяют технику бокового и циркулярного швов или боковой венопластики с использованием временного внутреннего шунтирования (рис. 166).
Техника шва грудной аорты представлена на рис. 167. При колотых ранах грудной аорты или возникших вследствие разрыва ее в случае тупой травмы лечение иногда может быть успешным без применения искусст- 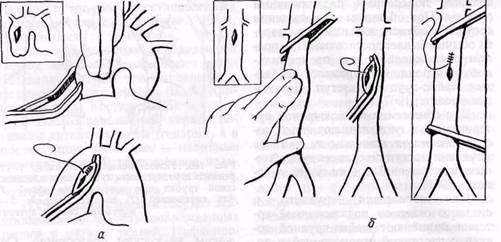
Рис. 167.Техника шва грудной (а) и брюшной (б) аорты при повреждении ее стенки (объяснение в тексте)
венного кровообращения и обходного шунтирования (Ochsner, Zuber, 1963). Вначале осуществляют пальцевое прижатие раны аорты, затем боковое отжатие с последующим наложением шва.
Подключичная вена может быть перевязана без серьезных последствий, однако необходимо по возможности стремиться к ее восстановлению.
Повреждения крупных абдоминальных сосудов.Повреждения брюшной аорты, нижней полой вены и их ветвей обычно являются следствием огнестрельных, колотых ранений и закрытой тупой травмы живота. Экстренность и сложность лечения этих травм обусловлены массивным кровотечением в брюшную полость или за-брюшинное пространство. Для успеха лечения важны быстрая диагностика повреждения, быстрый контроль кровотечения хирургическим способом (пальцевое или инструментальнее прижатие раны сосуда) и возмещение кровопотери. Реанимационные мероприятия и оперативное вмешательство выполняют одновременно. В необходимых случаях и при сомнительном диагнозе, если позволяет состояние пострадавшего, применяют лапароцен-тез, лапароскопию.
Доступ осуществляют через полную срединную лапаротомию. После вскрытия брюшной полости сразу же проводят временный гемостаз путем пальцевого или инструментального прижатия раны сосуда. Для пережатия крупных сосудов в брюшной полости предложен специальный окон-чатый зажим (Stone, 1972) округлой формы, что позволяет безопасно проводить его среди внутренних органов и захватывать сосуд через неповрежденную брюшину.
В случае остановки сердечной деятельности во время лапаротомии временно пережимают аорту выше почечных артерий зажимом или рукой и одновременно проводят наружный массаж сердца, гемотрансфузию и другие реанимационные мероприятия.
Buscaglia с соавторами (1969) предложил хирургическую технику, обеспечивающую быстрый доступ к поврежденной аорте, полой вене и их крупным ветвям.
При повреждении надпочечной части аорты, левой почечной и верхней брыжеечной артерий применяют доступ, представленный на рис. 168.
Брюшину пересекают между левой ободочной кишкой и задне-лате-ральной стенкой брюшины. Затем мо- 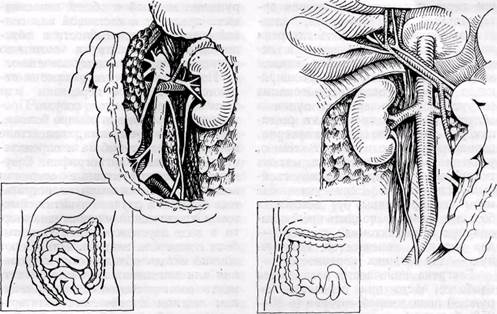
Рис. 168. Доступ к аорте, левой почечной
и верхней брыжеечной артериям (по Buscag-
lia с соавт., 1969)
билизуют медиально с отведением вправо всей левой половины ободочной кишки, селезеночного угла и части поджелудочной железы. Может быть выделена вся абдоминальная часть аорты и ее основные ветви.
При повреждении нижней полой или воротной вены мобилизуют правую половину ободочной кишки, печеночный угол, двенадцатиперстную кишку, в медиальную сторону мобилизуют головку поджелудочной железы и поперечную ободочную кишку (рис, 169). Мобилизацию органов осуществляют кпереди от почек.
При повреждении задней поверхности аорты или нижней полой вены в области почечных сосудов почку вместе с сосудистой ножкой мобилизуют медиально, после чего становятся доступными задне-боковая и задняя поверхность аорты и полой вены.
При повреждении аорты над почечными артериями аорту пережимают зажимом или рукой под диафрагмой для контроля кровотечения и
Рис. 169. Доступ к нижней полой, воротной
вене и к сосудам правой почки (по Buscag-
lia с соавт., 1969)
обнажают ее на участке повреждения. При этом лапаротомный доступ может быть дополнен разрезом по VIII межреберью (торакофренолапарото-мия) с целью выделения и пережатия аорты над диафрагмой.
Рану аорты и нижней полой вены по возможности следует ушивать при боковом отжатии зажимом Сатинско-го без полного прекращения кровотока. При восстановлении аорты и полой вены целесообразно применять самые простые методы, обычно шов. При выявлении забрюшинной непульсирующей венозной гематомы рекомендуется консервативная тактика (Buscaglia с соавт., 1969), при обширной забрюшинной гематоме — активная хирургическая тактика (Perry, 1969), вскрытие гематомы и восстановление поврежденного сосуда.
Перевязка поврежденной артерии.Магистральные артерии конечностей перевязывают при нагноении ран, большом дефекте артерии и мягких тканей. Наиболее тяжелое осложне- ние перевязки артерии — острая артериальная недостаточность, следствием которой может быть гангрена конечности. Предупреждение и лечение артериоспазма имеют важное значение. Применяют сосудорасширяющие средства, введение новокаина вокруг сосудисто-нервного пучка в области травмы, производят резекцию размозженного сегмента артерии, периартериальную симпатэктомию, удаление нежизнеспособных мягких тканей, проводят профилактику гнойных осложнений. Если указанные меры неэффективны, у некоторых больных можно выполнить прегангли-онарную симпатэктомию: грудную — для верхних конечностей, поясничную — для нижних конечностей.
Гангрена конечности развивается наиболее часто при перевязке наружной подвздошной артерии (у 20— 25% больных) и подколенной (у 10— 26% больных). При лигировании других артерий гангрена развивается реже: подключичной — у 8—9% больных, подмышечной — у 9—10%, плечевой — у 2—3%, бедренной — у 6— 10% больных.
При ранении сосудов ягодичной области наблюдаются обширные гематомы и обильное кровотечение, которое редко удается остановить тампонадой. Как показывает клинический опыт, перевязка ягодичной артерии через разрез в ягодичной области трудная, часто безуспешная и опасная операция в связи с обильным кровотечением. В таком случае следует обнажить через забрюшинный доступ по Пирогову и перевязать внутреннюю подвздошную, а по возможности и ягодичную артерии. После этого обычно удается выделить и перевязать поврежденный сосуд через разрез в ягодичной области.
Последствия повреждений сосудов.Формирование аневризм и артерио-венозных свищей, а также посттравматические окклюзии можно отнести к осложнениям и последствиям травм сосудов, главным образом в результате их консервативного лечения. На-
рушения местной и общей гемодинамики приводят к частичной или полной потере трудоспособности и обусловливают показания к возможно раннему хирургическому лечению.
Посттравматические окклюзии являются следствием перевязки или тромбоза поврежденного сосуда. Протяженность окклюзии обычно больше, чем зона повреждения, вследствие продолженного тромбоза и определяется с помощью ангиографии. Сосудистые реконструктивные операции показаны при окклюзии магистральных артерий в случае развития симптомов хронической ишемии конечности в виде перемежающейся хромоты, боли покоя или некроза. Применяют обычно методы обходного шунтирования или замещения пораженного сегмента соответственно общим принципам лечения хронических облитери-рующих заболеваний артерий. Хирургическое лечение последствий травм и тромбоза глубоких вен конечностей и таза проводят в соответствии с принципами лечения пост-тромбофлебитического синдрома.
Артериальная аневризма может появиться через некоторое время (несколько недель, месяцев) после повреждения стенки артерии. Она обычно является ложной, развивающейся из пульсирующей гематомы. Большие артериальные аневризмы вызывают сдавление и нарушение функции сопутствующих вен и нервов и опасны возможностью разрыва. В связи с этим показано как можно более раннее оперативное лечение. Лигатурные операции в настоящее время выполняют лишь на концевых артериях малого диаметра. Реконструктивную операцию осуществляют путем резекции аневризмы с восстановлением непрерывности артерии циркулярным швом или с помощью боковой и сегментарной ауто-венозной пластики.
Артерио-венозные фистулы возникают вследствие сочетанного повреждения артерий и вен. У большинства больных диагноз ставят через некоторое время после травмы, когда развиваются признаки артерио-ве-нозного сброса (систоло-диастоличе-ский шум, симптом Добровольской, симптомы нарушения венозного оттока в конечности, кардиальные симптомы в результате перегрузки сердца).
Реконструктивное лечение заключается в восстановлении непрерывности артериального русла и венозного оттока. В зависимости от характера патологии производят перевязку артерио-венозного свища, резекцию артерии с анастомозом конец в конец и боковой шов вены, резекцию артерии с аутовенозной пластикой и шов вены.
Собственные наблюдения. С 1972 по 1979 г. мы наблюдали 129 больных с закрытыми повреждениями (39) и ранениями (90) магистральных сосудов конечностей. Наиболее часто отмечались травмы бедренных артерий, затем—плечевой, подколенной и подвздошных артерий. 59 больных оперированы в ангиохирургической клинике института, 70 — выездными бригадами центра сосудистой хирургии.
Из 59 больных, наблюдавшихся в клинике института, у 24 было изолированное повреждение артерий, у 8 — повреждение магистральных артерий и вен, у 27 — сосудов и нервов, в том числе у 1 неполный отрыв верхней конечности на уровне верхней трети плеча. Выполнены следующие операции: шов сосуда — у 40 больных (боковой — у 13, циркулярный — у 27), пластика ауто-венозным трансплантатом — у 9 пациентов, перевязка артерий предплечья и берцовых сосудов — у 9 больных. Шов вены одновременно с восстановлением артерии выполнен у 8 больных. Во всех случаях применяли ручной шов синтетическими нитями на атравматической игле. Шов нерва одновременно с восстановлением сосудов применен у 24 больных.
Результаты лечения больных, оперированных в клинике, хорошие и удовлетворительные. Тромбозов ар-
териальных сосудов не было, ампута ция верхней конечности выполнена у 1 больного в связи с развившимся нагноением, некрозом тканей предплечья и аррозивным кровотечением. У 1 больного с огнестрельным ранением бедра произведена перевязка венозного шунта и подколенной артерии в связи с возникшим повторным аррозивным кровотечением.
Из 70 больных, оперированных выездными бригадами, у 30 было повреждение бедренных сосудов, у 15 — плечевой артерии, у И — подколенной, у 6 — подвздошной, у 2 — подключичной, у 2 — подмышечной артерии, у 2 — сосудов предплечья. В превалирующем большинстве случаев ангиохируг осматривал больного в поздние сроки с момента травмы, через 8—12 ч и позже. У 12 больных к этому времени уже развилась гангрена конечности, и необходимо было выполнить ампутацию конечности, 8 больным ампутацию пришлось выполнить после восстановительной операции, вследствие интоксикации и необратимых изменений конечности. В целом ампутации конечности выполнены у 28,5% больных. Умерли 5 (7,1 %) больных.
Наши наблюдения показали, что эффективность лечения травм сосудов зависит от своевременности хирургического лечения. Худшие результаты были у больных с сочетан-ными травмами сосудов, нервов и костей, а также с закрытыми повреждениями артерий, так как последние нередко распознавали поздно при развитии явлений гангрены.
У 5 больных (4 из них оперированы выездными бригадами ангиохи-рургов) был неполный отрыв верхней конечности: предплечья — у 3 и плеча — у 2 больных. Им выполнена реплантация конечности, которая оказалась успешной у 3 пострадавших.
Нами произведена успешная реплантация 3 пальцев у 2 больных с применением при наложении сосудистых анастомозов операционного микроскопа, специального инструмен- тария, тонкого шовного материала (нить 10-0) и микрохирургической техники. У одного из них был реплантирован большой палец на уровне верхней трети основной фаланги. У второго больного с травматической ампутацией циркулярной пилой 3, 4 и 5-го пальцев были реплантированы 4-к и 5-й пальцы на место 3-го и 4-го. Восстановлены по одной артерии и вене на каждый палец. Реплантированные пальцы полностью прижили.
Пути дальнейшего улучшения результатов лечения повреждений кровеносных сосудов мы видим в решении задач организации экстренной хирургической помощи при травме сосудов в районных больницах, овладении хирургами и травматологами районных, городских и областных больниц способами оперативного восстановления поврежденных сосудов,
организации в крупных промышленных городах специализированных отделений по лечению тяжелых и соче-танных травм. Необходимо более широко применять для диагностики рент-геноконтрастную ангиографию, проводить операционную ревизию сосудов в трудных для диагностики случаях, разрабатывать методы лечения сочетанных и костно-сосудистых повреждений, повреждений сосудов в условиях инфицированной раны, способ определения жизнеспособности тканей при ишемии и обширной травме мягких тканей, методы лечения «синдрома включения ишемизирован-ной конечности», а также внедрять в практику особенно реплантацион-ной хирургии прецизионную хирургическую технику, включая микрохирургию с использованием операционного микроскопа.
Дата добавления: 2015-07-18; просмотров: 1031;
