ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ. Показания к восстановительным операциям определяют в зависимости от тяжести ишемии конечности, местных условий операбельности
Показания к восстановительным операциям определяют в зависимости от тяжести ишемии конечности, местных условий операбельности, степени риска операции.
Оценку местных критериев операбельности проводят на основании данных аортоартериографии, которые уточняют во время операционной ревизии сосудов. У некоторых больных с высоким риском операции, а также с повышенной чувствительностью к йодистым препаратам мы не применяли аортографию, а показания к операции надлобкового бедренно-бедренного, подмышечно-бедренного или одностороннего аорто-бедренного шунтирования определяли на основании клинического обследования и данных операционной ревизии сосудов.
Оптимальным условием для реконструкции аорто-подвздошного сегмента является сохранение проходимости сосудов обеих бедренных артерий. При сочетанных аорто-подвз-дошных и бедренно-подколенно-бер-цовых окклюзиях показаны реконструкция аорто-подвздошного сегмента с реваскуляризацией только глубокой артерии бедра, в том числе с пластикой последней (профундопластика), а также двойная реконструкция аорто-подвздошного и бедренно-подко-ленного сегментов. Эффективность операций реваскуляризации только глубокой артерии бедра меньше, однако применение их позволяет избежать высокой ампутации.
Выбор метода восстановительной операции. В настоящее время применяют различные методы реконструкции сосудов аорто-подвздошной области в зависимости от уровня, протяженности и характера окклюзион-ного поражения артерий, а также опыта и личной точки зрения оперирующих хирургов. При настоящем изложении методов лечения мы руководствовались данными литературы с учетом тактических принципов, принятых в нашей клинике. Большинство ангиохирургов используют различные способы реконструкции, но отдают предпочтение одному из них: эндартериэктомия эвер-сионным, открытым или полуоткрытым методом (А. М. Даниленко с соавт., 1974, 1975; Dickinson с соавт., 1967; Spiro и Cotton, 1970; Inchara, 1972, и др.); резекция бифуркации аорты или шунтирование с аллопротезировани-ем (Э. О. Тюндер с соавт., 1975; De Bakey с соавт., 1960, и др.).
Клинический опыт убеждает, что не может быть универсальной операции при этой болезни, а следует руководствоваться тактикой индивидуального выбора метода операции. Показания к применению отдельных способов реконструкции определяются в зависимости от характера (полная или неполная закупорка) и протяженности поражения аорты, подвздошных и бедренных сосудов, возраста и общего состояния больного, наличия факторов риска операции. Эта точка зрения является доминирующей в настоящее время (А. В. Покровский, 1975; М. Д. Князев с соавт., 1975; А. А. Шалимов с соавт., 1975, и др.).
Методам хирургического лечения аорто-подвздошных окклюзии посвящена обширная литература. Мы ограничимся изложением тех принципов, которых сами придерживаемся.
При изолированных сегментарных, ограниченных по протяженности окклюзиях аорты, ее бифуркации или общих подвздошных артерий мы по возможности выполняем эндартери-эктомию одним из методов (полуоткрытым, открытым, эверсионным, с помощью газовой карбодиссекции и криотромбэкстрактора). По-видимому, для успеха операции имеет значение не то, какой метод эндартериэкто-мии используют, а насколько радикально и тщательно ее выполняют. При выборе техники эндартериэкто-мии стремимся сохранить, а также по возможности восстановить пульсирующий кровоток во внутренней подвздошной и других артериальных вет-
вях. Применение газовой карбодиссекции в сочетании с обычной техникой эндартериэктомии обеспечивает большие возможности сохранения коллатеральных сосудов (А. А. Шалимов с соавт., 1973; Ю. Э. Полищук, 1973; Sawyer с соавт., 1972; Taylor, 1973, и др.).
При распространенных окклюзиях аорты и подвздошных артерий, в случае резко выраженного кальцино-за или «незрелости» облитерирующего процесса, при окклюзиях, обусловленных неспецифическим аорто-артери-итом, при повторных реконструктивных операциях и в ряде других случаев считаем показанной реконструкцию с применением синтетических сосудистых протезов. Используют два метода протезирования: обходное шунтирование с проксимальным анастомозом по типу конец протеза в бок аорты или пересечение аорты (резекция бифуркации аорты) с анастомозом конец в конец. Вопрос о преимуществах и недостатках каждого из них является дискуссионным. Мы считаем целесообразным применять обходное шунтирование в случае сохранения или восстановления во время операции проходимости бифуркации аорты, общих и внутренних подвздошных артерий. При этом мы руководствуемся принципом, что во время операции следует сохранять и, по возможности, восстанавливать сформировавшиеся пути коллатерального кровотока.
При полной окклюзии бифуркации аорты, общих подвздошных артерий, поражении внутренних подвздошных артерий выполняем реконструкцию методом резекции с анастомозом протеза и аорты конец в конец.
Дистальные анастомозы выполняют обычно с общей бедренной артерией конец в бок.
У больных с язвенно-некротическими изменениями на стопе и другими гнойными очагами следует отдавать предпочтение аутопластическим методам реконструкции (эндартериэктомия, аутовенозное шунтирование), избегая по возможности исполь- зования синтетических сосудистых протезов, учитывая опасность и тяжелые последствия их инфицирования. Обработка сосудистых швов и прилегающих участков стенки сосудов клеем МК-6 в сочетании с подкреплением этой зоны фасциальной манжеткой во время операции позволяет снизить число аррозивных кровотечений при возможных глубоких нагноениях операционных ран (А. А. Шалимов с соавт., 1975).
У больных старческого возраста при тяжелых сопутствующих заболеваниях прямые реконструкции ок-клюзированных сосудов аорто-подвз-дошной области сопряжены с большим риском и высокой летальностью. Сохранение конечности при угрозе ампутации у больных с тяжелой ишемией (III, IV степень) может быть достигнуто применением менее травматичных операций — контралате-рального надлобкового бедренно-бедренного (Vetto, 1962; Papadopou-los, 1966; Sumner и Strandness, 1972, и др.) или подмышечно-бедренного шунтирования (Low, 1963, 1964; Blaisdell и Hall, 1963; Parsonnet с соавт., 1970; Stipa, 1971, и др.). Mannick (1971) сообщает об опыте подмышечно-бедренного и бедренно-бед-ренного шунтирования у 43 больных. Недостаточность функции анастомоза отмечена у 28% больных. Наибольшая опасность тромбоза шунта существует в первые 6 мес после операции. Из 27 больных, наблюдавшихся после операции свыше 1 года, тромбоз наступил лишь у 3. Операционная летальность составила 5%.
Описаны также наблюдения под-мышечно-подколенного (Low с соавт., 1972) и селезеночно-бедренного шунтирования (Ito, 1964).
Многие хирурги считают целесообразным выполнять у больных с синдромом Лериша, особенно при со-четанных поражениях периферических артерий конечностей, дополнительно к артериальной реконструкции поясничную симпатэктомию (Spiro и
Cotton, 1970; Bartos, 1973, и др.). Однако авторы не приводят объективных доказательств преимущества такого сочетания и в целом нет единой точки зрения по этому вопросу.
В нашей клинике проведено сравнительное исследование регионарного кровотока методом реографии у больных после реконструктивных операций на артериях аорто-подвздошного сегмента в сочетании с поясничной сим-патэктомией и без симпатэктомии. Исследования показали, что в группе больных, которым производили также симпатэктомию, величина реогра-фического индекса (РИ) на стопе и голени была выше, чем в группе больных, которым не выполняли симпатэктомию.
Исследование объемного кровотока флоуметрическим методом показало, что в группе больных (15 человек), которым дополнительно к реконструктивной операции выполняли поясничную симпатэктомию, кровоток по поверхностной бедренной артерии составлял 290 ± 105 мл/мин, а по глубокой бедренной — 450 ± 45 мл/ мин. В группе больных, которым симпатэктомию не применяли, объемный кровоток был равен соответственно 268 ± 54 и 294 ± 36 мл/мин.
Эти данные подтверждают целесообразность сочетания реконструктивных операций на артериях нижних конечностей с поясничной симпат-эктомией.
Доступы. Чрезбрюшинный доступ к брюшной аорте, ее бифуркации и общим подвздошным артериям при типичном синдроме Лериша является почти общепринятым. Обычно производят срединную лапаротомию от мечевидного отростка до симфиза. Применяют также поперечную лапаротомию выше или ниже пупка. Преимущества чрезбрюшинных доступов состоят в обеспечении лучшей экспозиции операционного поля, недостатки связаны с известными опасностями лапаро-томии и нарушениями функции пищеварительного канала в ранний послеоперационный период.
_____________________________. 211 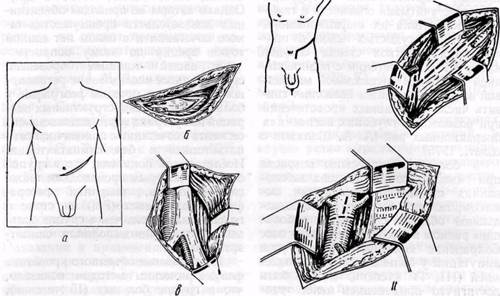
Рис. 95. Забрюшинный доступ к терминальному отделу брюшной аорты: / — по Rob (1963):
а — схема разреза; б — послойно рассечены наружная и внутренняя косые мышцы, по ходу волокон разделена поперечная мышца, частично пересечена прямая мышца живота; в — выделена аррта, еебифуркация и общие подвздошные артерии.
// — модифицированный забрюшинный доступ к супра- и субренальному отделу брюшной аорты
Сначала мы применяли срединную лапаротомию. Затем при реконструкции терминального отдела брюшной аорты и подвздешных артерий стали использовать доступ по Rob (1963) как менее травматичный.
Разрез по Rob начинают от XII ребра и продолжают до средней линии на два поперечных пальца ниже пупка. При этом пересекают частично или полностью прямую мышцу живота, рассекают и разделяют по ходу волокон мышцы передне-боковой стенки, брюшину отслаивают и отводят вместе с кишечником кнутри (рис. 95). Для более широкого выделения подвздошных артерий противоположной стороны разрез можно продлить с пересечением другой прямой мышцы живота. При окклюзии брюшной аорты доступ осуществляют слева, при односторонней окклюзии подвздошных артерий — на стороне поражения.
Выделение задней поверхности бифуркации аорты и правой общей подвздошной артерии требует осторожности
и внимания, так как может быть повреждена интимно предлежащая в этом участке левая общая подвздошная вена в месте отхождения ее от нижней полой вены. Следует также помнить, что от задней поверхности области бифуркации аорты отходит средняя крестцовая артерия.
Как показали клинические наблюдения, этот доступ позволяет произвести реконструктивную операцию на брюшной аорте и лишен недостатков лапаротомии: не вызывает пареза кишечника в послеоперационный период, не ограничивает брюшное дыхание, обеспечивает раннее вставание больного после операции. Применение забрюшинного доступа позволило расширить показания к операции у больных пожилого и старческого возраста с повышенным операционным риском и снизить послеоперационную летальность.
Carstensen с соавторами (1975) считает самым удобным доступом для обнажения брюшной аорты при аорто- бедренном бифуркационном шунтировании параректальный кулисный за-брюшинный разрез, который производят преимущественно с правой стороны. Длина разреза зависит от толщины брюшной стенки. В типичных случаях разрез начинают на два поперечных пальца выше пупка и заканчивают не доходя до паховой складки. Прямую мышцу мобилизуют и отводят кнутри, рассекают поперечную фасцию, брюшинный мешок отводят медиально. Пользуясь этим доступом, можно выделить брюшную аорту до уровня левой почечной вены.
Доступ к бедренным артериям осуществляют через латеральный вертикальный разрез под паховой связкой (рис. 96). Положение больного лежа на спине, конечность несколько ротирована кнаружи. Длина разреза зависит от характера планируемого вмешательства, обычно она составляет около 7—12 см. Верхний угол разреза находится на 1—2 см выше паховой складки или на уровне последней. Разрез кожи обычно производят на 1,5—2 см кнаружи (рис. 96, 6) от проекционной линии артерии, определяемой пальпаторно по ее пульсации или соответственно по линии Quain (1844) — от середины паховой связки к tuberculum adductorium, расположенном на медиальном над-мыщелке бедренной кости (цит. по В. В. Кованову, Т. И. Аникиной, 1974). Смещение разреза латерально позволяет избежать повреждения лимфатических узлов и сосудов. Рассекают кожу, подкожную клетчатку и фасцию. Лимфатические узлы смещают тупым крючком кнутри. В последние годы мы рассекаем ткани латерально до мышцы (m. iliopsoas) и смещаем медиально лимфатические узлы, лимфатические сосуды, клетчатку и фасцию мышцы. Рану изолируют от кожи пеленками. Рассекают фасциальное влагалище сосудистого пучка с помощью диссектора и ножниц. Общая бедренная артерия непосредственно под паховой складкой располагается кнаружи от бедрен-
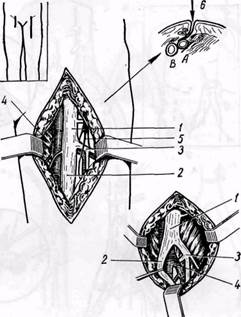
Рис. 96. Схема латерального вертикального доступа к бедренным артериям:
/ — общая бедренная артерия; 2 — поверхностная бедренная артерия; 3 — глубокая бедренная артерия; 4 —• бедренная вена; 5 — п. saphenus; 6 — линия разреза кожи
ной вены, а дистальнее — поверхностная бедренная артерия располагается кнаружи и кпереди от одноименных вен. У вершины бедренного треугольника поверхностная бедренная вена располагается позади артерии и тесно прилежит к ней. Бедренный нерв располагается кнаружи от общей бедренной артерии. Ствол его имеет длину 3—4 см и вскоре распадается на множество ветвей, в том числе п. saphenus, который располагается по передне-наружной окружности поверхностной бедренной артерии. При повреждении этого нерва во время операции у больных наблюдается нарушение кожной чувствительности в области передней и внутренней поверхности бедра.
Выделяют бифуркацию общей бедренной артерии и начальные отделы поверхностной и глубокой бедренных , артерий. От общей бедренной артерии начинаются нижняя надчревная и 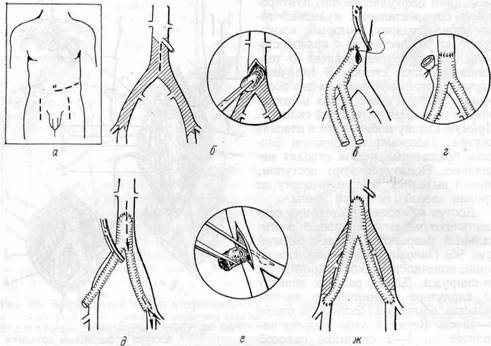
Рис. 97. Техника операции реконструкции аорто-подвздошного сегмента методом бифуркационного аорто-бедренного шунтирования и резекции аорты с протезированием: ai— схемы разрезов; 6 — интимотромбэктомия из аорты; в, г — анастомозирование протеза и аорты при обходном шунтировании (0) и резекция бифуркации аорты (г); д, е, ж — этапы наложения дисталь-ных анастомозов, интимотромбэктомия из бедренных артерий (el '
поверхностная, окружающая подвздошную кость, артерии, а также наружные срамные артерии. Их обычно перевязывают или берут на лигатуру при необходимости высокого выделения бедренной артерии.
Техника бифуркационного протезирования аорто-подвздошного сегмента.Обычно достаточно обнажить участок аорты дистальнее отхождения нижней брыжеечной артерии до ее бифуркации. При необходимости пережатия общих подвздошных артерий выделяют также их передне-боковые поверхности в области бифуркации аорты.
При реконструкции методом обходного шунтирования (рис 97). осуществляют анастомоз протеза и аорты конец в бок. При этом достаточно выделить лишь передне-боковую поверхность аорты с боковым пережатием ее зажимом Сатинского в момент
наложения анастомоза или небольшой сегмент ее по всей окружности с поперечным пережатием аорты. При резекции бифуркации аорты осуществляют анастомоз с протезом конец в конец. При поражении стенки брюшной аорты на участке выше отхождения нижней брыжеечной артерии аорту пережимают рукой или зажимом ниже почечных артерий и выполняют эндартериэктомию через круговое сечение аорты при резекции или продольную аортотомию — при обходном шунтировании. Мелкие тромбы и фрагменты бляшек вымывают из аорты струей крови и раствором гепарина.
При высокой окклюзии аорты мы стремимся выполнить эндартериэктомию из участка аорты выше отхождения нижней брыжеечной артерии, ана-стомозируя ее с протезом на участке дистальнее отхождения указанной артерии. По возможности избегаем на- ложения высоких анастомозов, при которых могут образовываться пролежни двенадцатиперстной кишки.
В случае высокой окклюзии брюшной аорты с поражением интра-и супраренального отделов аорты, почечных или висцеральных артерий атеросклеротическими бляшками обнажают аорту лапаротомным доступом или через торакофренолюмботомию по А. В. Покровскому (1975). Мы применяем при высоких окклюзиях брюшной аорты с вовлечением в процесс почечных артерий разработанный нами вариант забрюшинного доступа — по XI межреберью до средней линии живота, с рассечением заднего листка влагалища прямой мышцы (см. рис. 95).
При лапаротомном доступе выделяют левую почечную вену, отводя ее проксимально. С помощью диссектора проводят катетер-держалку вокруг аорты выше почечных артерий. Пережимают аорту и почечные артерии и через продольную аортотомию на уровне почечных артерий в направлении книзу выполняют открытую эндар-териэктомию из аорты и устьев почечных артерий. Аортотомию ушивают в верхней ее части с тем, чтобы переложить зажим ниже почечных артерий. После этого выполняют анастомоз с протезом конец в конец.
С 1978 г. мы используем при высокой окклюзии брюшной аорты в сочетании с поражением почечных или висцеральных артерий торакофренолюмботомию по А. В. Покровскому и считаем ее методом выбора при этом типе поражения.
После наложения анастомоза аорты и протеза путем кратковременного расслабления зажима на аорте заполняют сосудистый протез кровью с целью тромбирования его пор и уменьшения в последующем кровотечения из протеза.
Затем бранши протеза проводят забрюшинно по ходу подвздошных артерий к бедренным или подвздошным артериям, с которыми предполагается наложить анастомозы. Тун-
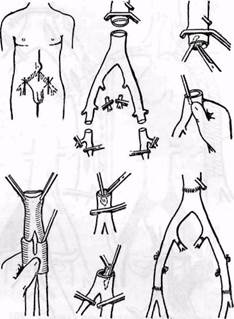
Рис. 98. Схема этапов реконструкции аорто-
подвздошного сегмента методом эверсионной
тромбэндартериэктомии
нель делают с помощью пальцев руки и длинного корнцанга. Протез проводят в туннеле с помощью длинного корнцанга. Мы, как и большинство хирургов, накладываем дистальный анастомоз с бедренными артериями, чаще конец в бок. При необходимости производим эндартериэктомию из бедренных артерий. Следует соблюдать последовательность снятия зажимов с сосудов при восстановлении кровотока (см. с. 130) с целью предупреждения попадания в артерии тромбов, которые могут образоваться в протезе.
Важно, чтобы не было перекрута по оси, перегиба браншей протеза в результате неравномерного их натяжения, а также избыточной их длины или сдавления под пупартовой связкой.
Операцию заканчивают ушиванием ран с оставлением резинового дренажа в забрюшинном пространстве.
Техника эверсионной эндартери-эктомии из аорты и подвздошных артерий (по Harrison с соавт., 1967; 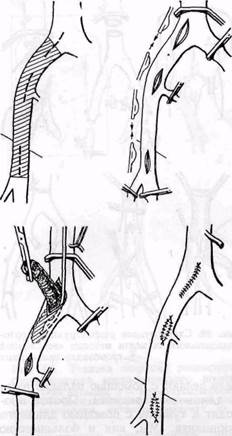
Рис. 99.Схема этапов операции полуоткрытой тромбэндартериэктомии из подвздошных артерий с помощью интимотромбэкстрактора нашей конструкции
Connolly с соавт., 1968, 1970) при типичном синдроме Лериша представлена на рис. 98. Обычно применяют чрез-брюшинный срединный доступ.
При односторонней окклюзии подвздошных артерий мы выполняем тромбэндартериэктомию полуоткрытым методом через продольные ар-териотомии в области бифуркаций аорты, общей подвздошной и общей бедренной артерии с помощью интимотромбэкстрактора нашей конструкции (рис. 99). Большинство хирургов применяют с этой целью кольцевые дезоблитераторы. В месте продольного сечения общей бедренной, а у некоторых больных и общей подвз-
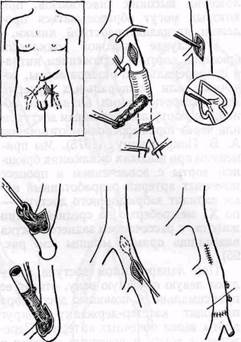
Рис. 100. Схема тромбэндартериэктомии из подвздошных артерий по методу Inhara (1965)
дошной артерий вшивают аутовеноз-ную заплату с целью предупреждения сужения сосудов.
У некоторых больных мы применяли методику эверсионной эндартери-эктомии из наружной подвздошной и общей бедренной артерий с пересечением последней (способ Inhara, 1965, рис. 100). Эндартериэктомию из общей подвздошной артерии при этом выполняли полуоткрытым способом, используя интимотромбэкст-рактор. Мы стремимся всегда выполнить эндартериэктомию также из внутренней подвздошной артерии, обычно пораженной окклюзионным процессом только в начальном отделе.
Нередко в области бифуркации аорты имеется большая бляшка, продолжающаяся в общие подвздошные артерии. При односторонней энд-артериэктомии из общей подвздошной артерии полуоткрытым способом следует помнить об этом, так как мо- жет произойти отслоение бляшки, распространяющейся в контралате-ральную подвздошную артерию, и развиться тромбоз.
Эндартериэктомию из бифуркации аорты обычно выполняют открытым методом через поперечную или косую аортотомию над бифуркацией аорты или через продольный разрез аорты, продолжающийся на одну из подвздошных артерий.
При одностороннем обходном шунтировании протезом последний ана-стомозируют с аортой в области ее бифуркации или с общей подвздошной артерией конец в бок.
При окклюзии только наружной подвздошной артерии применяют обходное шунтирование или эндартери-эктомию. Hilderbrand и Litherland (1970) сравнили эффективность энд-артериэктомии, протезирования и венозного шунтирования при реконструкции наружной подвздошной артерии и нашли, что в целом результаты хорошие во всех трех группах. Однако после протезирования результаты несколько лучше. К тому же протезирование является более простой в техническом отношении операцией.
При малом диаметре наружной подвздошной артерии и при окклю-зиях, развившихся вследствие артериита, эндартериита, не следует применять эндартериэктомию (О. С. Белорусов с соавт., 1974, и др.).
Непрямые реконструкции при окклюзии аорто-подвздошного сегмента. Эту группу восстановительных операций применяют больным, у которых имеются местные или общие противопоказания к прямому реконструктивному вмешательству на пораженных сосудах аорто-подвз-дошной области: 1) при гнойно-воспалительных заболеваниях стенки и органов брюшной полости; 2) при повторных операциях вследствие инфицирования сосудистых протезов и при поздних тромбозах протезов; 3) больным старческого возраста, при тяжелых сопутствующих заболева-
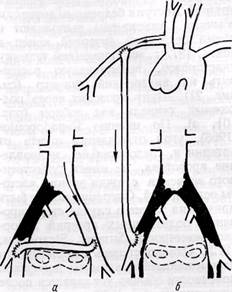
Рис. 101.Схемы контр а латерального надлобкового бедренно-бедренного (а) и подмы-шечно-бедренного (б) шунтирования при окклюзии артерий аорто-подвздошной области
ниях сердца, легких, то есть при высоком риске операции.
Наиболее известны среди непрямых реконструкций поперечное надлобковое бедренно-бедренное или под-вздошно-бедренное (Vetto, 1962, 1966; Sumner, Strandness, 1972, и др.) и подмышечно-бедренное подкожное шунтирование (Low, 1963, 1964; Blaisdell и Hall, 1963; Stipa, 1971; Burger с соавт., 1971, и др.).
Описаны также наблюдения под-мышечно-подколенного (Ito с соавт., 1972), селезеночно-бедренного (Low, 1964) и каротидно-бедренного (Kuhl-gatz, 1974) шунтирования.
В качестве сосудистого трансплантата используют подкожные вены (v. saphena magna, v. cephalica, v. basilica) и сосудистые протезы диаметром 8 мм из дакрона, тефлона, фторлонлавсана. Лучшие результаты наблюдаются при аутовенозном шунтировании (Stipa, 1971). Это подтверждают и наши наблюдения.
Бедренно-бедренное надлобковое шунтирование применяют при одно- сторонней окклюзии подвздошных артерий. Доступ к бедренным артериям обычный. Анастомозы выполняют с общей бедренной артерией конец в бок. С 1977 г. мы применяем технику анастомозов, позволяющую расширить их внутренний диаметр (см. рис. 21). Шунт проводят через подкожный туннель над лобком (рис. 101, а). По мнению Papadopoulos (1968), угол отхождения шунта от артерии и, следовательно, направление кровотока, не имеет существенного значения с точки зрения частоты осложнений. Операция может быть применена также в случае стенозиро-вания подвздошных артерий донорской конечности (Sumner, Strandness, 1972). Однако степень выраженности перемежающейся хромоты донорской конечности обычно усиливается после операции (Bartos, 1972).
Шунтирование от подмышечной артерии (рис. 101, б) к бедренным может быть произведено при односторонней или двусторонней окклюзии подвздошных артерий. Подмышечную артерию обнажают через косой разрез между ключичной и грудной головкой m. pectoralis major. Туннель делают вначале между большой и малой грудными мышцами вдоль передней подмышечной линии, а затем подкожно до паха через отдельные кожные разрезы. Анастомозы выполняют по типу конец шунта в бок подмышечной, общей или глубокой бедренной артерии. Stipa (1971) рекомендует использовать для анасто-мозирования проксимальную часть подмышечной артерии.
Поперечное бедренно-бедренное или подмышечно-бедренное шунтирование может быть выполнено под местным обезболиванием в сочетании с нейролептанальгезией, поскольку оно не связано с большой травмой. Указанные операции непрямой реконструкции обычно применяют у больных с тяжелой (III и IV) степенью ишемии конечности, проявляющейся болью покоя, язвенно-некротическими и гангренозными изменениями. Эф-
фективность операции у этой группы больных обычно достаточно хорошая. Продолжительность функционирования поперечных бедренно-бедрен-ных и подмышечно-бедренных шунтов меньше, чем при прямых реконструкциях, — в течение 2 лет они тром-бируются у половины больных и чаще. Однако за это время развиваются процессы компенсации, в связи с чем у большинства больных не возникает тяжелой ишемии и удается избежать ампутации конечности.
Дата добавления: 2015-07-18; просмотров: 1682;
