Кисты и свищи поджелудочной железы
В литературе, а также в учебных программах по частной хирургии существует уже рассматривавшаяся не вполне корректная тенденция считать полостные образования, а также свищи, исходящие из поджелудочной железы, самостоятельными формами патологии этого органа. Между тем не менее трех четвертей полостных образований (псевдокисты, ложные кисты) и практически все свищи ПЖ являются проявлениями панкреатита и представляют собой результат вначале осумкования, а затем вялотекущего гнойного расплавления крупных очагов панкреонекроза и нарушений естественного оттока секрета железы в двенадцатиперстную кишку из‑за рубцовых и инфильтративных изменений в зоне протоковой системы. Поэтому при изложении материала по кистам и свищам ПЖ, к сожалению, неизбежно частичное повторение положений, излагавшихся в разделе, посвященном ХП.
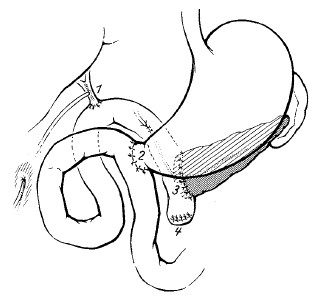
Рис. 161. Пилоруссохраняющая панкреатодуоденальная резекция. 1 – гепатикоэнтероанастомоз;
2 – сохраненный привратник;
3 – панкреатоэнтероанастомоз; 4 – заглушенная культя тощей кишки.
Кисты поджелудочной железы
Ложные кисты ПЖ, как упоминалось выше, не имеют эпителиальной выстилки, свойственной истинным кистам, их фиброзная оболочка покрыта изнутри грануляционной тканью различной степени зрелости, а содержимое, как правило, представляет собой остатки панкреонекроза (при парапанкреатических кистах – некротизированной забрюшинной клетчатки) в состоянии различной степени деградации и гнойного расплавления, перемешанные с панкреатическим секретом. Таким образом, ложные кисты ПЖ, связанные с ХП и составляющие большую часть полостных образований, относящихся к ХП, чаще всего являются по своей сути хроническими вялотекущими абсцессами. Асептическое течение ложных кист наблюдается относительно редко.
Кисты, которые в большинстве классификаций называются травматическими, являются, как правило, также ложными и представляют собой результат перехода острого панкреатита травматического происхождения в хроническую форму. Так же, как и ложные кисты другого происхождения, они обычно связаны с осумкованием и медленным расплавлением очагов панкреонекроза, а в ряде случаев также и с механическим повреждением панкреатического протока.
Истинные кисты ПЖ, характеризующиеся внутренней эпителиальной выстилкой, встречаются гораздо реже ложных. Они могут представлять собой врожденную аномалию, то есть порок развития железы (по аналогии с врожденными кистами или поликистозом почек или печени) или же быть ретенционными, то есть связанными с нарушением оттока секрета железы и накоплением последнего в расширяющихся выводных протоках. Типичной формой этого вида кист является так называемый кистозный фиброз ПЖ, представляющий собой проявление редкой системной генетически детерминированной болезни – муковисцидоза. Для этого крайне тяжелого врожденного заболевания характерно резкое увеличение вязкости секрета всех слизистых желез организма больного. В ПЖ патологически вязкий секрет слизистых желез мелких выводных протоков практически полностью закупоривает последние, в результате чего формируются множественные ретенционные кисты, а ацинарная ткань железы постепенно замещается фиброзной. Этот процесс начинается во внутриутробном периоде и в дальнейшем приводит к полному прекращению внешнесекреторной функции железы. Ретенционные кисты иного генеза, по‑видимому, встречаются еще реже. Нельзя, впрочем, исключить, что различные авторы трактуют кисты ПЖ, выстланные эпителием, в одних случаях как ретенционные, а в других как врожденные аномалии.
Некоторые полостные образования поджелудочной железы являются по своей природе эпителиальными опухолями различной степени злокачественности. Их называют кистомами (цистомами, цистаденомами) или пролиферирующими кистами.
Наконец, в чрезвычайно редких случаях полостные образования поджелудочной железы могут иметь паразитарное происхождение (эхинококковые кисты).
Таким образом, среди полостных образований ПЖ, обычно именуемых кистами, собственно кисты, или истинные кисты, составляют очень небольшую часть.
Эти образования, несмотря на их гетерогенность, все же имеют ряд общих черт, представляющих клинический интерес. Так, форма их в большинстве случаев приближается к шарообразной, и в зависимости от диаметра кисты можно подразделить на мелкие (до 3 см), средние (3–5 см), крупные (5‑10 см) и очень крупные, или гигантские (>10 см). Разумеется, эта градация не является общепринятой и в литературе имеются и другие подразделения.
В зависимости от числа полостных образований можно различать единичные и множественные кисты.
По локализации кисты могут относиться к головке железы, к телу или хвосту Кроме того, они бывают собственно панкреатическими, парапанкреатическими, или же комбинированными, то есть исходящими из ткани железы и парапанкреатической клетчатки. Последнее имеет отношение, главным образом, к ложным кистам, являющимся проявлением ХП.
В зависимости от наличия осложнений различают неосложненные и осложненные кисты ПЖ. Осложнения (разрыв кисты, формирование свищей, кровотечение и др.) почти всегда связаны с ХП.
Клинические проявления полостных образований поджелудочной железы также имеют ряд общих черт, что, по всей вероятности, послужило основанием к их искусственному объединению в хирургической литературе.
Поскольку многие ложные и истинные кисты могут достигать значительного объема, больные иногда жалуются на выбухание в верхнем отделе живота, часто асимметричное, и даже сами пальпируют у себя патологическое образование. Отмечается тяжесть в животе, боли различной интенсивности (при истинных кистах боли наблюдаются редко), а также симптомы, связанные со сдавлением и смещением соседних органов, в первую очередь, желудка (ощущение быстрого насыщения и тяжести при приеме пищи, отрыжка, изжога).
При пальпации живота в верхнем его отделе может определяться плотноэластическое, гладкое, безболезненное или малоболезненное образование, располагающееся в зависимости от локализации кисты в эпигастрии или же в одном из подреберий.
При контрастном рентгенологическом исследовании желудочно‑кишечного тракта иногда выявляется смещение соседних полых органов: желудка, двенадцатиперстной кишки с расширением ее «подковы» (при локализации кисты в головке), поперечноободочной кишки.
Высокой информативностью отличается ультразвуковое исследование, при котором обнаруживается округлое эхонегативное образование, ограниченное капсулой. Мелкие и средних размеров полостные образования, протекающие бессимптомно, иногда случайно выявляются при УЗИ органов брюшной полости, производимом по другому поводу.
Ценным, хотя и более дорогим, методом диагностики панкреатических кист является КТ, дополняющая УЗИ (рис. 162, 163).
Оба этих метода помогают дифференцировать кистоподобные образования ПЖ от кистозного или опухолевого поражения других рядом расположенных органов, прежде всего почек и надпочечников. Под контролем УЗИ или КТ осуществляется и диагностическая пункция кист через переднюю брюшную стенку для исследования их содержимого (биохимический анализ, в том числе на ферменты ПЖ, цитологическое исследование осадка, микробиологическое исследование).
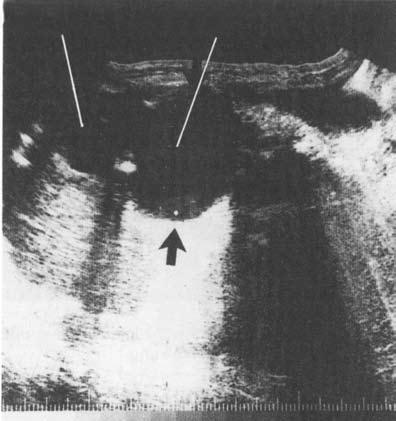
Рис. 162. Ультразвуковое исследование. Псевдокиста поджелудочной железы 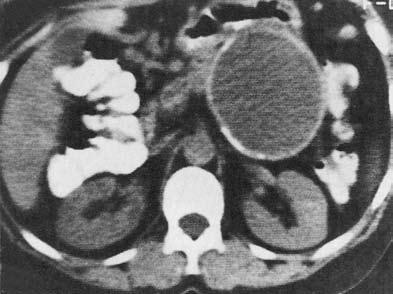
Рис. 163. Компьютерная томография. Псевдокиста поджелудочной железы
Клинические проявления кист и кистоподобных образований ПЖ различного происхождения имеют свои особенности. Так, для наиболее часто встречающихся ложных кист характерен острый панкреатит, перенесенный в прошлом, или анамнез ХП, текущего с периодическими обострениями. Большинство этих больных злоупотребляет алкогольными напитками или же страдает холелитиазом (нередко – т. н. постхолецистэктомический синдром). Небольших размеров псевдокисты обычно не рассматриваются как самостоятельное патологическое состояние, а считаются компонентом полостной формы ХП. Крупные и гигантские кисты в большинстве случаев определяются пальпаторно и, как правило, болезненны, особенно в периоды обострений, когда патологическое образование может увеличиться в размерах. При этом появляются признаки общей воспалительной реакции (температура, иногда озноб, недомогание, слабость, острофазовые изменения белой крови, увеличение СОЭ).
Истинные кисты, представляющие собой врожденную аномалию ПЖ, как правило, бессимптомны до достижения ими значительных размеров, нередко бывают множественными и могут сочетаться с кистозным поражением почек или печени.
Ретенционные кисты при кистозном фиброзе ПЖ (муковисцидозе) обычно мелкие, множественные и сами по себе мало беспокоят больного. Главным симптомом поражения ПЖ в данном случае является прекращение ее внешней секреции и соответствующие нарушения пищеварения, которые начинаются с раннего детского возраста и обычно сочетаются с тяжелой упорно рецидивирующей инфекцией в бронхиальном дереве. Диагностическим лабораторным тестом является так называемая потовая проба, выявляющая повышенное содержание хлоридов в поте ребенка.
Клиника пролиферирующих (опухолевых) кист рассмотрена в пособии, посвященном новообразованиям ПЖ.
Эхинококковые кисты ПЖ встречаются почти исключительно у жителей южных регионов и, как уже упоминалось, обычно сочетаются с соответствующим поражением других органов (печени, легких). При УЗИ или КТ содержимое паразитарной кисты может выглядеть неоднородным из‑за наличия в ней дочерних эхинококковых пузырей.
Лечение кист поджелудочной железы
Подавляющее большинство кист и кистоподобных образований ПЖ подлежит оперативному лечению. Наиболее сложной задачей является лечение ложных кист, являющихся проявлением ХП, поскольку в данном случае меры, направленные только на устранение полостного образования, чаще всего не приводят к цели, а хирургическое лечение основного заболевания связано с трудностями, которые рассматривались выше.
Первой задачей при оперативном лечении ложных кист, в которых, за редким исключением, течет инфекционно‑воспалительный процесс, является их вскрытие через переднюю брюшную стенку, эвакуация остатков панкреонекроза и дренирование тем или иным способом. В опорожненную полость вводится один или несколько дренажей (часто и тампонов) (рис. 164), причем могут использоваться системы для постоянного или периодического промывания псевдокисты антисептическими растворами.
В прошлом рекомендовалось также рыхлое заполнение полости тампонами с мазью Вишневского. После вскрытия гигантских ложных кист рекомендовалось также подшивать края их фиброзной капсулы к ране передней брюшной стенки для отграничения дренируемой полости кисты от свободной брюшной полости. Этот прием называется цистостомией, или марсупиализацией, кисты (от лат. marsupium – сумка кенгуру). В дальнейшем у части больных, у которых полость не имеет стойкого сообщения с панкреатическим протоком, она может постепенно облитерироваться. В части же случаев, как уже упоминалось в разделе о лечении ХП, полость сохраняется и формируется панкреатический свищ, для устранения которого необходимо обеспечение беспрепятственного оттока панкреатического секрета в желудочно‑кишечный тракт (см. ниже).
С целью ликвидации кист, полость которых поддерживалась благодаря сообщению ее с протоковой системой ПЖ, на протяжении длительного времени применялось так называемое внутреннее дренирование кист путем анастомозирования их с просветом желудка, двенадцатиперстной или тощей кишки (цистогастростомия, цистодуоденостомия, цистоеюностомия с выключенным из пищеварения участком тощей кишки (рис. 165, 166)).
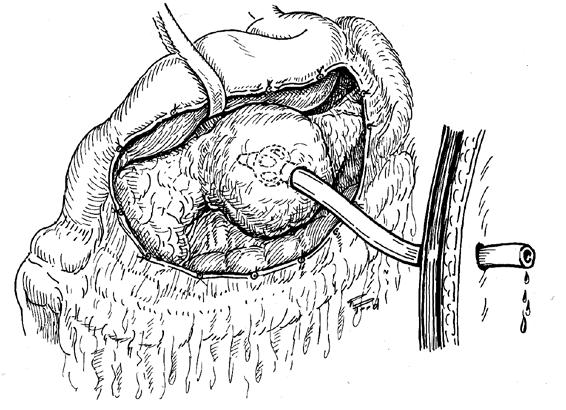
Рис. 164. Наружное дренирование ложной парапанкреатической кисты.

Рис. 165. Наложение цистогастроанастомоза
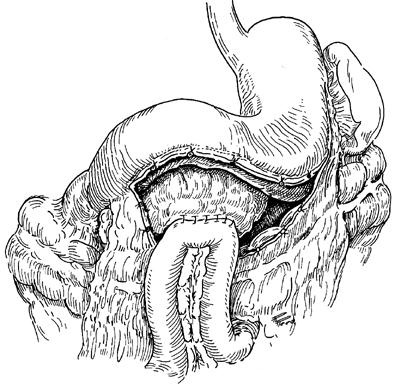
Рис. 166. Наложение цистоеюноанастомоза.
Однако в последнее время эти вмешательства осуществляются все реже, поскольку патологическое сообщение между протоком поджелудочной железы и псевдокистой бывает узким, может периодически закрываться и не обеспечивать ликвидации протоковой гипертензии, характерной для ХП. Кроме того, при цистогастро– и цистодуоденостомии возможен заброс в кисту желудочного содержимого, что поддерживает инфицированность полости и препятствует ее облитерации. Поэтому основным современным методом лечения псевдокист является их наружное дренирование с наложением широкого панкреатикоеюноанастомоза с выключенной по Ру петлей (операция Пьюстау‑I) при наличии протоковой панкреатической гипертензии.
При редко встречающихся истинных кистах ПЖ рекомендуется их оперативное удаление, часто требующее резекции части железы, в которой располагается киста (кисты).
В последнее время появились сообщения о пункционном лечении кист под контролем УЗИ или КТ с повторным их опорожнением и введением склерозирующих растворов. Впрочем, в данном случае всегда трудно исключить наличие пролиферирующих (опухолевых) кист, безусловно, требующих оперативного удаления вместе с частью железы в пределах здоровых тканей, а лечение ложных кист при ХП таким образом часто неэффективно, так как
1) неустраненная протоковая гипертензия, являющаяся причиной образования хронических кист, приводит к их быстрому рецидиву; 2) нередко кисты содержат секвестры, которые можно удалить только оперативным путем.
Кисты паразитарного (эхинококкового) происхождения оперируют по обычным для этого заболевания правилам (вскрытие фиброзной капсулы, опорожнение и последующее удаление хитиновой оболочки). В принципе возможна и «идеальная» эхинококкэктомия, в том числе с резекцией части железы. Однако сколько‑нибудь значительный опыт в лечении паразитарных панкреатических кист отсутствует ввиду крайней редкости соответствующих поражений.
Для заполнения полостей, остающихся после удаления больших по размеру кист различного происхождения, некоторые авторы используют пластику лоскутом большого сальника на питающей ножке.
Свищи поджелудочной железы
Свищом ПЖ называется патологическая связь протоковой системы железы с внешней средой (наружный свищ) или внутренними полыми органами, или серозными полостями (внутренний свищ). Ряд вопросов, связанных с панкреатическими свищами, рассматривался при изложении материала по ХП и кистам ПЖ, поскольку, как уже неоднократно подчеркивалось, речь в данном случае идет о различных проявлениях одной патологии. Кроме того панкреатические свищи бывают полными (терминальными) и неполными (Т‑образными) (рис. 167, 168).
Существует два основных фактора, являющихся причиной формирования и поддержания панкреатических свищей: 1) незавершенность отторжения панкреонекроза, 2) нарушение оттока панкреатического секрета естественным путем в двенадцатиперстную кишку. Таким образом, панкреатический свищ представляет собой патологический канал, через который происходит выделение за пределы организма (отторжение) продуктов распада некротизированной ткани (преимущественно гной) и/или панкреатического сока.
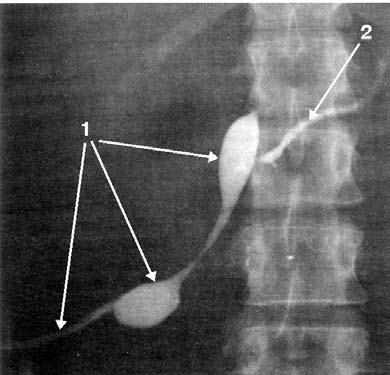
Рис. 167. Фистулограмма. Наружный терминальный свищ поджелудочной железы. 1 – свищевой ход; 2 – панкреатический проток в дистальной части ПЖ

Рис. 168. Фистулограмма. Наружный боковой свищ поджелудочной железы.
1 – в свищевой ход введена трубка; 2 – панкреатический проток прослеживается на всем протяжении и контрастное вещество свободно проходит в 12ПК
Панкреатические свищи, как уже упоминалось, принято подразделять на 1) наружные и 2) внутренние. Поскольку спонтанный прорыв гноя или панкреатического секрета через кожу из глубоко расположенной ПЖ практически невозможен, наружные свищи всегда формируются лишь после операций по поводу панкреатита (острого или хронического, а также после вмешательств, связанных с травмой ПЖ. Внутренние свищи, напротив, обычно возникают спонтанно в результате естественного отторжения инфицированных очагов панкреонекроза и окружающего их гноя, часто содержащего панкреатический секрет, в соседние полые органы (желудок, двенадцатиперстная кишка, поперечно‑ободочная кишка). Иногда в результате достаточного дренирования через внутренний свищ может наблюдаться ремиссия или даже клиническое излечение полостной формы ХП. В других случаях через образовавшееся патологическое сообщение может происходить уже упоминавшееся кровотечение из аррозированных сосудов ПЖ в желудочно‑кишечный тракт. При прорыве очага из ПЖ или панкреатической клетчатки через диафрагму в плевральную полость возникает плеврит (чаще левосторонний), в этиологии которого может преобладать ферментативный или инфекционный фактор. Прорыв хронического гнойного очага в свободную брюшную полость вызывает возникновение перитонита, также преимущественно инфекционного или же ферментативного.
Происхождение панкреатических свищей, связанных с травмой, бывает различным. В одних случаях, когда происходит ушиб железы без нарушения анатомической целости органа, развивающийся острый, а затем ХП может привести к образованию свищей по тем же закономерностям, что и панкреатит другого генеза. Если же при травме происходит разрыв железы в результате прямого воздействия ранящего снаряда или же тяжелого закрытого повреждения живота, механизм свища бывает иным. Современная хирургическая тактика при таких повреждениях состоит, прежде всего, в отказе от попыток восстановления анатомической целости железы. Наиболее рациональным считается эвакуация обычно массивной забрюшинной гематомы, гемостаз и удаление нежизнеспособных размозженных тканей поврежденного органа, после чего оба конца разорванного или рассеченного панкреатического протока тонкими трубками дренируются наружу. Одновременно тем или иным способом дренируется и парапанкреатическая клетчатка. Такое вмешательство, если не исключает, то, во всяком случае, ограничивает тяжесть травматического панкреатита и предупреждает истечение панкреатического сока в забрюшинное пространство и свободную брюшную полость. Оно оказывается спасительным для больного в остром периоде травмы, но неизбежно ведет к формированию панкреатического свища или свищей, подлежащих оперативному закрытию в поздние сроки.
Иногда панкреатические свищи могут быть обусловлены операционной травмой, не связанной с панкреатитом. Примером этому могут служить свищи, формирующиеся при недостаточности панкреатикоеюноанастомоза после панкреатодуоденальной резекции по поводу рака. Нельзя забывать, однако, что и в этом случае причиной недостаточности анастомоза и последующего свища чаще всего является травматический панкреатит в торцевой части культи ПЖ.
Клинические проявления наружных панкреатических свищей – несложны. Их устья обычно формируются в лапаротомной ране, заживающей после операций на ПЖ, или же в небольших дополнительных ранах брюшной стенки, через которые выводились дренажи. При истечении панкреатического сока развивается ферментативный дерматит.
Для уточнения диагноза, а также для определения калибра и направления свищевого хода обычно применяется фистулография (см. рис. 167, 168). Количество жидкости, вытекающей через свищ, должно учитываться и отражаться в истории болезни. Бывает целесообразным также лабораторный анализ отделяемого (определение ферментов поджелудочной железы, цитологическое исследование осадка и т. д.).
По характеру течения наружные панкреатические свищи можно разделить на: 1) склонные к спонтанному заживлению; 2) стойкие, или персистирующие; 3) рецидивирующие. Если в процессе функционирования свища происходит полное отторжение поддерживающего его некротического субстрата, а отток панкреатического сока в двенадцатиперстную кишку не нарушен или же постепенно восстанавливается, отделяемое из свища становится все более скудным и происходит его спонтанная ликвидация в течение нескольких недель или месяцев. Если же причина или причины, поддерживающие свищ, продолжают существовать, формируется стойкий свищ, не склонный к заживлению. При небольшом количестве отделяемого наружное отверстие свища может периодически закрываться и даже эпителизироваться. Однако после накопления значительного количества отделяемого, обычно содержащегося в увеличивающейся по объему ложной кисте, и/или обострения инфекционного процесса свищ рецидивирует. Обычно этому предшествуют боли, инфильтрация в области рубца и повышение температуры. Описанный цикл может повторяться неопределенно долго.
Внутренние панкреатические свищи при благоприятном течении основного процесса могут ничем себя не проявлять и оставаться недиагностированными вплоть до появления осложнений, например, кровотечения в желудочно‑кишечный тракт. Их удается распознать при контрастном рентгенологическом исследовании желудка и двенадцатиперстной кишки по затекам контраста в направлении поджелудочной железы или же при гастродуоденоскопии. Эндоскопическое контрастирование главного панкреатического протока (РХПГ), как уже говорилось, является не всегда безопасным из‑за возможности обострения ХП.
При подозрении на наличие панкреатикоплеврального свища целесообразно исследовать плевральный экссудат на амилазу.
Лечение свищей поджелудочной железы
Оперативное лечение показано при наличии стойких или рецидивирующих наружных панкреатических свищей. Оно должно быть направлено, в первую очередь, на устранение причин, способствовавших возникновению свища и поддерживающих его персистенцию. Главными из этих причин, как уже неоднократно упоминалось, являются затруднения оттока панкреатического секрета в двенадцатиперстную кишку и незавершенность отторжения инфицированного панкреонекроза, причем у многих, если не у большинства, больных эти причины действуют совместно. Отсюда следует, что лечение панкреатических свищей, так же как и лечение ложных панкреатических кист, неотделимо от лечения ХП. В соответствии со сказанным, операция по поводу свища должна состоять отнюдь не в иссечении свищевого хода, а в создании хорошего доступа к ПЖ через желудочно‑ободочную связку, ревизии железы, вскрытии и опорожнении полостей (ложных кист), содержащих гной и остатки неотторгшегося панкреонекроза, с последующим дренированием. Если при ревизии устанавливается, что свищ исходит из главного панкреатического протока или сообщается с ним, проток широко вскрывается и формируется панкреатикоеюноанастомоз. При наличии гнойных кист проток дренируется наружу, а свищ после этого или закрывается самостоятельно, или выполняется второй этап операции. Чаще всего формируется продольный панкреатикоеюноанастомоз с выключенной по Ру петлей (операция Puestow‑I) (см. рис. 165–166). Эта операция, фактически превращает наружный свищ в надежно функционирующий внутренний. В случаях, когда источником свища является дистальная часть панкреатического протока или дистально расположенная ложная киста ПЖ, иногда приходится прибегать к ампутации хвоста железы с наложением дистального панкреатикоеюноанастомоза по Пьюстау‑II (Puestow‑II).
Внутренние панкреатические свищи при сообщении с серозными полостями (грудной, брюшной) являются объектом диагностики или хирургического лечения. В клинике с ними приходится сталкиваться, главным образом, при возникновении связанных с ними осложнений (например, кровотечения из сосудов ПЖ в просвет желудочно‑кишечного тракта). Иногда не диагностированный ранее внутренний свищ выявляется и устраняется во время оперативного вмешательства по поводу ХП или сопутствующих ему патологических состояний (панкреатическая или парапанкреатическая псевдокиста, панкреатический свищ). При этом элементом вмешательства, как правило, должно быть обеспечение внутреннего или (временно) наружного оттока из зоны патологических изменений в железе, поддерживавших внутренний свищ, или радикальное удаление этой зоны (например, дистальная резекция железы).
Тестовые задания для самоконтроля
Выберите один или несколько правильных ответов.
1. При обострении хронического панкреатита в моче повышается:
1) количество лейкоцитов;
2) количество эритроцитов;
3) уровень амилазы;
4) содержание белка;
5) содержание ацетона.
2. Для клинической картины хронического панкреатита характерны: 1) желтуха;
2) похудание;
3) опоясывающие боли;
4) боли внизу живота;
5) дизурические расстройства.
3. У больного хроническим панкреатитом с внешнесекреторной недостаточностью при копрологическом исследовании обнаруживают: 1) лейкоциты;
2) эритроциты;
3) нейтральный жир;
4) желчные кислоты;
5) яйца гельминтов.
4. Современным методом оценки внешнесекреторной функции поджелудочной железы является: 1) определение уровня амилазы в крови;
2) определение уровня эластазы в кале;
3) определение уровня трипсина в крови;
4) определение уровня липазы в крови;
5) дуоденальное зондирование.
5. Снижение уровня эластазы в кале свидетельствует о: 1) внутрисекреторной недостаточности поджелудочной железы;
2) внешнесекреторной недостаточности поджелудочной железы;
3) нарушении иннервации поджелудочной железы;
4) нарушении трофики поджелудочной железы;
5) панкреатогенном сахарном диабете.
6. Для дифференциальной диагностики рака поджелудочной железы и хронического панкреатита имеет смысл применять: 1) УЗИ брюшной полости;
2) КТ брюшной полости;
3) ЭРХПГ;
4) внутривенную холецистохолангиографию;
5) пероральную холецистографию.
7. При эндоскопической ретроградной холангиопанкреатико‑графии (ЭРХПГ) у больных хроническим панкреатитом может быть выявлено: 1) расширение главного панкреатического протока;
2) расширение супрадуоденального отдела; общего желчного протока;
3) расширение двенадцатиперстной кишки;
4) расширение пузырного протока;
5) сужение терминального отдела общего желчного протока.
8. Нормальными размерами поджелудочной железы по данным узи являются: 1) головка – до 38 мм; тело – до 35 мм; хвост – до 30 мм;
2) головка – до 35 мм; тело – до 38 мм; хвост – до 32 мм;
3) головка – до 29 мм; тело – до 20 мм; хвост – до 26 мм;
4) головка – до 35 мм; тело – до 20 мм; хвост – до 30 мм;
5) головка – до 25 мм; тело – до 18 мм; хвост – до 22 мм.
9. Наиболее информативным исследованием при проведении дифференциальной диагностики рака поджелудочной железы и хронического панкреатита является: 1) УЗИ брюшной полости;
2) КТ брюшной полости;
3) ЭРХПГ;
4) тонкоигольная аспирационная биопсия под контролем УЗИ или КТ;
5) ангиография.
10. При наличии наружного панкреатического свища: 1) кожа вокруг свища мацерирована;
2) может быть потеря массы тела;
3) до образования свища была операция; на органах брюшной полости;
4) всегда имеется и наружный желчный свищ;
5) кожа вокруг свища не изменена.
11. Наибольшие трудности вызывает дифференциальная диагностика псевдотуморозного хронического панкреатита и: 1) рака головки поджелудочной железы;
2) язвы желудка;
3) мочекаменной болезни;
4) желчнокаменной болезни;
5) кардиоспазма.
12. При хроническом билиарном панкреатите необходимо: 1) выполнить резекцию поджелудочной железы;
2) наложить панкреатикоеюноанастомоз;
3) выполнить гастропанкреатодуоденальную резекцию;
4) выполнить холецистэктомию и санировать желчные пути (при необходимости);
5) осуществлять динамическое наблюдение за больным.
13. При панкреатической гипертензии и расширении главного панкреатического протока более 5 мм следует: 1) выполнить резекцию поджелудочной железы;
2) наложить панкреатикоеюноанастомоз;
3) выполнить гастропанкреатодуоденальную резекцию;
4) удалить желчный пузырь и санировать желчные пути (при необходимо сти);
5) сделать стволовую ваготомию.
14. Операцией выбора при хроническом билиарном панкреатите, обусловленном стенозом большого дуоденального сосочка, является: 1) холецистэктомия;
2) холедохолитотомия;
3) эндоскопическая папиллосфинктеротомия;
4) трансдуоденальная папиллосфинктеротомия;
5) холецистостомия.
15. Киста поджелудочной железы или парапанкреатическая киста является ложной, потому что она: 1) имеет размер менее 5 см;
2) часто сообщается с панкреатическим протоком;
3) не имеет эпителиальной выстилки;
4) имеет эпителиальную выстилку;
5) часто инфицируется.
16. В пользу сообщения парапанкреатической кисты с протоком поджелудочной железы свидетельствует: а) расширение главного панкреатического протока более 4 мм;
6) сдавление желудка извне;
в) повышение уровня амилазы в содержимом кисты;
г) быстрое увеличение кисты после пункции;
д) сообщение кисты с главным панкреатическим протоком при цистографии.
17. При хроническом панкреатите с протоковой панкреатической гипертензией операцией выбора является: 1) операция типа Гартмана;
2) операция Микулича;
3) операция Пьюстау;
4) дистальная резекция желудка;
5) операция Фрея.
18. При нагноившейся ложной кисте поджелудочной железы следует: 1) выполнить резекцию поджелудочной железы вместе с кистой;
2) наложить цистодигестивный анастомоз;
3) дренировать кисту наружу;
4) выполнить энуклеацию кисты;
5) лечить больного консервативно.
19. Панкреатические свищи бывают: 1) полными (терминальными) и неполными (Т‑образными);
2) наружными и внутренними;
3) острыми и хроническими;
4) врожденными и приобретенными;
5) высокими и низкими.
20. При наружном панкреатическом свище наиболее информативными исследованиями являются: 1) УЗИ брюшной полости;
2) фистулографию и ЭРХПГ;
3) КТ брюшной полости;
4) ФГДС;
5) МРХПГ.
21. Для диагностики обострения хронического панкреатита информативно: 1) определение уровня амилазы в моче;
2) определение уровня амилазы в крови;
3) ультразвуковое исследование поджелудочной железы;
4) исследование функции внешнего дыхания;
5) проведение мониторирования ЭКГ.
22. Наиболее частыми этиологическими факторами хронического панкреатита являются: 1) употребление алкоголя;
2) желчнокаменная болезнь;
3) травма поджелудочной железы;
4) аутоиммунные нарушения;
5) наличие паразитов в протоках поджелудочной железы.
23. Под влиянием этилового спирта происходит: 1) повышение вязкости панкреатического сока, вследствие чего образуются белковые преципитаты в протоках поджелудочной железы;
2) понижение вязкости панкреатического сока;
3) вязкость панкреатического сока не изменяется;
4) вязкость панкреатического сока не имеет значения в патогенезе алкогольного хронического панкреатита;
5) подавление внешней панкреатической секреции.
24. Хронический панкреатит может осложняться: 1) острым панкреонекрозом;
2) панкреатическим свищом;
3) нарушением проходимости двенадцатиперстной кишки;
4) обтурационной желтухой;
5) портальной гипертензией.
25. Боль при хроническом панкреатите; 1) связана с нарушением оттока панкреатического сока;
2) не связана с нарушением оттока панкреатического сока;
3) связана с приемом пищи;
4) не связана с приемом пищи;
5) связана с вовлечением в рубцово‑воспалительный процесс забрюшинных нервных сплетений.
Рекомендуемая литература
Дата добавления: 2015-08-26; просмотров: 1432;
