Челюстно-лицевой области
Деформации челюстно-лицевой области возникают при изменении формы, размеров и взаимоотношения отдельных костных компонентов. Они могут быть врожденными (хромосомные болезни, воздействие терато-
генных факторов на плод) и приобретенными (после перенесенных в детском возрасте заболеваний, травм, лучевой терапии, при эндокринных и обменных нарушениях и т.д.).
Согласно классификации ВОЗ (IX пересмотр), выделяют:
• увеличение всей или отдельных участков челюсти (верхней или нижней) — макрогнатия;
• уменьшение всей или отдельных участков челюсти (верхней или нижней) — микрогнатия;
• неправильное расположение челюстей по отношению к основанию черепа — смещение в сагиттальном, вертикальном или трансвер-зальном направлении;
• деформации, включающие перечисленные выше.
Аномалии зубов и челюстей встречаются у 30 % детей школьного возраста. Аномалии челюстей, как правило, сопровождаются нарушением прикуса.
12.3.1. Аномалии развития зубов
Часто встречающиеся аномалии постоянных зубов проявляются в изменении их числа, положения, величины, формы и строения.
Число зубов может быть уменьшено (адентия) или увеличено (гиперден-тия) по сравнению с нормой. Причины этого те же, что и вызывающие деформации челюстно-лицевой области. Рентгенологическое исследование показано во всех случаях отсутствия зубов в зубном ряду с целью установления наличия зачатков молочных и постоянных зубов. По рентгенограммам удается выяснить также причины задержки их прорезывания.
Адентия чаще наблюдается в постоянном прикусе, реже — во временном. Наиболее часто встречается врожденное отсутствие боковых резцов верхней челюсти и зубов мудрости, нижнего и верхнего вторых премоляров (рис. Ш.308, Ш.309).
Частичная или полная адентия имеет место при эктодермальной дис-плазии — наследственном заболевании, связанном с нарушением развития эктодермы. Оставшиеся отдельные зубы имеют коронки конической формы. У больных кожа гладкая, атрофичная, отсутствуют потовые и сальные железы, нарушено развитие ногтей, отмечаются выступающий лоб, седловидный нос, толстые губы, из-за аплазии паренхимы слюнных желез — ксеростомия.
При врожденном увеличении числа зубов сверхкомплектный зуб может быть нормально развитым или рудиментарным, располагается в зубном ряду или вне его (рис. Ш.310). Молочные сверхкомплектные зубы имеют такую же форму, как и комплектные, а постоянные, как правило, атипичны. Иногда сверхкомплектные зубы не прорезываются и их обнаруживают случайно на рентгенограммах, выполненных по другому поводу. Сверхкомплектные зубы чаще встречаются в области нижних резцов, нередко наблюдаются четвертые большие коренные зубы (четвертые моляры).
Неправильное положение зуба в зубном ряду (с щечной или язычной стороны), поворот зуба вокруг оси, расположение коронки зуба ниже жева-Ш

|

|
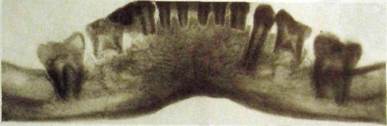
Рис. III.308. Панорамная рентгенограмма нижней челюсти ребенка. Первичная множественная адентия — отсутствуют зачатки 42111245.
|
Рис. Ш.309. Панорамная рентгенограмма нижней челюсти ребенка. Первичная множественная адентия — отсутствуют зачатки 543211235.
|
Рис. III.310. Ортопантомограмма. Сверхкомплектные зубы на уровне 4_
тельной поверхности соседних зубов определяют при клиническом осмотре. Рентгенологическое исследование незаменимо для оценки положения зуба в челюсти. Промежуток между соседними зубами называют тремой. Отсутствие трем у детей 5-летнего возраста свидетельствует о задержке роста челюсти. Тремы шириной 0,5—0,7 мм считают вариантом нормы. Промежуток между центральными резцами шириной 0,6—7 мм получил название «диастема».
Размеры зубов могут быть уменьшены (микродентия) или увеличены (макродентия). Это касается одного, нескольких или всех зубов. Чаще изме-
няются резцы. Макродентия всех зубов — один из симптомов заболеваний гипофиза.
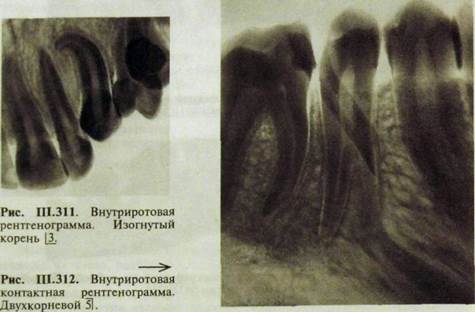
Наиболее часто встречаются аномалии развития корней постоянных зубов — искривление (рис. Ш.311), укорочение или удлинение, увеличение (рис. III.312) или уменьшение их количества, дивергенция и конвергенция, раздвоение. Наиболее вариабельны форма и количество корней нижних моляров, особенно третьих.
Форма всех зубов изменяется при кретинизме и эктодермальной дис-плазии. Наблюдающиеся при врожденном сифилисе центральные резцы боч ко видной формы с полулунной вырезкой по режущему краю называются зубами Гетчинсона (по фамилии английского врача J. Hutchinson).
Внутриутробное прорезывание зубов отмечено лишь у одного на 2000 новорожденных. В 85 % случаев внутриутробно прорезываются центральные нижние резцы.
Анкилоз — срастание цемента корня с костной тканью альвеолы — развивается после применения формалинрезорцинового метода, травмы, редко — у вторых молочных моляров. Ввиду отсутствия периодонтальной щели, занятой костной тканью, при перкуссии анкилозированного зуба отмечается более тупой звук. При удалении таких зубов возникают значительные сложности.
Зуб в зубе(dens in dente): в полости зуба и широком корневом канале находится зубоподобное образование, окруженное по периферии полосой просветления (рис. Ш.313).

|
| Рис. Ш.313. Рентгенограмма удаленного зуба. Зуб в зубе. |
Одним из видов аномалий является спаяние соседних зубов между собой — сросшиеся зубы. Чаще всего наблюдается срастание центрального резца с боковым или одного из них со сверхкомплектным зубом. При расщеплении эмалевого органа образуются две коронки с одним корнем. Спаяние зубов в области корней может быть определено только рентгенологически. При слиянии коронок они имеют одну большую зубную полость и два канала. Бели произошло слияние только корней, то имеются две полости зуба и два корневых канала. При наличии увеличенных зубов отмечается недостаток места в зубном ряду: расположенные рядом с ним зубы прорезываются позже и, как правило, с язычной или щечной стороны.
В случае отсутствия зуба в зубном ряду к периоду его прорезывания (допустимы колебания в диапазоне от 4 до 8 мес от средних сроков) необходимо выполнить рентгенограммы, для того
чтобы определить, есть ли зачаток зуба (рис. Ш.314). При анализе рентгенограммы можно также установить причину задержки прорезывания (ретенция): неправильное положение зуба из-за смещения зачатка (дистопия), наличие патологического процесса (перелом, остеомиелит, киста, ново-
|
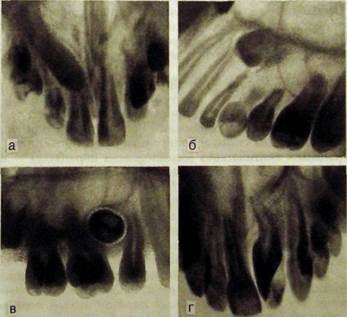
Рис. Ш.314. Внутри ротовые рентгенограммы.
а — ретинированный _3J; б — дистопированный [3; в правильной формы, расположенный вне дуги [1.
- дистопированный JJ; г — н©*-
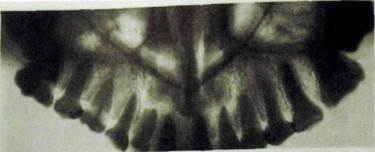
Рис. Ш.315. Панорамная рентгенограмма верхней челюсти. Синдром Сте^то-на - Капдепона (несовершенный дентиногенез). Полости зубов и корневые кана-лы не прослеживаются.
образование). Наиболее частая причина ретенции - недостаток места в зубном ряду. Зачатки зубов могут находиться вдали от их обычного места расположения (в ветви или у основания нижней челюсти, в стенках верхнечелюстной пазухи), и прорезывание их становится невозможным. Рете-нированный зуб может вызвать смещение и резорбцию корней соседних зубов.
Чаще наблюдается ретенция зубов мудрости (преимущественно нижних), клыков (в основном верхних; см. рис. III.314), реже — премоляров (верхних). При планировании удаления ретенированного или дистопированного зуба возникает необходимость в определении его положения и взаимоотношения с полостью носа, верхнечелюстной пазухой, нижнечелюстным каналом, корнями соседних зубов. Для решения этой задачи необходимо выполнить рентгенограммы не менее чем в двух взаимно перпендикулярных проекциях.
При исследовании зубов нижней челюсти производят внутриротовые рентгенограммы и внеротовые рентгенограммы в аксиальной проекции. Для определения положения ретенированных зубов верхней челюсти наряду с внутриротовыми рентгенограммами (контактными или аксиальными) наиболее информативны снимки в тангенциальных проекциях.
Несовершенный дентиногенез (dentinogenesis imperfecta) — врожденное заболевание (синдром Стейнтона—Капдепона); возникает в результате дис-плазии соединительной ткани (рис. III.315), иногда сочетается с несовершенным остеогенезом. У больных детей лицевая часть черепа значительно меньше мозговой, длительное время остаются незаращенными роднички и швы, кости черепа истончены. При нормально сформированной эмали структура дентина нарушена (меньше минеральных солей, меньше канальцев в они более широкие, направление их изменено). Такие зубы редко поражаются кариесом. Вместе с тем происходит раннее прогрессирующее стирание зубов вплоть до десны. На рентгенограмме определяется уменьшение в размерах или полная облитерация полости зуба и корневых каналов вследствие образования заместительного дентина. Корневые каналы не определяются или видны лишь у верхушки корня. Ввиду того что корни обычно более тонкие, выше риск возникновения их переломов при травме. Цвет зубов сине-коричневый, фиолетовый или янтарный.
12.3.2. Аномалии развития челюстей
Аномалии развития челюстей могут быть врожденными или возникнуть вследствие перенесенных заболеваний, лучевой терапии, травмы.
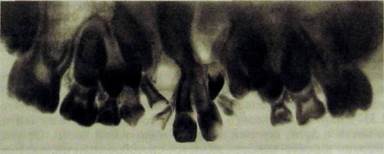
Врожденные расщелины альвеолярного отростка и твердого неба — наиболее часто встречающийся порок, их распознают клинически. В 20—38 % случаев порок генетически обусловлен. Расщелины альвеолярного отростка и твердого неба часто сочетаются с аномалиями зубов (сверхкомплектные, ретенированные зубы, отсутствие зачатков), неправильное расположение 432I234. При данной аномалии наблюдаются задержка формирования постоянных зубов, недоразвитие альвеолярного отростка, деформация полости носа. Для распознавания расщелин предпочтение следует отдать панорамной рентгенографии (рис. II 1.316).
Расщелины твердого неба могут сочетаться с расщелинами мягкого • неба и верхней губы (в 50 % случаев), бывают полными и неполными, односторонними и двусторонними, локализуются в области бокового резца и клыка, реже — между центральными резцами, очень редко — по средней линии нижней челюсти. Односторонние расщелины обычно имеют колбообразную форму, двусторонние представлены в виде щелевидного просветления с ровными четкими контурами.
Дизостоз — нарушение развития костей как результат наследственного семейного заболевания костной системы. Важнейшими разновидностями являются ключично-черепной, черепно-лицевой и челюстно-лицевой ди-зостозы, гемифациальная микросомия и синдром Гольденхара.
|
| Рис. Ш.316. Панорамная рентгенограмма верхней челюсти. Двусторонняя расщелина альвеолярного отростка и твердого неба. |
У детей с ключичн о-ч ерепным дизостозом имеет место гипоплазия лицевых костей, челюстей, главным образом верхней (верхнечелюстные пазухи недоразвиты), и покровных костей черепа в сочетании с полным или частичным недоразвитием одной либо обеих ключиц. Отмечаются незаращение или позднее заращение черепных швов или родничков, выпуклый лоб. Возникает ложное впечатление о наличии нижней макро-гнатии (кажущееся увеличение нижней челюсти). Наблюдаются нарушения формирования корней, задержка в прорезывании молочных и постоянных зубов, часто встречаются сверхкомплектные зубы. Имеют место нарушения в
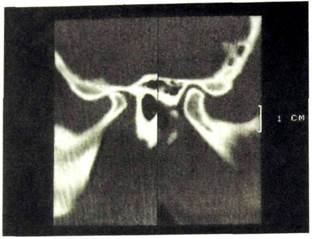
Рис. Ш.317. Компьютерная томограмма височно-нижнечелюстных суставов (рот закрыт). Гипоплазия головки и шейки мыщелкового отростка справа, уплощение суставной ямки.
формировании костей таза, укорочение пальцев рук, удлинение пястных костей.
Ч е р е п н о-л ицевой дизостоз- недоразвитие костей черепа, мозга, верхней челюсти, носовых костей, выраженная нижняя макрогна-тия. У больных отмечаются преждевременное закрытие черепных швов, экзофтальм, косоглазие, нистагм, нарушение зрения.
В рентгенологической картине челюстно-лицевого дизостоза (синдром Франческетти) основным симптомом является двустороннее недоразвитие скуловых костей и скуловых дуг.
Нарушения костей и мягких тканей на правой и левой стороне могут быть выражены неодинаково. Большой рот (макростомия) придает лицу своеобразие — «рыбье» или «птичье» лицо, широко расположенные глазные щели, нарушения развития зубов, деформация ушных раковин, иногда нарушения со стороны среднего и внутреннего уха с глухотой по звукопроводящему типу. Изменения со стороны челюстно-лицевой области сочетаются с аномалиями грудной клетки и позвоночника (сверхкомплектные позвонки, блок верхних шейных позвонков). Отмечается наследование по доминантному типу.
Врожденные пороки развития первой и второй жаберных дуг проявляются в виде синдромов гемифациальной микросомии и Гольденхара. Изменения односторонние и проявляются гипоплазией мыщелкового отростка (рис. Ш.317) или мыщелкового и венечного отростков нижней челюсти, скуловой кости и дуги, верхней челюсти и височной кости. Отмечено, что порок развития нижней челюсти является своеобразным индикатором, указывающим на изменения в других костях черепа. У таких детей обнаруживают также аномалии развития позвоночника и мочевыводящих путей.
При подозрении на врожденные изменения, связанные с пороками развития первой и второй жаберных дуг, достаточно информативны орто-пантомограммы и рентгенограммы в подбородочно-носовой проекции. При планировании реконструктивных операций необходимо выполнить краниометрию с использованием телерентгенограмм. У детей с болезнью Дауна первые молочные зубы появляются лишь к 4—5 годам, иногда остаются в зубном ряду до 14—15 лет.
У детей, у которых снижена функция щитовидной железы, отмечаются задержка прорезывания молочных и постоянных зубов, множественный кариес зубов, недоразвитие челюстей.
При недостаточной деятельности передней доли гипофиза корни молочных зубов иногда не рассасываются и сохраняются на всю жизнь, постоянные зубы не имеют тенденции к прорезыванию. Удаление молочных зубов в этих случаях не показано, так как нельзя быть уверенным в прорезывании постоянных. Встречается первичная адентия.
Гиперфункция гипофиза в раннем возрасте вызывает усиление роста корней при нормальной величине коронок, образуются диастемы и тремы, отмечаются сокращение сроков прорезывания и выпадения временных зубов, гиперцементоз у верхушек корней. Возникает необходимость в смене съемных и несъемных протезов.
Посттравматические деформации и деформации, обусловленные остеомиелитом, вызывают одностороннее нарушение смыкания зубов. У детей и подростков травмы мы Щелково го отростка и сустава могут приводить к развитию артрита с нарушением развития соответствующей половины нижней челюсти на стороне поражения (микрогнатии), у взрослых — к артрозу.
12.4. Рентгенодиагностика кариеса, пульпита, периодонтита, заболеваний пародонта
12.4.1. Рентгенодиагностика кариеса
Кариес — патологический процесс, проявляющийся деминерализацией и прогрессирующим разрушением твердых тканей зуба с образованием дефекта. Это наиболее распространенное заболевание зубов: поражаемость населения кариесом достигает 100 %. На прорезывающихся зубах в зависимости от локализации различают кариес фиссурный, пришеечный, на контактных (апроксимальных), вестибулярной и язычной поверхностях. У моляров кариес чаще развивается на жевательной поверхности, у резцов, клыков и премоляров — на контактных поверхностях (рис. Ш.318—II 1.322).
В зависимости от глубины поражения различают стадию пятна (кариозное пятно), поверхностный, средний и глубокий кариес. При простом или неосложненном кариесе изменения в пульпе отсутствуют. Осложненный кариес сопровождается развитием воспаления в пульпе (пульпит) и перио-донте (периодонтит).
Кариесом могут быть поражены отдельные зубы, несколько зубов (множественный кариес) или почти все зубы (системное поражение). Множественный кариес может проявляться в виде так называемого циркулярного и поверхностного, распространяющегося преимущественно по по-

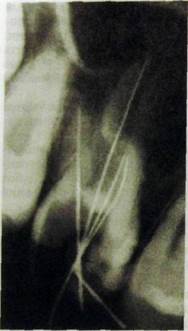
Рас. Ш.318. Радиовизиограм-ма (компьютерная дентальная рентгенограмма). Глубокий кариес коронки _7J, иглы в корневых каналах.
верхности. При клиническом исследовании не удается диагностировать маленькие кариозные полости и кариозные поражения, недоступные для непосредственного осмотра. Лишь сочетание клинического и рентгенологического исследований обеспечивает выявление всех кариозных полостей.
Цели рентгенологического исследования при кариесе: 1) выявление кариозной полости и определение ее размеров, включая глубину; 2) установление взаимоотношений ее с полостью зуба; 3) оценка состояния периодонта; 4) диагностика вторичного кариеса под пломбами и коронками; 5) контроль правильности формирования полости; 6) оценка наложения лечебной прокладки и ее прилегания к стенкам; 7) обнаружение нависающих или сливающихся пломб.
Рентгенологически распознаются лишь кариозные поражения, при которых твердые ткани зуба теряют не менее *А минерального состава. Рентгенологическая картина кариозной полости зависит от ее размеров и локализации.
Форма и контуры кариозных полостей вариабельны, что обусловлено особенностями распространения кариозного процесса. При проецировании кариозного дефекта на неизмененную ткань зуба (кариес на вестибулярной, язычной и жевательной поверхностях) он представлен в виде участка просветления округлой, овальной, неправильной или линейной формы. Краеобразующие кариозные полости (располагающиеся в апроксимальных, пришеечных областях и по режущему краю резцов и клыков), выходящие на контур, изменяют форму коронки.
Четкость или нечеткость контуров полости определяется особенностями течения кариозного процесса. На контактных поверхностях кариозные полости выявляются особенно отчетливо и на определенных этапах развития по форме напоминают букву V, вершина которой обращена к эмалево-дентинной границе.
Возникают сложности отличительного распознавания небольших пришеечных кариозных полостей от варианта анатомического строения, когда наблюдаются углубления, обусловленные отсутствием эмали на этих участках. Зондирование гингивального кармана позволяет преодолеть возникшие затруднения.
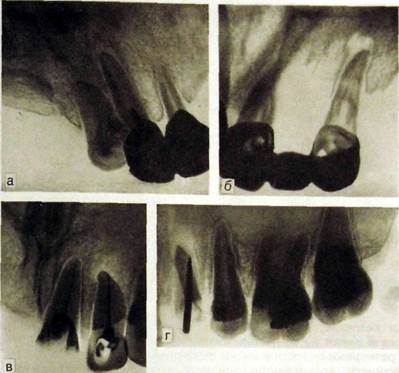
Рис. Ш.319. Внутриротовые контактные рентгенограммы.
а — хронический фиброзный периодонтин _3], канал запломбирован на Vs; б — глубокий кариес под коронкой, хронический гранулематозный периодонтит[5; в — глубокий кариес коронки Q., гранулематозный периодонтит |J, Каналы 112 запломбированы до верхушки; г — хронический гранулирующий периодонтит, перфорация корня [4, кариес коронки [6.
Небольшие кариозные полости на жевательной, вестибулярной или язычной поверхности зуба перекрываются неизмененными твердыми тканями зуба и не находят отражения на рентгенограмме.
Кариозные полости хорошо распознаются клинически, и к рентгенологическому исследованию в большинстве случаев прибегают для диагностики скрытых кариозных полостей, недоступных для визуального осмотра и инструментального исследования. К ним относятся кариозные полости на корне, под пломбами (вторичный кариес), коронками и на контактных поверхностях (см. рис. III.321).
Рентгенологическое исследование в большинстве случаев дает возможность оценить глубину распространения кариозного процесса. Стадия пятна рентгенологически не определяется. При поверхностном кариесе, особенно в тех случаях, когда полость краеобразующая, виден дефект в пределах эмали. При среднем и глубоком кариесе в процесс в той или иной
36-1324

|
Рис. III.321. Внутриротовая контактная рентгенограмма. Кариес под коронкой R>.
<—
Рис. III.320. Радиовизиограмма. Глубокий пришеечиый кариес, гранулемы у корней ^б].
степени вовлекается дентин. Ввиду более медленного распространения процесса в эмали на рентгенограмме иногда определяется несоответствие между размерами полости в эмали и дентине.
Трудности, возникающие при определении взаимоотношений между кариозной полостью и полостью зуба, обусловлены расположением, глубиной кариозного очага и особенностями проекции. На рентгенограммах, выполненных с соблюдением «правила биссектрисы», полость зуба по высоте проекционно уменьшена. При среднем кариесе деформация и уменьшение полости зуба происходят также вследствие отложения вторичного дентина. Кариозный очаг на вестибулярной и язычной поверхностях зуба иногда проецируется на полость зуба. При расположении кариозной полости на жевательных и контактных поверхностях рентгенологическое исследование дает возможность достаточно четко оценить толщину слоя дентина, отделяющего кариозный очаг от полости зуба.
Вторичный кариес под пломбой представлен в виде дефекта тех или иных размеров, между пломбой и дентином появляется полоса просветления. Аналогичная картина имеет место при пломбировании с использованием прокладок, не поглощающих рентгеновские лучи. Неровные, нечеткие, подрытые контуры полости свидетельствуют о вторичном кариесе. В диагностике может помочь сравнение с рентгенограммой, выполненной до пломбирования.
Рентгенологическое исследование позволяет оценить, как сформирована полость, качество пломбирования, прилегание пломбировочного материала к стенкам, нависание пломбы между зубами и в десневом кармане.
Пломбы из амальгамы и фосфатсодержащих пломбировочных материалов определяются в виде высокоинтенсивной тени на фоне тканей
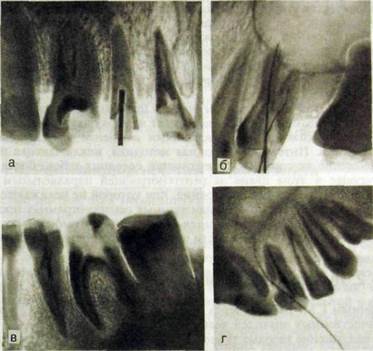
Ряс. HI.322. Внутриротовые контактные рентгенограммы.
а — глубокий кариес коронок 654], гранулемы у корней 54], штифт в устье канала .5J; б —- корневые иглы в каналах 16, низко расположенная верхнечелюстная пазуха; в — глубокий кариес коронки 15, гранулема у переднего корня; г — глубокий пришеечный кариес коронки Ц_, хронический фиброзный периодонтит, ложный ход с корневой иглой.
зуба. Пломбы из силикатоцемента, эпоксидного материала и пластмасс рентгенонегативны, поэтому на снимке видна препарированная полость и прилегающая к стенкам линейная тень прокладки.
У детей кариес встречается даже в стадии прорезывания зубов. Наиболее высокая частота его развития отмечается в возрасте 7—8 лет и после 13 лет. На молочных зубах кариес поражает преимущественно контактные поверхности, характеризуется быстрым прогрессированием процесса и осложнениями в виде пульпита и периодонтита.
Множественный кариес молочных зубов, обусловленный обменными нарушениями, иногда локализуется симметрично на одноименных зубах. Изменения твердых тканей зуба возникают также при некариозных поражениях: гипоплазии, флюорозе, клиновидных дефектах, патологической стираемости.
Клиновидный дефект располагается на вестибулярной поверхности коронок в области шеек. На рентгенограмме определяется в виде полосок просветления в пришеечной области, идущих параллельно режущему краю.
Патологическая стираемое™ может быть обусловлена вредными привычками (удерживание во рту инородных предметов — гвоздей, мундштука трубки). При стирании может образовываться заместительный дентин, вызывающий уменьшение высоты полости зуба. В области верхушек зубов происходит напластование вторичного цемента (картина гиперцементоза).
Пятнистые дефекты при флюорозе, как правило, не находят отражения на рентгенограммах.
Распространенная в стоматологической практике методика рентгенологического исследования с центрацией лучей на верхушку зуба в связи с возникающими проекционными искажениями наименее эффективна в диагностике кариеса. Интерпроксимальная методика, исключающая проекционное наложение контактных поверхностей соседних зубов, более эффективна. Будущее в этом плане за рентгенографией параллельным пучком лучей с большого фокусного расстояния, при которой не искажаются размеры и форма коронки. На прямых панорамных рентгенограммах происходит наложение коронок премоляров и моляров, на ортопантомограммах этого не происходит, но возникают сложности при оценке состояния передних зубов.
12.4.2. Лучевые поражения зубов
По данным Г.М. Барера, через 4 мес после дистанционной гамма-терапии злокачественных опухолей челюстно-лицевой области в 58,4 % случаев отмечено разрушение твердых тканей зубов, включенных в объем облучения. Появляются при шеечные и множественные очаги разрушения коронки, происходит интенсивное стирание режущих и жевательных поверхностей. Отмечается более высокая частота поражения нижних резцов и клыков. Особенности клинического проявления и характер течения позволяют выделить лучевые поражения зубов как самостоятельную нозологическую единицу.
Среди этиологических факторов отмечается влияние гипосаливации, изменений в кристаллической решетке, денатурации и деминерализации эмали, дентина и цемента.
12.4.3. Рентгенодиагностика заболеваний пульпы
Воспалительный процесс в пульпе обычно не вызывает изменений твердых тканей, ограничивающих полость зуба и корневые каналы, и не имеет прямых рентгенологических признаков.
Косвенным признаком пульпита является определяемая на рентгенограмме глубокая кариозная полость, сообщающаяся с полостью зуба. Однако окончательный диагноз пульпита устанавливают лишь на основании комплекса клинических данных, результатов зондирования и определения электровозбудимости пульпы.
Дистрофические процессы в пульпе могут приводить к образованию дентиклеи, располагающихся у стенок полости зуба и корневого канала (пристеночные дентикли) или свободно в пульпе (свободные дентикли). На рентгенограмме дентикли определяются в виде округлых единичных или множественных плотных теней на фоне полости зуба или корневого капала.
Иногда возникают боли невралгического характера вследствие ущемления нервных волокон пульпы дентиклями. В этих случаях диагноз устанавливают лишь после выполнения рентгенологического исследования.
При хроническом гранулематозном пульпите может развиться «внутренняя гранулема», вызывающая разрушение зуба, прилежащего к полости дентина. Данное поражение чаще встречается на передних зубах. На рентгенограмме определяется четко контурированное просветление округлой формы, проецирующееся на полость зуба. Возникают трудности при отличительном распознавании с кариесом на язычной или щечной поверхности зуба. Внутренняя гранулема может осложниться патологическим переломом зуба.
12.4.4. Рентгенодиагностика периодонтита
С целью диагностики периодонтитов широко применяют внутрирото-вые контактные рентгенограммы, выполняемые по правилам изометрической проекции. Для оценки взаимоотношения корней с дном верхнечелюстной пазухи производят панорамные боковые рентгенограммы и ортопанто-мограммы, а в случае отсутствия специальной аппаратуры — разработанные нами внеротовые контактные рентгенограммы в косой проекции.
Острый верхушечный периодонтит. Несмотря на выраженную клиническую картину, незначительное расширение периодонтальной щели у верхушки корня, обусловленное воспалением периодонта, рентгенологически уловить, как правило, не удается. Диагноз острого периодонтита устанавливают практически на основании клинических данных. Острый процесс, продолжающийся от 2—3 дней до 2 нед, может перейти в хронический.
Хронический гранулирующий периодонтит. Морфологический процесс характеризуется разрастанием грануляционной ткани, вызывающей интенсивную резорбцию твердых тканей зуба (цемент, дентин), кортикальной пластинки стенки зубной альвеолы и губчатой костной ткани. На рентгенограмме нормальное изображение периодонтальной щели у верхушки пораженного корня отсутствует, разрушена компактная пластинка зубной альвеолы. У верхушки корня определяется очаг деструкции костной ткани неправильной формы с неровными нечеткими контурами (см. рис. II 1.319). В результате резорбции цемента и дентина поверхность корня, выходящая на контур, изъедена, иногда корень зуба становится короче.
Хронический гранулематозный периодонтит. В зависимости от морфологических особенностей при гранулематозном периодонтите выделяют зубную гранулему, сложную зубную гранулему и кистогранулему. В сложной гранулеме наряду с грануляционной тканью происходит разрастание тяжей эпителия, и она превращается в кистогранулему. В результате дистрофии и распада эпителия образуется полость, выстланная изнутри эпителием. На рентгенограмме у верхушки зуба определяется очаг просветления округлой или овальной формы с четкими ровными, иногда склерозированными контурами (см. рис. III.319, III.322). Кортикальная пластинка лунки в этой области разрушена. Иногда развивается гиперцементоз и верхушка приобретает булавовидную форму. Рентгенологически отличить простую гранулему от кистогранулемы не представляется возможным. Однако полагают, что при размерах очага деструкции более 1 см вероятнее наличие киетогра-нулемы.
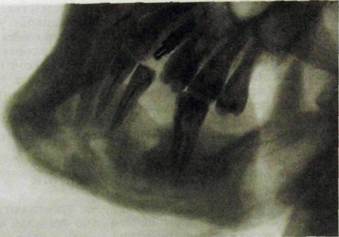
Рис. III.323. Рентгенограмма тела и ветви нижней челюсти в боковой проекции. Участок склероза соответственно удаленному заднему корню.
Хронический фиброзный периодонтит. Эта разновидность периодонтита возникает как исход острого или других хронических форм периодонтита; может развиться также при длительных травматических воздействиях на зуб. При этом в результате продуктивных реакций периодонт замещается грубоволокнистыми структурами рубцовой ткани; происходят утолщение периодонта, избыточное образование цемента (гиперцементоз) в области верхушки или по всей поверхности зуба.
На рентгенограмме у верхушки корня определяется расширение перио-донтальной щели. Компактная пластинка зубной альвеолы сохранена, иногда склерозирована (см. рис. III.322). Корень у верхушки булавовидно утолщен вследствие гиперцементоза.
При проецировании некоторых анатомических образований на верхушку корня (резцовое и подбородочное отверстия, крупные костные ячейки) возникают сложности при отличительном распознавании. Целость замыкающей кортикальной пластинки лунки дает возможность исключить диагноз хронического гранулематозного и гранулирующего периодонтита. При рентгенографии с изменением хода центрального пучка лучей, как правило, анатомические образования на этих снимках проецируются отдельно от верхушки корня.
Хронически протекающие малоактивные воспалительные процессы могут вызывать избыточную продукцию костной ткани с образованием небольших очагов склероза. Чаще это наблюдается у корней нижних моляров. При анализе снимков возникают трудности при дифференциации этих очагов с маленькими остеомами или обломками корня (рис. III.323).
Диагноз хронического периодонтита в стадии обострения устанавливают на основании клинических проявлений острого периодонтита и рентгенологической картины хронического периодонтита (гранулирующего или гранулематозного). Хронический фиброзный периодонтит в стадии обострения иногда расценивают как острый периодонтит.
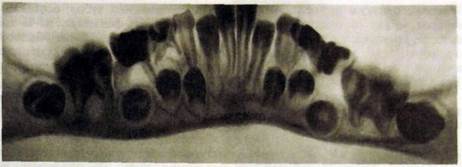
Рве. Ш.324. Панорамная рентгенограмма нижней челюсти. Хронический гранулирующий периодонтит W].
Свищевой ход, расположенный параллельно длинной оси корня, виден на рентгенограмме в виде узкой полосы просветления, идущей от апикального очага деструкции к альвеолярному краю челюсти. При другом направлении свищевой ход на снимке, как правило, не виден.
Повторные рентгенограммы чаще всего выполняют в процессе лечения с иглой для определения проходимости и в конце — для оценки качества пломбирования корневого канала. После механической и химической обработки корневых каналов в них вводят корневые иглы и выполняют рентгенограмму, позволяющую оценить проходимость канала (см. рис. Ш.318, III.322). На рентгенограмме определяются недостаточное раскрытие полости зуба, навесы, в частности над устьем корневого канала, истончение и перфорация стенок полости, корня, дна, наличие в канале обломка инструмента. Хорошо видны в каналах гуттаперчевые штифты. Для выявления перфорации выполняют рентгенограммы с введенной корневой иглой. Ложный ход лучше виден при его медиально-латеральном направлении, хуже — при щечно-язычном (см. рис. III.319). Косвенным признаком перфорации является деструкция прилежащей к нему кортикальной пластинки лунки.
Для определения изменений размеров периапикальных очагов после лечения необходимо выполнить повторные идентичные рентгенограммы, исключающие проекционные искажения. Идентичность снимков фронтальных зубов обеспечивается при выполнении прямых панорамных рентгенограмм с соблюдением стандартных условий исследования (положение больного и трубки в полости рта). Для исследования премоляров и моляров выполняются боковые панорамные рентгенограммы и ортопантомограм-мы. Полное или частичное восстановление костной ткани у большинства больных происходит в течение первых 8—12 мес после лечения.
При неполноценном пломбировании корневого канала возможно обострение хронического периодонтита. В этих случаях рентгенограмма необходима для оценки степени пломбирования канала и характера пломбировочного материала.
Рентгенодиагностика хронических периодонтитов у детей. У маленьких детей даже средний кариес может осложниться хроническим периодонтитом. Встречается преимущественно первично-хронический гранулирующий периодонтит, локализующийся у моляров в области бифуркации (рис. Ш.324).
В связи с близким расположением зачатков постоянных зубов, особенно у моляров, может возникнуть ряд осложнений: 1) гибель фолликула из-за прорастания грануляционной ткани в ростковую зону; 2) нарушение обызвествления эмали вследствие проникновения инфекции в фолликул; 3) смещение зачатков постоянных зубов; 4) ускорение прорезывания постоянного зуба; 5) развитие фолликулярной кисты.
У детей с хроническими периодонтитами нижних моляров на панорамных рентгенограммах иногда выявляют оссифицированный периостит в виде линейной тени, параллельной корковому слою по нижнему краю.
У детей и подростков зону роста в области несформированной верхушки не следует путать с гранулемой. В ростковой зоне периодонтальная щель равномерной ширины, компактная пластинка лунки не нарушена, зуб имеет широкий корневой канал.
12.4.5. Рентгенодиагностика заболеваний пародонта
Комплекс околозубных тканей — пародонт включает круговую связку зуба, десну, костную ткань альвеолы и периодонт.
При исследовании пародонта предпочтение отдают панорамной томографии и интерпроксимальным снимкам. При соблюдении стандартных условий исследования методики обеспечивают выполнение идентичных снимков, необходимых, в частности, для оценки эффективности проводимых лечебных мероприятий. Информативны и панорамные рентгнограм-мы, выполнение которых, однако, связано с высокой лучевой нагрузкой.
Внутриротовые контактные рентгенограммы, произведенные с соблюдением правил изометрии, создают ложное представление о состоянии кортикальной замыкающей пластинки ввиду того, что щечные и язычные отделы их проецируются раздельно. Выполнение контактных рентгенограмм в динамике иногда приводит к неправильной оценке проведенных лечебных мероприятий.
Первые рентгенологические симптомы изменений межальвеолярных перегородок не являются ранними, поэтому рентгенологическое исследование не может быть доклиническим диагностическим мероприятием.
Гингивит. Изменений межзубных перегородок не отмечается. При язвенно-некротическом гингивите у детей и подростков на рентгенограмме определяются расширение краевых отделов периодонтальной щели и осте-опороз вершин кортикальных пластинок межальвеолярных перегородок.
Пародонтит. При поражении пародонта в области одного или нескольких зубов диагностируют ограниченный, или локальный, пародонтит, при вовлечении пародонта всех зубов одной челюсти или обеих челюстей — диффузный пародонтит.
Локальный пародонтит. Локальный пародонтит характеризуется деструкцией межзубной перегородки той или иной степени выраженности. На рентгенограмме, как правило, видна и причина его возникновения: «нависающие» пломбы (рис. III.325), неправильно изготовленные искусственные коронки, инородные тела, большие краевые кариозные полости, под-десневые отложения. Глубина пародонтального кармана достигает 3—4 мм.
Основными симптомами диффузного генерализованного пародонтита являются остеопороз и снижение высоты межзубных перегородок. В зави-
симости от их выраженности рентгенологически различают следующие степени (стадии):
начальная — кортикальные замыкающие пластинки вершин межзубных перегородок отсутствуют, остеопороз межзубных перегородок без снижения высоты;
I — уменьшение высоты межзубных перегородок на V4 длины корня (рис. III.326);
II — высота межзубных перегородок уменьшена на 1/2 длины корня (рис. Ш.327);
III — высота межзубных перегородок уменьшена на 2л длины корня (рис. III.328).
Распространение воспаления на периодонт рентгенологически
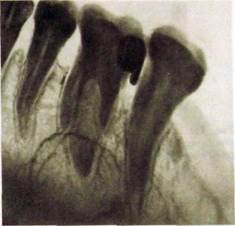
Рис. III.325. Внутриротовая контактная рентгенограмма 765). Локальный паро-донтит — нависающая пломба между j[] и 71 с остеопорозом и снижением высоты межзубной перегородки.
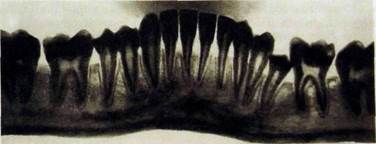
Рис. Ш.326. Панорамная рентгенограмма нижней челюсти. Высота межзубных перегородок уменьшена на VS длины корней (I степень); |5 вне дуги.
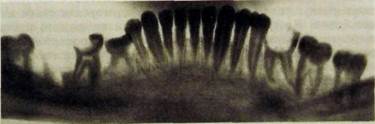
Рис. Ш.327. Панорамная рентгенограмма нижней челюсти. Частичная адентия — в зубном ряду сохранился временный V|, глубокий кариес коронок Ь\Ь, высота межзубных перегородок уменьшена на Vl длины корней (II степень).

Рис. Ш.328. Панорамная рентгенограмма нижней челюсти. Межзубные перегородки практически отсутствуют (III степень), |Т наклонен кпереди, глубокий кариес коронок 7|7.
проявляется в виде расширения периодонтальной щели в краевых отделах. При полной деструкции кортикальной пластинки лунки вокруг корня видна «изъеденная», с неровными контурами губчатая кость.
У разных групп зубов одного и того же больного отмечается уменьшение высоты всей межальвеолярной перегородки (горизонтальный тип) или деструкция перегородки у одного зуба, в то время как уменьшение ее высоты у соседнего зуба не столь значительно (вертикальный тип).
Выраженность деструктивных изменений в краевых отделах альвеолярных отростков и степень подвижности зубов не всегда сопоставимы. При этом имеет значение соотношение между размерами корня и коронки: зубы с длинными корнями и многокорневые зубы с расходящимися корнями дольше сохраняют устойчивость даже при выраженных костных изменениях.
Повторно выполненные рентгенограммы позволяют судить об активности течения или стабилизации процесса. Появление четкости контуров краевых отделов альвеолярных отростков, стабилизация остеопороза или нормализация рентгенологической картины свидетельствуют о благоприятном течении процесса.
У больных диабетом изменения в краевых отделах аналогичны наблюдаемым при пародонтите.
Пародонтоз. При парадонтозе происходит склеротическая перестройка костного рисунка — костномозговые пространства становятся меньше, отдельные костные балки утолщены, рисунок приобретает мелкопетлистый характер. У лиц пожилого возраста аналогичная перестройка наблюдается и в других отделах скелета.
Степень уменьшения высоты межзубных перегородок такая же, как и при пародонтите. В случае присоединения воспалительного процесса на рентгенограмме выявляют признаки пародонтита и пародонтоза.
Пародонтолиз развивается при редко встречающемся генетически наследуемом заболевании — кератодермии (синдром Папийона—Лефевра). Прогрессирующее рассасывание краевых отделов альвеолярного отростка приводит к потере зубов. Заболевание начинается в период прорезывания молочных зубов, вызывая их выпадение. Временная стабилизация сменяется прогрессирующим остеолизом альвеолярного отростка при прорезывании постоянных зубов.
Гистиоцитозы Х- Из трех разновидностей гистиоцитозов (эозинофиль-ная гранулема, или болезнь Таратынова, болезнь Хенда—Шюллера—Крис-
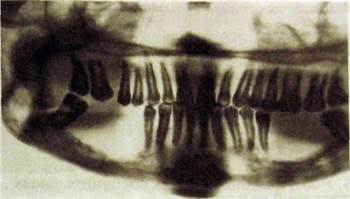
Рнс. III.329. Ортопантомограмма. Деструкция альвеолярной части нижней челюсти соответственно отсутствующим 765|67. Эозинофильная гранулема (гистологическая верификация).
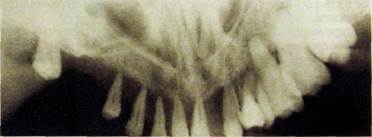
Рнс. III.330. Панорамная рентгенограмма верхней челюсти. Деструкция альвеолярного отростка практически на всем протяжении — эозинофильная гранулема (гистологическая верификация).
чена и болезнь Леттерера—Сиве) наиболее часто встречается эозинофильная гранулема. Этиология этих заболеваний до сих пор неизвестна. Полагают, что они представляют'собой различные формы одного и того же процесса. Морфологическим субстратом являются специфические гранулемы, вызывающие деструкцию вовлеченных в процесс отделов костей. Заболевание протекает безболезненно, иногда с повышением температуры тела. При поражении челюстей рентгенологическая картина иногда напоминает таковую при пародонтите.
Эозинофильная гранулема чаще всего развивается у детей и юношей (в возрасте до 20 лет), мужчины болеют в 6 раз чаще. Поражаются преимущественно плоские (череп, таз, ребра, позвонки, челюсти) и бедренные кости. Гистологически выявляются внутрикостные пролифераты (гранулемы) из гистиоцитарных, плазмоцитарных клеток и эозинофилов. В более поздних стадиях происходят ксантомные изменения с накоплением холестерина и кристаллов Шарко—Лейдена в цитоплазме. В зоне бывших очагов деструк-
ции при благоприятном течении заболевания формируется рубцовая ткань,
а иногда и кость.
При эозинофильной фанулеме, как правило, обнаруживают изменения не только в челюстях, но и в плоских костях свода черепа — округлые, четкие, как бы выбитые пробойником дефекты. В челюстях гранулемы часто занимают краевое положение, вовлекая в патологический процесс верхний и нижний альвеолярные отростки — зубы, лишенные костной структуры, как бы висят в воздухе («плавающие зубы») (рис. Ш.329, Ш.ЗЗО). После выпадения зубов лунки длительное время не заживают. У детей гранулемы, расположенные рядом с надкостницей, могут вызывать картину оссифици-рующего периостита.
Дата добавления: 2015-06-12; просмотров: 2774;
