Лучевая анатомия головного мозга
Основными методами прижизненного исследования структуры головного мозга в настоящее время являются КТ и особенно МРТ.
Показания к их выполнению устанавливают совместно лечащие врачи — невропатолог, нейрохирург, психиатр, онколог, офтальмолог и специалист в области лучевой диагностики.
Наиболее часто показаниями к лучевому исследованию головного мозга служат наличие признаков нарушения мозгового кровообращения, повышение внутричерепного давления, общемозговая и очаговая неврологическая симптоматика, нарушения зрения, слуха, речи, памяти.
Компьютерные томограммы головы производят при горизонтальном положении пациента, выделяя изображения отдельных слоев черепа и головного мозга (рис. III. 189). Специальной подготовки к исследованию не требуется. Полное исследование головы состоит из 12—17 срезов (в зависимости от толщины выделяемого слоя). Об уровне среза можно судить по конфигурации желудочков мозга; они, как правило, видны на томограммах. Часто при КТ мозга используют методику усиления путем внутривенного введения водорастворимого контрастного вещества.
На компьютерных и магнитно-резонансных томограммах хорошо различимы полушария большого мозга, мозговой ствол и мозжечок. Можно дифференцировать серое и белое вещество, очертания извилин и борозд, тени крупных сосудов, ликворные пространства. Как КТ, так и МРТ наряду с послойным изображением могут реконструировать трехмерное отображение и анатомическую ориентацию во всех структурах черепа и головного мозга. Компьютерная обработка позволяет получить увеличенное изображение интересующей врача области.
При изучении структур мозги МРТ имеет некоторые преимущества перед КТ. Во-первых, на MP-томограммах более четко различаются структурные элементы головного мозга, отчетливее дифференцируются белое и серое вещество, все стволовые структуры. На качестве магнитно-резонансных томограмм не отражается экранирующее действие костей черепа, ухудшающее качество изображения при КТ. Во-вторых, МРТ можно производить в разных проекциях и получать не только аксиальные, как при КТ, но и фронтальные, сагиттальные и косые слои. В-третьих, это исследование не связано с лучевой нагрузкой. Особым достоинством МРТ является возможность отображения сосудов, в частности сосудов шеи и основания головного мозга, а при контрастировании гадолинием — и мелких сосудистых ветвей (см. рис. 11.48—П.50).
Ультразвуковое сканирование также может быть использовано для исследования головного мозга, но лишь в раннем детском возрасте, когда сохранен родничок. Именно над мембраной родничка и располагают детектор ультразвуковой установки. У взрослых производят преимущественно одномерную эхографию (эхоэнцефалографию) для определения расположения срединных структур мозга, что необходимо при распознавании объемных процессов в мозге.
Головной мозг получает кровь из двух систем: двух внутренних сонных и двух позвоночных артерий. Крупные кровеносные сосуды различи-
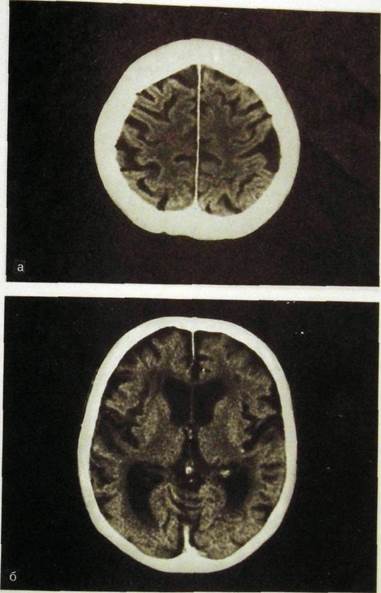
Ряс. IIIЛ 89. Компьютерные томограммы головного мозга, а, б, в, г — срезы на разных уровнях.
мы на компьютерных томограммах, полученных в условиях внутривенного искусственного контрастирования. В последние годы быстро развилась и получила всеобщее признание MP-ангиография. Ее достоинствами являются неинвазивность, простота выполнения, отсутствие рентгеновского облучения.
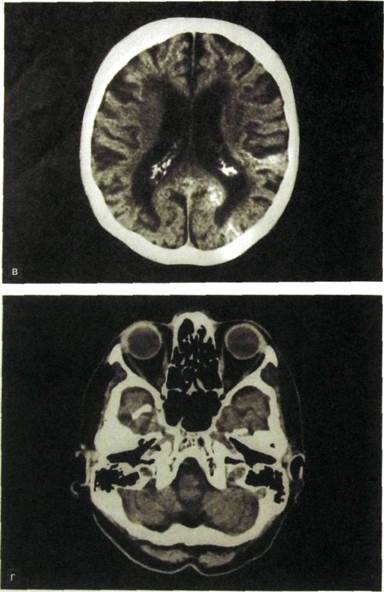
Рис. III. 189. Продолжение.
Однако детальное изучение сосудистой системы мозга возможно только при ангиографии, причем предпочтение всегда отдают цифровой регистрации изображения, т.е. выполнению ДСЛ. Катетеризацию сосудов обычно осуществляют через бедренную артерию, затем катетер под контролем рентгеноскопии проводят в исследуемый сосуд и вливают в него контрастное вещество. При введении его в наружную сонную артерию на ангиограммах отобража-
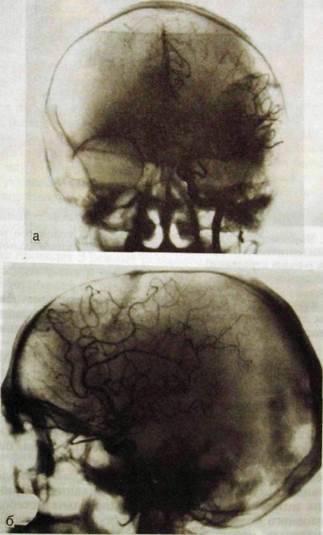
Рис. III. 190. Каротидные артериограммы черепа (норма), а — прямая проекция; б — боковая проекция.
ются ее ветви — поверхностная височная, средняя оболочечная и др. Если контрастное вещество вливают в общую сонную артерию, то на снимках наряду с ветвями наружной сонной артерии дифференцируются сосуды мозга. Наиболее часто прибегают к каротидной ангиографии — контрастное вещество вводят во внутреннюю сонную артерию. В этих случаях на снимках вырисовываются только сосуды мозга (рис. III. 190). Вначале появляется тень артерий, позднее — поверхностных вен мозга и, наконец, глубоких вен мозга
|
|
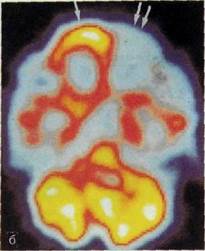
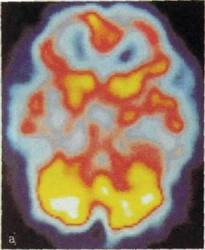
Pec. Ш.191. Эмиссионная однофотонная томография головного мозга до (а) и после (б) эпилептического припадка. Снижение функциональной активности участка мозга (указан стрелками).
и венозных пазух твердой мозговой оболочки, т.е. синусов. Для исследования системы позвоночной артерии контрастное вещество вводят непосредственно в этот сосуд. Такое исследование называют вертебральной ангиографией.
Ангиографию, как правило, производят после КТ или МРТ. Показаниями к выполнению ангиографии служат сосудистые поражения (инсульт, субарахноидальное кровоизлияние, аневризмы, поражения экстракраниальной части магистральных сосудов шеи). Ангиографию осуществляют также при необходимости выполнения внутрисосудистых лечебных вмешательств — ангиопластики и эмболии. Противопоказаниями считают эндокардит и миокардит, декомпенсацию деятельности сердца, печени, почек, очень высокую артериальную гипертензию, шок.
Исследование мозга методами радиоиуклидной диагностики ограничивается в основном получением функциональных данных. Принято считать, что величина мозгового кровотока пропорциональна метаболической активности головного мозга, поэтому, применив соответствующий РФП, например пертехнетат, можно выявить участки гипо- и гиперфункции (рис. Ш.191). Такие исследования проводят для локализации эпилептических очагов, при выявлении ишемии у пациентов с деменцией, а также для изучения ряда физиологических функций головного мозга. В качестве метода радиоиуклидной визуализации, помимо сцинтиграфии, с успехом применяют однофотонную эмиссионную томографию и особенно позитронную эмиссионную томографию. Последняя по техническим и экономическим соображениям, как отмечалось ранее, может быть выполнена только в крупных научных центрах.
Лучевые методы незаменимы в исследовании кровотока в мозге. С их помощью устанавливают положение, калибр и очертания краниальных ветвей дуги аорты, наружной и внутренней сонных артерий, позвоночных ар-
 терий, их вне- и внутримозговых ветвей, вен и синусов мозга. Лучевые методы позволяют регистрировать направление, линейную и объемную скорость кровотока во всех сосудах и выявлять патологические изменения как в строении, так и в функционировании сосудистой сети.
терий, их вне- и внутримозговых ветвей, вен и синусов мозга. Лучевые методы позволяют регистрировать направление, линейную и объемную скорость кровотока во всех сосудах и выявлять патологические изменения как в строении, так и в функционировании сосудистой сети.
Йаиболее доступным и весьма эффективным методом изучения мозгового кровотока является ультразвуковое исследование. Речь идет, естественно, только об ультразвуковом исследовании внечерепных сосудов, т.е. сосудов шеи. Оно показано при диспансерном и клиническом исследовании на самом первом этапе. Исследование не обременительно для пациента, не сопровождается осложнениями, не имеет противопоказаний.
Ультразвуковое исследование выполняют посредством как сонографии, так и, главным образом, допплерографш — одномерной и двухмерной {цвет-ное допплеровское картирование). Специальной подготовки больного не требуется. Процедуру обычно производят при горизонтальном положении его на спине. Руководствуясь анатомическими ориентирами и результатами пальпации, определяют местоположение изучаемого сосуда и покрывают поверхность тела над ним гелем или вазелиновым маслом. Датчик устанавливают над артерией, не сдавливая ее. Затем его постепенно и медленно продвигают по ходу артерии, рассматривая изображение сосуда на экране. Исследование проводят в режиме реального времени с одновременной регистрацией направления и скорости кровотока. Компьютерная обработка обеспечивает получение на бумаге цветного изображения сосудов, доппле-рограммы и соответствующих цифровых показателей. Исследование проводят обязательно с обеих сторон.

|
Альберт Эйнштейн любил фильмы Чарли Чаплина и относился с большой симпатией к созданному им герою. Однажды он написал в письме к Чаплину: «Ваш фильм "Золотая лихорадка" понятен всем в мире, и Вы непременно станете великим человеком». На это Чаплин ответил так: «Я Вами восхищаюсь еще больше. Вашу теорию относительности никто в мире не понимает, а Вы все-таки стали великим человеком».
Этот обмен любезностями напомнил нам сцену, имевшую место на одном из заседаний Всесоюзной научной школы по гастроэнтерологии. Председатель школы академик А.М. Угол ев, по специальности физиолог, шутя заметил, выступая перед аудиторией: «Я считал бы профессора Линденбратена идеальным человеком, если бы он не был клиницистом». На что Л .Д. Линденбратен ответил: «А я считаю A.M. Уголева идеальным человеком, несмотря на то что он физиолог!».
 7.3. Повреждения черепа и головного мозга
7.3. Повреждения черепа и головного мозга
Лучевые исследования у пострадавших проводят по назначению хирурга, травматолога или невропатолога (нейрохирурга). Основанием для такого назначения являются травма головы, обшемозговые (головная боль, тошнота, рвота, нарушение сознания) и очаговые неврологические симптомы
(расстройства речи, чувствительности, двигательной сферы и др.). В направлении клинициста обязательно должен быть указан предположительный диагноз.
Тяжесть повреждения определяется не столько нарушением целости костей черепа, сколько повреждением головного мозга и его оболочек. В связи с этим в подавляющем большинстве случаев лучевое исследование при острой травме должно заключаться в выполнении КГ. Необходимо помнить, что в ряде случаев повреждение кажется легким и на рентгенограммах даже не выявляется нарушение целости костей, но из-за продолжающегося внутричерепного кровотечения состояние больного может значительно ухудшиться в последующие часы и дни.
Обычные рентгенограммы показаны главным образом при вдавленных переломах, когда отломки смещаются в полость черепа. На них можно также определить смещение обызвествленных внутричерепных образований, в норме располагающихся срединно (шишковидная железа, серповидный отросток), которое является косвенным признаком внутричерепного кровоизлияния. Кроме того, на рентгенограммах иногда можно выявить небольшие линейные переломы, ускользающие от рентгенолога при анализе КТ. Однако повторим еще раз, что основным лучевым методом исследования при травмах головы является КТ.
При выполнении лучевого исследования у больных с повреждением черепа и головного мозга рентгенолог должен ответить на три вопроса: 1) имеется ли нарушение целости костей черепа; 2) сопровождается ли перелом внедрением отломков в полость черепа и повреждением глазниц, околоносовых пазух и полости среднего уха; 3) есть ли повреждение мозга и его оболочек (отек, кровоизлияние).
Среди повреждений мирного времени преобладают линейные переломы (трещины) костей свода черепа. При этом в подавляющем большинстве случаев они возникают в месте приложения силы (этот факт всегда облегчает выявление трещины). Перелом определяется как резкая, иногда зигзагообразная, местами раздваивающаяся полоска со слегка неровными краями (рис. III. 192). В зависимости от характера травмы положение и протяженность трещины очень разнообразны. Они могут затрагивать только одну пластину или обе, переходить на черепной шов, вызывая его расхождение.
Помимо трещин, наблюдаются дырчатые, вдавленные и оскольчатые переломы. При них, как отмечено выше, особенно важно установить степень смещения отломков в полость черепа, что легко осуществить с помощью прицельных снимков. Значительное смещение осколков наблюдается при переломах огнестрельного происхождения. При слепых ранениях необходимо определить наличие и точную локализацию инородных тел, в частности установить, в полости черепа или вне ее находится пуля или осколок.
Переломы основания черепа, как правило, являются продолжением трещины свода. Трещины лобной кости обычно опускаются к лобной пазухе, верхней стенке глазницы или решетчатому лабиринту, трещины темен-
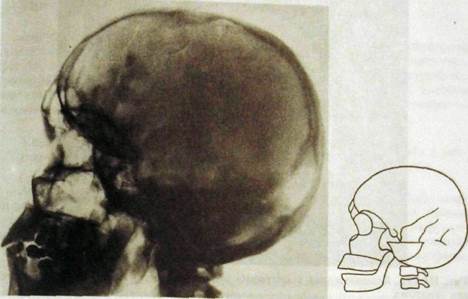
Рмс. Ш.192. Обзорная боковая рентгенограмма черепа и схема к ней. Множественные трещины левой теменной и височной костей.
ной и височной костей — в среднюю черепную яму, а трещины затылочной кости — в заднюю черепную яму. При выборе методики рентгенографии учитывают клинические данные: кровотечение из носа, рта, ушей, истечение цереброспинальной жидкости из носа или уха, кровоизлияние в области века или мягких тканей области сосцевидного отростка, нарушение функции определенных черепных нервов. Соответственно клиническим и рентгенографическим признакам врач производит снимки передней, средней или задней черепной ямки.
На компьютерных томограммах зона свежего кровоизлияния имеет повышенную плотность, положение, величина и форма ее зависят от источника и локализации кровотечения. Плотность тени гематомы увеличивается в первые 3 дня после травмы и затем постепенно уменьшается в течение 1—2 нед.
Внутримозговая гематома обычно достаточно хорошо отграничена (рис. III. 193), при значительных размерах оттесняет соседние мозговые структуры (такой эффект получил название «масс-эффект»). Вокруг гематомы может быть зона пониженной плотности {гиподенсивная зона). Ее субстратом служит отечная мозговая ткань. Если кровоизлияние проникает в желудочек мозга, то участок повышенной плотности принимает форму соответствующего отдела желудочка. Травма может вызвать набухание вещества мозга вследствие отека и гиперемии. В этом случае на КТ отмечается зона повышенной плотности диффузного или очагового характера. Она наиболее четко вырисовывается через 12—24 ч после повреждения.
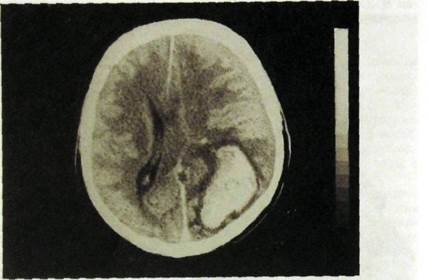
Рис. Ш. 193. Компьютерная томограмма головного мозга. Большая внугримозго-вая гематома.
Кровоизлияние может произойти под твердую мозговую оболочку или между нею и костями черепа. Свежие субдуральные и эпидуральные гематомы тоже образуют на компьютерных томограммах область повышенной и однородной плотности, вытянутой, нередко овальной формы, которая прилежит к изображению черепных костей.
Одновременно может наблюдаться кровоизлияние в ткань мозга, а при большой субдуральной гематоме — масс-эффект. В последующем плотность гематомы уменьшается и становится даже меньше плотности мозгового вещества.
КТ позволяет обнаруживать кровоизлияние в околоносовые пазухи или проникновение воздуха из этих пазух в полость черепа — пневмоцефалию. Масс-эффект устанавливают также по смещению срединных структур при одномерном ультразвуковом исследовании.
Роль МРТ в обследовании больных с переломами черепа весьма ограничена. Основное назначение ее — контроль за состоянием головного мозга в процессе лечения.
Ушибы мозга представляют собой нередкие травматические повреждения, проявляющиеся отеком мозга с кровоизлиянием или без него. Иногда при ушибе может образоваться истинная гематома. Повреждения часто бывают множественными, значительная их часть приходится на лобные и височные доли.
При КТ отечная ткань проявляется участком пониженной плотности. Картина отека при МРТ зависит от метода получения изображения: на Т1 -взвешенных томограммах зона отека выглядит гипоинтенсивной, на Т2-взвешенных — гиперинтенсивной. Кровоизлияние в мозг выявляется при КТ или МРТ.
Дата добавления: 2015-06-12; просмотров: 3997;
