О 28 мин О 28
в г
Рис. ГО. 169. Типы ренографических кривых.
а — норма; б — обструктивная уропатия (закупорка мочевых путей); в — дилатаци-онная уропатия (мочевой тракт расширен, но проходим); г — мочевые пути расширены, проходимость их частично нарушена.
При рентген он егативных камнях на урофаммах выявляют дефект наполнения мочевых путей с четкими контурами. Иногда, при резко нарушенном оттоке мочи, на урофаммах обнаруживают увеличенную почку с усиленным нефрографическим эффектом без контрастирования чашечно-лоханочной системы — так называемая большая белая почка. Подобная урограмма показывает, что функция почки сохранена. Если же функция утрачена, то усиления тени почки при урографии не происходит.
Важное значение в определении функционального состояния почек и особенно в оценке их резервных возможностей имеет ренография. На стороне пораженной почки ренографическая кривая имеет постоянно восходящий характер — обструктивный тип кривой (см. рис. Ш.166). Чем круче подъем кривой, тем в большей степени сохранена функция почки. Для того чтобы отличить обструктивную уропатию от функциональной (дилатационной), при ренофафии применяют описанную выше пробу с введением диуретика (рис. III. 169).
При планировании операции — хирургического устранения окклюзии — целесообразно произвести почечную ангиографию. Этот метод позволяет изучить архитектонику сосудов, что важно при резекции почки, неф-
|
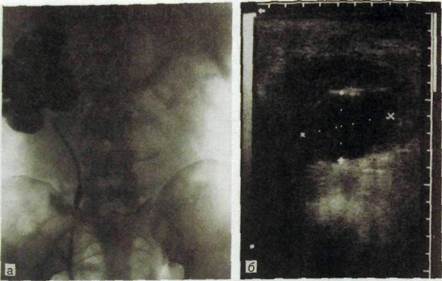
Рис. III. 170. Гидронефроз правой почки. Значительное расширение полостной системы правой почки.
а — ретроградная пиелограмма; б — сонограмма.
ротомии. Если почечная артерия сужена более чем на 50 % своего нормального диаметра, то утрата функции почки, как правило, необратима.
Лучевые исследования широко применяют для контроля эффективности различных вмешательств на почках. В последние годы развивается способ дробления камней в организме — экстракорпоральная ударно-волновая ли-тотрипсия.
Сонограммы и рентгенограммы помогают оценить результаты вмешательства и выявить возможные осложнения, в частности внутрипочечные гематомы. При хирургическом удалении камней определенную пользу приносит ультразвуковая локация непосредственно на операционном столе.
Как указывалось выше, закупорка или сдавление верхних мочевых путей ведет к расширению чашечно-лоханочной системы. Первоначально происходит увеличение лоханки — пиелэктазия, затем к ней присоединяется расширение чашечек — гидрокаликоз, но возможно также изолированное расширение одной или нескольких чашечек. Если причина нарушения оттока мочи не устранена, то отмечается стойкое и увеличивающееся расширение всей чашечно-лоханочной системы, приводящее в итоге к атрофии паренхимы почки. Такое состояние называют гидронефро-тической трансформацией, или гидронефрозом.
Гидронефротическую трансформацию почки определяют с помощью лучевых методов —• сонофафии, урографии, сцинтиграфии. Признаками гидронефроза являются увеличение почки, расширение чашечно-лоханоч-ного комплекса вплоть до превращения его в большую полость с ровной или волнистой внутренней поверхностью, атрофия почечной паренхимы, резкое снижение или утрата функции почки (рис. Ш.170).
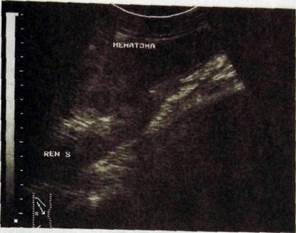
Рис.III. 171. Сонограмма почки. Гематома, образовавшаяся в результате травмы почки.
Причиной гидронефроза обычно является камень, закупоривающий мочеточник. Если камень не обнаружен, то назначают ангиографию, чтобы исключить другие причины, прежде всего добавочную почечную артерию, сдавливающую мочеточник.
Травма почкии мочевого пузыря. Макрогематурия. Повреждения почки нередко сочетаются с травмой соседних органов и костей, поэтому обследование пострадавшего целесообразно начинать с обзорной рентгеноскопии и рентгенографии, при которых выясняют состояние легких, диафрагмы, позвоночника, ребер, органов брюшной полости, К изолированным повреждениям почки относят ее ушиб с образованием субкапсулярной гематомы, нарушение целости чашечно-лоханочной системы, разрыв почечной капсулы с образованием забрюшинной гематомы, размозжение или отрыв почки.
На обзорной рентгенограмме субкапсулярная гематома почки проявляется увеличением тени органа. Сонограмма позволяет обнаружить гематому и судить о ее расположении и величине (рис. III. 171). При относительно небольшой травме почки первичным исследованием, помимо обзорных снимков, является внутривенная урография. Она прежде всего дает возможность установить степень нарушения функции поврежденной почки. На урограммах можно выявить объемное образование (гематому), наличие мочевых затеков, свидетельствующих о разрыве чашечно-лоханочной системы.
Однако наиболее информативным методом обследования больных с травмами почки все же является компьютерная томография. Она дает возможность оценить состояние всех органов брюшной полости и выявить околопочечную гематому, разрыв капсулы почки, нарушение целости фасций, скопление крови в брюшной полости. Разрыв почки с излитием крови и мочи в околопочечную клетчатку ведет к исчезновению тени почки на обзорной рентгенограмме и контура большой поясничной мышцы на стороне поражения. При рентгенографии отчетливо определяются металлические инородные тела.
Если на основании результатов сонографии и томографии нельзя определить состояние чашечек и лоханки, то прибегают к урографии. При це-
24- П2А
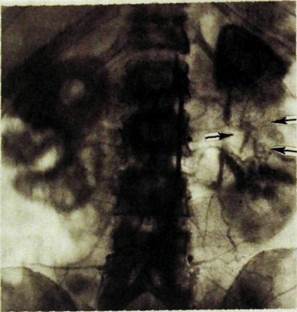
Рнс. ШЛ72. Ангиограмма (нефрографическая фаза). Разрыв почки. Дефект контрастирования (указан стрелками) в средней трети левой почки.
лости чашечек и лоханки контуры их ровные. В случае надрыва стенки лоханки или чашечки наблюдаются скопления контрастного вещества вне их, в толще почечной ткани, а также деформация чашечно-лоханочного комплекса. Кроме того, отмечается слабое и позднее выделение контрастного вещества. При подозрении на повреждение лоханочно-мочеточникового соединения особенно ценно сочетание КТ и урографии. Они дают возможность отличить полный отрыв мочеточника от его надрыва, при котором удается провести стентирование мочеточника и тем самым ограничиться консервативной терапией.
При макрогематурии и сомнительных результатах урографии и КТ показана ангиография, при которой выявляют прямые признаки повреждения кровеносных сосудов и экстравазации контрастного вещества при их разрыве. На нефрограмме может быть уточнена область поражения (рис. III. 172).
При травме мочевого пузыря ведущую роль играет рентгенологическое исследование. Обзорные снимки таза особенно важны при внебрюшинных разрывах пузыря, поскольку обычно они связаны с переломами костей таза. Од* нако основное значение имеет искусственное контрастирование мочевого пузыря — цистогрофия. Контрастное вещество вводят в мочевой пузырь через катетер в количестве 350—400 мл. При внутрибрюшинном разрыве оно затекает в боковые каналы брюшной полости и меняет свое положение при перемене положения тела больного. Для внебрюшинного разрыва характерен переход контрастного вещества в околопузырную клетчатку, где оно со* здает бесформенные скопления кпереди и по бокам от пузыря. Травма таза и промежности может сопровождаться разрывом мочеиспускательного канала.
Прямым способом быстро и достоверно распознать это повреждение и установить место разрыва является уретрография. Контрастное вещество, вводимое через наружное отверстие мочеиспускательного канала, доходит до места разрыва, а затем образует затек в парауретральных тканях.
Воспалительные заболевания. Пиелонефрит — неспецифический воспалительный процесс с преимущественным поражением интерстици-альной ткани почки и ее чашечно-лоханочной системы. На рентгенограммах и сонограммах отмечается небольшое увеличение пораженной почки.
На компьютерных томограммах удается определить утолщение почечной фасции и накопление экссудата в периренальном пространстве. При динамической сцинтиграфии почти постоянно выявляют уменьшение скорости выведения РФП, т.е. снижение крутизны спада третьего сегмента кривой ренограммы. Позднее обнаруживают уплощение ренографического пика, растянутость первого и второго сегментов.
Больным пиелонефритом выполняют урографию. Контрастное вещество выводится пораженной почкой, как правило, слабо и медленно. Первоначально можно отметить едва заметную деформацию чашечек. Затем наблюдается их расширение (гидрокаликоз). Возникает также дилатация лоханки. Размеры ее более 2—3 см свидетельствуют о пиелэктазии, но в отличие от пиелэктазии и гидрокаликоза при закупорке мочеточника или лоханки камнем очертания чашечек и лоханки становятся неровными. Процесс может перейти в фазу пионефроза. На первый взгляд, его урографи-ческая картина напоминает таковую при гидронефротической деформации почки, но и здесь отличительным признаком служит изьеденность контуров образующихся полостей.
Пиелонефрит может осложниться развитием абсцесса, карбункула, паранефрита. Монография и AT позволяют выявить непосредственно полость абсцесса или карбункула. Контуры полости вначале неровные, в просвете ее имеются обрывки некроти-зированных тканей, а вокруг — зона уплотненной ткани. При паранефрите наблюдается инфильтрат в околопочечном пространстве. Следует отметить, что верхний задний паранефрит фактически представляет собой поддиа-фрагмальный абсцесс, поэтому при рентгеноскопии и рентгенографии легких можно видеть деформацию и ограничение подвижности диафрагмы на стороне поражения, размытость ее очертаний, появление мелких ателектазов и очагов инфильтрации в основании легкого и жидкости в полости плевры. На обзорной рентгенограмме органов брюшной полости исчезает контур большой поясничной мышцы.
Среди нефрологических заболеваний наибольшее значение имеет г л о-мерулонефрит, реже встречаются другие диффузные поражения почечной паренхимы: кортикальный некроз, узловой периартериит, системная красная волчанка и др. Первичным методом исследования при поражениях такого рода является сонография. При ней удается обнаружить изменение размеров почек (увеличение или уменьшение), расширение и уплотнение кортикального слоя. Как правило, поражение бывает двусторонним, относительно симметричным, при этом не обнаруживают признаков гидронефроза, столь характерных для пиелонефрита. Другие методы лучевого исследования при поражениях почек указанной группы имеют ограниченное значение. Исключение составляет ренография. При этом необходимо обратить внимание на следующее: поскольку при гломерулонефрите в первую очередь
24*
|
поражаются клубочки, исследование нужно выполнять с ""Tc-DTPA, которая выделяется клубочками, тогда как при пиелонефрите предпочтение отдают гиппурану и ""Tc-MAGO, которые выделяются преимущественно канальцевым эпителием. У больных гломерулонефри-том кривая ренограммы постепенно уплощается по мере повышения степени выраженности поражения почки.
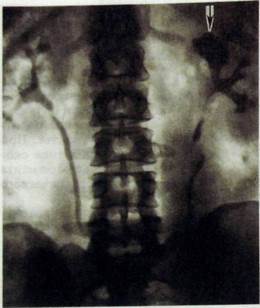
| Рис. Ш.173. Урограмма. Туберкулезное поражение почек. Каверна (указана стрелкой) в верхнем полюсе левой почки. Деформация чашечек и лоханок. Сужение прилоха-ночного отдела мочеточников. |
Хронически протекающий пиелонефрит, гломерулонеф-рит, длительно текущая артериальная гипертензия и атеросклероз почечной артерии ведут к нефросклерозу — замещению паренхимы почки соединительной тканью. Почка уменьшается, сморщивается, поверхность ее становится неровной, резко снижается ее функция. Уменьшение почки регистрируется на рентгенограммах, урограммах, сонограм-мах. АУ показывает, что уменьшение идет главным образом за счет паренхимы. При радионуклидном исследовании отмечается уменьшение почечного плазмотока. На ренограмме может наблюдаться уплощенная, почти горизонтальная линия. Ангиография демонстрирует картину обедненного почечного кровотока с редукцией мелких артериальных почечных сосудов (картина «обгорелого дерева»).
Таким образом, тактика лучевого исследования при диффузных поражениях почек сводится к комбинации радионуклидного исследования функции почек с сонографией или КТ. Урографию и ангиографию выполняют как дополнительные исследования для уточнения состояния чашечно-лоханочного комплекса и сосудов почек.
К специфическим воспалительным поражениям относится туберкулез почек. В период свежего обсеменения почки туберкулезными гранулемами лучевые методы не приносят реальной пользы, может определяться лишь нарушение функции почки при ренографии. В дальнейшем возникают фиброзные изменения и полости в паренхиме почки. На соно-граммах каверна напоминает кисту почки, но ее содержимое неоднородно, а окружающая ткань уплотнена. При переходе воспаления на чашечно-ло-ханочную систему возникает неровность контуров чашечек. Позднее происходит рубцовая деформация чашечек и лоханки (рис. III. 173). Если при урографии изменения неотчетливы, то должна быть выполнена ретроград-
ная пиелография. Контрастное вещество из чашечек проникает в каверны, расположенные в ткани почки. Поражение мочеточников ведет к неровности их очертаний и укорочению. Если процесс перешел на мочевой пузырь, то его изображение тоже изменяется: наблюдаются его асимметрия, уменьшение, затекание контрастного вещества назад в мочеточник (пузыр-но-мочеточниковый рефлюкс).
Объем и локализация туберкулезного поражения в почке наилучшим образом могут быть определены при КТ. При планировании оперативного вмешательства большую пользу приносит артериография. В артериальной фазе обнаруживают деформацию мелких артерий, их обрывы, неровность контуров. На нефрограмме явно вырисовываются участки, которые не функционируют. Для получения представления о характере васкуляриза-ции почки в настоящее время вместо ангиографии все шире применяют энергетическое допплеровское картирование, впрочем сходные данные врач получает при проведении КГ с усилением.
Нефрогенная артериальная гипертензия. Ярким и легко обнаруживаемым проявлением этого синдрома служит высокое артериальное давление. Оно отличается стойкостью и не поддается лечебным воздействиям, пока не устранена причина гипертензии. А причин может быть две. Первая заключается в нарушении притока артериальной крови к органу. Оно может быть вызвано сужением почечной артерии вследствие фибромускулярной дисплазии, атеросклероза, тромбоза, перегиба при нефроптозе, аневризме. Эту форму нефроген ной гипертензии называют вазоренальной, или реноваскулярной. Вторая причина — нарушение внутрипочечного кровотока при гломерулонефрите или хроническом пиелонефрите. Такую форму болезни называют паренхиматозной.
Основанием для проведения лучевого исследования являются высокая артериальная гипертензия, резистентная к медикаментозному воздействию (диастолическое давление выше 110 мм рт.ст.), молодой возраст, положительные фармакологические тесты с каптоприлом. Тактика лучевого исследования в общем виде представлена в приводимой ниже схеме.
Дуплексная сонография позволяет установить положение и величину почек, изучить пульсацию их артерий и вен, обнаружить очаги поражения (кисты, опухоли, рубцы и т.д.). Ренография обеспечивает исследование кровотока в почках и сравнительную оценку функции клубочков и канальцев правой и левой почек. Следует помнить также о возможности ренинсекре-тирующей опухоли (феохромоцитома). Ее обнаруживают с помощью соно-графии, КТ или МРТ.
Артериография почек наиболее ярко отражает поражения почечной артерии — ее сужение, перегиб, аневризму (рис. III. 174). Артериография обязательна при планировании хирургического, в том числе радиологического интервенционного, вмешательства. Ее выполняют преимущественно с применением ДСА. Благодаря венозному доступу это исследование может быть проведено даже в амбулаторных условиях. После лечебных вмешательств на почечной артерии (транслюминальная ангиопластика) используют именно ДСА.
В последние годы быстро развивается и с успехом используется при обследовании больных с вазоренальной гипертензией ультразвуковое исследование почечного кровотока методом энергетического допплеровского картирования, которое позволяет в некоторых случаях избежать такого инва-
НЕФРОГЕННАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ
*
Дуплексная сонография почек



 Признаки почечного генеза гипертензии
Признаки почечного генеза гипертензии
Данных, подтверждающих
почечный генез гипертензии,
нет или они сомнительны



 Динамическая сцинтиграфия почек
Динамическая сцинтиграфия почек
МР-урография или обычная урография
         Вазоренальная
форма
гипертензии Вазоренальная
форма
гипертензии
| Паренхиматозная форма гипертензии | ||
| J | ! > | г | |
| Аортография с селективной артериогра- фиеи почек | Катетеризация почечных вен с забором крови | ||
Вазоренальная форма
Аортография
с селективной
артериогра-
фиеи почек
Картина неясна
Нефросцин-тиграфия
Катетеризация почечных вен с забором крови
зивного исследования, каким является рентгеновская ангиография. МР-ан-гиография, выполненная в нескольких проекциях, особенно с применением парамагнетиков и трехмерного реконструирования изображения, позволяет точно определить сужение почечной артерии на протяжении первых 3 см от ее устья и оценить степень окклюзии сосуда. Однако о состоянии более дистальиых участков артерий судить по результатам МРА трудно.
Опухоли и кисты почек, мочевого пузыря, предстательной железы. Объемное образование в почке, мочевом пузыре или предстательной железе — это один из наиболее часто выявляемых синдромов поражения этих органов. Кисты и опухоли в течение длительного времени могут развиваться скрыто, не вызывая выраженных клинических симптомов. Лабораторные исследования крови и мочи имеют весьма относительное значение ввиду их неспецифичности и неоднородности результатов. Не удивительно, что решающую роль в выявлении и установлении характера объемного процесса отводят лучевым методам.
Основными методами лучевой диагностики, применяемыми у больных, у которых заподозрено объемное образование, являются сонография и КТ. Первое из них более простое, дешевое и доступное, второе — более точное. Дополнительные данные могут быть получены с помощью МРТ, допплеровского картирования и сцинтиграфии. При планировании оперативных вмешательств на почке может оказаться полезной ангиография* Ее применяют также как первый этап внутрисосудистого исследования при эмболизации почечной артерии перед нефрэктомией.
|
| вв ннш |
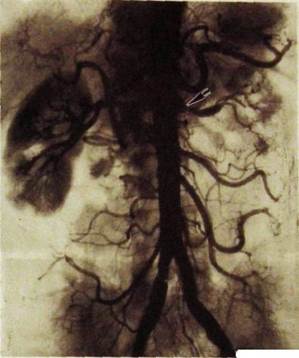
Рис. III.174. Аортограмма. Вазоренальная гипертензия. Резкое сужение начальной части левой почечной артерии (указано стрелкой). Запаздывание нефрогра -фической фазы слева вследствие нарушения кровоснабжения.
|
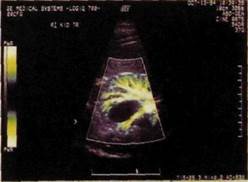
| РИс. Ш.175. Сонограмма почки (энергетический допплер). Солитарная киста почки, раздвигающая сосуды. |
На сонограммах солитарная киста вырисовывается как округлое эхонегативное образование, лишенное внутренних эхострук-тур (рис. III. 175). Это образование резко очерчено, имеет ровные контуры. Лишь изредка при кровоизлиянии в полость кисты в ней можно обнаружить нежные структурные образования. Большая киста или киста, расположенная вблизи синуса почки, может вызвать деформацию чашечек или лоханки. Окололоханочная киста иногда напоминает расширенную лоханку, но в последней виден разрыв контура
в месте перехода лоханки в мочеточник. Ретенционная киста и эхинококк в некоторых случаях неразличимы. В пользу паразитарной кисты свидетель-
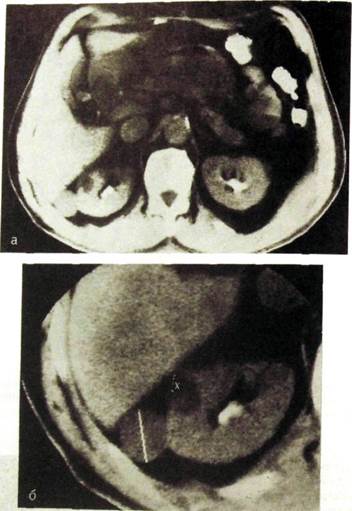
ft*. Ш.Ш. Киста (х) в паренхиме почки и опухоль той же почки, а^-обзориая компьютерна, томограмма; б - увеличенное изображение «зоны инте-
стауют внутренние эхоструктуры и отложения извести в фиброзной капсуле
контоолш^тпй *М'Т°Д истлъз™ для пункции кисты под визуальным Е" £ ПЭ!°^ЛЬЮ "Рименяют пункционные ультразвуковые датчики. ввода?^еГ™^ТЫ'аСПИрИрУЮТ " содержимоеГпри необходимости
^Z^SSm^XZSSSlпроизводятее™°^Фию' а м-
Наиболее умп?нМл^£! ^6,UIbHbK или склерозирующих веществ.
Еслис^ф^^^ ПрИ *Г(РИС- °Й
и 4"ut A«ci возможность выявить кисту диаметром только более
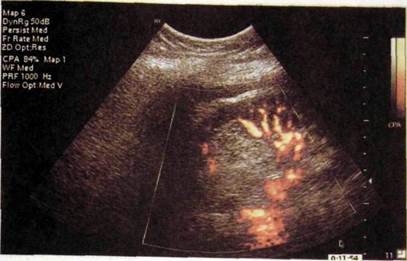
РИС Ш.177. Ультразвуковая ангиограмма (энергетический допплер). Рак почки. Деформация и сдавление окружающих сосудов.
1 см, то при КТ удается зафиксировать полости 0,3—0,4 см в поперечнике. Киста выделяется как однородное и сравнительно невысокой плотности округлое образование с ровными резкими контурами. Можно установить локализацию кисты в паренхиме, под капсулой, около лоханки. Парапель-викальная киста находится в области ворот почки и обычно растет кнаружи. У паразитарных кист видна капсула. КТ, как и ультразвуковое исследование, используют для пункции кист и опухолей почек.
На урограммах обнаруживают в основном косвенные симптомы кисты: оттеснение, сдавление, деформацию чашечек и лоханки, иногда ампутацию чашечки. Киста может вызвать полукруглое вдавление на стенке лоханки, привести к удлинению чашечек, которые как бы огибают новообразование. В нефрографической фазе на линейных томограммах можно получить отображение кисты в виде округлого дефекта контрастирования паренхимы. Возможности радионуклидного исследования в диагностике кистозной болезни ограничены. На сцинтиграммах почек визуализируются лишь достаточно крупные кисты, размером более 2—3 см.
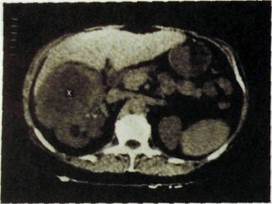
Тактика обследования больных с опухолями почек поначалу не отличается от таковой при кистах. На первом этапе целесообразно выполнить сонографию. Ее разрешающая способность довольно высока: выявляют опухолевый узел размером 2 см. Он выделяется на общем фоне как округлое или овальное образование неправильной формы, не вполне однородное по эхогенной плотности (рис. Ш.177). Очертания узла в зависимости от типа его роста могут быть довольно четкими или же неровными и размытыми. Кровоизлияния и некрозы обусловливают внутри опухоли гипо- и анэхогенные участки. Это особенно характерно для опухоли Вильмса (опухоль эмбриональной природы у детей), которой свойственно кистозное превращение.
Дальнейший ход обследования зависит от результатов сонографии. Если при ней данных, подтверждающих наличие опухоли, не получено, то
|
| Рис. Ш.178. Компьютерная томограмма. Большая опухоль (х) с неоднородной структурой в правой почке. |
оправдано проведение AT. Дело в том, что некоторые небольшие опухоли по эхо-генности мало отличаются от окружающей паренхимы. На компьютерной томограмме небольшая опухоль видна как узел при ее размере 1,5 см я более. По плотности такой узел близок к почечной паренхиме, поэтому необходимо тщательно анализировать изображение почки на ряде срезов, выявляя неоднородность ее тени на каком-либо участке. Такая неоднородность обусловлена наличием в опухоли более плотных участков, очагов некроза, иногда отложений извести. О наличии опухоли свидетельствуют и такие признаки, как деформация контура почки, вдавление на чашечке или лоханке. В неясных случаях прибегают к методике усиления, так как при этом опухолевый узел определяется более четко.
Крупные новообразования хорошо видны при AT, особенно выполнен-ной по усиленной методике (рис Ш.178). При этом критериями злокачественности опухоли являются неоднородность патологического образования, неровность его контуров, наличие очагов обызвествления, а также феномен усиления тени опухоли после внутривенного введения контрастного вещества. Синус почки при этом деформирован или не определяется: можно зарегистрировать распространение опухолевой инфильтрации вдоль сосудистой ножки. При МРТ при опухолях и кистах почек получают аналогичные картины, но разрешающая способность ее несколько выше, особенно при использовании контрастного средства. На магнитно-резонансных томограммах более четко вырисовывается переход опухоли на сосудистые структуры, в частности на нижнюю полую вену.
Если при компьютерной и магнитно-резонансной томографии опухоль не установлена, но имеется небольшая деформация лоханки и у больного выявлена гематурия, то, значит, есть основания применить ретроградную пиелографию, чтобы исключить маленькую опухоль почечной лоханки.
При опухолях средних и больших размеров после сонографии имеет смысл произвести урографию. Уже на обзорной рентгенограмме могут быть выявлены увеличение почки и деформация ее контура, а иногда и мелкие отложения извести в опухоли. На урограммах опухоль обусловливает ряд симптомов: деформацию и оттеснение чашечек и лоханки, а иногда и ампутацию чашечек, неровность контуров лоханки или дефект наполнения в ней, отклонение мочеточника. На нефротомограмме опухолевая масса дает интенсивную тень с неровными очертаниями. Эта тень может быть неоднородной из-за отдельных скоплений контрастного вещества.
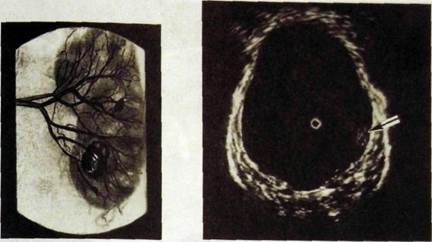
Рис. Ш.179. Дигитальная субтоакци- Рис. Ш.180. Внутрилолостная сонограмма
онная артериограмма почки. Неболь- мочевого пузыря. Папиллома (указана стрел-
шая опухоль в ее нижней трети. кой) на внутренней поверхности пузыря.
Даже при наличии упомянутых симптомов рекомендуется продолжить исследование, применив КТ и затем ДСА (рис. III. 179). Эти методы позволяют не только подтвердить диагноз, но также дифференцировать доброкачественные и злокачественные новообразования, обнаружить маленькие опухоли в корковом слое, оценить состояние почечной и нижней полой вен (в частности, нет ли в них опухолевого тромба), выявить прорастание опухоли в соседние ткани и метастазы в противоположной почке, печени, лимфатических узлах. Все эти данные чрезвычайно важны для выбора лечебных мероприятий.
Радионуклидные методы могут сыграть определенную роль в диагностике опухолей. На сцинтиграмме опухолевый участок определяется как зона пониженного накопления РФП.
Опухоли мочевого пузыря — папилломы и рак — распознают при цистоскопии с биопсией, но два обстоятельства определяют необходимость и ценность лучевого исследования. Злокачественное превращение папилломы происходит прежде всего в глубине новообразования, и далеко не всегда удается установить его при исследованиии био-птата. Кроме того, при цистоскопии невозможно выявить прорастание опухоли в соседние ткани и метастазы в регионарных лимфатических узлах.
Лучевое исследование при опухоли мочевого пузыря целесообразно начинать с сонографии или КТ. На сонограмме опухоль достаточно ясно видна в наполненном пузыре. Судить о ее природе, т.е. о доброкачественности или злокачественности, можно лишь в том случае, если обнаруживается инвазия опухоли в стенку пузыря и перивезикальную клетчатку. Ранние стадии опухолевого роста убедительно обнаруживаются при эндовезикальной сонографии (рис. Ш.180).
|
Мэрз l30dB/CZ
Persist Wed Гг Rate Hlgn
го optcrtes
CPA 79%Map 1 i WF M»d PRF700HZ Flow Opt :HRes.
bwq pg ш
£*"
*Д-*Ц5
№7Ш
Рис III.181. Трансуретральная допплерограмма предстательной железы. Аденома-тозные узлы оттесняют сосуды железы..
Не менее четко опухоль выделяется на компьютерных и магнитно-резонансных томограммах, причем последние особенно ценны при выявлении опухоли дна и крыши пузыря. Достоинством МРТ служит возможность не только увидеть пораженные метастазами лимфатические узлы, но и отличить их от кровеносных сосудов таза, что не всегда удается при КТ. На цис-тограммах опухоль видна при двойном контрастировании мочевого пузыря. Нетрудно определить положение, величину, форму и состояние поверхности опухоли. При инфильтрирующем росте устанавливают деформацию стенки пузыря в области опухоли.
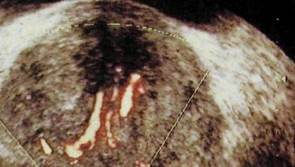
Основным методом лучевого исследования предстательной железы является трансректальная сонография. Ценные сведения о характере опухоли могут быть получены с помощью цветного допплеровского картирования. КТ и МРТ являются важными уточняющими методами, позволяющими судить о степени распространения опухолевого процесса.
При трансректальной сонографии четко вырисовываются врожденные и приобретенные кисты предстательной железы. Нодулярная гиперплазия ведет к увеличению и деформации железы, появлению в ней аденоматозных узлов и кистозных включений (рис. III. 181). Раковая опухоль в большинстве случаев вызывает диффузное увеличение и изменение структуры железы с образованием в ней гипо- и гиперэхогенных участков, а также изменения величины, формы и структуры семенных пузырьков. Обнаружение любых форм снижения эхогенности предстательной железы считают показанием к диагностической пункции под контролем ультразвукового исследования.
злокачественные опухоли почки и предстательной железы известны своей склонностью к метастазированию в кости скелета. При этом для первых характерны остеолитические метастазы, в то время как для рака предстательной железы - остеопластические, в первую очередь в ребра, позвоночник и кости таза. В связи с этим при всех злокачественных поражениях мочевыделительной системы и предстательной железы показано радионуклидное исследование (сцинтиграфия) скелета, в ряде случаев дополненное рентгенографией подозрительного участка кости.
Пороки развития почек и мочевых путей. Аномалии развития почек не всегда проявляются специфическими клиническими симптомами, но о них нужно помнить, так как эти аномалии наблюдаются часто и к тому же не столь редко осложняются инфекцией или камнеобразованием. Особую опасность представляют аномалии, при которых в животе пальпируются опухолеподобные образования. Понятно, что врач может заподозрить опухоль в том случае, когда на самом деле ее нет.
Лучевые исследования играют основную роль в выявлении и установлении характера аномалий почек и мочевых путей. Укажем наиболее частые пороки развития и методы их обнаружения. Аплазия почки встречается очень редко, но ответственность врача за ее выявление исключительно высока. При всех лучевых исследованиях изображение почки в этом случае отсутствует, но прямым доказательством врожденного отсутствия почки является только полное отсутствие почечной артерии на стороне аномалии (а не ее ампутация на том или ином уровне).
Несколько чаше выявляют аномалии величины — большая и малая почки. В первом случае имеет место почка с удвоением лоханки и двумя группами чашечек (рис. III. 182). Мочеточников тоже два, но они могут сливаться на расстоянии 3—5 см от почки. Изредка два мочеточника, отходящих от одной почки, входят в мочевой пузырь раздельными устьями. Один из вариантов удвоения мочеточника — его расщепление в дистальном отделе (см. рис. III. 182). Сложнее распознать малую почку. Сам факт обнаружения почки небольшой величины еще не является свидетельством врожденного дефекта, т.е. гипоплазии, поскольку почка может уменьшиться в результате нефросклероза. Однако эти два состояния удается дифференцировать. При гипоплазии почка сохраняет правильную форму и ровные очертания, в ней вырисовывается чашечно-лоханочный комплекс обычной формы. Функция гипоплазированной почки понижена, но сохранена. Вторая почка при этом обычно имеет большие размеры и нормально функционирует.
Многочисленны варианты дистопии почек, т.е. аномалий их положения. Почка может находиться на уровне поясничных позвонков — поясничная диетопия, на уровне крестца и подвздошной кости ~ подвздошная дистопия, в малом тазе — тазовая дистопия, на противоположной стороне — перекрестная дистопия. Все эти варианты отражены на рис. III. 182. При перекрестной дистопии наблюдают разные варианты сращения почек. Два из них — L- и S-o бразная почки — показаны на том же рисунке. Дистопированная почка имеет короткий мочеточник, чем отличается от опущенной почки. Кроме того, обычно она повернута вокруг вертикальной оси, поэтому лоханка у нее расположена латерально, а чашечки — медиально. Дистопированные почки могут быть сращены своими верхними или, что наблюдается чаще, нижними полюсами. Это — подковообразная почка.
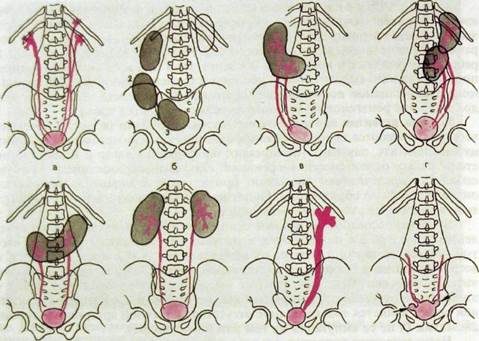
д е ж а
Ряс. Ш.182. Аномалии почек и мочевых путей.
а — удвоение лоханки и мочеточника слева; б — дистопии почки: 1 — поясничная, 2 — подвздошная, 3 — тазовая; в — L-образная почка; г — S-образная почка; д — подковообразная почка; е — поликистоз почек (урографическая картина); ж — аха-лазия мочеточника; з — дивертикул мочевого пузыря справа и уретероцеле слева.
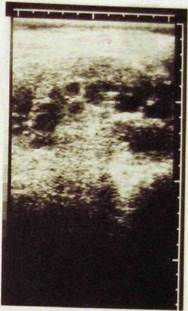
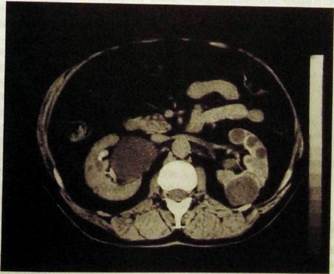
К аномалиям также относят поликистоз почек. Это своеобразное состояние, при котором в обеих почках возникают множественные кисты разной величины, не связанные с чашечками и лоханкой. Уже на обзорных рентгенограммах можно заметить большие тени почек со слегка волнистыми контурами, но особенно яркая картина наблюдается при соногра-фии и AT. При анализе сонограмм и томограмм можно не только обнаружить увеличение почек, но и получить полное представление о числе, размерах и местоположении кист (рис. III. 183, III. 184). При сонографии они выделяются как округлые эхонегативные образования, лежащие в паренхиме и оттесняющие чашечки и лоханку. На томограммах кисты видны не менее ясно как четко отграниченные образования низкой плотности, иногда с перегородками и отложениями извести. На сцинтиграммах при поли-кистозе видны большие почки с множественными дефектами («холодные» очаги).
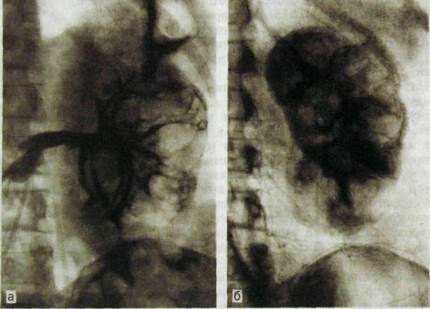
Отнюдь не бедна и урографическая картина. Чашечки и лоханки как бы вытянуты, шейки чашечек удлинены, их форникалышй отдел колбо-образно расширен. На стенках чашечек и лоханок могут быть плоские и полукруглые вдавления. Еще нагляднее рентгенологические признаки поликистоза на ангиограммах: отмечаются бессосудистые округлые зоны
|
различного размера, удлиненные и истон
ченные магистральные артерии, которые
огибают кисты (рис. ШЛ85)!в нефро™-
фической фазе вырисовываются множест
венные округлые дефекты контрастирова
ния, а также увеличенные бугристые
почки. ' F 1тс
На рис. Ш.182 также представлена аномалия мочеточника - его а х а л а з и я В результате нарушения функции устья* мочеточника происходит возврат в него мочи из мочевого пузыря. Просвет мочеточника, лоханки и чашечек равномерно увеличен. Эту аномалию важно выявить в раннем детском возрасте, чтобы выполнить корригирующую операцию. Результаты сонографии и сцинтиграфии убедительно подтверждают наличие этой патологии но для планирования операции нужны уро-графические данные.
| Рис. III. 183. Сонограмма почек. Поликистоз. |
Порок развития мочевого пузыря — его дивертикул- выявляется как дополнительная полость, связанная каналом (шейкой) с мочевым пузырем (см. рис. Ш.182). Лучше всего он определяется при цистографии. На том же рисунке
представлена еще одна аномалия - у р е т е р о ц е л е. Его не следует путать с дивертикулом. Отличие состоит в том^годавертик^Tn^l JZ-
|
Pic. III. 184. Компьютерная томограмма почек. Поликистоз.
|
Рис. III. 185. Селективные артериограммы левой почки. Поликистоз. а — ранняя артериальная фаза; б — паренхиматозная фаза (нефрограмма).
роне от мочеточника, а уретероцеле является его частью, своеобразной
грыжей.
Большое число аномалий почечных сосудов объясняется сложностью
|
эмбрионального развития почек. К почке могут подходить два равноценных артериальных сосуда или несколько артерий. Практическое значение имеет добавочная артерия,которая оказывает давление на прилоханочную часть мочеточника, что приводит к затруднению оттока мочи и вторичному расширению лоханки и чашечек вплоть до формирования гидронефроза. На урограммах отмечается перегиб и сужение мочеточника в том месте, где он перекрещивается с добавочным сосудом, но неопровержимые доказательства получают при почечной ангиографии.
| Рис. Ш.186. Дигитальная субтрак-ционная артериограмма трансплантированной почки. Нормальная картина сосудистой сети. |
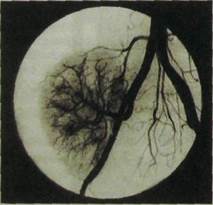
Лучевые методы широко используют при выборе донорской почки и оценке состояния пересаженной почки (рис. III.186).
 7. ЧЕРЕП И ПОЗВОНОЧНИК. ГОЛОВНОЙ И СПИННОЙ МОЗГ
7. ЧЕРЕП И ПОЗВОНОЧНИК. ГОЛОВНОЙ И СПИННОЙ МОЗГ
Я утверждаю абсолютное, непререкаемое право естественной научной мысли проникать всюду и до тех пор, где и пШ°а ом может проявлять свою помощь. А кто знает гае катается эта возможность!
И. П. Павлов Череп и позвоночник надежно защищают головной и спинной мозг от внешних воздействий, поэтому повреждения черепа и позвоночника часто сочетаются с повреждениями мозга. В то же время многие заболевания мозга и его оболочек ведут к вторичным изменениям в скелете. Естественно, лучевую анатомию, лучевую физиологию и лучевую диагностику поражений черепа, позвоночника и центральной нервной системы целесообразно рассмотреть в одной главе.
Дата добавления: 2015-06-12; просмотров: 1932;
