Методы лучевого исследования мочевыделительной системы
Изображение почек, мочеточников, мочевого пузыря и предстательной железы может быть получено с помощью всех основных лучевых методов.
Сонография. В связи с безвредностью и высокой информативностью со-нографии в большинстве случаев с нее начинают обследование больного в урологической клинике. Для исследования почек, надпочечников и тазовых органов используют обычные трансабдоминальные датчики. Кроме того, для исследования предстательной железы и проксимальной уретры следует применять трансректальный датчик, а для исследования задней стенки мочевого пузыря — трансвагинальный датчик. С целью ультразвуковой визуализации стенок мочевого пузыря используют специальный трансуретральный датчик. Для изучения кровотока в почке и интенсивности перфузии применяют цветное допплеровское картирование к ультразвуковую ангиографию.
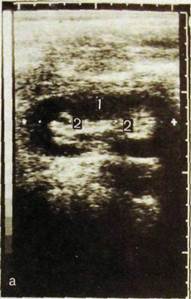
Сонографию почек проводят в различных проекциях: сагиттальной, фронтальной, косой, поперечной. В любой проекции детектор последовательно перемещают на 1—1,5 см, рассматривая получаемые изображения и производя необходимые измерения. Нормальная почка на сонограмме отображается как овальное образование с неоднородной эхогенностью (рис. III. 154). Вокруг почки располагается относительно светлая зона невысокой эхогенности, соответствующая жировой клетчатке. Сама почка покрыта соединительнотканной капсулой, которая вырисовывается как непрерывная светлая полоска шириной 1—1,5 мм. Корковое и мозговое вещества обусловливают темную область шириной около 15 мм. В этой области заметны лишь мелкие эхопозитивные включения — нежная структура органа. Эхонегативные участки в паренхиме — это почечные пирамиды. Каждая из них имеет диаметр 5— 9 мм. В центральную часть почки проецируется чашечно-лоханочный комплекс в виде сгруппированных эхопозитивных образований, среди которых иногда выделяются заполненные жидкостью чашечки как небольшие округлые затемнения. Лоханка может быть различима при поперечном сканировании в виде двух эхопозитивных полосок или овального образования.
Проксимальная часть почечной артерии при сонографии обычно видна со стороны передней брюшной стенки. Остальные отделы артерий опреде-
|
|
Рве. III. 154. Сонограммы нормальной почки.
а — продольное сканирование со стороны спины: 1 — паренхима почки, 2 — чашеч-но-лоханочный комплекс; б — секторное сканирование.
ляются не всегда из-за скопления газа в кишечнике. Однако исчерпывающие сведения о почечном кровотоке можно получить лишь при допплеров-ском картировании, особенно с применением энергетического допплера.
|
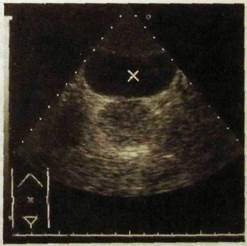
Мочевой пузырь, наполненный жидкостью, со стороны передней брюшной стенки выделяется на сонограммах как овальное образование с дугообразными четкими контурами, лишенное каких-либо эхо-структур. Опорожненный мочевой пузырь на сонограммах неразличим. Предстательная железа вырисовывается непосредственно позади мочевого пузыря и в норме также имеет ровные очертания. Ткань железы представлена сплошным чередованием эхо-негативных участков с мелкими точечными и линейными структурами (рис. III. 155). Длина железы 2,5—4 см, переднезадний размер ее 1,8—2,5 см, поперечный — 2,7—4,2 см. Достаточно четко выделяется капсула железы. При внутриполостном ультразвуковом исследовании через прямую кишку достигается более рцС. Щ. 155. Сонограмма нормальной четкое изображение предстатель- предстательной железы. Над железой — ной железы и семенных пузырь- изображение мочевого пузыря (х).
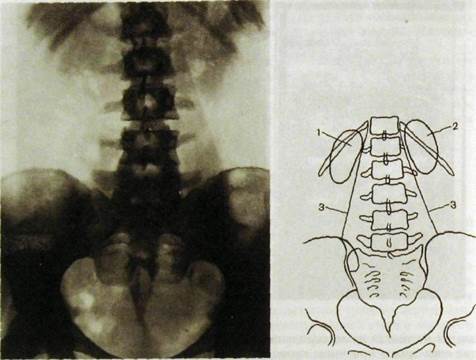
Рис. III. 156. Обзорная рентгенограмма почек и мочевых путей и схема к ней. 1 — правая почка; 2 — левая почка; 3 — контур большой поясничной мышцы.
ков, причем можно измерить расстояние до железы, ее периметр, размеры, объем и при необходимости использовать устройство, способствующее точному наведению иглы для пункции и биопсии.
Обзорная рентгенограмма области живота. Многим урологическим больным на первом этапе обследования или вслед за сонографией выполняют об-зорный снимок почек и мочевых путей. Для этого больного необходимо подготовить — очистить кишечник накануне вечером и утром в день исследования. В рентгеновский кабинет пациент должен явиться натощак. Исключение составляют больные с острой почечной коликой: их приходится обследовать без очишения кишечника. Больного укладывают на спину и снимок выполняют на большой пленке, чтобы на нем получили отображение обе почки, большие поясничные мышцы и таз до уровня лонного сочленения (рис. III.156).
Почки на всем протяжении выделяются на обзорном снимке далеко не всегда, приблизительно у 60—70 % обследуемых. В норме они выглядят как две бобовидные тени, расположенные на уровне Thxn—Lu слева и Li—Lin справа. Таким образом, левая почка располагается чуть выше, чем правая. Верхние полюсы почек в норме расположены ближе к срединной линии тела, чем нижние. Очертания почек в норме четкие, тень их
 однородная. Индивидуальным вариантом является дугообразное выбухание наружного контура (так называемая горбатая почка). Мочеточники на обзорной рентгенограмме брюшной полости не видны. Мочевой пузырь, заполненный мочой, может обусловить овальную или округлую тень в малом тазе. Нормальная предстательная железа на снимках тени не дает. Основное назначение обзорной рентгенографии — выявление конкрементов, обызвествлений и газа.
однородная. Индивидуальным вариантом является дугообразное выбухание наружного контура (так называемая горбатая почка). Мочеточники на обзорной рентгенограмме брюшной полости не видны. Мочевой пузырь, заполненный мочой, может обусловить овальную или округлую тень в малом тазе. Нормальная предстательная железа на снимках тени не дает. Основное назначение обзорной рентгенографии — выявление конкрементов, обызвествлений и газа.
Внутривенная урография. Это одно из основных рентгенологических исследований, проводимых больным с поражениями мочевыделительной системы. Внутривенная урография основана на физиологической способности почек захватывать из крови йодированные органические соединения, концентрировать их и выделять с мочой. При обычной урографии больному натощак после предварительного очищения кишечника и опорожнения мочевого пузыря внутривенно вводят 20—60 мл одного из уротропных контрастных веществ — ионных или, что более предпочтительно, нейонных. В течение первой минуты после внутривенной инъекции делают 1—2 снимка, на которых отображается нефрографическая фаза выведения препарата. Для улучшения визуализации почечной паренхимы рекомендуется в это время произвести линейную томографию, т.е. получить нефротомограмму. В отсутствие противопоказаний (например, аневризмы аорты или обширной опухоли брюшной полости) больному выполняют абдоминальную компрессию. Это приводит к задержке мочи и контрастного вещества в почечной лоханке и мочеточнике. На выполненных через 4—5 мин урограммах получается отчетливое изображение почечных лоханок и мочеточников (рис. III. 157). Затем компрессию снимают и производят несколько отсроченных снимков — через 10—15 мин, иногда через 1—2 ч. Одновременно выполняют, также по показаниям, томограммы, прицельные рентгенограммы, в том числе мочевого пузыря. При подозрении на нефроптоз (опущение почки) получают рентгенограммы как в горизонтальном, так и в вертикальном положении больного.
При пониженной экскреторной функции почек, что наблюдается, например, у больных пиелонефритом или нефросклерозом, применяют инфу-зионную урографию. При этом больному медленно, посредством системы для капельного вливания жидкостей, внутривенно вводят большое количество контрастного вещества (до 100 мл) в 5 % растворе глюкозы. По ходу введения контраста делают снимки. Следует подчеркнуть, что урография — в основном метод морфологического исследования. О функции почек она позволяет получить лишь самое общее представление и в этом отношении значительно уступает радионуклидным методикам (см. далее).
Почки на урограммах выглядят так же, как на обзорном снимке, но тень их несколько интенсивнее. Величина и особенно форма чашечек и лоханок весьма разнообразны. Обычно выделяются три большие чашечки: верхняя, средняя и нижняя. От вершины каждой из них отходят малые чашечки. В каждую малую чашечку вдаются один или несколько почечных сосочков, поэтому ее наружный контур вогнутый. Большие чашечки сливаются в лоханку. Как указывалось выше, величина и форма лоханки в норме разные: от ампулярной лоханки со слаборазвитыми чашечками до узкой лоханки с удлиненными чашечками
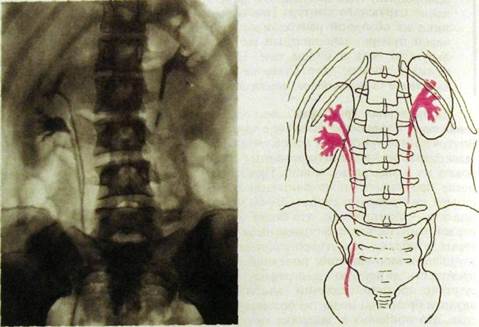
Рис, III. 157. Урограмма и схема к ней. В правой почке две лоханки, удвоение проксимального отдела правого мочеточника.
(ветвистый тип лоханки). Однако в любом случае очертания нормальной лоханки ровные и резкие. Ее контуры плавно переходят в очертания мочеточника, который образует тупой угол с осью лоханки.
Мочеточник обусловливает тень в виде узкой полосы. В норме в связи с сокращениями и расслаблениями цистоидов эта полоса местами прерывается. Брюшная часть мочеточника проецируется почти параллельно позвоночнику, тазовая часть накладывается на тень подвздошно-крестцового сочленения, затем описывает выпуклую кнаружи дугу и переходит в короткий интрамуральный отдел.
Мочевой пузырь дает тень в форме поперечно расположенного овала, нижний контур которого лежит на уровне верхнего края лонных костей. При урографии тень пузыря достигает средней интенсивности, контуры ее ровные. Контрастное вещество можно ввести в мочевой пузырь через мочеиспускательный канал (эту методику называют цистографией)- Тогда тень пузыря становится очень интенсивной. В случае отсутствия в пузыре патологических образований (камни, опухоли) тень его совершенно однородна. Показаниями к цистографии является травматическая или послеоперационная мочевая экстравазация, подозрение на дивертикул пузыря и пузыр-но-мочеточниковый рефлюкс.
В момент мочеиспускания контрастное вещество поступает из мочевого пузыря в уретру. Съемка в процессе мочеиспускания получила название ьмикционная цистография». Она позволяет получить изображение моче-
испускательного канала (уретрография). Однако более четкое изображение уретры получают, вводя контрастное вещество ретроградно, через ее наружное отверстие. При этом внутреннее отверстие уретры блокируется введенным в нее катетером с баллоном (ретроградная уретрография). С помощью уретрографии удается диагаостировать стриктуры уретры, опухоли, дивертикулы, травматические повреждения мочеиспускательного канала.
Основными преимуществами внутривенной урографии являются доступность, низкая стоимость, неинвазивность, возможность изучить структуру чашечно-лоханочной системы и выявить обызвествления различного характера. С ее помощью можно также в известной степени судить об экскреторной функции почек. Недостатками урографии являются ограниченные сведения о структуре паренхимы почек и околопочечных пространств, отсутствие данных о функциональных параметрах мочевыделения, невозможность выполнить процедуру при недостаточности функции почек и, наконец, применение при этом исследовании йодистых препаратов и ионизирующего излучения. Урография противопоказана при выраженной недостаточности деятельности сердца, печени, почек и непереносимости йодистых препаратов.
Прямая пиелография. Выделительная урография в большинстве случаев обеспечивает изучение чашечно-лоханочной системы. Однако у отдельных больных, особенно при слабом выведении контрастного вещества, если необходимо детально исследовать чашечки и лоханку, приходится производить прямое контрастирование верхних мочевых путей. Его осуществляют ретроградно, через установленный в мочеточнике катетер (ретроградная пиелография), или антеградно, через иглу или нефростомическую трубку (ан-теградная пиелография). На полученных рентгенограммах (рис. III. 158) хорошо видны все детали строения чашечек и лоханки, можно обнаружить незначительные изменения их контуров и формы. Ограниченное применение прямой пиелографии связано с необходимостью катетеризации мочевых путей и опасностью их инфицирования. Это исследование противопоказано при острых воспалительных процессах в почках и мочевых путях, а также при макрогематурии.
Ангиография почек. Различают общую и селективную артериографию почек. В первом случае катетер проводят из бедренной артерии в брюшную аорту и устанавливают его конец над местом отхождения почечных артерий. Если из-за окклюзионного поражения аорто-подвздошно-бедренного сегмента катетеризация аорты через бедренную артерию невозможна, прибегают к транслюмбальной пункции аорты поясничным проколом. Через пункционную иглу или катетер с помощью специального инъектора в просвет аорты под давлением вводят 40—60 мл водорастворимого контрастного вещества и производят серию рентгенограмм.
На серии рентгенограмм вначале получают изображение аорты и отходящих от нее крупных ветвей, в том числе почечных артерий (ранняя артериальная фаза), затем — тень мелких внутриорганных артерий (поздняя артериальная фаза), далее — общее увеличение интенсивности тени почек (нефрографическая фаза), слабую тень почечных вен (венограмма) и, наконец, изображение чашечек и лоханок, так как контрастное вещество выделяется с мочой.
Почечные артерии отходят от аорты почти под прямым углом на уровне Lr или диска между ним и Ln. Диаметр стволовой части почечной артерии
23»
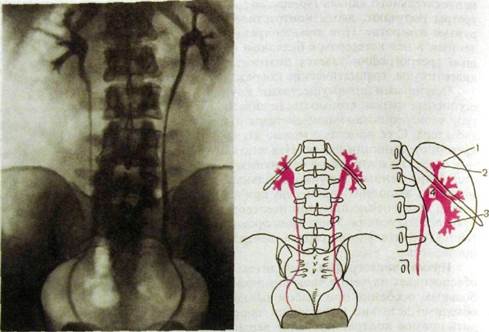
Рис.III.158. Восходящая (ретроградная) пиелограмма и схема к ней. В мочеточники введены катетеры, контрастирована чашечяо-лоханочная система почек.
1 — почечный сосочек; 2 — перешеек малой чашечки; 3 — перешеек большой чашечки; 4 — лоханка.
составляет Vi—\A поперечника аорты на этом уровне, длина правой артерии — 5—7 см, а левой — 3—6 см. Контуры артерий ровные, тень их однородная и интенсивная. Более детальное изучение почечных сосудов возможно при их селективном контрастировании. Катетер устанавливают непосредственно в почечную артерию и через него под давлением вводят контрастное вещество. На артериограммах регистрируют все отмеченные выше фазы контрастирования почек. При необходимости выполняют прицельные рентгенограммы (рис. III. 159). Почечную артериографик) производят при подозрении на реноваскулярную гипертонию (атеросклероз, артериит почечной артерии) и планировании операций по поводу аномальной почки. Артериографию выполняют также в качестве первого этапа при внутрисосудистых вмешательствах, таких как баллонная дилатация, эмбо-лизация, установление стента. Как и при других видах ангиографии, при контрастном исследовании почечных сосудов предпочитают использовать технику дигитальной субтракционной ангиографии (ДСА). С целью выполнения селективной венографии катетер вводят в почечную вену из нижней полой вены (рис. III. 160).
Компьютернаятомография. КТ значительно расширила рамки морфологического исследования почек, мочевого пузыря и предстательной железы. Исследование почек выполняют без специальной подготовки у
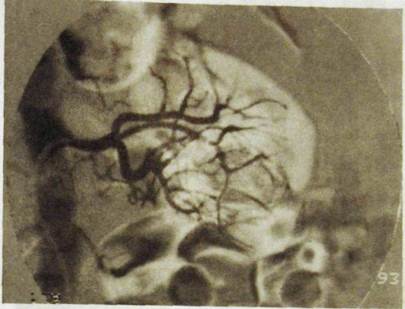
Рис- Ш.159. Прицельная артериограмма левой почки. В нижнем отделе почки артерии раздвинуты, огибают кисту.
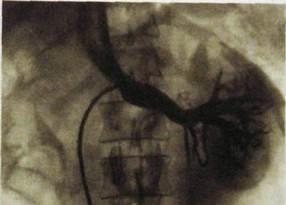
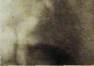
Рис. III. 160. Селективная флебограмма левой почки. Нормальная картина строения вен и оттока крови в нижнюю полую вену.
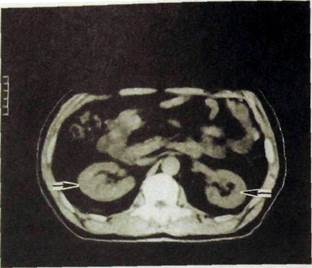
Рис, ШЛ61. Компьютерная томограмма почек. Четко отображаются паренхима и синусы почек (указаны стрелками).
людей любого возраста. На томограммах нормальная почка имеет форму неправильного овала с ровными и резкими очертаниями (рис. III. 161). В переднемедиальном отделе этого овала на уровне Li—Ln вырисовывается почечный синус. На этом же уровне видны почечные артерии и вены. Для улучшения визуализации почечной паренхимы и дифференциальной диагностики объемных образований производят усиленную КТ.
В настоящее время КТ является наиболее информативным методом выявления и дифференциальной диагностики объемных процессов в почке.
С ее помощью определяют стадию злокачественных опухолей почек. Метод обладает высокой точностью в диагностике конкрементов (в том числе рентгенонегативных), обызвествлений паренхимы и патологических образований, в распознавании околопочечных, периуретеральных и тазовых процессов. КТ эффективна также при распознавании травматических повреждений почки. Трехмерная реконструкция на спиральном компьютерном томографе предоставляет урологу и рентгенохирургу демонстративную картину почечных сосудов (рис. III. 162). Наконец, КТ является основным методом визуализации надпочечников и диагностики их патологических состояний — опухолей, гиперплазии.
Магнитно-резонансная томография. Данный метод в отличие от КТ позволяет получать послойные изображения почек в различных проекциях: сагиттальной, фронтальной, аксиальной. Изображение почек напоминает то, которое имеется на КТ, но лучше видна граница между корковым и мозговым слоями органа. Чашечки и лоханки, содержащие мочу, выделяются как образования малой плотности. При введении парамагнитного
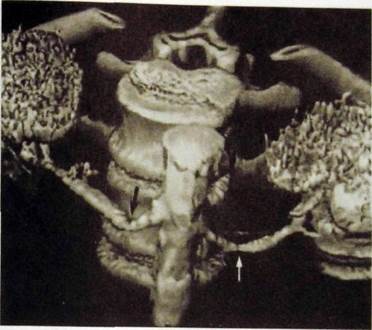
Рис. III. 162. Ангиография, выполненная на спиральном компьютерном томографе с трехмерной реконструкцией изображения. Стеноз обеих почечных артерий (указано стрелками).
контрастного средства значительно увеличивается интенсивность изображения паренхимы, что облегчает выявление опухолевых узлов. При МРТ достаточно четко виден мочевой пузырь, в том числе такие его отделы, как дно и верхняя стенка, плохо различимые на КТ. В предстательной железе определяются капсула и паренхима. Последняя в норме отличается однородностью. Рядом с железой, в позадипузырной клетчатке, можно увидеть более плотные образования — семенные пузырьки.
Радионуклидное исследование почек. Радионуклидные методы прочно вошли в практику урологических и нефрологи чес ких клиник. Они позволяют обнаружить нарушения функции почек в начальных стадиях, что трудно осуществить с помощью других методов. Клиницистов привлекают физиологичность метода радиоиндикации, его относительная простота и возможность проведения повторных исследований в ходе лечения больного. Важно и то обстоятельство, что радионуклидные соединения могут быть применены у больных с повышенной чувствительностью к рент-геноконтрастным веществам. В зависимости of задач исследования из группы нефротропных РФП выбирают один из радионуклидных индикаторов.
""Tc-DTPA избирательно фильтруется клубочками, 99mTc-MAG-3 и Ш1-П£ппуран также фильтруются клубочками, но выделяются в основном тубулярными клетками. Таким образом, все эти три РФП могут быть использованы для исследования функций почек — клубочковой фильтрации
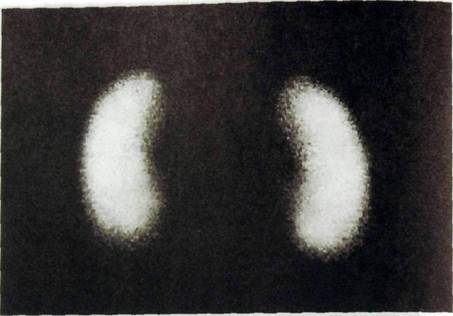
Рис. III. 163. Сцинтиграмма нормальных почек.
и тубулярноЙ секреции. Такое исследование получило название «реногра-фия». Два других препарата — ""Tc-DMSA и "тТс-глюкогептонат на относительно продолжительное время аккумулируются в функционирующих ту-булярных клетках, поэтому могут быть использованы для статической сцинтиграфии. После внутривенного введения этих препаратов они в течение нескольких часов удерживаются в канальцевом эпителии почек. Максимум накопления отмечается через 2 ч после инъекции (рис. III. 163). Следовательно, в это время и нужно проводить сцинтиграфию. Обычно делают несколько снимков: в прямой проекции спереди и сзади, в боковых и косых проекциях.
Изменения в почечной паренхиме, связанные с утратой ее функции или заменой ее ткани патологическими образованиями (опухоль, киста, абсцесс), ведут к появлению на сцинтиграмме «холодных» очагов. Их локализация и размеры соответствуют участкам нефункционирующей или отсутствующей почечной ткани (рис. III. 164). Статическая сцинтиграфия может быть использована не только для выявления объемных процессов в почке, но и для диагностики стеноза почечной артерии. С этой целью выполняют пробу с каптоприлом. Статическую сцинтиграфию выполняют дважды — до и после внутривенного введения указанного препарата. В ответ на введение каптоприла исчезает сцинтиграфическое изображение почки, «прикрытой» стенозом,— так называемая медикаментозная нефрэк-томил.
Намного шире показания к радионуклидному исследованию почек — ренографии. Как известно, суммарную функцию почки составляют следующие частные функции: ренааьный кровоток, гломерулярная фильтрация, тубуляр-
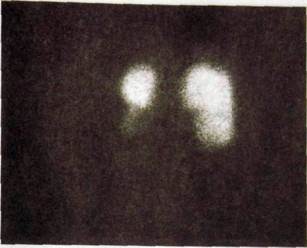
Рис. III. 164. Сцинтиграмма почек (со спины). Нижняя часть левой почки содержит мало функционирующей паренхимы (поражена опухолью).
ноя секреция, тубулярная реабсорбция. Все эти стороны деятельности почки могут быть изучены с помощью радионуклидных методик.
Важное значение в клинике внутренних болезней имеет определение почечного плазмотока. Это можно сделать путем изучения клиренса, т.е. скорости очищения почек от веществ, полностью или практически полностью удаляемых при протекании крови через почку. Поскольку очищение от этих веществ происходит не во всей почечной паренхиме, а только в функционирующей ее части, которая составляет около 90 %, почечный клиренс, определенный методом очищения, носит название «эффективный почечный плазмоток». В качестве РФП используют гиппуран, меченный ,231 или ш1. После внутривенного введения небольшого количества этого РФП измеряют его концентрацию в крови через 20 и 40 мин после инъекции и сравнивают с уровнем радиоактивности по специальной формуле. У здоровых людей эффективный почечный плазмоток составляет 500—800 мл/мин. Избирательное снижение эффективного почечного плазмотока наблюдается при артериальной гипертензии, сердечной и острой сосудистой недостаточности.
В изучении функционального состояния почек важное место отводят определению скорости клубочковой фильтрации. С этой целью используют вещества, не подвергающиеся канальце вой реабсорбции, канальце вой секреции, разрушению и не образующиеся в канальцах и мочевых путях. К таким веществам относятся инулин, маннитол и в некоторой степени креатинин. Определение их концентрации в лабораторных условиях затруднено. Кроме того, для него необходимо собирать мочу, выделившуюся за определенные периоды времени.
Радионуклидный метод позволил значительно упростить оценку клубочковой фильтрации. Больному внутривенно вводят 99mTc-DTPA. Поскольку этот препарат выделяется исключительно путем клубочковой фильтра-
5 10 15 20
Время, мин
Рис. III.165. Радионуклидная ренограмма. Объяснение в тексте.
ции, определив скорость очищения крови от РФП, можно рассчитать интенсивность фильтрационной функции почек. Обычно концентрацию указанных РФП в крови определяют дважды: через 2 и 4 ч после внутривенного введения. Затем по специальной формуле вычисляют скорость клубочко-вой фильтрации. В норме она составляет 90—-130 мл/мин.
В нефрологической клинике придают значение другому показателю функции почек — фильтрационной фракции. Это — отношение скорости клубочковой фильтрации к скорости эффективного почечного плазмотока. Согласно результатам радионуклидного исследования, нормальная величина фильтрационной фракции равна в среднем 20 %. Увеличение этого показателя наблюдается при артериальной гипертензии, а уменьшение — при гломерулонефрите и обострении хронического пиелонефрита.
Распространенным способом оценки функции почечной паренхимы является динамическая сцинтиграфия, или ренография. В качестве РФП при этом используют ,3,1-гШ1пуран или We,Tc-MAG-3. Исследование проводят на гамма-камере. Обычно продолжительность исследования составляет 20—25 мин, а при нарушении функции почек — до 30—40 мин. На экране дисплея выбирают 4 «зоны интереса» (обе почки, аорта и мочевой пузырь) и по ним строят кривые — ренограммы, отражающие функцию почек.
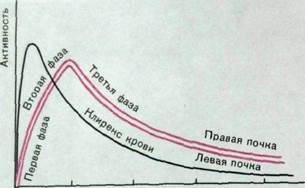
Рассмотрим ренографические кривые (рис. III. 165). Сначала РФП, введенный внутривенно, приносится с кровью в почки. Это обусловливает быстрое появление и значительное увеличение интенсивности излучения над почками. Это — первая фаза ренографической кривой; она характеризует перфузию почки. Продолжительность этой фазы равна примерно 30—60 с. Конечно, этот отрезок кривой отражает наличие радионуклида не только в сосудистом русле почек, но и в околопочечных тканях и мягких тканях спины, а также начинающийся транзит РФП в просвет канальцев. Затем количество РФП в почках постепенно увеличивается. Кривая на этом отрезке менее крутая — это ее вторая фаза. Содержимое канальцев убывает, и в течение нескольких минут отмечается примерное равновесие между поступлением и выведением РФП, чему соответствует вершина кривой 362
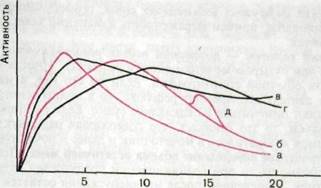
Время, минРис. III. 166. Ренографические кривые при нарушении функции почек, а — норма; б — замедленное поступление РФП в почку; в — замедленное выведение РФП из почки; г — замедленное поступление и выведение РФП из почек; д — повторный подъем кривой при пузырно-мочеточниковом рефлюксе.
(Тмакс—4— 5 мин). С того момента, когда концентрация РФП в почке начинает уменьшаться, т.е. отток РФП преобладает над поступлением, отмечается третья фаза кривой. Продолжительность периода полувыведения РФП из почек у разных людей различна, но в среднем он колеблется от 5 до 8 мин.
Для характеристики ренографической кривой обычно применяют три показателя: время достижения максимума радиоактивности, высоту ее максимального подъема и продолжительность периода полувыведения РФП из почки. При нарушении функции почек и мочевых путей ренографические кривые изменяются. Укажем 4 характерных варианта кривых (рис. III. 166).
Первый вариант — замедление поступления РФП в «зону интереса» почки. Это проявляется уменьшением высоты кривой и удлинением ее первых двух фаз. Данный тип наблюдается при уменьшении кровотока в почке (например, при сужении почечной артерии) или снижении секреторной функции канальцев (например, у больных пиелонефритом).
Второй вариант — замедление выведения РФП почкой. При этом увеличиваются крутизна и продолжительность второй фазы кривой. Иногда на протяжении 20 мин кривая не достигает пика и не наступает последующий спад. В таких случаях говорят о кривой обструктивного типа. Для того чтобы отличить истинную обструкцию мочевых путей камнем или другим механическим препятствием от дилатационной уропатии, внутривенно вводят диуретическое средство, например лазикс. При обструкции мочевых путей введение диуретика не отражается на форме кривой. В случаях же функциональной задержки транзита РФП происходит немедленный спад кривой.
Третий вариант — замедленное поступление и выведение РФП из почек. Это проявляется уменьшением общей высоты кривой, деформацией и удлинением второго и третьего сегментов ренограммы, отсутствием четко выраженного максимума. Данный вариант наблюдается преимущественно
при хронических диффузных заболеваниях почек: гломерулонефрите, пиелонефрите, амилоидозе, причем выраженность изменений зависит от тяжести
поражения почек. ШШ , х с L
Четвертый вариант — повторный подъем ренографической кривой. Он наблюдается при пузырно-мочеточниковом рефлюксе. Иногда этот вариант выявляют при обычной сцинтиграфии. Если же его нет, а на основании клинических данных подозревают рефлюкс, то в конце ренографии больному предлагают помочиться в подкладное судно. Если на кривой возникает новый подъем, то это означает, что содержащая радионуклид моча из мочевого пузыря возвратилась в мочеточник и далее в почечную лоханку.
Радиометрическое определение объема остаточной мочи. При ряде заболеваний, особенно часто при возникновении препятствия оттоку мочи из мочевого пузыря, в последнем после мочеиспускания остается часть мочи, которую называют остаточной мочой. Простым способом ее измерения является радионуклидное исследование. Через 1 х/1—2 ч после внутривенного введения РФП, выводимого почками, измеряют интенсивность излучения над мочевым пузырем. После того как больной опорожнил мочевой пузырь, определяют объем выделенной мочи и вновь измеряют интенсивность излучения над мочевым пузырем. Затем вычисляют объем остаточной мочи по формуле:
А\-Л2
где ООМ — объем остаточной мочи; Ai — интенсивность излучения до мочеиспускания; V — объем мочи, выделившейся при мочеиспускании; Аг — интенсивность излучения после мочеиспускания.

|
Парадокс познания. Чем меньше мы думаем, тем меньше понимаем; чем больше мы думаем, тем больше не понимаем.
Закон минимакса. Максимум наших возможностей всегда меньше минимума наших потребностей.
В.Матизен (Химия и жизнь,— /988.— № 4)
Дата добавления: 2015-06-12; просмотров: 4163;
