Лучевые симптомы поражения сердца
Как видно из изложенного выше, врач-кардиолог благодаря лучевым методам получает обширную информацию о морфологии и функции сердца и магистральных сосудов, объективные данные о малейших отклонениях от нормы. На основании многочисленных выявленных симптомов и строится окончательный клинический диагноз болезни. Целесообразно рассмотреть признаки патологии сердца, которые наиболее часто наблюдает врач обшей практики. Это в основном рентгенологические симптомы изменения положения, формы, величины и сократительной функции сердца.
Изменение положения сердца. У здорового человека сердце находится в перед не нижнем отделе грудной полости. При изменении положения тела оно перемещается в пределах нескольких сантиметров, совершая одновременно повороты вокруг вертикальной и горизонтальной осей. Одной из врожденных аномалии является правостороннее положение сердца — его декстропозиция. Сердце может быть смещено в сторону при выпотном плеврите, большой диафрагмальной грыже или опухоли. Перетягивание сердца часто наблюдается при сморщивании легочной ткани. Исследование состояния легких и диафрагмы обычно позволяет без труда установить причину аномального положения сердца.
Изменения формы сердца. Форма сердца в рентгеновском изображении — величина переменная. Она зависит от положения тела в пространстве и уровня стояния диафрагмы. Форма сердца неодинакова у ребенка и взрослого, у женщин и мужчин, но в общем сердце по форме напоминает вытянутый овал, расположенный косо по отношению к срединной линии тела. Достаточно хорошо выражена граница между тенью сердца и тенью магистральных сосудов (талия сердца), четко выделяются контуры сердечного силуэта, ограниченные дугообразными линиями. Такую форму сердца с ясно видимыми дугами считают нормальной.
Разнообразные вариации формы сердца в патологических условиях могут быть сгруппированы следующим образом: митральная, аортальная и трапециевидная (треугольная) формы (рис. 111.67). При митральной форме талия сердца исчезает, вторая и третья дуги левого контура
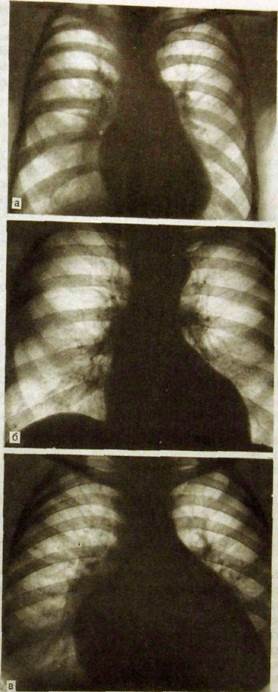
Рис. Ш.67. Форма тени сердца на рентгенограммах в прямой проекции, а — митральная; б — аортальная; в — трапециевидная (треугольная).
сердечно-сосудистого силуэта удлиняются и больше, чем обычно, выступают в левое легочное поле. Выше, чем в норме, располагается правый сердечно-сосудистый угол. При аортальной форме талия сердца, наоборот, резко выражена, между первой и четвертой дугами левого контура возникает глубокое западение контура. Правый сердечно-сосудистый угол смещается книзу. Удлинены и более выпуклы дуги, соответствующие аорте и левому желудочку сердца.
Сама по себе митральная или аортальная конфигурация сердца еще не доказывает наличия заболевания. Форма сердца, близкая к митральной, встречается у молодых женщин, а близкая к аортальной — у немолодых людей гиперстенической конституции. Признаком патологического состояния является сочетание митральной или аортальной формы сердца с его увеличением. Наиболее частой причиной возникновения митральной формы сердца является перегрузка левого предсердия и правого желудочка. Следовательно, к митрализации сердца ведут в первую очередь митральные пороки сердца и об-структивные заболевания легких, при которых повышается давление в малом круге кровообращения. Наиболее частой причиной аортальной конфигурации сердца служит перегрузка левого желудочка и восходящей части аорты. К ней ведут аортальные пороки, гипертоническая болезнь, атеросклероз аорты.
Диффузные поражения сердечной мышцы или накопление жидкости в перикарде вызывают общее и сравнительно равномерное увеличение тени сердца. При этом теряется разделение его очертаний на отдельные дуги. Подобную форму сердца принято называть трапециевидной или треугольной. Она встречается при диффузных поражениях миокарда (дистрофия, миокардит, миокардиопатия) или при наличии выпота в сердечной сорочке (экссудативный перикардит).
Изменение величины сердца. Изменение размеров сердечных камер — важный признак патологического состояния. Расширение камер выявляют с помощью лучевых методов. Наиболее доступно это при ультразвуковом и рентгенологическом исследованиях. Общее увеличение сердца может происходить в результате выпота в перикард либо вследствие расширения всех камер сердца (застойная кардиопатия). Ультразвуковое исследование позволяет сразу разграничить эти два состояния.
Гораздо чаще приходится диагностировать расширение отдельных камер сердца. Опять-таки здесь основное значение имеет эхография (М-метод или сонография). Рентгенологическими признаками увеличения отдельных камер сердца являются удлинение и большая выпуклость соответствующей дуги на рентгенограмме.
Изменение сокращений сердца. С помощью лучевых методов могут быть оценены частота сокращений сердца и пульсация сосудов, глубина и ритм сокращений, скорость движения стенки сердца в момент сокращения, направление движения (нормальное или парадоксальное), появление дополнительных сокращений и расслаблений, изменение толщины стенок сердца в момент сокращения и расслабления. Все эти симптомы поражения сердца обычно устанавливают при сонографии, реже, в случае отсутствия возможности ее выполнения, с помощью рентгеноскопии. В норме диапазон движения стенки левого желудочка составляет 10—12 мм, а правого — 4—5 мм.
3.4. Лучевая картина пораженийсердца
3.4.1. Ишемическая болезнь сердца. Инфаркт миокарда
Ишемическая болезнь сердца обусловлена нарушением коронарного кровотока и постепенным снижением сократимости миокарда в зонах ишемии. Нарушения сократительной функции миокарда могут быть выявлены с помощью различных методов ультразвуковой диагностики. Самый простой и доступный из них — эхокардиография. При этом определяется неравномерность сокращений различных участков стенки левого желудочка. В зоне ишемии обычно наблюдается снижение амплитуды движения стенки желудочка во время систолы. Уменьшены толщина межжелудочковой перегородки и систолическое утолщение миокарда. Фракция выброса левого желудочка уменьшена при усилении сокращений левого желудочка (в дальнейшем снижается и фракция выброса правого желудочка). Локальные нарушения сократимости наблюдают в тот период, когда еще нет выраженных признаков недостаточности кровообращения.
Ценные сведения о кровотоке в сердечной мышце позволяют получить радионуклидные исследования — перфузионная сцинтиграфия и однофотонная эмиссионная томография. С помощью этих методик может быть получена не только качественная, но и, что особенно важно, количественная характеристика глубины поражения сердечной мышцы- Особенно эффективны радионуклидные методы при выполнении нагрузочных тестов, в частности велоэргометрической пробы. Сцинтиграммы с 20,Т1~хлоридом выполняют дважды: сразу же после физической нагрузки и после отдыха (в течение 1— 2 ч). У больных с ишемией миокарда исходная сцинтиграмма показывает пониженную фиксацию РФП. Нормализация сцинтиграфической картины после отдыха свидетельствует о преходящем нарушении кровообращения — стрессиндуцированной ишемии. Если ранее зарегистрированный дефект накопления РФП сохраняется, то отмечается стойкая утрата кровообращения, обычно в результате образования рубца на миокарде.
Компьютерная томография также может оказаться полезной в диагностике ишемической болезни сердца. Зона ишемизированной мышцы в условиях внутривенного контрастирования имеет более низкую плотность и характеризуется запаздыванием пика контрастирования. В этой зоне уменьшено систолическое утолщение миокарда, снижена подвижность внутреннего контура стенки желудочка.
Окончательное заключение о состоянии коронарного кровотока делают на основании результатов коронарографии (рис. III.68). По рентгеновским снимкам можно опознать заполненные контрастным веществом венечные артерии с их ветвями 1—3-го порядка, установить локализацию и характер патологических изменений (сужение и извилистость сосудов, неровность их контуров, окклюзию при тромбозе, наличие краевых дефектов в местах атеросклеротичееких бляшек, состояние коллатералей). Однако основное назначение коронарографии — определение необходимости и выработка тактики проведения транс-люминальной ангиопластики либо сложного оперативного вмешательства — аортокоронарного шунтирования.
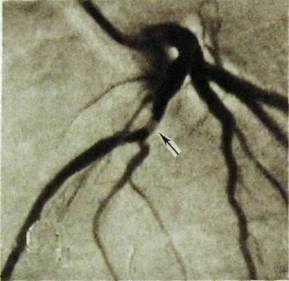
Рис. Ш.68. Коронарограмма при атеросклерозе. Сужение ветви левой коронарной артерии (указано стрелкой).
Основное клиническое проявление ишемии миокарда, как известно,— постоянные или рецидивирующие боли в области сердца. Однако схожие боли могут возникать при миокардиопатиях, стенозе аортального устья, сухом перикардите, заболеваниях легких и диафрагмы, двигательных расстройствах пищевода и нейроциркуляторных нарушениях. Ниже в виде диагностической программы представлена тактика лучевого обследования при дифференциальной диагностике этих патологических состояний.
Одним из широко применяемых способов лечения ишемической болезни, вызванной стенозом или обструкцией коронарной артерии либо ее ветви, является чрескожная транслюминальная ангиопластика. В суженный сегмент сосуда под рентгенологическим контролем вводят тонкий катетер с баллоном. Раздуванием баллончика добиваются уменьшения или ликвидации стеноза и восстановления коронарного кровотока (рис. III.69).
Острый инфаркт миокарда распознают на основании клинической картины, результатов электрокардиографии, исследования кар-диоспецифических энзимов и концентрации миоглобина в сыворотке крови. Однако в сомнительных случаях, а также для уточнения локализации и объема инфаркта и состояния легочного кровообращения используют лучевые методы. Уже в палате или реанимационном отделении можно произвести рентгенографию грудной полости. Сразу после инфаркта на снимках отмечается увеличение тени сердца, наблюдается венозное полнокровие легких, особенно в верхних долях, вследствие снижения насосной функции сердца. При ухудшении состояния больного полнокровие переходит в интерстициальный отек или смешанный интерстициально-аль-
I БОЛИ В ОБЛАСТИ СЕРДЦА I
~ V----- '
УЗИ сердца и сосудов.
Рентгенологическое
исследование легких
и сердца




 £
£
Нет патологических изменений
Выявлены патологические изменения






 УЗИ органов брюшной полости
УЗИ органов брюшной полости
Поражения легких, плевры,
диафрагмы
*
Признаки поражения сердца (его увеличение, деформация, отложение извести)
Подозрение
на расслоение
аорты
 |  |  |  |  |  |  |
| т |
| КТ.МРТ или чреспи- щеводная эхокардио- графия |
| Сцинтиграфия миокарда или радионуклидная вентрикулогра- фия с нагрузкой |
| Есть патологические изменения (например, желчные камни) | Не выявлено изменений | |
| > | i | |
| Рентгенологическое исследование пищевода и желудка |
| Характерные клинические проявления И6С |
Нет характерных клинических проявлений
ИБО
Т
Коронарограф и я. Радионуклидная или рентгеновская вентрикуло-графия
веолярный отек легких. По мере улучшения состояния больного явления отека и полнокровия легких исчезают. В первые 2 нед после инфаркта размеры сердца на повторных рентгенограммах уменьшаются приблизительно на четверть, причем у молодых людей это происходит медленнее, чем у более пожилых лиц.
Ультразвуковое исследование также может быть выполнено у постели больного. В первые же часы заболевания удается выявить зоны общего или локального нарушения сократимости левого желудочка, отметить его расширение. Особенно характерно появление участка гипокинезии в зоне нарушения кровоснабжения при гиперкинезии интактных соседних участков. Важны повторные ультразвуковые исследования, чтобы отличить свежий инфаркт от рубцовых изменений. Сонография позволяет распознать такие осложнения инфаркта, как разрыв папиллярных мышц с нарушением функции митрального клапана и разрыв межжелудочковой перегородки.
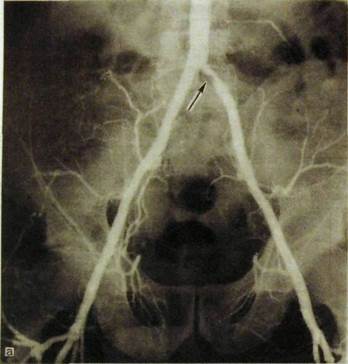
Рис. Ш.69. Ангиопластика при стенозе (указан стрелкой) левой общей подвздошной артерия.
а — до операции.
Прямая визуализация миокарда может быть достигнута при сцинтигра-фии или однофотонной эмиссионной томографии. Ишемизированная зона способна накапливать 99тТс-пирофосфат и создавать таким образом ограниченный участок гиперфиксации (позитивная сцинтиграфия). При введении больному 20,Т1-хлорида сцинтитрафическая картина сердца противоположна: на фоне нормального изображения сердечной мышцы определяется дефект накопления РФП (негативная сцинтиграфия).
Лучевые методы необходимы для распознавания постинфарктной аневризмы. При ультразвуковом сканировании и КТ отмечаются истончение стенки желудочка в области аневризмы, парадоксальная пульсация этого участка стенки, деформация полости желудочка и снижение фракции выброса. Допплерография позволяет обнаружить вихревые движения крови в аневризме и снижение скорости кровотока в области верхушки желудочка. Как на сонограммах, так и на компьютерных томограммах могут быть обнаружены внутрисердечные тромбы. Определить зону инфаркта миокарда и получить прямое изображение аневризмы сердца можно с помощью МРТ.

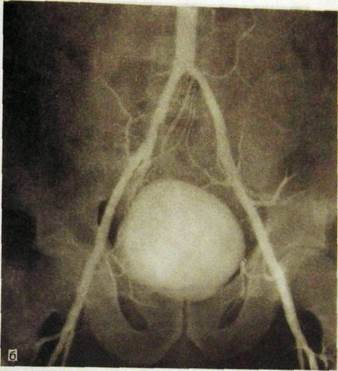
. III.69. Продолжение. после ангиопластики.
3.4.2. Митральные пороки
Лучевая диагностика митральных пороков сердца строится в основном на ультразвуковых и рентгенологических данных. При недостаточности митрального клапана не происходит полного смыкания его створок во время систолы, что ведет к забрасыванию крови из левого желудочка в левое предсердие. Последнее переполняется кровью, давление в нем повышается. Это отражается на легочных венах, которые впадают в левое предсердие,— развивается венозное полнокровие легких. Повышение давления в малом круге передается на правый желудочек. Его перегрузка приводит к гипертрофии миокарда. Левый желудочек также расширяется, поскольку при каждой диастоле он принимает увеличенный объем крови.
Рентгенологическая картина недостаточности митрального клапана складывается из изменений самого сердца и легочного рисунка. Сердце приобретает митральную форму. 5Й"о означает, что талия его сглаживается, а правый сердечно-сосудистый угол располагается выше обычного уровня. Вторая и третья дуги левого контура сердечной тени выступают в легочное поле в связи с расширением легочного конуса и
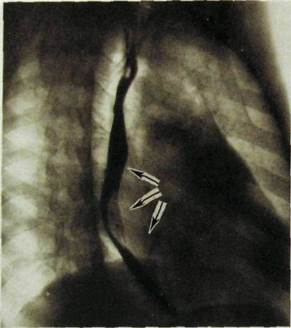
Рис. III.70. Рентгенограмма в правой косой проекции с контрастированным пищеводом. Митральный порок сердца с преобладанием недостаточности митрального клапана. Оттеснение пишевода кзади по дуге большого радиуса (указано стрелками).
ствола легочной артерии. Четвертая дуга этого контура удлиняется и приближается к срединно-ключичной линии..При выраженной недостаточности клапана определяется расширение легочных вен как проявление венозного полнокровия легких. На снимках в косых проекциях вырисовывается увеличение правого желудочка и левого предсердия. Последнее оттесняет кзади пищевод по дуге большого радиуса (рис. III. 70).
Ценность ультразвукового исследования определяется тем, что морфологическая картина дополняется данными о внутри сердечной гемодинамике. Выявляется расширение левого предсердия и левого желудочка. Амплитуда открытия митрального клапана увеличена, над его створками регистрируются вихревые движения крови. Стенка левого желудочка утолщена, его сокращения усилены, причем в систолу определяется обратный (регургита-ционный) поток крови в левое предсердие.
При сужении митрального отверстия затруднен ток крови из левого предсердия в левый желудочек. Предсердие расширяется (рис. Ш.71). Остающаяся в нем при каждой систоле кровь препятствует опорожнению легочных вен. Возникает венозный легочный застой. При умеренном повышении давления в малом круге происходит лишь увеличение калибра легочных вен и расширение ствола и основных ветвей легочной артерии. Однако если давление достигает 40—60 мм рт.ст., то возникает спазм легочных
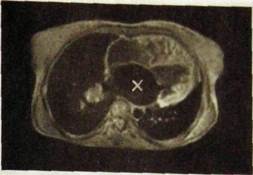
Рис. 1П.71. Магнитно-резонансная томограмма сердца больного с митральным пороком. Расширение левого предсердия (х).
артериол и мелких ветвей легочной артерии. Это ведет к перегрузке правого желудочка. Он должен преодолеть два барьера: первый — на уровне стеноза митрального клапана и второй — на уровне спазмированных артериол.
При рентгенографическом исследовании в случае стеноза митрального отверстия также наблюдается митральная конфигурация сердца, но она отличается от недостаточности митрального клапана. Во-первых, талия сердца не только сглажена, но даже выбухает за счет легочного конуса, ствола легочной артерии и ушка левого предсердия. Во-вторых, четвертая дуга левого контура сердца не удлинена, так как левый желудочек не увеличен, а, наоборот, содержит меньше крови, чем в норме. Корни легких расширены за счет ветвей легочной артерии. Следствием лимфостаза и отека междольковых перегородок являются узкие тонкие полоски в нижненаружных отделах легочных полей — так называемые линии Керли.
Наиболее показательна ультразвуковая картина стеноза митрального отверстия (рис. III.72). Левое предсердие расширено. Створки митрального клапана утолщены, их изображение на сонограммах может быть слоистым. Понижена скорость диастолического прикрытия створок митрального клапана, причем задняя створка начинает двигаться в одном направлении с передней (в норме — наоборот). При допплеро-графии контрольный объем располагают прежде всего над митральным клапаном. Кривая допплерограммы уплощена, в выраженных случаях поток крови имеет турбулентный характер.
Как при рентгенологическом исследовании, так и при сонографии могут быть обнаружены отложения извести в митральном кольце. На сонограммах они обусловливают сильные эхосигналы, на рентгенограммах — глыбчатые тени неправильной формы, нередко группирующиеся в кольцо неравномерной ширины. Наибольшей чувствительностью в выявлении кальциноза обладает КТ, особенно выполняемая на электронно-лучевом томографе. Она позволяет регистрировать даже микро-кал ьциноз. Кроме того, КТ и сонография дают возможность определить образование тромба в левом предсердии.
17»
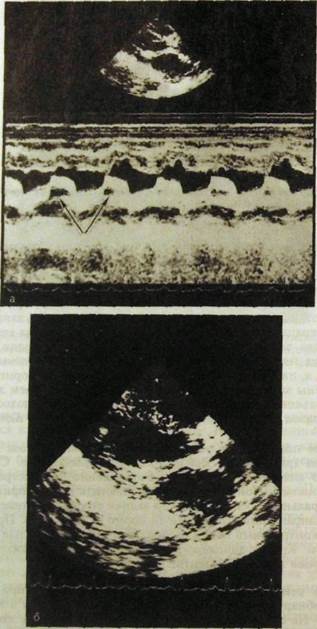
Рж. Ш.72. Стеноз митрального отверстия. Утолщение митрального клапана с кальцинозом створок и сужение атриовентрикулярного отверстия (указано стрелками).
а — М-эхокардиограмма; б — секторная сонограмма.
В изолированном виде каждый из митральных пороков встречается нечасто. Обычно наблюдается сочетанное поражение с формирование м недостаточности митрального клапана и одновременно стеноза отверстия. Подобные сочетанные пороки обладают чертами каждого из них. Своеобразным патологическим состоянием митрального клапана является его прола-бирование, т.е. провисание одной или обеих его створок в полость левого предсердия в момент сокращения левого желудочка. Это состояние распознают при ультразвуковом исследовании в режиме реального времени.
3.4.3. Аортальные пороки
При недостаточности аортального клапана его створки не обеспечивают герметичности левого желудочка: в диастолу часть крови из аорты возвращается в его полость. Возникает диастоличе-ская перегрузка левого желудочка. На ранних этапах формирования порока компенсация осуществляется за счет увеличения ударного объема. Увеличенный выброс крови приводит к расширению аорты, преимущественно в ее восходящей части. Развивается гипертрофия миокарда левого желудочка.
При рентгенологическом исследовании определяется аортальная форма сердца. Талия сердца в результате удлинения и выпуклости дуги левого желудочка заметно углублена, подчеркнута. При сонографии сразу бросаются в глаза глубокие и быстрые сокращения левого желудочка и столь же размашистая пульсация восходящей аорты. Полость левого желудочка расширена, диаметр надклапанного отдела аорты увеличен. Важны и дополнительные данные: гипертрофия миокарда левого желудочка и мелкоамплитудные колебания передней створки митрального клапана от возвратной волны крови.
При другом аортальном пороке — стенозе устья аорты — левый желудочек не опорожняется полностью в фазу систолы. Остаток крови вместе с притекающей из левого предсердия кровью создает дополнительный объем, в результате чего полость левого желудочка расширяется, поэтому на рентгенограммах сердце принимает аортальную форму. Дуга левого желудочка закруглена и смещена влево. Параллельно расширяется восходящая часть аорты, поскольку в нее через суженное отверстие устремляется сильная струя крови. В целом картина похожа на аортальную недостаточность, однако имеется отличительный признак: если провести рентгеноскопию, то вместо быстрых и глубоких сокращений сердца наблюдаются медленные и напряженные движения стенки левого желудочка. Естественно, что данный признак — различие в характере движения желудочной стенки при двух видах аортального порока — должен быть выявлен при ультразвуковом исследовании, а рентгеноскопия допустима лишь в отсутствие данных эхокардиографии.
На сонограммах хорошо видны увеличение размеров камеры левого желудочка и утолщение миокарда, отчетливо выявляются уплотненные створки аортального клапана и уменьшенное их расхождение в систолу. Одновременно отмечается выраженный турбулентный характер потока крови на
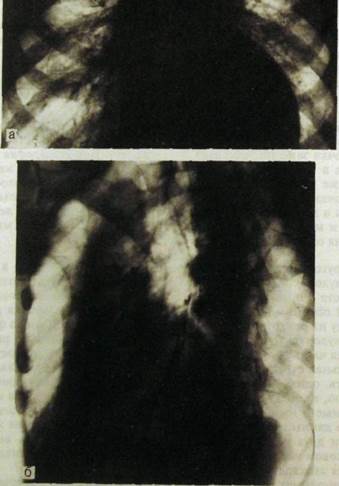
Рис. Ш.73. Сочетанный аортальный порок сердца. Аортальная форма сердца, увеличение левого желудочка, расширение восходяшего отдела и дуги аорты. а — рентгенограмма в прямой проекции; б — в левой косой.
уровне аортального клапана и в надклапанном пространстве. При аортальных пороках, особенно при стенозе, возможны отложения извести в области фиброзного кольца и створок клапана. Их обнаруживают как при рентгенологическом исследовании - на рентгенограммах, томограммах, компьютерных томограммах, так и на соно-граммах.
Сочетание стеноза и недостаточности аортального клапана как при рентгенологическом, так и при ультразвуковом исследовании проявляется комбинацией признаков каждого из пороков (рис, Ш.73). Следует отметить, что к аортальной конфигурации сердца на рентгенограммах ведут не только аортальные пороки, но и такие заболевания, как гипертоническая болезнь, атеросклероз аорты.
К числу интервенционных вмешательств при пороках сердца, в основном при митральном стенозе, относится валъвулопластика. С этой целью используют баллонный катетер: при раздувании баллона разрываются спайки между клапанами.
3.4.4. Врожденные пороки
В руководствах по внутренним болезням и хирургии содержится описание многочисленных аномалий развития сердца и больших сосудов (врожденных пороков). В их распознавании важную, а иногда и решающую роль играют лучевые методы. Уже при обычном рентгенологическом исследовании устанавливают положение, величину и форму сердца, аорты, легочной артерии, верхней полой вены и характер их пульсации. Например, при аномальном венозном дренаже легких на фоне нижних отделов правого легкого вырисовывается крупная вена, которая не направляется в левое предсердие, а в виде изогнутого ствола следует к диафрагме (симптом «ятагана») и далее в нижнюю полую вену. Отчетливо регистрируются такие аномалии, как обратное расположение внутренних органов, декстрокардия, недоразвитие левой ветви легочной артерии и др. Особое значение имеет оценка кровенаполнения легких. При таких пороках, как открытый артериальный (боталлов) проток, аортопульмональное окно, дефект межпредсердной или межжелудочковой перегородки, комплекс Эйзенменгера, наблюдается переток крови в малый круг (левоправый шунт), поскольку кровяное давление в левом желудочке и аорте выше, чем в системе легочной артерии. Следовательно, при анализе рентгенограммы в глаза сразу же бросается артериальное полнокровие легких, и наоборот, при тех пороках, при которых нарушено поступление крови в малый круг (тетрада и триада Фалл о, стеноз легочной артерии, аномалия Эбштейна), отмечается снижение васкуляризации легких. Допплерография с цветовым картированием и магнитно-резонансная ангиография дают возможность проводить прямую регистрацию движения крови и объемной скорости кровотока в камерах сердца и больших сосудах.
Добавим в заключение, что лучевые исследования весьма важны как для контроля за течением послеоперационного периода, так и для оценки отдаленных результатов лечения.
3.4.5. Перикардиты
Сухой перикардит первоначально не дает симптомов при исследовании методами лучевой диагностики. Однако по мере утолщения и уплотнения листков перикарда его изображение появляется на сонограммах и компьютерных томограммах. Значительные перикардиальные сращения ведут к деформации тени сердца на рентгенограммах. Особенно ярко вырисовываются отложения извести в перикардиальных швартах. Иногда сердце на рентгенограммах словно заключено в известковую скорлупу («панцирное сердце*).
Накопление жидкости в перикарде уверенно распознают с помощью методов ультразвуковой диагностики. Основным признаком является наличие эхосвободной зоны между задней стенкой левого желудочка и перикардом, а при большем объеме жидкости — ив области передней стенки правого желудочка и позади левого предсердия (рис. III.74). Амплитуда движений перикарда, естественно, значительно снижается.
Столь же уверенно диагностируют сердечный выпот при AT и МРТ. По данным КТ до некоторой степени можно судить и о характере выпота, так как примесь крови повышает поглощение рентгеновского излучения.
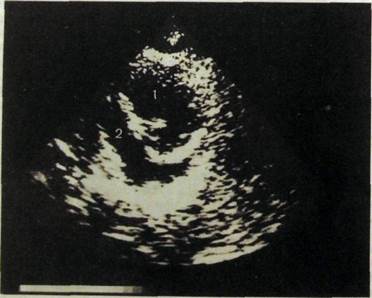
|
| Рис. 111.74. Секторная сонограмма. Выпотной перикардит. |
| 1 — левый желудочек; 2 — скопление жидкости в полости перикарда. |
Накопление жидкости в полости перикарда ведет к увеличению тени сердца на рентгенограмме. Тень органа принимает треугольную форму, теряется изображение дуг сердца. При необходимости дренирования пери-кардиальной полости его проводят под ультразвуковым контролем.

|
Законы Финэйгла
Первый закон. Если эксперимент может сорваться он сорвется.
Второй закон. Какой бы результат ни ожидали, кто-то захочет его фальсифицировать. Третий закон. Какой бы результат не получили, кто-то истолкует его неверно.
Четвертый закон. Что бы ни наблюдалось, кто-то будет утверждать, что все описывается его излюбленной теорией.
Закон большого ляпа. Самый очевидный и не нуждающийся в проверке результат всегда ошибочен.
Следствие 1. Никто из тех, к кому вы обратитесь за помощью, этого не заметит.
Следствие 2. Любой непрошенный советчик заметит это мгновенно.
(Химии и жизнь.— 1988.— № 4)
Дата добавления: 2015-06-12; просмотров: 4904;
