Корешковые синдромы
Г.Д.Бурдей (1966) показала, что значительное уменьшение площади межпозвонкового отверстия наблюдается у всех людей в пожилом и старческом возрасте. Сдавление корешка возможно медиальными и латеральными отделами суставных отростков (Kirkaldy-Willis W., 1984). В условиях уменьшения межпозвонкового отверстия возможны атрофия жировой подушки, окутывающей корешок, изменения в паутинной оболочке вокруг корешка с последующей дегенерацией его волокон, а также и клеток его ганглия (Lindblom К., Rexed В., 1948). Естественно, что при недоста-
Ортопедическая неврология. Синдромология
точности межпозвонкового отверстия корешок до поры до времени может быть гарантирован от дополнительной травматизации лишь в условиях покоя. Статико-динамиче-ские нагрузки нарушают эти оптимальные условия.
Анатомические и рентгенологические исследования показали, что уплощение диска приводит к сближению тел позвонков и к уменьшению вертикального диаметра соответствующего межпозвонкового отверстия. При разгибании в пояснице вышележащий позвонок соскальзывает кзади по отношению к нижележащему (Duus Р., 1948; Duus Р., Kahlau G., 1950; Hadley L., 1951; Саруханян В.О., 1955; Бур-дей Т.Д., 1966). Опыт нейрохирургов показывает, что соскальзывание позвонка при нестабильности сегмента способствует образованию локального асептического эпидури-та, что усугубляет компрессию нервных элементов (Благо-датский М.Д., 1982, 1987). В сагиттальной плоскости корешок, прилегая к верхней части корня дужки, расположен как бы в бороздке, ограниченной сзади передним краем диска. Сагиттальный диаметр отверстия при этом заметнее уменьшается при экстензии в данном позвоночном сегменте, тогда как при флексии он, наоборот, увеличивается (см. рис. 4.3). По данным анатомических исследований, корешки в межпозвонковом отверстии смещаются вверх и даже формируют углубление в корне дуги (Моделкин А.П., 1970). Горизонтальный диаметр отверстия, особенно в медиальных частях этого межпозвонкового «канала», становится более узким к пятому десятилетию, чаще у мужчин, с чем, возможно, связано более частое заболевание мужчин сравнительно с женщинами в этом возрасте (Рутенбург М.Д., 1973). Все же хирурги, обычно ревизующие при ляминоэк-томии не межпозвонковое отверстие, а позвоночный канал, привлекают внимание не к самому отверстию, а к месту перехода позвоночного канала в межпозвонковое отверстие. Здесь, у устья так называемого канала межпозвонкового отверстия, ущемление корешка, видимо, возможно чаще, порою даже при отсутствии грыжи диска. Эти зоны называют боковыми карманами позвоночного канала (боковые ре-цессусы — Schlesinger P., 1957; Hanraets P., 1959; Рутенбург М Д., 1973;ChoudhuryA., TeylorJ., 1977). Боковой рецес-сус ограничен спереди задними краями тел двух соседних позвонков и соответствующего диска, а сзади — передними краями суставных отростков и их межсуставной связкой. Пространство это, и без того узкое в сагиттальной плоскости, уменьшается еще больше при уплощении и выпячивании диска. В этих условиях тела смежных позвонков сближаются и происходит легкий ретроспондилолистез. Одновременно верхний суставной отросток нижележащего позвонка смещается кверху и несколько кпереди, иногда упираясь даже в дужку вышерасположенного позвонка. Практически можно считать боковой рецессус медиальной частью канала межпозвонкового отверстия.
При сдавлении корешка в межпозвонковом отверстии, в его медиальных отделах в боковом рецессусе или в его латеральных отделах поражается корешок, соответствующий уровню вышележащего позвонка. Так, при проникновении грыжи диска Lrv_v в межпозвонковое отверстие этого уровня сдавливается корешок Ц, при фораминальной грыже Ly-S] — корешок L5. В последние годы, в связи с увлечением мануальных терапевтов концепцией блокирования суставов, стали придавать ей значение и в фораминальной компрессии корешка (Хвисюк Н.И., Маковоз Е.М., Нижегород-
цев А.О., 1990). Все же компрессия корешка в описанных областях встречается относительно редко: в 2,6% — в боковом рецессусе и в 13% — в латеральной части канала межпозвонкового отверстия среди оперируемых по поводу грыжи диска (Асе А.К., 1971). В межпозвонковом отверстии, по данным L.Hadley (1951), корешок занимает лишь 1/6-1/4 часть. Остальное пространство заполнено кровеносными и лимфатическими сосудами, симпатическими волокнами и жировой клетчаткой. Поэтому компрессия корешка в межпозвонковом отверстии возможна лишь при значительном уменьшении размеров его — в 2-3 раза (БорисевичА.И., Фор-тушнов Д.И., 1955) или на 1,5 см и более (Epstein В., 1955). Даже при значительном уменьшении межпозвонкового отверстия корешок может остаться неповрежденным за счет смещения его в верхнюю, широкую часть указанного отверстия.
Фораминальные радикулярные компрессии проявляются характерным течением: нередко начало не с поясничных болей, а с весьма упорного корешкового синдрома. Боли усиливаются при уменьшении вертикального диаметра отверстия, в особенности при наклоне в больную сторону, вызывании феномена межпозвонкового отверстия, «симптома звонка». При этом распространяются по зоне соответствующего дерматома. Мы неоднократно наблюдали такой эффект в момент интенсивного надавливания на область межпозвонкового сустава Ly-Si при наличии артро-периартро-за, особенно у больных с нарушениями тропизма в данном суставе: боли отдавали по ноге до большого пальца.
Опыт многих тысяч операций показал то, что наиболее часто выпавший диск отдавливает корешок в позвоночном канале у самого дурального мешка — парамедианно, если грыжа отдавливает мешок. Неблагоприятной ситуацией компрессии является воздействие со стороны секвестрированной грыжи. Смещение секвестра обычно происходит книзу. Бывает, как показали саккорадикуло- и зонография, компьютерная томография, ретрокорпоральная миграция секвестра вверх (Buchheit F. etal., 1975; Tilscher Н., Наппа М., 1990).
Кроме грыжи диска возможны и негрыжевые факторы компрессии корешка — «негрыжевой радикулит» по М.Д.Рутенбергу (1973, 1976). Такие компрессии отмечали у 8% оперируемых (Machab J., 1976): это и упомянутое сдав-ление корешка в боковом рецессусе с частым образованием спаек (Choudhury A., Taylor J., 1977), варианты влияния суставного отростка и огибание корешком корня дужки, и сдавление корешка утолщенной желтой связкой, аномальными и приобретенными костными выступами позвонков. Однако при всех этих вариантах вертеброгенной патологии корешка клиническая картина определяется состоянием корешкового нерва Нажотта. Это касается и случаев с компрессией в области латерального рецессуса. Да и более дистальная локализация в самом канале межпозвонкового отверстия, как следует из упомянутых анатомических исследований K.Lindblom и B.Rexed (1948), связана с ганглиорадикулярным отрезком, но отнюдь не с канатиком. Вовлечение последнего не относится к характерным особенностям дискогенных радикулярных синдромов. Разговоры о «фуникулитах» при остеохондрозе — дань старым заблуждениям.
Это не означает, что другие участки нерва не реагируют на компрессию корешка вообще. Речь идет лишь о клини-
ч.
Глава TV. Синдромы поясничного остеохондроза
ческих проявлениях заболевания. Что же касается морфологических сдвигов в корешках, то, как уже упоминалось выше, они, оставаясь клинически незначимыми, обнаруживаются патогистологами при многих инфекционных заболеваниях.
Не в меньшей степени показательны в этом отношении морфологические сдвиги в корешках спинного мозга у больных с опухолями и сосудистыми заболеваниями центральной нервной системы. Изменения спинальных корешков при опухолях головного мозга давно привлекали внимание невропатологов и морфологов (Mayer F., 1894; Ursin J., 1897; Kirckgasser G., 1898). J.Nageotte (1903) нашел «воспалительные» изменения в корешковых нервах и в спинном мозгу во всех трех обследованных случаях глиом мозга. Патоморфо-логические исследования, проведенные на относительно большом материале (11 случаев) Казанской неврологической клиники И.И.Чураевым (1926), подтвердили превалирование изменений в экстрамедуллярной части корешков, особенно в корешковом нерве, по сравнению с интрамедул-лярной, а также в корешках нижних отделов. Обнаруживались неравномерно разбухшие осевые цилиндры, иногда извитые, фрагментированные, иногда появлялась картина вал-леровского перерождения. Большинство исследователей пришло к заключению об ошибочных взглядах J.Nageotte — это не воспалительный процесс, а результат компрессии корешков, возможно, в условиях повышения ликворного давления. Изменения, обнаруживаемые в различных корешках, и клинически значимая компрессия — нечто разное. Впрочем, иногда клиническая картина поражения одного корешка, например Su, обнаруживается при крупной грыже другого уровня, например Ей-пь или на противоположной стороне (Китов Д., 1982) вследствие натяжения оболочечных манжеток (Бротман М.К., 1973). При расширенной трактовке болевых и других проявлений как якобы обязательно корешковых некоторые авторы приводят очень высокий процент такого рода синдромов при поясничном остеохондрозе (Лу-качер Г.Я., 1971), особенно среди амбулаторных больных — 42% (Овсяниковская Л.И., 1968), 40% (Keditzsch et al, 1985) и даже 90% (Dowzenko A. et al., 1963, 1965). Нашими сотрудниками среди поликлинических больных остеохондрозом выявлены корешковые синдромы в 18% и некорешковые — в 82% (Веселовский В.П., Строков Е.С., 1971). Корешковые синдромы встречаются чаще в спорадических случаях, чем в семейных, соответственно в 17% и 11% (Рицнер М.С. и со-авт., 1977).
При патологии каждого корешка явления раздражения и выпадения выступают не всегда отчетливо. Границы дер-матомов не столь стандартны, как это может показаться по существующим схемам. В зависимости от степени поражения корешка эти зоны могут быть то шире, то уже. В упомянутых экспериментах M.Smith и V.Right (1958) на оперированных потягивание за нити, связанные с корешком, вызывало боль. Она распространялась в пределах "данного дерматома, тем дистальнее, чем интенсивнее было потягивание за нить. Я.С.Асс (1971) на специальном столе при вмешательстве под местной анестезией вызывал привычные для каждого пациента боли на территории соответствующего дерматома при пощипывании корешка пинцетом. Если же раздражалась не вся толща корешка, а небольшая порция его, боль возникала лишь в ограниченных участках дерматома. При оценке различных территорий расстройств
чувствительности следует также учесть индивидуальные различия в числе пучков, составляющих корешок, их размеров, формы и расположения (Михайлов А.Г., Михайлов С.С., 1963). Кроме того, должны быть приняты во внимание межкорешковые связи (Шевкуненко В.И., 1942; Берсенев В.А., 1980). Все вышеперечисленное объясняет многочисленные индивидуальные варианты интенсивности и распространения нарушений чувствительности в пределах одного дерматома. Все сказанное в известной степени касается и миотомов. Кроме того, как чувствительные, так и мышечно-дистрофические нарушения могут быть вызваны вегетативными влияниями, что смазывает очерченные топикорадикулярные картины. Так, И.С.Малахов (1975), пытаясь анализировать результаты электромиографического исследования с учетом одного лишь корешкового компонента, выявил со стороны корешков L4 и Ls признаки выпадения, а со стороны корешка Si — признаки «ирритации». Эти признаки, естественно, легче выявляются в более перегруженной мышце голени (см. предыдущую главу), не обязательно в результате компрессии корешка. J.Pfeifer (1982), отмечая аутопроекции болей на ноге, а также их динамику, т.е. переход из проксимальной части ноги в дис-тальную или наоборот, оценивает эти субъективные проявления как обязательно корешковые. Это, естественно, спорно.
Ниже приводятся примеры распространения склеротом-ных болей на область паха при патологических процессах в сакральной и люмбосакральной области (казалось бы, они должны возникать при поражении верхнепоясничных корешков). Одно из объяснений — склеротомные сенсорные нарушения. Другое объяснение — в анатомических изысканиях K.Susaki et al. (1996, 1998), основанных на иммуноре-активности нервных волокон. Оказалось, что нижние поясничные диски нейронально связаны с пахом через верх, непоясничные нервы и rami communicantes соответствующих симпатических ганглиев.
Наконец, для топического диагноза необходимо учесть и ряд других, индивидуальных особенностей каждого корешка: протяженность его в эпидуральном пространстве от места фиксации к дуральному мешку до входа его в межпозвонковое отверстие, угол, под которым он выходит из ду-рального мешка, вертикальный диаметр и длину канала межпозвонкового отверстия, положение корешка по отношению к грыже диска, равно как и отношение грыжи к задней продольной связке. Не менее значимы величина, форма, степень плотности и фиксации «хрящевого узла» (грыжи), топографическое отношение грыжи и ее секвестров к костным и связочным образованиям позвоночного сегмента. Наличие костных разрастаний, отечности и спаек — все это определяет не только особенности клиники, но и особенности течения корешкового синдрома.
Компрессия корешка Sf
Этот корешок фиксирован к дуральному мешку на уровне межпозвонкового диска Ly-S|. Это позвоночный сегмент, на который приходится наибольшая функциональная нагрузка. Если подвижность между позвонками Lm и Ljy составляет в среднем 12°, между L|V-Ly — 16°, то на уровне Ly-Si она составляет 20° (BrocherJ., 1958). Диск Ly-S| чаще изнашивается у обладателей так называемого первого типа
Ортопедическая неврология. Синдромология
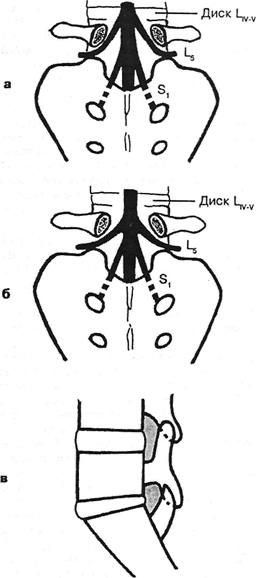
Рис. 4.34. Отношение корешков L5 и Si к суставу Ly-Si, в особенности к суставному отростку крестца: а — корешок L$ проходит через рецессус между суставным отростком крестца и телом Ly. Корешок Si проходит медиальнее рецессуса, который здесь корешку не угрожает; б — корешок L5 минует рецессус, входя в межпозвонковое отверстие в более горизонтальном направлении — над суставным отростком крестца; в — в межпозвонковом отверстии Liy_v корешку (Li) просторно, в рецессусе Lv-Si корешку (Ls) тесно. Этому способствует уплощение диска Ly-S[, ретроспондилолистез Ly.
таза, при котором диск Lrv-v расположен высоко над уровнем гребней подвздошной кости.
На уровне Ly-Si задняя продольная связка простирается только на 3/4 поперечника стенки позвоночного канала, ширина ее здесь не превышает 1-4 мм (Magnuson W., 1944; Хевсуриани Ш.О., 1961). При этом выпадения диска оказываются чаще не серединными и не парамедианными, как в вышележащих сегментах, а в силу наличия по бокам от связки свободного пути для грыжи задне-боковыми.
При такой локализации грыжи она оказывает деформирующее воздействие на корешок L5, направляющийся к межпозвонковому отверстию Lv-S]. В тех же более редких случаях, когда грыжа является серединной или парамедианной, над ней натягивается первый крестцовый корешок. Он выходит здесь из дурального мешка под острым утлом 30е (Hanraets P., 1959). Вышележащие корешки выходят более полого, под более тупыми углами. Направляясь к первому крестцовому отверстию, корешок Si при дисковой патологии оказывается в весьма невыгодном положении. Он проходит в костном канале крестцовой кости, интимно сращенный с муфтой твердой мозговой оболочки и ограниченный в своей подвижности. По мнению D.Petit Dutaillis (1945), эта недостаточность корешка усугубляется при натяжении его над грыжей диска Ly-Si, из-за чего часто происходит защитный наклон туловища в больную сторону. Следует учесть большую подвижность люмбосакрального сегмента, необходимость соответствующих значительных экскурсий корешка, натянутого над грыжей. Эти движения оказываются особенно травмирующими, т.к. корешок, как упомянуто выше, в достаточной степени фиксирован в кости. И все же корешок Si ущемляется грыжей реже, чем корешок L5: корешок Si чаще всего проходит кнутри от суставных отростков крестца в широком канале (Рутенбург М.Д., 1973; см. рис. 4.34).
Т.к. грыжа диска долго не удерживается узкой и тонкой на этом уровне задней продольной связкой, заболевание часто начинается сразу с корешковой патологии. Период люмбаго и люмбальгий, если он предшествует корешковым болям, бывает коротким. Среди оперируемых изолированная компрессия встречается в 25% по М.К.Бротману (1972) и по Б.В.Дривотинову (1972). В нашей клинике среди больных с поясничными корешковыми синдромами они были диагностированы в 49,7%. Следует учесть, что симптомы поражения этого корешка очень часто связаны не с грыжей диска Ly-Si и не с изолированной компрессией, а с интраду-ральной дислокацией при грыже диска Lrv-v- Такие симптомы со стороны корешка Si отмечены М.К.Бротманом (1975) в 61%.
Особенно тяжело протекают компрессии корешка секвестром грыжи диска, спустившимся к отверстию Si. В этих случаях, кроме симптомов выпадения и раздражения корешка, выявляется болезненность в области хорошо прощупываемого отверстия Si. В настоящее время уточнению диагноза способствует MP-томография, но и в прошлом такие картины представлялись клинически весьма четкими.
Доставленная в клинику больная Ш., 43 лет,страдала в течение двух недель от невыносимых болей и мучительных парестезии в правой пятке и по наружному краю правой ноги. Болей в пояснице не было. В дерматоме Si была негрубая гипоальгезия, ахиллов рефлекс справа был снижен. Отверстие Si на спондилограмме справа оказалось горизонтальной щелью между поперечным отростком Ц/ и крестцом. Погружение подушечки пальца в зону этого углубления вызывало резкую (узнаваемую) боль в ноге. Соседние зоны крестца оставались безболезненными. После введения 5 мл 1% раствора новокаина в эту щель боль прошла, и больная впервые за всю неделю спокойно заснула. Одна повторная новокаиновая блокада, а затем электрофорез лидазы на зону Si справа
Глава ГУ. Синдромы поясничного остеохондроза
и противоотечное лекарственное лечение значительно облегчили течение заболевания. Боли и парестезии стали малоинтенсивными, и через 3 недели она выписалась для амбулаторного долечивания. Ходила уже без помощи палки.
Симптомы компрессии корешкаSi сводятся к следующему. Боли иррадиируют от ягодицы или поясницы и ягодицы по задне-наружному краю бедра, по наружному краю голени до наружного края стопы и последних пальцев, иногда лишь до мизинца. Нередко боль распространяется лишь до пятки, больше до наружного края ее. В этих же зонах иногда испытываются ощущения покалывания и другие парестезии. Сюда же могут отдавать боли из «грыжевой точки» при вызывании феномена межпозвонкового отверстия, при кашле и чихании, при интенсивной пальпации первого крестцового отверстия. В том же дерматоме, особенно в дисталь-ных отделах, определяется гипоальгезия. Не всегда, как и при поражении корешка Ls, в соответствующих пальцах снижена глубокая чувствительность, зато вибрационная снижена часто (Фарбер М.А., 1984). Определяется снижение силы трехглавой мышцы голени и сгибателей пальцев стопы, особенно сгибателей мизинца, гипотония и гипотрофия икроножной мышцы. Больной испытывает затруднение при стоянии на носках. Ахиллов рефлекс снижен или не вызывается совсем.
Иногда вместо гипотрофии икроножной мышцы наблюдается увеличение ее размеров. В старой неврологической литературе приводится много описаний гипертрофии определенных групп мышц среди отечных тканей в условиях венозного застоя или явного миозита. Изолированные же гипертрофии отдельных мышц наблюдались не часто. Curschmann (1904, 1916) описал двух больных: у одного, алкоголика, с парезом малоберцовой и гипертрофией икроножных мышц, и у другого, с «невротическими симптомами на ногах», была гипертрофия передней болыиеберцовой мышцы. У обоих не было пареза, но отмечались спазмы.
Подобные два наблюдения с гипертрофией групп мышц (после тифа) описал Б.Н.Маньковский (1925). В его третьем наблюдении — «неврит правого седалищного нерва с отсутствием ахиллова рефлекса» в последующем возникла гипертрофия икроножной мышцы, которая «рельефно, пластично выступала при напряжении ноги», в ней отмечались «сокращения» и дрожание.
В части современных наблюдений эта гипертрофия как по клиническим, так и по компьютерно-томографическим данным оказывается ложной: в одних участках мышцы — уплотнение, в других — мягкая жировая ткань (Devisser M., 1986). В большинстве же наблюдений — картина истинной гипертрофии трехглавой или всех заднелатеральных мышц голени (Coste F. et ah, 1973; Bernat J., Ochoa J., Termote J.L., 1980, 1978; Mielke U. etal., 1982; Montagne P. etal., 1984). Находят увеличение диаметра, чаще — волокон типа 1, реже — типа 2. Объяснение этим фактам будущее, видимо, найдет в сфере анализа наследственной предрасположенности. В некоторых случаях вертеброгенной миелопатии (Satoyoshi E. et al, 1972) или радикулопатии (Frykholm R, 1951) миотрофия сочетается с миотоническими проявлениями. Их обозначают как псевдомиотонию (TinelMJ., 1913), так как они не сопровождаются перкуссионным феноменом, при повторных движениях не ослабевают, а усилива-
ются. Объясняют их одновременным сокращением анто-и агонистов как результат неодновременной регенерации соответствующих нервов и спрутинга — вариант рабочей гипертрофии (Lapresle J. etal, 1973; Bernat J., Ochoa J., 1978). Формированию этих редких псевдо- и истинных гипертрофии, видимо, способствует генетическая предрасположенность. Об этом свидетельствует наличие генетических форм с увеличением окружности икр, фасцикуляциями, крампи, импотенцией, снижением уровня креатинкиназы (TirerJ.H. et al., Pearn J., Hudson P., 1978; Bousma G., Van WiyngaardenG.K., 1980;O'DonnellP.P. etal., 1986).
При всем разнообразии трактовок изолированной гипертрофии икроножной мышцы у больного с вертеброгенной поясничной патологией остается верным предположение, высказанное В.М.Бехтеревым в 1904 и 1905 гг.: отрицая сосудистую причину такой гипертрофии, он отстаивал невраль-ную его природу как реакцию-компенсацию на гипотрофию. Согласно результатам экспериментальных исследований, гипертрофия денервированной мышцы — ответ на растяжение денервированных волокон (StewartD.M. etal., 1972).
Поражение корешка Si сравнительно с корешком L5 характеризуется более выраженными вегетативно-трофическими расстройствами в ноге, нарушениями гемодинамики крупных сосудов, более значительным расстройством микроциркуляции и упруго-вязким состоянием сосудов ноги.
Компрессия корешка Ls
Этот корешок фиксирован к дуральному мешку на уровне межпозвонкового промежутка Lrv-v- Он выходит из мешка под углом 45° (Hanraets P., 1959) и, спускаясь вниз и кнаружи в эпидуральном пространстве, проделывает довольно длинный путь. При наличии грыжи диска Lrv-v корешок на этом пути натягивается над нею еще далеко от выхода через свое межпозвонковое отверстие. Дистальнее и ниже при приближении к пресакральному межпозвонковому отверстию он может быть сдавлен боковой или интрафорами-нальной грыжей диска Ly-Si. Сдавлению корешка в этом месте способствует узость пространства бокового кармана. Здесь же незначителен и вертикальный диаметр межпозвонкового отверстия — всего 12 мм, и наиболее длинный канал межпозвонкового отверстия — 10 мм (Magnuson P., 1944), проходящий же по нему корешок L5 — самый толстый (Danforth M. et al, 1925). В этом же месте возможно влияние костных разрастаний в суставе Ly-Si на корешок, особенно при нарушениях тропизма (Попелянскш Я.Ю., 1969). Кроме того, отверстие тут ограничено пояснично-крестцовой межпозвонковой связкой (Борисевт А.И., Фор-тушнов Д.И., 1955). Несмотря на это, компрессия корешка на этом уровне происходит в два раза реже, чем на вышележащем уровне Liv-v- Диск чаще изнашивается при так называемом II типе таза, при котором этот диск располагается на уровне гребня подвздошной кости или же ниже (Klasmeier H., 1961). Среди оперируемых больные с поражением корешка L5 составляют 33% по Б.В.Дривотинову (1972). Согласно М.К.Бротману (1975), корешок этот среди оперированных на диске Liv-v вовлечен в 100%. Он подвергался дислокации, перегибу и при грыже диска Ly-Si в 95%. Интрадуральная компрессия его возможна при выпадении первых трех поясничных дисков. Сдавление корешка Ls
Ортопедическая неврология. Синдромология
грыжей диска Lrv-v возникает обычно после продолжительного периода поясничных прострелов, а картина корешкового поражения оказывается весьма тяжелой: за этот продолжительный период мякотное ядро успевает прорвать фиброзное кольцо, а нередко и заднюю продольную связку. При боковой и фораминальной грыже Ly-Si корешковые симптомы могут начаться сразу после непродолжительного периода люмбаго, люмбальгии или даже без фазы поясничных болей.
Симптомы компрессии корешка Lsсводятся к следующему. Боли иррадиируют от поясницы в ягодицу, по наружному краю бедра, по передне-наружной поверхности голени до внутреннего края стопы и первых пальцев, часто до одного лишь первого. Здесь же иногда испытываются ощущения покалывания, зябкости или другие парестезии. Сюда же могут отдавать боли из «грыжевой точки», при вызывании феномена межпозвонкового отверстия, при кашле и чихании. В той же зоне, особенно в дистальных отделах дерматома, выявляется гипоальгезия. Определяется снижение силы разгибателя большого пальца — мышцы, иннервируемой лишь корешком L5, снижение рефлекса с сухожилия указанной мышцы, гипотония и гипотрофия передней больше-берцовой мышцы. Больной испытывает затруднение при стоянии на пятке с разогнутой стопой. Ахиллов рефлекс сохранен.
Дата добавления: 2015-04-07; просмотров: 1436;
