Нижняя макрогнатия и прогнатия, мезиальный прикус (истинная и ложная прогения, прогеническое соотношение 2 страница
69 мм (норма 70,0±5,1 мм) 50 мм (норма 49,1 ±0,3 мм) 69 мм (норма 69,4±0,6 мм) 87° (норма 86,7+0,8°) 80,0° (норма 84,6±0,6°) 23,0° (норма 25,9± 1,0°) 52,0° (норма 66,1 ±1,2°) 84,0° (норма 85,7± 1,0°)
ЛИИ у этого пациента было неблагоприятное сочетание различных челюстно-зубных компонентов, в частности недоразвитие альвеолярной и зубной дуги в переднем участке верхней челюсти в сочетании с протрузионным выстоянием зубоальвеолярной части нижней челюсти. Эта форма часто сочетается с глубоким прикусом, и при этом характерна тенденция к более параллельному расположению верхнечелюстной, окклюзионной и нижнечелюстной плоскостей.
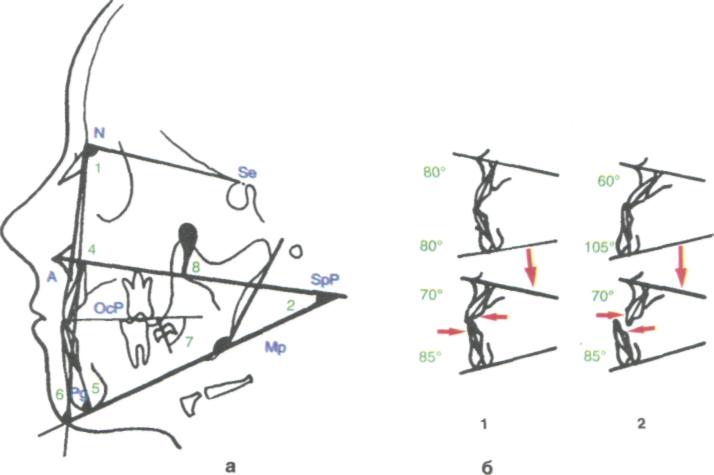
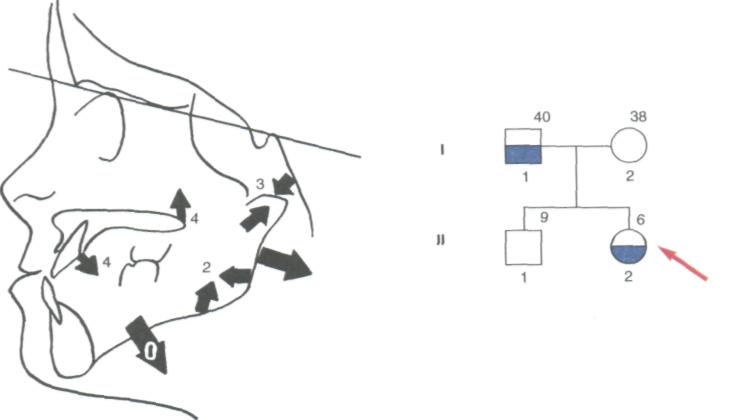
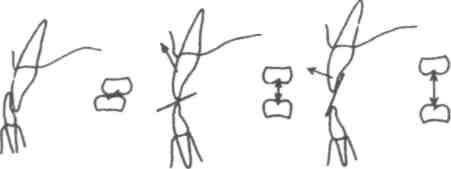
Большое значение для дифференциального диагноза и прогноза лечения имеют угловые величины, характеризующие наклон резцов. Так, если перед началом лечения верхние резцы имеют более отвесное стояние (осевой угол 80° и больше), а нижние резцы выстоят протрузионно (осевой угол 80° и меньше), то, как правило, продолжительность и прогноз лечения более благоприятны (см. рис. 326, 1). Для этих «доброкачественных» форм характерна также величина угла SN/NSs (лицевого) не менее 85°, угла SsPg/SpP не менее 90°, соотношение длины апикального базиса верхней челюсти к нижнему как 2:3.
Если осевой угол верхних резцов к началу лечения составляет величину менее 60°, а у нижних резцов аналогичный угол больше прямого (105°), т.е. они имеют отвесное стояние или оральный наклон, то ортодонтическое лечение этих пациентов будет продолжительным и, несмотря на длительный ретенционный период, с многочисленными рецидивами, а зачастую и безуспешным (правая часть рис. 326, б, 2). При этих формах имеется диспропорция длины апикальных базисов — верхнечелюстной <«2» и нижнечелюстной >«3». Как правило, эти пациенты имеют генетически обусловленную прогению.
Следует подчеркнуть, что при планировании вестибулярного перемещения верхних передних зубов необходимо всегда учитывать величину их исходного осевого угла. Часто ортодонты, пытаясь довести передние зубы до ортогнатического соотношения, придают им весьма большой вестибулярный наклон. Это следует делать с очень большой осторожностью и в определённых пределах в зависимости от исходной величины их осевого угла, так как чрезмерный наклон может привести к увеличению горизонтальной нафузки, необычной по направлению, и к повреждению пародонта с последующей атрофией лунки.
|

|
Рис. 326. Схематическое изображение некоторых цефалометрических показателей, используемых при диагностике и прогнозировании прогении (объяснение в тексте).
Для иллюстрации приведём выписку из истории болезни пациентки Г. П-й, 14 лет: девочка была направлена на консультацию по поводу длительного безуспешного лечения истинной прогении, которое продолжалось в течение 3,5 года различными ортодонтичес-кими аппаратами в стремлении достичь правильного резцового перекрытия. В итоге удалось достичь прямого контакта передних зубов за счёт чрезмерного их наклона без улучшения лицевого профиля.
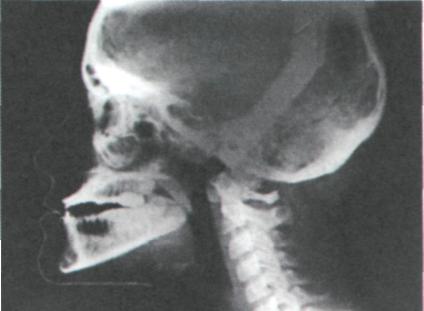
В момент обследования пациентка предъявляла жалобы на эстетическую неудовлетворённость, затруднённое откусывание пищи и возникающую при этом боль в области передних зубов верхней челюсти. Метрический анализ профильной ТРГ головы (рис. 327) позволил получить следующие данные:
длина передней части основания черепа — 65,0 мм;
длина тела нижней челюсти — 78,0 мм, что больше индивидуальной
нормы для данного пациента на 10 мм;
длина основания верхней челюсти — 49,0 мм;
длина ветвей нижней челюсти — 57 мм, что также больше индивидуальной нормы на 8,0 мм;
угол SN/NSs (лицевой угол) — 85,0°;
угол наклона верхней челюсти (инклинационный) — 81,0°;
угол SN/NSpm - 84,5°, угол SsN/NSpm - 4,5°.
62. Нижняя макрогнатия и прогнатия,мезиалъный прикус.»
|
Рис. 327. Копия боковой ТРГ головы пациентки Г. П-й, 14 лет, диагноз: истинная прогения I формы (объяснение в тексте).
1 2 3 4
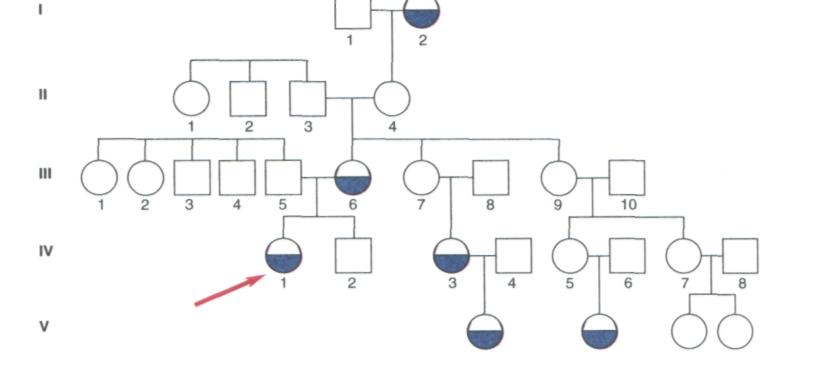
Рис. 328. Родословная пробанда (обозначен стрелкой) Г. П-й, 14 лет (см. рис. 327), римские цифры означают номер поколения, цифры внизу — порядковый номер члена семьи в пределах поколения, закрашенная часть — поражённый член семьи (объяснение в тексте).
Величина осевого утла резцов верхней челюсти в момент обследования после длительного ортодонтического лечения была 55,5°, что говорит об их чрезмерном вестибулярном наклоне. Изучение родословной данного пробанда показало генетическую обусловленность аномалии (рис. 328). У данного пациента необходимо было с самого начала планировать комбинированную терапию.
Для характеристики различных форм прогении наряду с расположением резцов часто используется симптом выстояния подбородка. Последний, однако, нельзя определить линейными измерениями нижней челюсти. Для одновременного учёта обоих симптомов можно использовать величину угла, получаемого при пересечении касательной к нижнему краю нижней челюсти и линии, соединяющей режущий край нижних центральных резцов с точкой погонион (рис. 326, а, угол 6). При благоприятном прогнозе величина угла равна в среднем 104,7° и меньше, при неблагоприятном — 117,4° и более.
Определённое прогностическое значение имеют измерения на профильных ТРГ расстояния между дистальным контуром 36-го и 46-го зубов и коронкой 37-го и 47-го зубов (рис. 326, в). При благоприятных формах этого расстояния не должно быть или оно незначительно (0,4—0,9 мм), а при неблагоприятных в отношении исхода лечения формах —
Глава 6. Сагиттальные аномалии челюстей и прикуса
1,3—1,9 мм. Величина этого расстояния более 2,0 мм может считаться достоверным критерием чрезмерного сагиттального роста нижней челюсти. Оно может быть различным на обеих сторонах одного и того же больного.
Достоверным прогностическим признаком чрезмерного роста нижней челюсти является также величина осевого угла седьмых нижних зубов, получаемого пересечением их продольной оси с окклюзионной плоскостью (см. рис. 326, а, угол 7). Для благоприятного прогноза среднее значение угла до лечения составляло 68±3,2°, для неблагоприятного — 80+3,6°.
В системе расшифровки ТРГ тень fpm (рис. 326, а, 8), образованная крыловидно-верхнечелюстной фиссурой, используется как дорзальная граница верхней челюсти и как запасная точка для нахождения задней спинальной ости (Snp). Если эта тень совпадает с передним контуром ветви нижней челюсти или ориентирована более кпереди, то развитие прогении более благоприятное. При нахождении же верхушки тени несколько дорзальнее следует ожидать менее благоприятного прогноза вследствие увеличиваюш;егося переднего роста нижней челюсти.
На основе цефалометрического анализа установлено, что у 45% пациентов имеется нормальная верхняя челюсть и чрезмерно развитая нижняя (нижняя макрогнатия), у 33% — недоразвитие верхней и нормальная нижняя челюсть, т.е. ложная прогения (верхняя микро-гнатия), у 9% прогения возникает за счёт смещения нижней челюсти (принуждённая), у 13% — сочетанные формы. Кроме того, сочетания различных форм прогении происходят с аномалиями положения отдельных зубов, с дефектами зубных рядов. С последними прогения сочетается наиболее часто в возрасте 7—11 лет и у лиц старше 30 лет.
Профилактика и лечение. Для осуществления профилактических мероприятий следует совершенствовать формы преемственности между работниками стоматологического профиля в учреждениях материнства и детства: женская консультация — стоматологическая детская поликлиника (или детский стоматолог общей поликлиники) — детские ясли (сад) — школа.
Анализ данных литературы и клинических исследований сввдетельствует, что прогения встречается приблизительно с одинаковой частотой во все возрастные периоды, т.е. саморегуляции прикуса не происходит. Тот факт, что прогения имеет место у фудных детей, подтверждает значение неблагоприятных антенатальных и ранних постнатальных факторов, а также генетической детерминации в этиологии и патогенезе. Наличие прогении у родственников свидетельствует об этом. Однако проявление фактора наследственности не является неизбежным, но требует особенно бдительного отношения к своевременному проведению дифференцированной профилактики аномалии, уменьшения влияния неблагоприятных факторов окружающей среды у взятых на учёт фупп риска.
В ранние сроки эмбриогенеза (первые 12—13 недель), когда зародыш обладает повышенной чувствительностью к действию неблагоприятных факторов, а именно в критический период закладки нижней челюсти (7-я неделя) и тератогенетический терминацион-ный период в отношении прогении (9—15-я неделя), исключительное значение приобретает создание такого режима для беременной, при котором были бы сведены к минимуму опасности развития эмбрио- и фетопатий.
Большое значение с точки зрения профилактики прогении принадлежит интранаталь-ному периоду (процесс родов), который сопровождается мобилизацией всех защитно-приспособительных механизмов плода. При неправильном положении плода (поперечное, ягодичное или ножное предлежание), когда, как правило, имеется затяжное течение родов с несвоевременным излитием околоплодных вод, слабостью родовых сил, требуется применение акушерских родоразрешающих операций, что приводит к большой частоте аномалии. Для профилактики этих осложнений и в целях ранней диагностики целесообразно роды проводить под непрерывным мониторингом, а родившиеся дети должны быть на диспансерном учёте.
Клинические наблюдения показывают, что у детей при фудном вскармливании переход нижней челюсти из положения младенческой ретрогении в ортогнатическое происходит значительно раньше, чем при искусственном или смешанном. Немаловажную роль при этом
62. Нижняя макрогнатия и прогнатия,мезиальный прикус...
играет мышечное напряжение и утомление, которое в значительной степени зависит от длительности кормления. При фудном вскармливании оно продолжается 20—25 мин, причём в первые 6—8 мин ребёнок получает основную порцию молока, что удовлетворяет рефлекс насыщения, а в остальное время наряду с последним и рефлекс сосания. Слишком же быстрый приём пищи ведёт к дополнительной потребности сосания пустышки или пальца.
Следовательно, определённое профилактическое значение имеет увеличение длительности кормления из бутылочки и с определённой соской (рис. 106, 107). Это позволяет избежать или хотя бы уменьшить время пользования пустышкой или сосания пальца, что особенно важно в период 6—12-й недели, т.е. в промежуток времени, когда ребёнок начинает осуществлять целевые движения рук и привыкать к кормлению с интервалом в 3,5 ч. Профилактика этого изложена в главе 4, см. с. 109, рис. 108.
Для лечения прогении у дошкольников Е.И.Гаврилов и Г.А.Туробова (1965) разработали миофункциональный комплекс, в который входит 5 специальных упражнений: 1) захватывание нижней губы верхними зубами и верхней губой, при полуоткрытом рте ребёнок кладёт на подбородок средний и указательный пальцы обеих рук и на счёт «1, 2, 3, 4» при закрывании рта как бы подталкивает нижнюю губу под верхние губу и зубы; потом он опускает руки и на счёт «1, 2, 3, 4» удерживает нижнюю губу без помощи рук, отдых 2—3 с и упражнение повторяется 3—4 раза; 2) упражнение с деревянной палочкой, которая изготавливается из прочного дерева (берёза, бук) и должна иметь следующие размеры: ширина равна ширине 6 передних зубов, длина для удобства удержания не менее 10 см, толщина — 3—4 мм, стерилизуют дощечку кипячением.
Методика: врач берёт в правую руку палочку и закладывает её между режущими краями верхних и нижних передних зубов, голова ребёнка при этом слегка откинута и лежит на левой руке врача, ребёнок плотно смыкает челюсти, а врач без приложения большой силы переводит палочку из горизонтального положения в наклонное, отдавливая нижнюю челюсть кзади; при этом надо следить, чтобы не травмировать слизистую оболочку нёба; длительность упражнения 1—2 мин, после адаптации — 3—4 мин, в начале занятий у некоторых детей могут быть несильные, быстро проходящие боли в суставе; палочка по существу является кратковременно действующей наклонной плоскостью; 3) закрывание рта с отодвиганием нижней челюсти назад с помощью врача: голова ребёнка слегка запрокидывается и поддерживается левой рукой врача, который просит приоткрыть рот, затем кладёт на его подбородок правую руку и при медленном закрывании рта на счёт «1, 2, 3, 4» смещает нижнюю челюсть назад, стремясь довести передние зубы хотя бы до прямого смыкания, отдых 2—3 с и повторение 3—4 раза; 4) отодвигание нижней челюсти назад с помощью языка — для более старших детей: ребёнка просят открыть рот и поднять язык кверху и кзади, затем на счёт «1,2, 3, 4» просят медленно закрыть рот, отодвигая при этом нижнюю челюсть назад до соотношения зубов «встык», затем в исходное положение, продолжительность 1 — 1,5 мин; 5) повторение первого упражнения.
Весь комплекс с начала и до конца продолжается 8—10 мин, но некоторые дети утомляются уже через 2—3 мин. Упражнения должны проводиться регулярно 2 раза в день: утром до игр и после дневного сна.
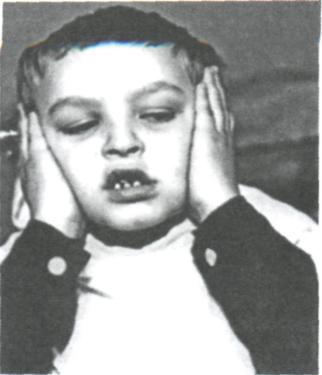
Ребёнку предлагается проведение равномерного открывания рта, которое должно контролироваться надавливанием ладоней на боковые поверхности лица (см. рис. 329). Ладонями пациент чувствует возможное отклонение или асимметричное движение суставных головок, чего он должен избегать. С течением времени, когда движения становятся достаточно координированными, пациент может уже без надавливания руками контролировать симметричность движения перед зеркалом.
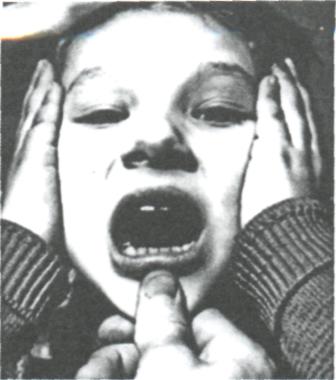
У детей, которые не могут самостоятельно контролировать симметричность движения при открывании рта, можно предложить делать это родителям. Мать (отец или другие родственники) должна положить большой палец руки на подбородок, а указательный снизу и равномерно производить открывание и закрывание рта. После нескольких сочетаний (см. рис. 330) надобность в контроле родителей отпадает. Весьма важным при проведении этих упражнений является исключение блокирующих пунктов, задерживающих движения
Глава 6. Сагиттальные аномалии челюстей и прикуса
|
|
Рис. 329. Фото пациента С, 9,5 лет, диагноз: II форма истинной прогении в сочетании с передним смещением нижней челюсти, руками контролируется движение при открывании рта.
Рис. 330. Фото пациентки К., 10 лет, диагноз: принуждённая прогения, движение нижней челюсти, контролируемое ладонями пациента с одновременным контролем пальцами врача или родителя.
|

|
|
а б
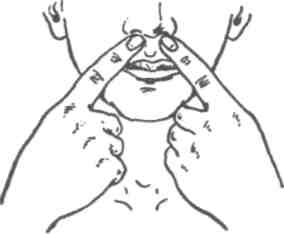
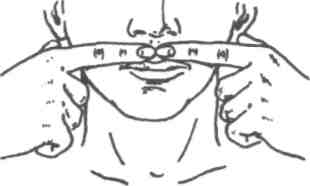
Рис. 331. Массаж круговой мышцы рта и альвеолярного отростка верхней челюсти при его недоразвитии.
нижней челюсти. С этой целью необходимо сошлифовывание нестёршихся бугров молочных зубов, пломб или протезов после анализа окклюдограммы.
При недоразвитии верхней челюсти рекомендуется массаж альвеолярного отростка с вестибулярной стороны (рис. 331) и с оральной по 2 мин 2—3 раза в день. Особенно он эффективен в возрасте 6—7 лет.
Лечение истинной прогении (нижняя макрогнатия) или ложной прогении (верхняя ми-крогнатия) только внутриротовыми аппаратами приводит лишь к коррекции зубных рядов или отдельных зубов, изменению их наклона и частично альвеолярных отростков. Сочетание же внутриротовых аппаратов с длительным применением подбородочной пращи с резиновой тягой к головной шапочке, являющимся и профилактическим мероприятием, более эффективно и позволяет в период молочных зубов и сменного прикуса по возможности нормализовать рост челюстей. Резиновая тяга и жёсткая подбородочная праща сдерживают рост и смещение нижней челюсти.
Данный метод может применяться как самостоятельный или для усиления действия внутриротовых ортодонтических аппаратов. Этот метод имеет ряд преимуществ: малая за-
62. Нижняя макрогнатия и прогнатия, мезиальный прикус-
трата времени при наложении, более длительные временные интервалы между контрюль-ными осмотрами, отсутствие повреждений слизистой оболочки полости рта и зубов, опора в области затылка или шеи даёт возможность применять значительные силы без опасности резорбции корней перемещаемых зубов.
Силу эластической тяги следует регулировать, начиная с небольших величин (»150— 200 г у подбородка) с постепенным увеличением в течение 2—3 мес. до 400—450 г, а затем до 700—750 т. Направление действия резиновой тяги (вектор сил, приложенных к нижней челюсти) должно ориентироваться по линии от нижнечелюстного симфиза (точка Pg) к нижнечелюстной головке. При сочетании аномалии с открытым прикусом необходимо добавить вертикальный компонент тяги (см. рис. 378).
Для более точного изготовления жёсткой пращи на коже подбородка отмечается химическим карандащом точка погонион (Pg), стрелкой — направление тяги и границы, которые при получении с подбородка оттиска переводятся на него, а затем на пластмассу. Некоторые пациенты при нощении жёсткой пращи предъявляют жалобы на чувство потливости и раздражения кожи в местах соприкосновения. Для профилактики этого внутреннюю поверхность пращи можно покрывать адсор)бентом (тальк), кусочком мягкой ткани или сделать в праще несколько мелких отверстий. Следует также учитывать границы подбородочной пращи. При протрузии передних нижних зубов желательно, чтобы её верхняя граница доходила до красной каймы губ, а нижняя перекрывала нижний край челюсти на 2—2,5 см кзади. Боковые края пращи рекомендуется заканчивать на уровне углов рта.
Клинические наблюдения показали, что такое лечение можно начинать уже в 1,5—2-летнем возрасте. Необходимым условием является дозированное*, рюгулярное и длительное применение пращи, не менее 9—11 ч в сутки, на протяжении 2—4 лет. Лечение не должно прекращаться и в ретенционном периоде. Такой пациент должен находиться на диспансерном учёте и особенно внимательно наблюдаться в «критические» фазы — период прорезывания зубов и пубертатный, когда вновь может появиться импульс роста нижней челюсти.
Под действием подбородочной пращи происходит заднее (против часовой стрелки) вращение нижней челюсти. В связи с этим рост суставного мыщелка несколько замедляется и положение ветви нижней челюсти становится более вертикальным по отнощению к основанию черепа. При этом подбородок несколько отклоняется кзади, точка Spm перемещается, вследствие чего уменьшается величина углов SN/Spm и SsN/NSpm. А в результате изменений окклюзионных взаимоотношений происходит вращение и верхней челюсти в том же направлении (см. рис. 332), и угол SN/SpP становится более открытым.
В качестве примера, иллюстрирующего длительное лечение пациентов с истинной прогени-ей, в основном с помощью подбородочной пращи с резиновой тягой к головной шапочке, приводим выписку из истории болезни: девочка в возрасте 6лет обратилась к ортодонту, и был поставлен диагноз — истинная прогения I формы, из анамнеза — родилась вторым ребёнком, от третьей беременности, доношенной, роды протекали нормально, вес при рождении 3400,0 г, рост 52 см; девочка росла и развивалась нормально, посещала ясли и детсад. Состояние верхних дыхательных путей — без патологии, вредных привычек, по словам родителей, не было. Родословную удалось собрать только в двух поколениях, у родственников первой степени родства (см. рис. 333). В течение года пациентка лечилась только подбородочной пращой, а после прорезывания постоянных передних зубов нижней челюсти ей была изготовлена разобщающая пластинка на нижнюю челюсть с ретракционной вестибулярной дугой, затем с толкателями в виде пружин на верхнюю челюсть, затем на эту же челюсть пластинка с секторальным распилом и винтом для вестибулярного перемещения 12, 13, 22, 23-го зубов.
На примере данной пациентки показаны трудность и длительность ортодонтического лечения генетически детерминированной прогении. В результате лечения удалось перестроить окклюзион-ные взаимоотношения (см. рис. 334). Что касается хтетических результатов, то в итоге более
* Дозировка осуществлялась сконструированным нами прибором для регистрации давления языка и губ (щёк).
Глава 6. Сагиттальные аномалии челюстей и прикуса
|
Рис. 332.Схематическое изображение вращения нижней и верхней челюстей под действием подбородочной пращи: / — нижняя челюсть вращается кзади, и её ветвь приобретает более вертикальное положение по отношению к основанию черепа, 2 — нижнечелюстной угол несколько уменьшается за счёт изменения положения MP (мандибулярная плоскость) при заднем вращении, 3 — вертикальный мыщелковый рост несколько замедляется, 4 — происходит вращение и верхней челюсти вследствие изменения окклюзионных взаимоотношений.
Рис. 333.Родословная пробанда Н. П-й: пробанд, т.е. лицо, с которого началось построение родословной, римские цифры означают номер поколения, цифры вверху — возраст в момент обследования, цифры внизу — порядковый номер члена семьи в пределах поколения.
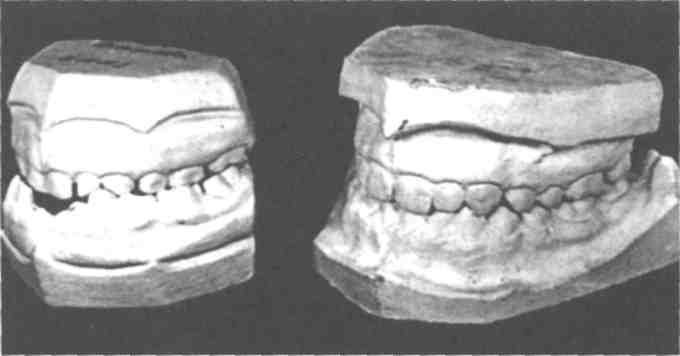
Рис. 334.Диагностические контрольные модели пациентки Н. П-й (см. рис. 333), диагноз: истинная прогения, слева — до лечения (пациентке 6 лет), справа — после лечения (пациентке 13 лет), объяснение в тексте.
62. Нижняя макрогнатш и прогнатия,мезиалъный прикус...
|
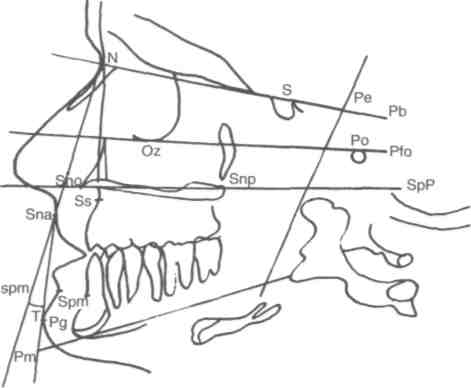
Рис. 335. Схема профильной ТРГ головы пациентки Н. П-й, 13 лет. Телерентгенограмма получена после 6-летнего ортодонтического лечения по поводу истинной прогении; профильный угол «Т» равен 9° (до лечения при измерении на фотографии был равен 6°), угол SsN/NSpm равен —2°, угол Рт/Рг — 131°, угол выпуклости лицевого скелета (N—Ss—Spm) — 174°.
|
|
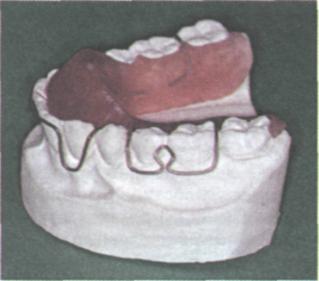
Рис. 336. Съёмный аппарат комбинированного действия с наклонной плоскостью и вестибулярной дугой на нижнюю челюсть (Bruckl): 1 — аппарат на модели, 2 — схематическое изображение действия аппарата на сагиттальном разрезе, 3 — действие аппарата в зависимости от величины угла наклонной плоскости (объяснение в тексте).
чем 6-летнего пользования подбородочной пращой с резиновой тягой удалось затормозить передний рост нижней челюсти и сохранить удовлетворительный профиль лица (рис. 335).
В молочном прикусе для исправления положения верхних и нижних передних зубов применяют различные аппараты, действующие функционально, механически и сочетан-но. При небольшом резцовом перекрытии можно применять съёмную пластинку с протра-гирующими пружинами или с секторальным, типа Y-образного, распилом. При глубоком
Глава 6. Сагиттальные аномалии челюстей и прикуса
резцовом перекрытии можно назначить аппараты с наклонной плоскостью: каппа Шварца, каппа Бынина, аппарат Брюкля (см. рис. 336).
При лечении начальных форм прогении, возникающих вследствие вредных привычек сосания пальца или верхней губы, можно с помощью вестибулярных пластинок (см. рис. 115—116) в сочетании с пришлифовыванием молочных зубов, особенно клыков, уменьшить сагиттальное несоответствие зубных рядов или даже устранить его. Лучше всего это удаётся в период прорезывания первых постоянных моляров и резцов.
Изготовление вестибулярной пластинки несложно. По оттискам отливают модели и готовят восковые прикусные валики. Затем определяют конструктивный прикус, т.е. фиксируют положение при смещённой дистально нижней челюсти и загипсовывают модели в ок-клюдатор. Наслаивают воск на вестибулярную поверхность верхнего зубного ряда и альвеолярного отростка до переходной складки, выравнивая при этом сагиттальную ступень между режущими краями верхних и нижних резцов. Проверяют по контрольным моделям качество изготовления восковой репродукции пластинки, которая должна плотно прилежать к вестибулярной поверхности нижних резцов и отстоять от верхних на расстояние, необходимое для их перемещения. Затем полимеризуют пластмассу по обычной методике.
При лечении таким аппаратом дышать ртом практически невозможно, и поэтому дети, привыкшие к ротовому дыханию, могут задыхаться. Для предупреждения этого в пластмассе следует сделать несколько отверстий диаметром 7—8 мм на уровне смыкания губ. По мере лечения и перестройки дыхания их потом можно закрыть самотвердеющей пластмассой. Постепенно благодаря прилеганию пластинки к вестибулярно отклонённым нижним резцам происходит их оральное смещение под действием круговой мышцы рта, и пластинка начинает упираться в зубы верхней челюсти, препятствуя её росту. В таком случае необходимо протез переделать или откорректировать самотвердеющей пластмассой.
Если мезиальный прикус развился в результате смещения нижней челюсти, то через 3—4 мес. он может быть устранён, если же за счёт недоразвития верхней челюсти, то процесс лечения проходит намного медленнее. В первом случае прогения часто сочетается с глубоким прикусом и глубоким резцовым (более 4 мм) перекрытием. У таких пациентов можно применить аппарат Брюкля (см. рис. 336). Последний представляет базисную пластинку на нижнюю челюсть с кламмерами на последние моляры, наклонную плоскость для верхних резцов, может быть вестибулярная дуга в области нижних резцов при необходимости их ретрузии. Изготавливают этот аппарат следующим образом. По оттискам получают модели, готовят кламме-ры и приклеивают их воском к модели. Затем моделируют базис и наклонную плоскость с учётом того, что она должна перекрывать режущий край нижних резцов на 1/3 высоты коронки.
Определяют конструктивный прикус (т.е. тот, который планируется получить в результате лечения), корригируют наклонную плоскость с учётом отпечатков нёбной поверхности верхних резцов, подлежащих перемещению (см. рис. 298, 372). При этом угол наклонной плоскости к окклюзионной поверхности не должен превышать 45—50°, так как при малом угле преобладают «вколачивающие» силы, а слишком крутой угол способствует образованию глубокого прикуса.
Если требуется ретракция нижних резцов, то предварительно для них готовят вестибулярную дугу. С этой целью нижние передние зубы на всю высоту коронки, а также верхнюю половину альвеолярного отростка покрывают цементом с язычной стороны (для создания места их будущему перемещению). Аппарат полимеризуют по обычной методике и припасовывают в полости рта, обучая пациента пользованию им, рекомендуя употреблять в течение недели мягкую пищу. Применять аппарат лучше в сочетании с подбородочной пращой с резиновой тягой к головной шапочке. В возрасте 3,5—4,5 года этим аппаратом можно быстро изменить направление осей верхних и нижних резцов.
После вестибулярного отклонения верхних резцов на необходимую величину наклонную плоскость убирают, оставляя аппарат в качестве ретенционного. При недостаточном оральном перемещении нижних резцов можно сошлифовать пластмассу на прилежащей к ним поверхности. Аппаратом пациент должен пользоваться до тех пор, пока боковые зубы войдут в контакт, но при этом в переднем участке пластинки должна быть накусочная
62. Нижняя макрогштия и прогнатш,мезиалъный прикус...
|
|
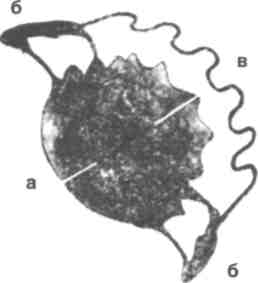
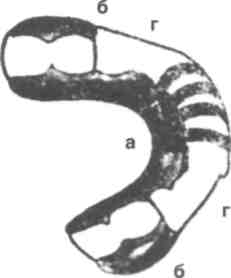
Рис. 337. Аппарат с пружинящими наклонными плоскостями для лечения прогении: а — базис, 6 — пелоты, в — пружинящие наклонные плоскости, г — вестибулярная дуга (Башарова О.М.).
Дата добавления: 2015-05-08; просмотров: 3922;
