Функциональная (неязвенная) диспепсия
Определение. Согласно Римским критериям II, ФД – комплекс функциональных (т.е. не связанных с органическим поражением ЖКТ) расстройств, продолжающихся не менее 12 мес. в году, включающих в себя боль и/или дискомфорт в эпигастральной области (связанные или не связанные с приёмом пищи, чувство переполнения в эпигастрии после еды, ранее насыщение, тошноту и другие диспептические нарушения, при которых в процессе тщательного обследования больного не выявлены заболевания, относящиеся к группе т.н. «органической диспепсии (см. табл. 1).
Только при исключении всех возможных органических причин диспептические симптомы можно трактовать как проявление ФД!(последняя, как и любая другая функциональная патология, является диагнозом исключения).
В зависимости от преобладания в клинической картине синдрома ФД тех или иных симптомов выделяют язвенноподобный и дискинетический варианты. Различия между ними представлены в табл.1. Если имеющиеся у больного диспепсические симптомы полностью не укладываются в тот или иной основной вариант, они идентифицируются как неспецифический вариант неязвенной диспепсии. Возможно также сочетание синдрома ФД с ГЭРБ и СРК.
| Таблица 3. Клинические особенности различных вариантов функциональной диспепсии | |
| Язвенноподобный | Дискинетический |
| Боли локализованы в подложечной области | Раннее насыщение |
| Боли проходят после приёма антацидов | Чувство переполнения в эпигастрии после еды |
| Голодные боли | Тошнота |
| Ночные боли | Ощущение вздутия в верхней половине живота |
| Периодические боли | Ощущение дискомфорта, усиливающееся после еды |
Этиология, патогенез. При отсутствии у больных с синдромом диспепсии ЯБ, рака желудка, ЖКБ и др., причиной возникновения диспепсических расстройств прежде считался хронический гастрит, как правило, ассоциированный с пилорическим хеликобактером (Н. pylori). Однако проведенные в последние годы исследования показали, что не существует корреляции между изменениями слизистой оболочки желудка и наличием у больных диспепсических жалоб,и подавляющее число больных с хроническим гастритом чувствуют себя субъективно здоровыми. Как показали в своей работе N.J. Talley и соавт. (1999), хронический гастрит, ассоциированный с Н. pylori, часто выявляется у больных с синдромом неязвенной диспепсии. Однако авторам не удалось обнаружить зависимость между степенью гастритических изменений и характером и интенсивностью жалоб. Эрадикация Н. pylori приводила у таких пациентов к уменьшению активности воспалительного процесса в слизистой оболочке желудка, однако не способствовала у большинства больных исчезновению диспепсических жалоб (клинический эффект эрадикационной терапии у таких пациентов существенно не отличался от эффекта применения плацебо). Исследования, проведенные в последние годы, показали также, что у больных с синдромом ФД отсутствуют различия в уровне секреции соляной кислоты по сравнению со здоровыми. Среди этих пациентов не отмечается также большей распространенности курения, употребления алкогольных напитков, чая и кофе, а также применения нестероидных противовоспалительных препаратов по сравнению с пациентами, страдающими другими гастроэнтерологическими заболеваниями. Важнейшим фактором патогенеза синдрома ФД, значение которого можно уже в настоящее время считать доказанным, являются нарушения моторики желудка и двенадцатиперстной кишки. Более того, обнаружена связь определенных диспепсических жалоб с конкретными нарушениями двигательной функции верхних отделов желудочно-кишечного тракта (табл. 4).
| Таблица 4. Корреляция различных патофизиологических механизмов функциональной диспепсии с клиническими симптомами | ||
| Механизмы | Частота, % | Коррелирующие симптомы |
| Н. pylori | 15-20 | ? |
| Гастропарез | 25-40 | Чувство переполнения после еды, тошнота, рвота |
| Нарушения аккомодации желудка | Раннее насыщение | |
| Повышенная чувствительность | Чувство переполнения, боли натощак | |
| стенки желудка к растяжению |
Так, расстройства аккомодации желудка (под аккомодацией здесь понимают способность фундального отдела желудка к расслаблению после приема пищи), выявляемые у 40% больных с ФД, приводят к нарушению распределения пищи в желудке и раннему насыщению. Гастропарез, выявляемый у многих больных с дискинетическим вариантом ФД, обусловливает появление таких жалоб, как чувство переполнения в подложечной области после еды, тошнота, рвота. При нормальной эвакуаторной функции желудка причинами диспепсических жалоб может быть повышенная чувствительность рецепторного аппарата стенки желудка к растяжению (так называемая висцеральная гиперсенситивность).
Диагностика и дифференциальная диагностика. Синдром диспепсии не является специфичным. Поэтому нозологическая диагностика этого синдрома строится прежде всего на верификации заболеваний, входящих в круг органической диспепсии (в первую очередь ЯБ, рака желудка, ГЭРБ, заболеваний желчного пузыря и поджелудочной железы). Необходимо также помнить о возможности вторичного нарушения моторики верхних отделов желудочно-кишечного тракта (например, при сахарном диабете, системной склеродермии). Только убедившись в отсутствии этой патологии, следует вести речь о ФД.
При обследовании больных в обязательном порядке проводятся клинический и биохимический анализы крови, эзофагогастродуоденоскопия, ультразвуковое исследование органов брюшной полости,по показаниям – рентгенологическое исследование с взвесью сульфата бария, компьютерная томография. При наличии симптомов, указывающих на нарушение моторики верхних отделов желудочно-кишечного тракта, применяют электрогастрографию, сцинтиграфию желудка с изотопами технеция и индия.
При симптомах диспепсии необходимо обязательно обращать внимание на наличие так называемых симптомов тревоги (alarm symptoms), или “красных флагов” (red flags), обнаружение которых исключает диагноз ФД и требует проведения тщательного диагностического поиска с целью выявления более серьезного органического заболевания. Симптомами тревоги у больных с синдромом диспепсии являются лихорадка, дисфагия, видимая примесь крови в кале, немотивированное похудание, анемия, лейкоцитоз, повышение СОЭ, симптомы диспепсии, впервые возникшие в возрасте старше 45 лет.
Лечение ФД представляет собой сложную задачу. Оно должно быть комплексным и включать в себя не только назначение тех или иных лекарственных препаратов, но и мероприятия по нормализации образа жизни, режима и характера питания, при необходимости – психотерапевтические методы. В последнем 6-м издании, пожалуй, наиболее авторитетного в настоящее время руководства по гастроэнтерологии (Sleisenger & Fordtran’s Gastrointestinal and Liver Disease, 1998) общие мероприятия, проводимые при лечении больных с неязвенной диспепсией, сформулированы в виде заповедей для практических врачей (табл. 5).
| Таблица 5. Заповеди при лечении больных с функциональной диспепсией (McQuald K., 1998) |
| · Определите причину, заставившую больного обратиться за медицинской помощью. Тщательно выясните медицинский, семейный и социальный анамнез больного Это позволит выявить стрессы. которые вызвали ухудшение самочувствия. · Выясните, не могли ли изменения рациона питания или приём каких либо лекарственных препаратов вызвать появление у больного диспептических жалоб. Убедите пациента в необходимости отказа от курения, кофе, алкоголя. · В беседе с больным характеризуйте ФД как реально существующее заболевание. Избегайте говорить пациенту, что вся причина имеющихся у него жалоб «в его голове». · Обсудите с пациентом патофизиологические механизмы имеющихся у него диспептических расстройств, включая изменения гастроинтестинальной моторики, повышенную висцеральную чувствительность, нарушенную нервную регуляцию двигательной функции ЖКТ. · При обдумывании плана лечения ставьте перед собой реальные цели. Имейте в виду, что большинство симптомов являются хроническими и характеризуются волнообразным рецидивирующим течением. · В случаях рефрактерности диспептических симптомов не забывайте о возможности их психогенной природы и обращайтесь за помощью к психологу или психотерапевту. |
Из лекарственных препаратов при язвенноподобном варианте ФД используются антацидные и антисекреторные препараты. У части пациентов (примерно у 20–25%) может оказаться эффективной эрадикационная антихеликобактерная терапия. В качестве аргумента в пользу ее проведения выдвигается то обстоятельство, что даже если эрадикационная терапия и не приведет к исчезновению диспепсических расстройств, она все равно снизит риск возможного возникновения язвенной болезни. В лечении больных с дискинетическим вариантом ФД основное место отводится назначению прокинетиков, возможно назначение Н2-блокаторов (квамател фирмы «Gedeon Riсhter», Венгрия), поскольку назначение ИПП при отсутствии выраженного гиперсекреторного статуса патогенетически не оправдано. Лечение неспецифического варианта ФД предполагает использование прокинетиков с антацидами. Врачам Украины следует помнить, что нозологический диагноз «функциональная диспепсия» совершенно правомочен, поскольку под рубрикой К.30 присутствует в официально принятой у нас в стране МКБ-10.
В ходе проходившего в марте 1999 г. в Мадриде конгресса, посвященного функциональным заболеваниям органов пищеварения, был предложен и одобрен алгоритм диагностики и лечения при синдроме диспепсии (см. схему).
| Синдром диспепсии: ощущение боли/дискомфорта (тяжесть, переполнение, раннее насыщение), локализованное в эпигастрии ближе к срединной линии | |||||||||||||||||||||||||||

| |||||||||||||||||||||||||||
| Обследование (ФЭГДС, УЗИ органов брюшной полости, анализы крови - общий, биохимические) | |||||||||||||||||||||||||||
  
| |||||||||||||||||||||||||||
| Язвенная болезнь | ГЭРБ | Функциональная диспепсия (в т.ч. хронический гастрит) | |||||||||||||||||||||||||
 
|  
|   
| |||||||||||||||||||||||||
| Нр+ | Нр- | эрозивный вариант | неэрозивный вариант | дискинетический вариант | язвенноподобный вариант | неспецифический вариант | |||||||||||||||||||||
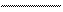       
| |||||||||||||||||||||||||||
| Антисекреторные препараты + эрадикация Нр | Антисекреторные препараты + прокинетики | Прокинетики | Нр + | Нр - | |||||||||||||||||||||||
 
| |||||||||||||||||||||||||||
| Антисекреторные препараты | Прокинетики | Антисекреторные препараты + эрадикация Нр + прокинетики | Антисекреторные препараты или антациды + прокинетики | Прокинетики + антациды | |||||||||||||||||||||||
Алгоритм ведения больных с синдромом диспепсии(согласно рекомендациям Международной рабочей группы по совершенствованию диагностических критериев функциональных заболеваний ЖКТ, Рим, 1999)
ДИАРЕЯ
Одним из наиболее ярких симптомов, заставляющих больного обратиться к врачу, является диарея. Под этим термином подразумевается стул чаще 3 раз в сутки или увеличение объема каловых масс более 300 мл/сутки, или их жидкой части (более 75%). При этом больной должен находиться на европейском типе диеты, содержащей умеренное количество не перевариваемой клетчатки. В зависимости от возраста и условий проживания каждый человек за год отмечает от 1,2 до 2,6 случаев диареи.
В норме объем каловых масс в первую очередь зависит от количества клетчатки в пище, а количество воды в кале определяется всасывающей способностью толстой кишки. Как известно в толстой кишке может всосаться до 6 литров жидкости. Поэтому любая причина, приводящая либо к увеличению объема поступающей жидкости (что встречается чаще всего), либо к уменьшению всасывающей способности кишки, либо к секреции жидкости слизистой кишечника будет сопровождаться развитием диареи.
Патогенетически выделяют 5 типов диареи
· осмотическая - связанная с накоплением в просвете кишечника осмотически активных не всосавшихся веществ, которые удерживают воду, при этом осмолярность кала превышает осмолярность плазмы крови;
· секреторная - при активной секреции ионов стенкой кишечника сопровождающейся выделением воды, осмолярность кала при этом ниже осмолярности плазмы;
· экссудативная - при выделении воспаленной слизистой оболочкой жидкой части крови, при этом осмолярность кала превышает или равна осмолярности плазмы крови;
- связанная с измененной моторикой кишечника;
- обусловленная уменьшением абсорбционной поверхности
при двух последних вариантах диареи осмолярность кала не отличается от осмолярности плазмы.
Следует отметить, что при наличии у больного диареи врач, прежде всего, должен определить носит она острый или хронический характер. Острая диарея обычно длится несколько дней (до 3 недель) и в свою очередь делится на диарею резидентов и диарею путешественников. Если диарея возникает у людей во время каких-либо поездок, особенно в теплые страны, то она носит название «диарея путешественников» и чаще всего связана с инфекционными причинами. Если же диарея возникла в месте постоянного проживания, она называется «диарея резидентов». Также выделяют диарею инвазивную то есть сопровождающуюся повреждением слизистой оболочки и неинвазивную при неизмененной слизистой.
Острая диарея чаще всего связана с инфекцией, инвазией или применением медикаментов (антибиотиков, солей магния, желчных кислот, слабительных, холиномиметиков, реже нестероидных противоспалительных препаратов, оральных контрацептивов, холестирамина и др. – всего таких препаратов может быть больше 250). Среди инфекционных причин диареи наиболее распространенными являются бактериальные (энтеропатогенная эшерихия, сальмонеллы, шигеллы), вирусы (энтеровирусы, ротавирусы), а в жарких странах и простейшие. Реже причиной острой диареи может быть аллергическая реакция (чаще всего первого типа) вследствие попадания пищевых аллергенов.
При обнаружении у больного острой диареи необходимо выяснить, не принимал ли он каких-либо препаратов, способствующих развитию диареи, а также уточнить особенности питания пациента накануне. Как известно, избыточное употребление продуктов содержащих большое количество растительной клетчатки либо антрагликозиды могут приводить к увеличению объема кала и частоты дефекации. Значительно реже причиной диареи является употребление большого количества жидкости (превышающего возможности кишечного всасывания), что иногда встречается у любителей пива.
Лечебно-диагностическая тактика при острой диарее зависит в первую очередь от ее клинических проявлений. Если у больного имеется хотя бы один из следующих симптомов:
· лихорадка выше 38,5оС
· наличие крови или гноя в кале
· тяжелая рецидивирующая рвота
· выраженная дегидратация,
то необходима госпитализация больного и тщательное бактериологическое обследование.
В случае отсутствия этих симптомов возможно симптоматическое лечение больного в амбулаторных условиях при тщательном врачебном наблюдении на протяжении 48 часов. При неэффективности проводимой терапии больной подлежит госпитализации и стационарному обследованию.
Все больные с острой диареей должны соблюдать диету исключающую грубую клетчатку, животные жиры, свежее молоко и другие плохо усваиваемые продукты. Традиционно рекомендовавшийся при этой патологии голод оказался эффективен только у пациентов с осмотическим типом диареи, который достаточно редко встречается при острой диарее, поэтому данная рекомендация в последнее время пересматривается. Большинство больных с острой диареей нуждаются только в симптоматической терапии, включающей в себя регидратацию (оральную или парентеральную), антидиарейные препараты (чаще всего лоперамид). В некоторых случаях рекомендуется использовать адсорбенты и пре- и пробиотики. Назначение антибактериальных препаратов ограничивается инвазивной диареей и в некоторых случаях «диареей путешественников» (когда сохраняющаяся диарея препятствует продолжению путешествия). Чаще всего применяются фторхинолоны, комбинированные сульфаниламиды, в жарких странах – антипротозойные препараты.
Достаточно частой причиной поражения кишечника является прием антибиотиков, что ведет к возникновению антибиотико-ассоциированной диареи. Возникает она из-за размножения в просвете кишечника анаэроба Clostridium difficile на фоне применения антибиотиков широкого спектра действия (чаще всего защищенные аминопенициллины, цефалоспорины, клиндамицин, тетрациклины). Клинически это проявляется диареей, болями в животе, повышением температуры, а в тяжелых случаях развитием дегидратации и электролитных нарушений. Диагноз подтверждается иммуноферментным обнаружением токсинов клостридия. Для лечения используются ванкомицин, метронидазол, пробиотики.
Хронической диареей называется диарея, продолжающаяся более 3 недель или носящая рецидивирующий характер и возникающая не менее 25% времени на протяжении последних 3 месяцев. Основными причинами хронической диареи являются:
· мальдигестия - нарушение переваривания в кишечнике
· мальабсорбция – нарушение тонкокишечного всасывания
· воспалительные заболевания толстого кишечника
· функциональные заболевания кишечника
У больных с хронической диареей целесообразно использование следующего алгоритма диагностического поиска. На первом этапе необходимо определить носит ли она тонко или толстокишечный характер. Для тонкокишечной диареи характерен больший объем стула более 400 мл/сут (полифекалия) и относительно редкая частота дефекации (3-4 раза в сутки). При толстокишечной диарее из-за нарушения резервуарной функции прямой кишки значительно увеличивается частота дефекации, а общий объем стула практически не изменяется, поэтому больные оправляются часто и понемногу, также у большинства этих больных имеются тенезмы. В анализе кала обнаруживаются лейкоциты, эритроциты и растворимый белок (реакция Трибуле). При наличии толстокишечной диареи обследуется толстый кишечник с применением рентгенологических (ирригоскопия с двойным контрастированием), эндоскопических (ректороманоскопия и фиброколоноскопия) с биопсией и морфологическим исследованием, а так же бактериологических методов исследования.
При выявлении тонкокишечной диареи целесообразен поиск стеатореи. Кал собирается за 3 суток (в норме может выделяться не более 5% употребленного жира). При отсутствии стеатореи проводится проба с голоданием: сохраняется полифекалия у больных с секреторной диареей (чаще всего связанной с гормонально-активными опухолями ЖКТ, инфекцией некоторыми штаммами кишечной палочки или злоупотреблением секреторными слабительными). Прекращение диареи на фоне голодания свидетельствует о дисахаридазной недостаточности, которая подтверждается пробами с пероральным приемом сахаров - лактозы или сахарозы, в последнее время для диагностики дисахаридазного дефицита пользуются дыхательными тестами. При наличии у больного стеатореи необходимо проводить дифдиагностику между двумя синдромами-мальабсорбции и мальдигестии. Назначаются пробы на всасывание: с Д-ксилозой, олеиновой кислотой, маннитолом. При неизмененном всасывании у больного имеется мальдигестия причиной которой может быть дефицит или инактивация панкреатического сока (при хронических панкреатитах, опухолях или резекции поджелудочной железы, а также при гастриноме из-за высокой кислотности желудочного сока); снижение концентрации солей желчных кислот в кишечнике (при тяжелом паренхиматозном поражении печени, холестазе, избыточном росте микрофлоры в тонком кишечнике, нарушении реабсорбции желчных кислот у больных с терминальным илеитом, медикаментозном связывании желчных кислот сорбентами или холестирамином). Для уточнения диагноза необходимо обследование желудка, поджелудочной железы, желчевыводящих путей и посев тонкокишечного содержимого.
Чаще всего хроническая диарея в повседневной врачебной практике связана с синдром малдигестии. Хотя, как указывалось выше, причинами развития этого синдрома могут быть заболевания желудка, печени и желчевыводящих путей, однако, чаще всего к малдигестии приводят хронические гипоферментные панкреатиты.
У этих пациентов могут отсутствовать характерные для панкреатитов боли и на первый план выступают проявления малдигестиии – диарея с полифекалией («большой панкреатический стул»), снижение массы тела, в то же время симптомы гиповитаминоза (присущие малабсорбции) у них выражены незначительно, так как сохраняется нормальное кишечное всасывание. У большинства этих больных выявляется синдром избыточного роста микрофлоры в тонком кишечнике, проявляющийся флатуленцией, метеоризмом, признаками нарушения моторики кишечника.
К развитию этой формы хронического панкреатита (ХП) могут приводить любые клинико-морфологические варианты панкреатитов (как обструктивные, так и кальцифицирующие). При их многолетнем течении, особенно при частых обострениях, формируется фиброз и атрофия ацинарного аппарата. У части пациентов с гиперферментными панкреатитами, даже при самом тщательном изучении анамнеза не удается выявить предшествующих атак острого панкреатита, и тогда говорят о фиброзирующем панкреатите.
При данном варианте ХП мы не находим повышения уровня ферментов крови. Ультразвуковое исследование выявляет значительное повышение плотности ПЖ и уменьшение её размеров. Для диагностики гипоферментных панкреатитов используют несколько видов тестов. Наиболее информативно определение активности панкреатических ферментов в дуоденальном содержимом, особенно после стимуляции секретином и панкреозимином, однако это исследование весьма обременительно для больного. Менее информативны, но более просты косвенные тесты с бентирамином.
В последние годы начали широко применяться дыхательные тесты. В основу этих тестов легло определение газообразных продуктов переваривания каких-либо меченных изотопом субстратов, которые в норме должны перевариваться панкреатическими ферментами. Такими субстратами могут быть жиры, углеводы или эфиры холестерина. Дыхательные тесты также позволяют выявлять обсеменение просвета тонкой кишки микрофлорой. К сожалению, эти тесты требуют специальной аппаратуры и поэтому мало доступны. Чаще всего используют малоинформативные, но простые и дешевые фекальные тесты. В собранном за 3 сут. кале определяется содержание жира (стеаторея), крахмала (амилорея), непереваренных мышечных волокон (креаторея), а также объём кала (полифекалия). Более информативно определение эластазы-1 в кале, но этот метод также достаточно дорог.
У больных с гипоферментными панкреатитами лечение начинается с диеты, содержащей умеренное количество жира (до 50 г в сутки) и частого дробного питания. Однако ведущее значение в лечении имеет заместительная терапия препаратами, содержащими панкреатические ферменты. Показанием к их назначению является стеаторея (более 15 г в сутки). Существует множество препаратов панкреатина. Чаще всего используются препараты с достаточно высоким содержанием липазы, причем для более эффективного перемешивания с пищевым субстратом применяют капсулированные микрогранулированные формы панкреатина. К ним относятся креон, ликреаз, панцитрат.
У больных с сопутствующим снижением желчеотделения можно назначать препараты, содержащие и желчные кислоты, которые умеренно стимулируют выработку холецистокинина и панкреатическую секрецию. Их не назначают при наличии обструкции желчевыводящих путей или панкреатического протока, болевом синдроме, значительном обсеменении просвета тонкой кишки микроорганизмами. Критерием эффективности заместительной терапии является нормализация стула, исчезновение или значительное уменьшение стеатореи, увеличение массы тела. У многих больных необходимо корригировать состав кишечной микрофлоры, для чего назначаются пре- и пробиотики. У части пациентов с высокой желудочной секрецией происходит инактивация панкреатических ферментов в кислой среде. Особенно часто это бывает после резекции желудка, при снижении тонуса пилорического сфинктера, значительной желудочной гиперсекреции. Для лечения этих больных используются антисекреторные препараты.
Еще одной достаточно частой причиной развития синдрома малдигестии является избыточный рост микрофлоры в просвете тонкой кишки, приводящий к инактивации ферментов и деконъюгации желчных кислот. Как известно, в норме в просвете кишечника могут содержаться различные микроорганизмы: в начальном отделе тонкого кишечника до 10 тыс. непатогенных факультативных аэробов; толстый кишечник заселен значительно большим количеством микробов. Выделяется главная флора более 100 млн.в грамме содержимого бифидобактеров и бактероидов, сопутствующая - от 1 до 100 млн. лактобактерий и кишечных палочек, а также остаточная флора до 100 тыс. факультативных условно патогенных микроорганизмов. Нормальная флора защищает организм от патогенных микробов, участвует в переваривании пищи, синтезе некоторых витаминов и иммунизации, разрушает канцерогены и токсины. Обнаружение в просвете тонкого кишечника большего количества микроорганизмов или выявление в кале патогенной флоры свидетельствует о синдроме избыточного роста микрофлоры в тонкой кишке. Для диагностики данного синдрома можно воспользоваться посевом тонкокишечного содержимого, дыхательными тестами, газово-хромотографическим исследованием кала. Лечение данной патологии заключается в назначении «функционального питания» - продуктов, содержащих достаточное количества растительных волокон (преимущественно пектинов), олигомеров фруктозы, кисломолочные продукты. Назначение антибактериальных препаратов показано при наличии в верхних отделах тонкой кишки более 10 млн. микроорганизмов на грамм содержимого, выделении из толстокишечного содержимого патогенной флоры, сопутствующих очагах инфекции. Желательно использовать препараты, действующие преимущественно в просвете кишечника. В зависимости от выделенной флоры возможно применение сульфаниламидов, нитрофуранов, фторхинолонов, противогрибковых препаратов, беталактамов на протяжении 5-7 дней. С целью устранения патогенных микробов возможно использование специально выведенных штаммов микроорганизмов и грибов, обладающих антагонизмом по отношению к патогенной флоре (энтерол, бактисубтил, биоспорин). Затем на протяжении 1-2 месяцев проводится заместительная терапия биологическими препаратами, содержащими нормальную микрофлору – бифидум- и лактобактерии (линекс, бифиформ, бифилакт), часто в сочетании с пребиотиками - препаратами, создающими условия для размножения нормальной флоры (хилак, лактулоза). Возможно применение продуктов обогащенных нормальной микрофлорой (напитки, йогурты, сыры).
При обнаружении синдрома мальабсорбции установление диагноза часто вызывает большие сложности. К этому синдрому может приводить:
1. Уменьшение абсорбционной поверхности кишки после резекции более 75 см или наложения анастомоза-"синдром короткой кишки".
2. Лимфообструкция при болезни Уиппля и лимфоме.
3. Сердечно-сосудистая патология (констриктивный перикардит, хроническая сердечная недостаточность, портальная гипертензия, васкулиты, хроническая мезентериальная недостаточность).
4. Воспалительные или инфильтративные заболевания кишечника (амилоидоз, склеродермия, мастоцитоз, злокачественная лимфома, эозинофильный энтерит, коллагеновая спру, хронические инфекции и инвазии - туберкулез, ВИЧ, гиардиаз, са-льмонеллез).
5. Биохимические или генетические дефекты (глютеновая энтеропатия, гипогаммаглобулинемия, абетолипопртеинемия).
6. Эндокринные и метаболические поражения (сахарный диабет, гипертиреоз, гипопаратиреоз, карциноидный синдром, недостаточность коры надпочечников).
7. Увеличение скорости пассажа по кишечнику (синдром раздраженной кишки).
Если диагностика 1 и 3 групп причин часто не вызывает больших затруднений у врача, то дифференциальная диагностика непосредственного поражения кишечника бывает возможна только при углубленном обследовании в условиях специализированных центров, зачастую после проведения биопсии с морфологическим исследованием. Следует отметить, что диагнозы таких заболеваний, как целиакия, болезнь Уиппла, болезнь Крона, неспецифический язвенный колит без морфологического подтверждения установить практически невозможно. Поэтому у многих больных нозологический диагноз так и не бывает установлен и врач ограничивается констатацией наличия хронического энтерита, хотя у большинства пациентов имеется не воспалительное поражение тонкого кишечника и более приемлемым является термин энтеропатия.
У наших больных среди наиболее частых причин хронической диареи встречается лактазный дефицит - невозможность расщеплять молочный сахар (лактозу) до моносахаров. В Украине распространенность лактазного дефицита составляет 16-20%, а в некоторых популяциях (Центральная Африка, Дальний Восток) 80-96%. При попадании в толстый кишечник не переваренной лактозы происходит быстрое размножение микроорганизмов, разрушающих ее с образованием кислот и газов, что сопровождается выраженной диареей и метеоризмом. Клинически это проявляется непереносимостью цельного молока при хорошем усвоении кисломолочных продуктов (так как при их приготовлении происходит ферментация лактозы). Диагностика лактазного дефицита проводится после пероральной нагрузки лактозой по определению уровня галактозы крови или по появлению в выдыхаемом воздухе изотопа водорода, более точно диагноз подтверждается определением активности лактозы в биоптате слизистой тонкой кишки. Для лечения этой патологии не рекомендуется употребление молока, либо прием лактозы в виде лекарственного препарата. Восполнение дефицита кальция требует употребления не менее 1 г кальция в сутки в виде глюконата.
Значительно реже в нашей стране встречается дефицит сахарозы, проявляющийся аналогичными симптомами при употреблении сахара и продуктов его содержащих. Иногда развивается вторичная дисахаридазная недостаточность с непереносимостью сразу нескольких сахаров из-за атрофии слизистой тонкого кишечника у больных с другими видами энтеропатии.
У некоторых больных со стойкой стеатореей имеется глютеновая энтеропатия -поражение кишечника при врожденном дефекте переваривания проламинов (белков содержащихся в злаковых). В нашей стране эта патология распространена значительно реже, встречаясь примерно у 0,03% популяции. Критериями диагностики этого заболевания являются:
1. Наличие мальабсорбции.
2. При биопсии кишечника укорочение ворсинок, гипертрофия крипт, лимфоплазматическая инфильтрация. Достаточно информативна для диагностики биопсия дистального отдела двенадцатиперстной кишки при проведении обычной дуоденоскопии.
3. Клиническое и гистологическое улучшение на безглютеновой диете.
4. Обнаружение антител к глиадину класса Ig G и А, антиэндомизиальных и антиретикулиновых антител класса Ig A.
Клинически это заболевание проявляется классическими симптомами мальабсорбции с местным и общим энтеральным синдромами. В группу риска по глютеновой энтеропатии входят близкие родственники больных, больные с инсулинзависимым сахарным диабетом, железодефицитной анемией, рецидивирующим афтозным стоматитом, IgA-нефропатией, остеопорозом, аутоиммунным тиреоидитом, аменореей, бесплодием, дети с отставанием физического и умственного развития, задержкой полового созревания.
Для лечения больных с глютеновой энтеропатией в первую очередь применяется диета с исключением злаков и продуктов их переработки (в том числе колбасы, вермишель, сосиски, мороженое). При отсутствии эффекта от диеты назначаются глюкокортикоиды или циклоспорин А. У не леченных больных высока вероятность развития злокачественной лимфомы тонкого кишечника.
Если нозологический диагноз у больных с хронической тонкокишечной диареей установить не удается, то их лечение носит симптоматический характер. Назначается диета стола N4 с исключением грубой клетчатки, острой, пряной пищи, газированных напитков, животных жиров, алкоголя. При наличии дефицита белка, витаминов, минеральных веществ проводится их восполнение (часто путем парентерального введения таких препаратов, как дисоль, трисоль и препаратов, содержащих аминокислоты). Так как, практически у всех больных с хронической диареей имеется кишечный дисбиоз то, проводится его лечение.
Для борьбы с упорными поносами применяются антидиарейные препараты:
1. Воздействующие на вегетативную нервную систему - холинолитики и адреномиметики (пирензепин, атропин, клонидин).
2. Опиатные агонисты (кодеин, лоперамид).
3. Уплотняющие каловые массы (карбонат кальция, каолин, препараты висмута, нифедипин, лидокаин).
4.Связывающие соли желчных кислот (гидроокись алюминия, холестирамин, лигнин, энтеросорбенты).
5. Уменьшающие секрецию – октреотид.
Если у больных имеется сочетание синдрома мальабсорбции с синдромом мальдигестии показано применение препаратов панкреатина. Следует избегать комбинированных ферментных препаратов, содержащих желчные кислоты, так как под действием кишечной микрофлоры происходит деконьюгация желчных кислот с токсическим воздействием на кишечную стенку, атрофией ее слизистой и присоединением секреторной диареи.
Одной из самых частых причин хронической диареи является синдром раздраженной кишки - патология, относящаяся к функциональным. Согласно определению международных экспертов это функциональные расстройства кишечника, длящиеся более 3 месяцев, проявляющиеся болями в животе, в сочетании с нарушениями дефекации и кишечного транзита. Около 20% жителей нашей страны страдают этим заболеванием, хотя за медицинской помощью обращается значительно меньше больных (преимущественно с ипохондрическим характером).
Выделяют три основных варианта синдрома раздраженной кишки:
- с преобладанием диареи;
- с преобладанием запоров;
- с преобладанием метеоризма.
Для диагностики синдрома раздраженной кишки в ходе Международного рабочего совещания по функциональным заболевания были предложены "Римские критерии П", пересмотренные в 1999 г и включающие:
Боль или дискомфорт в животе, длящиеся или рецидивирующие на протяжении 3 месяцев в течение последнего года, уменьшающиеся после дефекации и/или связанные с изменением консистенции кала и/или частоты стула.
В сочетании с не менее чем 3 из перечисленных симптомов (продолжающимися в течение 25 % времени наблюдения):
- изменение частоты стула (чаще 3 раз в день или реже 3 раз в неделю);
- изменение консистенции кала (плотный или неоформленный);
- изменение выделения кала (необходимость натуживания или чувство неполного опорожнения);
- императивные позывы к дефекации;
- вздутие живота или чувство распирания;
- наличие слизи в кале.
Симптомами противоречащими этому диагнозу (симптомы тревоги) являются:
- начало в возрасте более 50 лет,
- короткая длительность заболевания 1-2 месяца,
- прогрессирующее течение,
- наличие полифекалии, крови, гноя в кале;
- снижение массы тела (если больной не придерживается малокалорийной диеты);
- появление симптомов по ночам;
- изменения в анализе крови (лейкоцитоз, анемия, увеличение СОЭ) и биохимических анализах крови;
- гепато- и спленомегалия;
- увеличение и гиперфункция щитовидной железы;
- лихорадка;
- наличие в семье рака толстой кишки.
Всем больным с предполагаемым синдромом раздраженной кишки необходимо произвести микроскопическое исследование и посев кала, клинические анализы крови и мочи. Из инструментальных методов исследования для исключения органических заболеваний показаны ректороманоскопия, ирригоскопия, колоноскопия с биопсией.
При выявлении синдрома раздраженной кишки врач должен в первую очередь воздействовать на психику больного, а не на кишечник. При первом же визите к врачу необходимо объяснить пациенту, что его заболевание носит функциональный характер. Не следует дублировать уже проведенные обследования, так как это усиливает беспокойство больного, нет необходимости в привлечении большого количества консультантов, в том числе и психотерапевтов. Врач должен научить больного методике выхода из конфликтных ситуаций и психической релаксации. Необходимо настроить больного на долгосрочное сотрудничество с врачом.
Определенное значение в лечении этой патологии имеет диета, которая не должна быть слишком строгой, включать большое количество растительных волокон (желательно пектины) и исключать раздражающие продукты. При наличии выраженной диареи оправдано применение короткими курсами лоперамида. Благоприятный эффект, причем не только на психику, но и на функцию кишечника, у этих больных оказывают антидепрессанты (амитриптилин) и/или нейролептики (сульпирид). У многих больных с раздраженным кишечником значительное беспокойство вызывает метеоризм. Высокую эффективность при лечении больных с преобладанием метеоризма оказывает пеногаситель симетикон. У больных со спастическими болями эффективны спазмолитики причем предпочтение следует отдавать препаратам, действующим только в просвете кишечника: отилония бромид, пинаверия бромид, мебеверин. Изучается влияние при этой патологии агонистов опиоидных каппа-рецепторов, агонистов холецистокинина-1, антагонистов нейрокининовых рецепторов, однако в клинике эти препараты пока широко не применяются.
Еще одной функциональной патологией, сопровождающейся поносом является функциональная диарея. Её основное отличие от синдрома раздраженной кишки заключается в отсутствие боли, связанной с дефекацией.
При наличии у пациента хронической толстокишечной диареи, особенно с выделением крови, необходимо в первую очередь исключить хронические инфекции и инвазии кишечника (шигеллиоз, микобактериозы, иерсиниоз, амебиаз, ВИЧ). Следует помнить и о возможной локализации в дистальном отделе толстой кишки инфекций передающихся половым путем. В связи с этим первоочередным диагностическим мероприятием в этой группе больных являются бактериологическое и/или серологическое исследования. Также требуется исключать сосудистый характер поражения толстой кишки при васкулитах (встречается достаточно редко) или атеросклеротическом процессе (у пожилых больных). При исключении всех этих заболеваний наиболее вероятным диагнозом является воспалительное заболевание кишечника - неспецифический язвенный колит.
Этиология и патогенез язвенного колита сложен и до конца не ясен, что затрудняет раннюю диагностику болезни, а также приводит к несвоевременному и не всегда адекватному лечению. Выдвигаются множество различных теорий, однако ни одна из них не является общепризнанной, по-видимому, НЯК является полиэтиологическим заболеванием, в этиологии которого значительную роль играют наследственная предрасположенность. Воспалительная природа заболевания подтолкнула ученых к мысли об инфекционной этиологии НЯК, однако поиски специфического возбудителя НЯК вируса или бактерии оказались безрезультатными. Возникновение обострений у больных НЯК после погрешности в диете: употребления в пищу аллергенов привели к возникновению аллергической теории. В последнее время на рынке появилось много продуктов, преимущественно зарубежного производства, содержащих пищевые добавки: консерванты, ароматизаторы, красители и т.д., которые часто являются аллергенами, что в определенной степени может объяснять значительный рост заболеваемости НЯК в последние годы. Однако, погрешности в диете чаще способствуют возникновению рецидивов заболевания, не всегда являясь ведущим этиологическим фактором. В связи с ухудшением экологической ситуации в мире и на Украине правомочно возникновение теории о роли неблагоприятных факторов окружающей среды в этиологии НЯК. За рубежом в последнее время большое внимание уделяется роли психических факторов в возникновении НЯК, однако стресс может быть лишь предрасполагающим фактором при возникновении язвенного колита. Роль сенсибилизации, аллергии в этиопатогенезе НЯК, течение заболевания, наличие внекишечных проявлений навели на мысль о роли иммунных механизмов в развитии болезни. Увеличение поступления в организм аллергенов и токсинов приводят к дисбалансу цитокиновой регуляции и формированием выраженных иммунологических нарушений и аутоагрессии. Однако, изменения иммунного статуса являются лишь звеном патогенеза НЯК и могут привести к заболеванию при наличии других факторов.
Клинические проявления и течение НЯК в значительной степени зависят от распространенности процесса. Распространенность язвенного колита к моменту установления диагноза следующая: проктит выявляется наиболее часто (30-50%) больных, приблизительно с такой же частотой встречается парциальный, преимущественно левосторонний колит (30-50%), тотальный колит у 15-20% больных, при этом виде поражения толстого кишечника иногда отмечается и возвратный илеит (поражение прилежащих отделов тонкой кишки).
Течение НЯК обычно волнообразное, периоды обострения сменяются бессимптомными интервалами; очень редко встречается хроническая непрерывно-рецидивирующая форма. Клиника НЯК слагается из кишечных проявлений, которые имеются у всех больных и внекишечных симптомов, которые выявляются почти у половины пациентов. Кишечные симптомы это, прежде всего упорные поносы, стул, содержащий кровь и слизь. Частота стула у больных НЯК колеблется от 1-2 до 20-30 раз в сутки и является одним из критериев тяжести состояния. Другим кишечным симптомом являются боли в животе, иногда тенезмы. Боли в животе могут быть практически любой локализации, однако наиболее типичны боли в левом нижнем отделе живота. Кроме того, отмечаются кишечные кровотечения, урчания и вздутия кишечника. Стул больных НЯК характеризуется наличием слизи и крови в период обострения у подавляющего большинства больных. Кишечные симптомы у многих пациентов сопровождаются нарушением общего состояния, лихорадкой, исхуданием. Внекишечные симптомы связаны как с нарушением функции кишечника, всасывания воды и солей так и с системным характером поражения. Внекишечные проявления, связанные с нарушением функции кишечника, наблюдаются преимущественно у больных с тяжелыми формами НЯК. Лихорадка, анемия, снижение веса встречаются практически у всех больных. В тоже время системные внекишечные проявления чаще встречаются у пациентов с распространенными формами колита и не всегда зависят от тяжести заболевания. Среди внекишечных проявлений достаточно часто отмечаются поражения кожи, суставов, печени и желчевыводящих путей, глаз, сердечно-сосудистой и нервной системы.
При лабораторном исследовании у больных НЯК выявляется: лейкоцитоз с повышением СОЭ и анемией преимущественно железодефицитной, а также снижение общего белка преимущественно за счет альбуминов, снижение электролитов и повышение продуктов деградации коллагена в крови (С-реактивный белок, серомукоид, сиаловые кислоты, ДФА). При иммунологическом исследовании выявляют дисбаланс цитокиновой регуляции с преобладанием воспалительных цитокинов: фактора некроза опухолей, интерлейкинов –1, 6, 8 при снижении противовоспалительных – интерлейкинов-4, 10.
Эндоскопическая картина при НЯК зависит от фазы болезни. В активную фазу отмечается покраснение (гиперемия) слизистой со снижением или полной утратой сосудистого рисунка, зернистость слизистой, ее ранимость при контакте с эндоскопом. Отмечаются также петехии или другие кровоизлияния в слизистую, в просвете кишки или на стенках отмечается слизь и гной, визуализируются различные дефекты слизистой оболочки плоские, сливные, поверхностные эрозии, глубокие, распространенные изъязвления. Кроме этого встречаются псевдополипы воспалительного происхождения. В неактивную фазу слизистая оболочка бледная атрофичная с единичными псевдополипами. При эндоскопическом исследовании производится биопсия, гистологическое исследование которой часто помогает поставить окончательный диагноз.
Гистологически у больных НЯК отмечается непрерывная инфильтрация полиморфноядерными лейкоцитами отграниченная собственно слизистой, уменьшение числа бокаловидных клеток, абсцессы крипт.
Определенное значение в диагностике НЯК имет рентгенологическое исследование. При ирригографии у больных НЯК определяется слизистая, покрытая грануляциями, изъязвления, "пуговичные язвы", псевдополипы, потеря гаустрации (феномен "садового шланга").
Помимо распространенности выделяют легкое, среднетяжелое и тяжелое течение НЯК. Легкое течение обострения: частота стула до 4 раз в сутки, в стуле мало крови и слизи, лихорадка и тахикардия отсутствуют, в тоже время отмечается умеренная анемия, недомогание невыраженное или отсутствует, потеря веса минимальная или отсутствует. Обострение средней тяжести: частота дефекации 5-8 раз в сутки, стул жидкий с примесью крови и слизи, температура повышена до субфебрильных цифр, отмечается нарушение общего состояния, потеря массы тела достигает 10-20% от должной, отмечается лейкоцитоз. Тяжелая форма НЯК: кровянистый понос более 8 раз в сутки температура выше 38 градусов, выраженная анемия, интоксикация со значительными нарушениями общего состояния, тахикардией, лейкоцитозом со сдвигом формулы влево, выраженная анемия. Иногда отмечаются обильные кишечные кровотечения и бактериемия.
Диагностический алгоритм у больных НЯК должен включать динамическое клиническое обследование, лабораторную диагностику с определением активности воспалительного процесса, эндоскопическое и при необходимости рентгенологическое исследование и гистологическое исследование слизистой оболочки толстой кишки. Диагностика НЯК даже при развернутой клинической картине часто затруднительна и должна быть комплексной.
Медикаментозная терапия НЯК проводится в зависимости от степени тяжести колита и включает производные сульфасалазина и стероиды. Одним из первых препаратов был сульфасалазин, молекула которого расщепляется кишечными бактериями до сульфопиридина и 5-аминосалициловой кислоты (5-АСК). Именно 5-АСК, блокируя липооксигеназный цикл метаболизма арахидоновой кислоты оказывает противовоспалительный эффект у больных НЯК. При легком течении назначают препараты 5-АСК: месалазин или сульфасалазин, при дистальной локализации НЯК их применяют ректально в том числе месалазин в виде пены или свечи. Преднизолон как и другие системные стероиды оказывают побочные эффекты, поэтому ученые разрабатывали препарат, который оказывал бы преимущественно местное противовоспалительное действие в кишечнике. Будезонид - стероид нового поколения при однократном прохождении через печень метаболизируется на 90-92% и практически не оказывает системного действия, не вызывая побочных эффектов, однако он еще не прошел регистрацию в Украине. При обострении средней тяжести применяют преднизолон 60 мг перорально с постепенным снижением суточной дозы, месалазин, сульфасалазин перорально или в клизмах. При тяжелых обострениях НЯК применяют преднизолон в дозе 100 мг при необходимости внутривенно, месалазин, сульфасалазин перорально. При септической картине заболевания возможно проведение антибактериальной терапии с учетом возможного присоединения анаэробной инфекции. Кроме этого, проводится симптоматическая, заместительная терапия: возмещение электролитов, альбумина, компонентов крови. В период ремиссии у больных тяжелой и среднетяжелой формой НЯК используют поддерживающую терапию, которая включает полноценную диету, обогащенную пищевыми волокнами, месалазин 1 г в сутки или сульфасалазин 2 г в сутки.
Неспецифический язвенный колит может протекать с осложнениями. Наиболее частое осложнение НЯК это кровотечение, лечение которых часто требуют хирургического вмешательства. Перфорация и токсическая дилятация толстой кишки являются показанием для экстренного хирургического вмешательства. На фоне НЯК у больных часто развиваются карциномы толстой кишки. К факторам риска возникновению карциномы у больных язвенным колитом относятся:длительность НЯК более 10 лет, распространенное поражение толстой кишки, частые обострения, выявление дисплазий.
ЗАПОРЫ
С запорами человечество столкнулось ещё на заре своего существования, но по-настоящему серьезной проблемой они стали только в ХХ веке. Согласно диагностическим критериям («Рим 2»), диагноз хронического запора выставляется при наличии любых 2 из нижеследующих симптомов, длящихся дольше 12 (необязательно последовательных) недель в течение последних 12 месяцев:
- стул реже 3 раз в неделю;
- необходимость натуживаться более 25 % времени дефекации;
- увеличение плотности кала («козий» кал) и уменьшение его количества (менее 35 г в сутки);
- ощущение неполного опорожнения кишечника или закупорки прямой кишки;
- необходимость в принудительном опорожнении прямой кишки.
Если в развивающихся странах запоры встречаются относительно редко, то в промышленно развитых странах возникла их настоящая «эпидемия». Об актуальности темы свидетельствует тот факт, что от 10 до 50% населения этих стран периодически страдают запорами (причём женщины в 3 раза чаще, чем мужчины), хотя только 3-5% людей обращаются к врачу. О распространенности самолечения можно судить по тому, что только в Германии ежегодно продается до 39 млн. упаковок слабительных, а в Великобритании на эти цели ежегодно тратится 43 млн. фунтов стерлингов. Хотя у большинства пациентов с запорами продолжительность жизни не изменена, качество её значительно страдает. Значительная распространённость запоров в развитых странах, прежде всего связана с радикально изменившимся за последние 100 лет характером питания. Как известно, объём кала и частота дефекации, в первую очередь, зависят от содержания в пище растительной клетчатки, потребление которой снизилось с 30 г/сут до 5 г/сут; раньше же она составляла основу традиционного рациона большинства европейцев и в конце 19 века доходила до 100 г. Что касается развивающихся стран, то там клетчатка по-прежнему изобилует в структуре питания, в связи с чем проблема запоров в этом регионе является гораздо менее значимой. Украина по характеру питания (особенно в зимне-весенний период) относится к европейским странам. Хотя точные эпидемиологические данные о частоте запора в Украине отсутствуют, повседневная медицинская практика свидетельствует о высокой распространённости этого синдрома в общей популяции.
До рассмотрения причин запоров вспомним механизмы нормальной дефекации.
В норме каловые массы накапливаются в сигмовидной кишке. Наполнение сигмовидной кишки зависит, прежде всего, от кишечной перистальтики. Пассаж кишечного содержимого осуществляется благодаря редким высокоамплитудным пропульсивным волнам. Перистальтика регулируется вегетативной нервной системой (внешняя регуляция), интрамуральными нервными структурами и действием нейропептидов (внутренняя регуляция). Прямая кишка до акта дефекации от каловых масс свободна. При попадании кала в последнюю происходит растяжение её стенок и повышение внутрипросветного давления, что в свою очередь приводит к возникновению позыва на дефекацию. Для её осуществления необходимо повышение внутрибрюшного давления и скоординированное напряжение и расслабление мышц тазового дна, расслабление сфинктеров, что контролируется так называемым ректо-анальным рефлексом.
У здорового человека за ночь, как правило, происходит полный переход тонкокишечного содержимого в толстую кишку. Принятие вертикального положения и двигательная активность после пробуждения способствуют толстокишечному пассажу и переходу содержимого в прямую кишку. Поэтому дефекация чаще всего происходит в утренние часы. Кроме того, этому способствует гастроцекальный рефлекс – попадание пищи в желудок вызывает усиление толстокишечной перистальтики, достигающей прямой кишки. Как показали исследования, у людей, оправляющихся в утренние часы (с 6 до 12), распространённость запоров составляет 10%, у тех же, кто оправляется позднее, запоры встречаются в 40%.
С точки зрения патофизиологии все запоры можно разделить на 2 группы – связанные с нарушением заполнения сигмовидной кишки и связанные с нарушением непосредственно акта дефекации. По времени существования выделяют острые (длящиеся до 3-х мес.) и хронические (длящиеся свыше 3-х не обязательно последовательных месяцев в году) запоры.
Существует следующая классификация запоров:
Дата добавления: 2015-03-07; просмотров: 1174;
