Акушерское пособие при ягодичном предлежании
При родах в тазовом (чисто ягодичном) предлежании плода оказывают ручное пособие по методу Цовьянова- (рис. 7). Принципом оказания этого пособия является сохранение правильного (сгибательного) членорасположения плода посмобие состоит из двух этапов ( рис.7) 1 - захват туловища плода двумя руками врача., 2- перемещениерук ворачак половой щели по мере продвижения плода. Пособие по Цовьянову может быть успешным только при хорошей родовой деятельности. При запрокидывании ручки плода используется классическое ручное пособие и методика освобождения последующей головки по способу Морисо-Левре-Ляшепель :
1) Ручка плода освобождается одноименной рукой врача (правая - правой, левая – левой);
2) Первой освобождается «задняя» ручка;
3) Для освобождения второй ручки туловище плода поворачивается на 180 градусов. Врач, принимающий роды, захватывает ножки плода и отводит их к паховой складке, противоположной позиции плода. Одноименной рукой захватывает и «омывательными» движениями освобождает ручку плода. Затем двумя руками захватывает грудку плода (четыре пальца спереди, большой – сзади) и поворачивает ее на 180 градусов, проводя спинку под лонным сочленением. При этом передняя ручка становится задней и освобождается одноименной рукой.
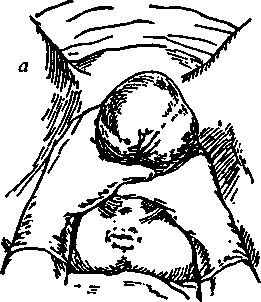

Рис. 7. Ручное пособие по Цовьянову
при чисто ягодичном предлежании плода:
а - захват туловища; б - по мере рождения туловища передвижение рук к половой щели З
4) Извлечение головки плода способом Морисо-Левре-Ляшапель(рис. 8): во влагалище вводится кисть руки акушера, плод «усаживают» верхом на предплечье, а указательным пальцем руки, введенной в ротик плода, удерживают головку в согнутом состоянии. Производят тракции на себя до установления точки фиксации подзатылочной ямки под лонным сочленением. Затем туловище плода поднимают вверх к животу роженицы и рождается головка.
Во всех случаях обязательна перинеотомия.
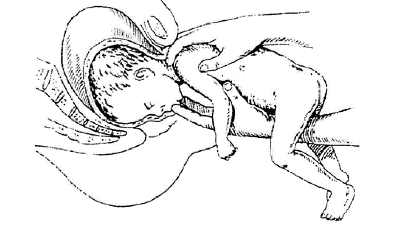
Рис.8 Извлечение головки плода по способу Морисо-Левре-Ляшапель
Обезболивание родов вне стационара:
· Но-шпа 2% 2,0 внутримышечно
· Промедол 2% 1,0 внутримышечно
Обезболивание обязательно у всех рожениц и особенно у рожениц с заболеваниями сердца и гестозом.
После рождения ребенка необходимо определить его пол, доношенность и состояние новорожденного по шкале Апгар. С этой целью определяют 5 важнейших клинических признаков шкалы Апгар: частоту пульса, характер дыхания, мышечный тонус, состояние рефлексов и цвет кожи. В зависимости от выраженности признаков по каждому из них ставят оценку 0-1-2 балла и полученные баллы суммируют (табл. 1). Затем производят первичный туалет новорожденного, в асептических условиях на остаток пуповины накладывают скобку и стерильную повязку. Все манипуляции лучше проводить под лучистым теплом.
Таблица 1 Клиническая оценка состояния ребенка в первые минуты после рождения по шкале Апгар
| Признаки | Оценка признака, баллы* | ||
| Сердцебиение | отсутствует | частота < 100 уд./мин. | частота > 100 уд./мин. |
| Дыхание | отсутствует | слабый крик (гиповентиляция) | громкий крик (нормальная вентиляция) |
| Мышечный тонус | вялый | некоторая степень сгибания конечностей | активные движения |
| Рефлекторная возбудимость (пяточный рефлекс) | отсутствует | слабо выражена (гримаса на лице ' ребенка) | хорошо выражена (крик) |
| Окраска кожи | синюшная или бледная | розовая окраска тела и синюшная окраска конечностей |
ПОСЛЕ РОДОВ В ДОМАШНИХ УСЛОВИЯХ РОДИЛЬНИЦУ ВМЕСТЕ С РЕБЕНКОМ И ПОСЛЕДОМ ДОСТАВЛЯЮТ В АКУШЕРСКИЙ СТАЦИОНАР.
Перед транспортировкой родильницы необходимо убедиться в том, что матка хорошо сократилась, а общая кровопотеря в родах не превышает физиологическую (400 мл). Внутримышечно вводятся сокращающие матку средства (окситоцин , метилэргометрин по 1-2 мл). Транспортировку матери и ребенка производят в горизонтальном положении. В случае отказа родильницы от госпитализации необходимо передать вызов в женскую и детскую консультации на активный патронаж.
Проводить лечебные мероприятия по оживлению доношенных и особенно недоношенных новорожденных, родившихся в асфиксии, в домашних условиях крайне сложно. Современная реанимация новорожденных имеет специальный алгоритм, последовательность проведения мероприятий, которые определяются состоянием ребенка, частотой сердечных сокращений, эффективностью дыхания. Поэтому во время родов необходимо оценить их темп и характер, осложнения родового акта или беременности, которые могут повлиять на исход родов, и ЗАРАНЕЕ ВЫЗВАТЬ НА РОЖДЕНИЕ РЕБЕНКА ПЕДИАТРИЧЕСКУЮ или РЕАНИМАЦИОННО-НЕОНАТОЛОГИЧЕСКУЮ БРИГАДУ (РНБ).
Рекомендуемые мероприятия по реанимации новорожденных до прибытия РНБ:
- санация носоглотки и полости рта новорожденного путем отсасывания слизи изо рта и носовых ходов электроаспиратором с помощью катетера;
- при нерегулярном дыхании с паузами длительностью 5-10 с, брадипноэ - ниже 20 и тахипноэ свыше 60 в минуту (при развитии респираторного дистресс-синдрома) - вспомогательная вентиляция легких с помощью мешка Амбу(размер №1) путем ритмической подачи кислородно-воздушной смеси (содержание кислорода 60%) в течение 30-60 сек. с частотой 30-40 в минуту;
- при отсутствии спонтанного дыхания и частоте сердечных сокращений менее 100 в минуту под контролем прямой ларингоскопии проводят интубацию трахеи. В связи с укороченной трахеей недоношенным детям интубационную трубку вводят в трахею на глубину 1-1,5 см.
ПРИ ОСЛОЖНЕННЫХ РОДАХ: предпринимают усилия по экстренной транспортировке беременной или роженицы в ближайший акушерский стационар. Транспортировку роженицы проводят в горизонтальном положении с приподнятым ножным концом носилок. При угрожающей гипоксии внутриутробного плода беременной или роженице проводят ингаляцию кислородно-воздушной смеси, внутривенно вводят 5 мл 5% раствора аскорбиновой кислоты в 20 мл глюкозы.
Роды в домашних условиях могут закончиться рождением мертвого плода. Смерть доношенного новорожденного может наступить в процессе родов до прибытия сотрудников акушерской бригады, которые должны удостовериться в отсутствии у ребенка признаков жизни и вызвать на место родов сотрудников органов полиции для составления протокола по факту смерти и передачи трупа ребенка и последа сотрудникам правоохранительных органов для проведения судебно-медицинской экспертизы. При всех других обстоятельствах смерти ребенка в процессе родов на дому или смерти плода после рождения, его труп и послед должен быть доставлен для патологоанатомического исследования в тот стационар, куда доставлена родильница.
VI. ЗАКЛЮЧЕНИЕ
Эффективная неотложная медицинская помощь беременным, роженицам, родильницам, новорожденным детям в острых акушерских и гинекологических ситуациях на догоспитальном этапе является необходимым условием успешного их лечения в стационаре. В ее задачи входит правильное распознавание патологических состояний и умелое выполнение лечебных и тактических мероприятий.
Надеемся, что данное пособие будет способствовать совершенствованию профессионализма персонала медицинских бригад, оказывающих медицинскую помощь при неотложных акушерских и гинекологических состояниях на догоспитальном этапе.
VII. ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА
1. Айламазян Э.К., Рябцев Т.И. Неотложная помощь при экстремальных состояниях в гинекологии (практическое руководство) СПб., 2004.-172 с.
2. Асымбекова Г.У., Канн Е.Л., Тургунбаева Ж.А. Сепсис в акушерско-гинекологической практике (клиническое руководство) М., 2002.-28с.
3. Балакшина Н.Г. Ведение послеродовых септических осложнений// Актуальные проблемы акушерства, гинекологии и перинатальной патологии: Материалы 3-го Российского. Научного Форума.-2001.-С. 26-271.
4. Костючек Д.Ф., Рыжова Р.К., Жигулина Г.А., Кан А.В., Рукояткина Е.А., Практикум по неотложной помощи в гинекологии/ Под редакцией Д.Ф. Костючек.- Спб: СПбГМА им. И.И. Мечникова,2005.-96 с.
5. Распоряжение комитета по здравоохранению Правительства Санкт-Петербурга от 11.11.2011 № 599-р «Об утверждении перечня оснащения выездных бригад скорой медицинской помощи Санкт-Петербурга медицинским оборудованием, лекарственными средствами и изделиями медицинского назначения»
6. Федеральный закон от 21.11.2011 № 323-ФЗ (ред. От 25.06.2012) «Об основах охраны здоровья граждан в Российской Федерации»
7. Цвелев Ю.В., Беженарь В. Ф., Берлев И. В. Ургентная гинекология (практическое руководство для врачей), СПб., 2004.-384с.
8. Справочник врача скорой и неотложной помощи/ Под ред. Багненко С.Ф., Ершова И.Н., СПб., 2007.-481с.
VII ПРИЛОЖЕНИЕ
Дата добавления: 2016-07-09; просмотров: 3029;
