Б. В поликлинике и на участке 6 страница
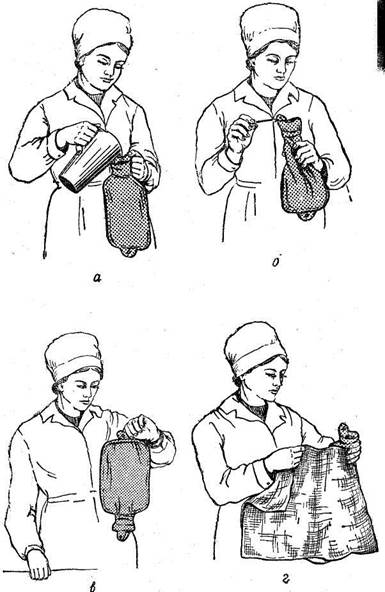
Рис. 29. Подача грелки больному.
а — наполнение грелки водой; б — выведение воздуха из грелки; в ■ проверка на герметичность;, г — подача грелки больному,

Рис 30. Пузырь для льда
Пузырь для льда применяется при кровотенениях, острых воспалительных процессах, для уменьшения болей при ушибах, в начальных стадиях воспалений, при укусах насекомых. Особенности пузыря для льда в том, что низкая температура сохраняется в нем более длительно и не повышается во все время таяния льда.
Пузырь для льда представляет собой резиновый мешок с достаточно широким отверстием и хорошо завинчивающейся пробкой (рис. 30). Лед разбивают в тряпке на мелкие кусочки и заполняют ими мешок до половины. Выжимают из пузыря воздух и завинчивают пробку. Чтобы не вызвать чрезмерного охлаждения кожи и даже ее отморожения, пузырь кладут на полотенце, сложенное вчетверо. Если пузырь стал мокрым, его следует вытереть. При появлении резкой боли от давления пузыря его подвешивают над больным местом. По мере таяния льда воду сливают и подкладывают новые кусочки льда.
ВОДОЛЕЧЕБНЫЕ ПРОЦЕДУРЫ
К водолечебным процедурам, широко применяемым в медицинской практике, относятся ванны, обмывания, обтирания, влажные обертывания, обливания и душ. Лечебное действие их на организм зависит от температуры воды, ее химического состава и давления на тело.
Различают гигиенические и лечебные ванны. Гигиенические ванны описаны в разделе «Приемное отделение больницы».
Лечебные ванны могут быть общие и местные.
Общие ванны применяются с лечебной целью, когда, кроме механического и термического воздействия на организм, они оказывают и химическое действие на кожу, рефлекторно вызывая расширение кровеносных сосудов. К водопроводной воде прибавляют хвою, соль или газы. Наиболее часто применяются в стационаре хвойные лечебные ванны для успокоения нервной системы. Хвоя придает воде приятный запах. Продолжительность ванны 30 мин. Иногда в воду можно прибавить небольшое количество соли (солено-хвойная ванна). После такой процедуры больного надо хорошо вытереть теплым полотенцем, укутать и уложить в постель на 45—60 мин.
Различают общие, сидячие, ручные, ножные лечебные ванны. В зависимости от температуры их делят на холодные (ниже 20°), прохладные (20—33°), индифферентные (34—35°), теплые (36—40°) и горячие (40° и выше). Различают ванны кратковременные (1—5 мин), средней продолжительности (10— 20 мин) и длительные (несколько часов).
Сидячие ванны применяются при заболеваниях органов брюшной полости, малого таза и мягких тканей этих областей. Ванны ручные и ножные можно делать в тазу, ведре или специально приспособленной для этого посуде. При этом положение конечности должно быть удобным.
Ручные и ножные ванны применяются при остаточных явлениях после воспалительных процессов в коже, мышцах, суставах, нервах. Такие ванны служат как отвлекающее средство при заболеваниях легких, сердца, сосудов и т. д.
Лечебные ванны назначает врач.
Во время приема лечебной ванны больной должен быть под постоянным наблюдением медицинской сестры. Если больной чувствует себя плохо: появляются головная боль, резкая слабость, побледнение кожных покровов, частый пульс, медицинская сестра помогает ему выйти из ванны, хорошо вытирает, одевает, укладывает на кушетку, оказывает первую доврачебную помощь и вызывает врача. Если самочувствие больного удовлетворительное, сестра следит, чтобы он не находился лишнее время в ванне и после нее отдохнул.
В шкафчике у сестры всегда должны находиться медикаменты для оказания первой помощи: нашатырный спирт, валидол, нитроглицерин, корвалол, кордиамин, мезатон, горчичники и т. д.
Обтирание как метод лечения может применяться только в тех случаях, когда у больного появляется зуд кожи, от которого нарушается сон и общее состояние. Это встречается чаще всего при всасывании в кровь желчных кислот, которые раздражают кожные рецепторы и вызывают зуд кожи.
Для лечебного обтирания необходимо иметь две простыни. Одну смачивают теплой водой, хорошо отжимают, заворачивают тело больного и поглаживанием протирают его. Затем согревшуюся простыню снимают и продолжают обтирание второй простыней, более прохладной. Необходимо следить, чтобы больной не переохладился. Такое обтирание попеременно то теплой, то холодной водой успокаивает больного и зуд кожи на некоторое время исчезает.
Обычно же прохладное обтирание применяется как средство закаливания организма.
ГЛАВА VIII
ВЫПИСЫВАНИЕ И ХРАНЕНИЕ ЛЕКАРСТВ. СПОСОБЫ ПРИМЕНЕНИЯ ЛЕКАРСТВЕННЫХ ВЕЩЕСТВ
Среди всех лечебных мероприятий медикаментозному лечению принадлежит немалая, а иногда и главная роль. Поэтому медицинская сестра должна быть хорошо знакома с методами введения лекарственных веществ, их дозировкой и хранением, а также обеспечивать своевременную раздачу лекарств в определенные промежутки времени и в указанной врачом дозе. Раздача лекарств производится только медицинской сестрой, и принимать их больные должны в ее присутствии. Передоверять эту работу младшему медицинскому персоналу или самому больному сестра не имеет права.
Выписывание лекарств из аптеки, обращение с ними, а также хранение их в отделении — чрезвычайно важное и ответственное дело. Небрежность, невнимание, допущение ошибок при выписывании рецептов, в особенности сильнодействующих и ядовитых веществ, могут причинить больному непоправимый вред. Медицинская сестра должна хорошо усвоить правила обращения с лекарственными веществами. Выписывать медикаменты следует ежедневно. Занимается этим медицинская сестра, которая участвует в обходе больных врачом и тщательно записывает все его назначения. После обхода сестра выписывает из историй болезни все лекарственные назначения в специальный лист назначений и рецептурные тетради, которые состоят из двух половин: одна направляется в аптеку для изготовления лекарств, а другая остается в отделении для контроля. Сильнодействующие и ядовитые лекарства выписываются на отдельных тетрадях. Рецептура со всего отделения поступает к старшей сестре отделения, которая в свою очередь проверяет правильность выписывания рецептов и несет их для проверки и подписи к заведующему отделением, после чего аптека приступает к изготовлению лекарств.
При приеме медикаментов из аптеки медицинская сестра сверяет аптекарские надписи с записями в рецептурных тетрадях, проверяет дозировку, внешний вид, после чего все лекарства запирает в специальный шкаф. При обнаружении каких-либо расхождений в дозировке или дефектов в изготовлении лекарств сестра тут же сообщает заведующему отделением и отправляет препарат обратно в аптеку.
Из аптеки лекарственные вещества поступают в готовом для употребления виде. Менять упаковку, переливать из одной бутыли в другую, соединять порошки или таблетки в один пакет, делать раствор из порошков медицинская сестра не имеет права. Хранить лекарства без этикетки строго запрещается.
Для хранения медикаментов имеются специальные шкафы, которые находятся на посту медицинской сестры, хорошо запираются и контролируются постовыми медицинскими сестрами.
В шкафу лекарства располагаются по группам .{стерильные, внутренние, наружные) на отдельных полках. На каждой полке должно быть соответствующее указание.
Лекарства на полках целесообразно располагать в соответствии с видом. Сзади ставят более крупную посуду, а спереди — поменьше. Это дает возможность прочесть любую этикетку и взять нужное лекарство. Категорически запрещается хранить предметы ухода Шесте с лекарствами.
Сильнопахнущие лекарства (йодоформ, лизол и др.) следует хранить отдельно, так как эти запахи передаются другим медикаментам. Отдельно также хранят легковоспламеняющиеся вещества (спирт, эфир, бензин). Перевязочный материал, шприцы и другие предметы ухода должны храниться отдельно. Сохранность лекарств зависит от многих причин: формы (порошки, таблетки, микстуры), температуры и влажности помещения, света, качества закупорки. Быстрее всего портятся водные настои и отвары, поэтому их следует хранить в прохладном месте, желательно в холодильнике. Нужно помнить, что спиртовые и эфирные растворы испаряются, вследствие чего лекарственное вещество становится более концентрированным и может вызвать передозировку и отравление организма, Довольно быстро горкнут мази и медикаменты, приготовленные на различных жирах. Они должны храниться в прохладном месте. Те вещества, которые разлагаются на свету (ляпис, йод, бром), отпускаются в темных склянках и хранятся в темном месте. Лекарства в отделении могут храниться 3—4 дня.
Стерильные растворы не в ампулах хранятся в отделении не более 3 дней и уничтожаются, если бутыли даже не открывались. Признаками порчи лекарственных веществ служит появление налетов, хлопьев, изменение цвета, запаха. Появление этих признаков указывает на непригодность лекарств к употреблению. Особому хранению подлежат ядовитые и сильнодействующие, лекарственные вещества. Для них существуют специально шкафы или небольшие сейфы, на внутренней стенке которых вывешивается список медикаментов, подлежащих хранению. В шкафу «А» находятся ядовитые вещества {наркотики, стрихнин, мышьяк), а в шкафу «Б» — сильнодействующие (кодеин, адреналин, снотворное). Для учета расхода ядовитых и сильнодействующих лекарств существуют две тетради, которые должны быть пронумерованы, прошнурованы и скреплены сургучной печатью данного лечебного учреждения.
Ядовитые и сильнодействующие лекарства, а также журнал их учета должны содержаться в условиях, гарантирующих полную сохранность. За неправильное хранение и хищение их медицинский персонал отвечает в уголовном порядке.
Раздача лекарств в каждом отделении производится по-разному (рис. 31). Можно пользоваться ящичками, разделенными на ячейки, на дне которых указана фамилия больного и заранее разложены лекарства. В таком виде медицинская сестра разносит лекарства в палату. Некоторые пользуются передвижными столиками, на которых помещены все лекарства, графин с водой, пинцет для раздачи пилюль и таблеток, чистые пипетки для капель и чистые мензурки для жидких лекарств. Этот столик сестра вкатывает в палату и в присутствии больного набирает необходимые лекарства, которые он тут же принимает. Откладывать заранее больному лекарства категорически запрещается. Перед дачей лекарства сестра тщательно осматривает его, нет ли изменений в общем виде, проверяет дозировку, соответствие назначения и т. д. В обязанность сестры входит забота о получении больными постоянно свежих и доброкачественных лекарств.
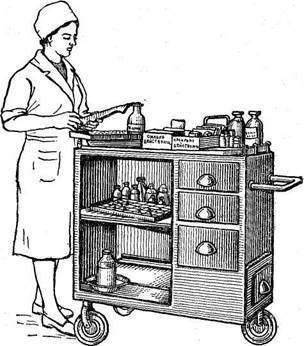
Рис. 31. Раздача лекарств.
Существует несколько способов введения лекарственных веществ: наружный — через кожные покровы, слизистые оболочки или дыхательные пути, внутренний — через рот или прямую кишку (энтерально) и путем инъекции (парентерально) непосредственно в кровь, минуя желудочно-кишечный тракт.
НАРУЖНОЕ ПРИМЕНЕНИЕ ЛЕКАРСТВЕННЫХ ВЕЩЕСТВ
Наружное применение лекарственных веществ рассчитано в основном на их местное действие. Для наружного применения чаще всего употребляются мази, присыпки, смазывания и т. д. Мази применяются преимущественно при различных кожных заболеваниях. Стерильным шпателем намазывают мазь на стерильную салфетку, сложенную вдвое, и плотно прикладывают к пораженному участку. Величина салфетки должна* соответствовать размерам этого участка. Поверх салфетки кладут небольшой слой ваты, а если нужен мазевый компресс, то под слой ваты накладывают вощаную бумагу и подбинтовывают. Иногда приходится втирать мази в кожу для всасывания их в глублежащие ткани. Для этого участок кожи предварительно моют мылом, а затем, положив на ладонь нужное количество мази, начинают втирание. Мазь тщательно втирают на ограниченном участке в течение 30—40 мин. Втирание в волосистые части не рекомендуется; если такая необходимость все же возникла, волосы надо сбрить.
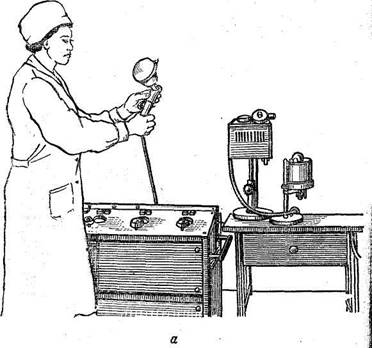
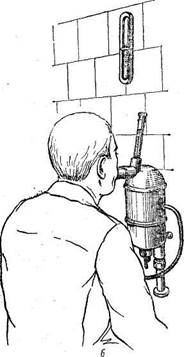
Рис. 32. Ингаляция.
а — аппаратура для ингаляций; 6 — отпуск процедуры.
Для растирания кожи пользуются небольшим количеством теплого лекарственного вещества, которое наливают на ладонь и растирают на коже, пока ладонь не станет сухой, а кожа не покраснеет.
Иногда как отвлекающее средство применяют смазывание кожи йодной настойкой. Для этого делают ватный тампон, наматывая на деревянный или железный стержень вату, затем смачивают его в 5% йодной настойке и несколько раз смазывают кожу. Перед смазыванием немного йода отливают в баночку, где и смачивают тампон, чтобы не портить йод во всей бутылке. После процедуры остаток йода выливают и тампон выбрасывают или сжигают.
Ингаляция — метод введения лекарственных веществ через дыхательные пути путем вдыхания. Вдыхать можно газы (кислород, углекислота), легко испаряющиеся вещества (эфир, хлороформ), а также мелкораспыленные вещества (аэрозоли). Для их образования употребляют специальные аппараты, устроенные по принципу пульверизатора: сжатый воздух или кислород распыляет растворы, которые вдыхаются больными (рис. 32,а). Во время ингаляции больные должны дышать спокойно и глубоко.
Чаще всего лекарственные вещества вводят в парообразном состоянии, для чего употребляют специальный аппарат — паровой ингалятор. Перед ингаляцией грудную клетку больного закрывают клеенкой, чтобы предохранить от загрязнения белье. Больного усаживают перед аппаратом на таком расстоянии, чтобы выходящий пар не вызвал ожога. Пар вдыхают через рот (рис. 32,6). Для больных, страдающих бронхиальной астмой, существуют ингаляторы для домашнего употребления. Лекарственное вещество находится в пластмассовой трубке, на которую надет резиновый баллон. Больной нажимает на него и силой воздуха выталкивает лекарство в дыхательные пути.
ВНУТРЕННЕЕ (ЭНТЕРАЛЬНОЕ) ВВЕДЕНИЕ ЛЕКАРСТВЕННЫХ ВЕЩЕСТВ
Самым простым, удобным и распространенным способом введения лекарственных веществ является прием их внутрь, через рот, через прямую кишку и под язык.
Внутрь употребляются лекарства в виде порошков, таблеток, пилюль, капель и микстур. Почти все они оказывают общее воздействие на организм, часто — местное воздействие на желудочно-кишечный тракт. Чаще всего лекарство дают больному перед едой, за исключением раздражающих желудочно-кишечный тракт (железо, мышьяк, йод), которые дают после еды. Снотворные дают за полчаса до еды, лекарства, возбуждающие аппетит, — непосредственно перед едой.
Преимущество данного способа заключается в том, что лекарственные вещества применяются в различных формах и не в стерильном виде, недостаток— медленное и неполное всасывание лекарств в желудочно-кишечном тракте, в связи с чем нельзя точно установить дозировку. Медицинская сестра должна хорошо усвоить способы дачи больному лекарств через рот и введения через прямую кишку.
При приеме порошка разворачивают бумажку, придают ей форму желобка и высыпают все содержимое на язык, после чего дают запить водой. Если лекарство в облатке или капсуле, его кладут на корень языка и больной запивает одним большим глотком воды. Если больной не может проглотить большую облатку, то он во рту смачивает ее водой, она размякает и со следующим глотком воды быстро проходит в пищевод. Тем больным, которые не могут глотать таблетки, сестра должна растолочь их в порошок. Водные растворы лекарств, микстуры и отвары дают в градуированных стаканчиках с отметкой в 5, 10, 15 и 20 мл, а в домашних условиях — в ложках; средняя вместимость столовой ложки 15 мл, десертной — 10 мл, чайной — 5 мл.
Спиртовые и эфирные настои, а также жидкие экстракты отмеривают каплями. Если в пробках нет капельниц, капли отсчитывают с помощью пипеток, которые перед раздачей хорошо промывают и помещают в специальные стаканчики. Лекарство капают в стаканчик или рюмку и доливают водой, так как спиртовые или эфирные настои и вытяжки нельзя пить в чистом виде. Для каждого лекарственного вещества нужна отдельная пипетка.
При введении под язык лекарство быстро всасывается, не разрушается пищеварительными ферментами и поступает в общий ток крови, минуя печень. Так принимают нитроглицерин, валидол и др.
Больным с нарушением глотания, непрекращающейся рвотой в бредовом и бессознательном состоянии лекарственные вещества хорошо вводить в виде свечей в прямую кишку в связи с тем, что геморроидальные вены хорошо всасывают некоторые лекарственные вещества.
Свечи имеют цилиндрическую форму с конусообразным концом. Готовят их на масле-какао, с которым смешивают различные лекарственные препараты. Хранить свечи следует в холодильнике или прохладном месте. Свечи вводят в прямую кишку, где они расплавляются и обволакивают слизистую оболочку. Лекарственные вещества, находящиеся в свечах, действуют местно на слизистую или всасываются в кровь и оказывают общее действие на организм.
Перед введением свечи необходимо поставить очистительную клизму. Для введения свечи в заднепроходное отверстие больной ложится на бок с притянутыми к животу ногами. Медицинская сестра разворачивает свечу, левой рукой раздвигает ягодицы больного, а правой вводит свечу узким концом так, чтобы вся она вошла за наружный сфинктер прямой кишки, иначе в результате сокращения мышц сфинктера свеча будет выброшена обратно. Свечу долго нельзя держать в руке, так как она быстро тает.
ПАРЕНТЕРАЛЬНОЕ ВВЕДЕНИЕ ЛЕКАРСТВЕННЫХ ВЕЩЕСТВ
Основными преимуществами этого способа являются быстрота и точность дозировки. Лекарство поступает в кровь в неизмененном виде.
Инъекцией называется введение лекарственных веществ внутрикожно, подкожно, внутрикостно, в спинномозговой канал и внутримышечно. Медицинская сестра должна твердо усвоить технику инъекций, показания и противопоказания к ним, а также знать, что этот метод требует соблюдения строгих правил асептики и антисептики, так как при нарушении стерильности в организм могут попасть патогенные микробы. Они могут вызвать заражение крови (сепсис) или воспаление ткани, что приводит к тяжелому состоянию больных, а иногда и к смертельному исходу. Поэтому инструменты, которыми пользуются при парентеральном введении лекарственных веществ, всегда должны быть стерильными, а руки медицинской сестры перед инъекцией — тщательно вымыты.
Для инъекций пользуются шприцами и иглами (рис. 33). Шприц состоит из полого цилиндра, на одном конце которого имеется конус для насадки Иглы; другой конец остается открытым для введения поршня, который насажен на стержень с рукояткой. Иногда на цилиндре бывает съемная крышечка для фиксации поршня.
В цилиндре при оттягивании поршня создается отрицательное давление, вследствие чего через наконечник или полую иглу насасывается воздух или жид« кость, которой надо наполнить шприц. При надавливании на поршень воздух или жидкость выдавливается из шприца. Шприц должен быть герметичен, т. е. не пропускать между цилиндром и поршнем ни воздуха, ни жидкости, иначе он непригоден. Поршень должен свободно двигаться в цилиндре, плотно прилегая к его стенкам. Для проверки герметичности конус цилиндра следует плотно закрыть левой рукой, а правой двигать поршень. Если между поршнем и стенкой цилиндра воздух не проходит, то поршень при движении назад или вперед принимает первоначальное положение.
В настоящее время в Советском Союзе применяют надежные по герметичности и хорошо стерилизуемые шприцы Люэра и «Рекорд». Шприц Люэра состоит из цилиндра с наконечником, который изготовлен целиком из стекла. Емкость шприца от 1 до 20 мл. Деления нанесены на самом цилиндре, другой конец открытый с отогнутым краем. Поршень сделан из дутого стекла с короткой шейкой и плоской рукояткой. Хорошо стерилизуется кипячением, но быстро выходит из строя, так как нарушается герметичность.
Шприц «Рекорд» состоит из стеклянного цилиндра, на выходном конце которого вплотную прикрепляется воронка из нержавеющего металла. На другом конце цилиндра — такой же металлический ободок. Поршень в виде короткого металлического цилиндра точно пришлифован к стеклянному цилиндру, что дает хорошую герметичность. В поршень ввинчивается металлический стержень, на котором находится плоская рукоятка.
Имеются шприцы специального назначения, которые при малой емкости имеют суженный и удлиненный цилиндр, благодаря чему на него могут быть нанесены на большом расстоянии друг от друга и более точно выделены деления, соответствующие 0,02 и 0,03 мл. Это допускает более точную дозировку при введении сильнодействующих средств, инсулина, вакцин и сывороток.
В связи с внедрением в медицинскую практику пластических масс наша промышленность выпускает небьющиеся шприцы. Их преимущество заключается в прочности и легкости. Они легко моются и хорошо стерилизуются. Недостатком этих шприцев является плохая прозрачность.

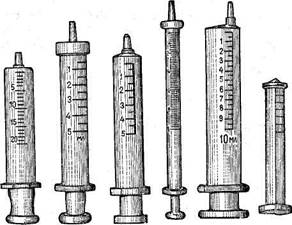
Рис. 33. Шприцы и иглы.
В последнее время все большее распространение получают шприцы-тюбики. Их делают из пластмассы и стерилизуют в фабричных условиях. Эти шприцы пригодны для однократного введения находящегося в нем лекарственного вещества. Такой шприц особенно удобен при оказании первой помощи. При применении шприца-тюбика вращением колпачка, закрывающего иглу, надвигают его на корпус шприца до отказа, причем мандрен иглы прокалывают закрывающую ее канал мембрану. Вращением в противоположном направлении снимают колпачок вместе с мандреном и, подняв иглу вверх, нажимают на стенки корпуса, пока не удалят из иглы воздух. Производя вкол иглы, вводят лекарство, усиливая сдавление корпуса. При этом ни в коем случае нельзя касаться иглы руками.
Иглы делают из обычной или нержавеющей стали и из платины. Они представляют собой полую узкую металлическую трубочку, один конец которой косо срезан и заострен, а на другом конце закреплена муфта, которая должна плотно прилегать к наконечнику шприца, чтобы в него не попадал воздух.
Для использования иглы шприца Люэра к шприцу «Рекорд» необходимо иметь специальную канюлю.
Для. различных инъекций существуют разные иглы:
1) для вливаний в вену пользуются иглами длиной 5—6 см с просветом от 0,3 до 0,5 мм;
2) для подкожных инъекций — иглами длиной 3—4 см с просветом от 0,5 до 1,0 мм;
3) для внутримышечных инъекций — иглами длиной 8—10 см с просветом от 0,8 до 1,5 мм.
Рис. 33 (продолжение).
Чтобы иглы не ржавели и не засорялись, их надо хранить в сухом месте; через весь просвет иглы должна быть пропущена медная прозолочка — манд-рен. Кипятят иглы вместе с мандреном, который перед употреблением извлекают стерильным пинцетом. Для проверки проходимости иглы, если она кипятилась без мандрена, следует продуть через нее воздух или пропустить воду. После употребления иглу промывают водой, затем высушивают и вводят мандрен.
Шприцы и иглы требуют самого тщательного ухода и бережного отношения. Вне работы они должны храниться в сухом и разобранном виде в металлических футлярах.
Перед употреблением шприцы и иглы стерилизуют кипячением в дистиллированной воде или же с прибавлением к кипяченой воде небольшого количества натрия гидрокарбоната (2% раствор). Кипятят инструменты в специальных стерилизаторах, которые м-огут подогреваться на газу, электричеством и т. д. (рис. 34).
Стерилизатор представляет собой металлическую коробку четырехгранной формы, имеющую на дне сетку и плотно прикрывающуюся крышку.
Для проверки стерильности шприцев и игл производят качественную реакцию на скрытую кровь с бензидином: 5—6 капель реактива (0,32 мл бензидина и 10 мл 3% перекиси водорода с 5 мл 50% уксусной кислоты) пропускают через шприц и иглу, обмывают поршень. Если в игле или шприце есть остатки крови, реактив даст сине-зеленое окрашивание.
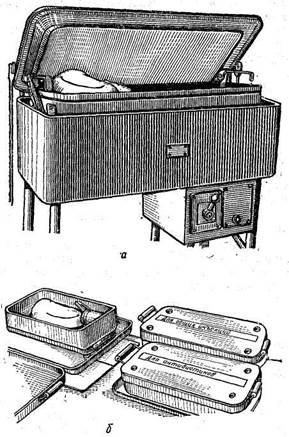
Рис. 34. Стерилизаторы.
а — большой автоматический; б — маленькие электрические.
Для профилактики заболеваний, передающихся через плохо простерилизованный шприц, необходимо до кипячения шприца и игл хорошо промыть их под струей холодной, а потом теплой воды, погрузить на 15 мин в 5—10% раствор магния сульфата, подогретого до 50°, или же на 50 мин в 5—10% раствор, обстоящий из следующих составных частей: 950 мл воды, 20 мл пергидроля и 10 г сульфанола или другого моющего вещества. Затем шприц хорошо промывают под' струей холодной воды. Механически очищенные и промытые шприцы разбирают, отдельно цилиндр и поршень. В разобранном виде цилиндр обертывают марлей и укладывают на сетку стерилизатора, где имеется марля, сложенная в несколько слоев, чтобы шприцы не лопнули во время погружения и кипячения. Иглы с мандренами закладывают вместе со шприцами в стерилизатор. Помимо шприцев и игл, в стерилизатор кладут два пинцета, чтобы обеспечить асептические условия при сборке шприца, и крючки для сетки. Кроме того, необходимо туда же поместить почкообразный лоток для доставки шприцев в палату. Стерилизатор заливают дистиллированной водой, что уменьшает образование накипи на металлических частях при многократном кипячении. Если в отделении нет этой воды, то в обычную воду добавляют щепотку натрия гидрокарбоната. Вода, налитая в стерилизатор, должна полностью закрывать шприцы. Обычно кипячение шприцев и игл продолжается 30—40 мин после закипания. Если в стерилизатор был добавлен какой-либо инструмент, то кипячение производят еще 30 мин после его добавления. Нельзя шприц класть непосредственно на дно стерилизатора и в очень горячую или очень холодную воду. После кипячения сетку со дна стерилизатора извлекают крючками и ставят на его ребро для быстрейшего остывания шприцев (рис. 35).
Рис. 35. Охлаждение шприцев и игл.
Шприцы с каучуковой оправой кипятить нельзя. Их дезинфицируют в 3% растворе карболовой кислоты, которая до употребления шприца должна быть смешана пополам с дистиллированной водой.
В настоящий момент во многих больницах применяется централизованная стерилизация шприцев и игл в сухожаровых шкафах. Для этого каждый шприц и иглы парами помещают в особый бумажный мешок из специальной силикатной бумаги, заклеенной с обеих сторон. Перед употреблением упаковку вскрывают, не вынимая шприца, достают поршень, вставляя в цилиндр, не нарушая стерильности. Так же поступают с иглами.
После употребления шприц промывают проточной водой, затем закладывают в 5—10% раствор магния сульфата или перекиси водорода, после чего промывают снова, сушат и в сухом виде передают в стерили-зационную. Здесь снова проверяют, не осталась ли в шприце кровь, путем закапывания одной капли бен-зидина. Затем шприцы погружают в 50% раствор уксуса на 15 мин, после чего кипятят в дистиллированной воде. Сухие шприцы запечатывают и только после этого укладывают в сухожаровой шкаф для стерилизации. Такая многократная стерилизация имеет большое преимущество. Во-первых, в случаях срочной необходимости всегда имеется стерильный шприц, так как в запечатанных пакетах стерильность сохраняется месяц. Во-вторых, такая стерилизация является профилактикой появления инфильтратов, абсцессов, ибо для каждой инъекции используются отдельные шприцы и иглы.
Собирать шприц после кипячения начинают, когда он полностью остыл. Простерилизованные предметы следует брать стерильными пинцетами. Даже хорошо вымытыми руками можно дотрагиваться только до тех частей, которые не соприкасаются с телом больного. Категорически запрещается дотрагиваться руками до иглы. Собирают шприц следующим образом: держа в левой руке пинцет, захватывают цилиндр; пинцетом в правой руке берут за головку поршень, вращательными движениями вставляют в отверстие цилиндра и продвигают до конца. Мизинцем удерживают поршень, чтобы он не выскакивал. Пинцетом в правой руке берут иглу за муфту, насаживают ее на сосок цилиндра и хорошо протирают ее. Из иглы пинцетом извлекают мандрен. Проверяют проходимость иглы, пропуская через нее воздух или стерильный раствор, придерживая муфту указательным пальцем. Такой шприц готов к употреблению. Собрав шприц с иглой, набирают раствор для инъекции (рис.36—38). Лекарственные вещества для инъекций выпускают в стерильных ампулах и флаконах, содержащих стерильные растворы.
Прежде чем набратьв шприц лекарст-во, необходимо несколько раз прочесть его название, чтобы убедиться в его со ответствии назначению.
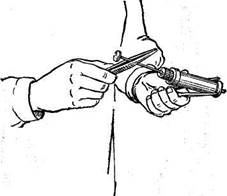 Рис. 36. Сборка шприца двумя пинцетами.
Рис. 36. Сборка шприца двумя пинцетами.
|  Рис. 37. Насадка иглы на шприц.
Рис. 37. Насадка иглы на шприц.
|
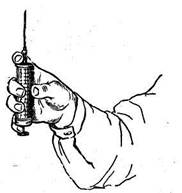 Рис. 38. Собранный шприц и правильное его положение в руке.
Рис. 38. Собранный шприц и правильное его положение в руке.
| 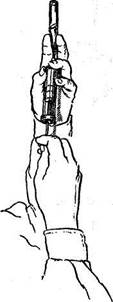 Рис. 39. Наполнение шприца из ампулы.
Рис. 39. Наполнение шприца из ампулы.
|
 Рис. 40. Выведение воздуха из шприца.
Рис. 40. Выведение воздуха из шприца.
| 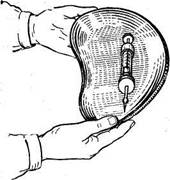 Рис. 41. Доставка шприца к постели больного.
Рис. 41. Доставка шприца к постели больного.
|
Для каждой инъекции необходимы две иглы. Одна из них используется для набора раствора в шприц, другая — непосредственно для инъекции. Предпочтительнее, чтобы первая игла была с широким просветом. Смена игл обеспечивает соблюдение стерильности. Этому требованию отвечает также предварительная обработка спиртом или йодом шейки ампулы или резиновой пробки флакона, в котором находится лекарство. Погружая иглу в ампулу, постепенно, по мере насасывания раствора, наклоняют ее, чтобы набрать все содержимое (рис. 39). Медикаменты набирают в шприц насасыванием. Ампулу берут в левую руку между II и III пальцами, а I и IV пальцами держат цилиндр. Узкую часть ампулы надпиливают специальным напильником и марлевым шариком, смоченным в спирте, отламывают ее. Правой рукой острие иглы, надетой на шприц, вводят в ампулу; оттягивая поршень, постепенно набирают нужное количество содержимого ампулы или флакона в шприц. Во избежание осложнения пузырьки воздуха, имеющиеся в шприце, необходимо удалить (рис. 40). Для этого шприц держат вертикально, придерживая мизинцем поршень, а иглу —указательным пальцем. Затем иглу поворачивают кверху и вращательными движениями поршня постепенно выталкивают из нее воздух до появления капель из просвета иглы. Если вводят маслянистую жидкость, ампулу следует подогреть, опустив ее в теплую воду.
Дата добавления: 2016-06-24; просмотров: 1001;
