Б. В поликлинике и на участке 5 страница
Таблица 3
РАЗГРУЗОЧНЫЕ ДНИ {контрастные диеты)
| Рацион и его состав | Показания ^ |
| 1, Молочный день М 1 По 100 мл молока или кефира, простокваши, ацидофилина; через 2 ч 6 раз в день. На ночь 200 мл фруктового сока с 20 г глюкозы или сахара. Можно добавить 2 раза в день по 25 г подсушенного белого хлеба | Болезни сердечно-сосу-Щ диетой системы с явле-Н ниями недостаточности Щ кровообращения Щ |
| 2. Молочный день М 2 1,5 л молока или простокваши на 6 приемов по 250 мл каждые 2—3 ч | Подагра* ожирений |
| S. Творожный день 400—600 г обезжиренного творога, 60 г сметаны и 10 мл молока на 4 приема ё натуральном виде или в виде сырников, пудингов. Добавляют 2 раза кофе с молоком и 1—2 стакана отвара шиповника | Ожирение, болезни сердца, атеросклероз |
| 4. Огуречный день % кг свежих огурцов на 5—6 приемов | Ожирение, атеросклероз, подагра, артрозы |
| 5. Салатный день 1,2—1,5 кг свежих овощей и фруктов 4—5 раз в день по 200—250 г в виде салатов без соли. К овощам добавляют немного сметаны или растительного масла, а к фруктам — сахарный сироп | Гипертоническая болезнь, атеросклероз, болезни почек, оксалурия, артрозы |
| 6. Картофельный день 1,5 кг печеного картофеля с небольшим количеством растительного масла или сметаны (без соли) на 5 приемов по 300 г | Сердечная недостаточность, заболевания почек |
| 7. Арбузный день . 1,5 кг зрелого арбуза без кожуры на 5 приемов по 300 г | Болезни печени, гипер- \ тоническая болезнь, неф- ■ риты, атеросклероз : |
| 8. ^блочный день № 1 1,2—1,5 кг зрелых, сырых, очищенных и протертых яблок на 5 приемов по 300 г | Острый и хронический колит с поносами |
| 9. Яблочный день № 2 2 кг сырых яблок на 5—6 приемов. При болезнях почек добавляют 150— 200 г сахара или сиропа. Можно добавить две порции рисовой каши из 25 г риса каждая | Ожирение, нефриты, гипертоническая болезнь, сахарный диабет |
| 10. Разгрузочный день из кураги 500 г кураги обдать кипятком или слегка распарить и разделить на 5 приемов | Гипертоническая болезнь, сердечная недостаточность, отеки |
| 11. Компотный день 1,5 кг яблок, 150 г сахара и 800 мл воды варят] и распределяют на 5 приемов в течение дня | Заболевания почек и печени |
| 12. Рисово-компотный день 1,5 л компота приготовить из 1,2 кг свежих или 250 г сушеных фруктов и ягод; кашу сварить на воде из 50 г риса и 100 г сахара. Шесть раз в день дают по стакану компота, 2 раза — со сладкой рисовой кашей | Болезни печени, подагра, оксалурия |
| 13. Сахарный день 5 раз по стакану горячего чая с 30— 40 г сахара в каждом | Болезни печени, нефрит, хронический колит с поносами |
| 14. Мясной день а) 270 г вареного мяса, 100 мл молока, 120 г зеленого горошка, 280 г капусты свежей на весь день б) 360 г вареного мяса на весь день | Ожирение |
ГЛАВА VI ТЕМПЕРАТУРА ТЕЛА И ЕЕ ИЗМЕРЕНИЕ
Измерение и наблюдение за температурой тела являются повседневной и важной обязанностью медицинской сестры, так как изменения и колебания температуры тела, в особенности повышение ее, говорят о начале заболевания. Измерение температуры тела производят медицинским термометром. Медицинский термометр состоит из стеклянной трубки с капиллярным просветом, на конце которой имеется резервуар, заполненный ртутью. Эта трубка прикреплена к шкале, на которой нанесены деления — от 34 до 42° по Цельсию.
Ртутный столб, поднявшийся при измерении температуры вверх, не спадает даже при охлаждении его. Чтобы ртуть спустилась вниз, термометр необходимо несколько раз встряхнуть. Делать это надо осторожно, чтобы не уронить термометр или не ударить его о близстоящие предметы. Хранить медицинские термометры следует в банке или стакане; на дно его кладут слой ваты и налиаают дезинфицирующий раствор, например раствор хлорамина 0,5% (рис. 22,а).
После измерения температуры у каждого больного термометр опускают в банку с дезинфицирующим раствором, затем хорошо вытирают и, стряхнув ртуть до отметки ниже 35°, дают другому больному. Предварительно следует вытереть ему подмышечную впадину сухим полотенцем, так как пот охлаждает ртуть и термометр покажет более низкую температуру (рис. 22, б). Термометр надо положить так, чтобы ртутный резервуар со всех сторон соприкасался с телом в самой глубине подмышечной впадины, не смещаясь в течение всего времени измерения рис. 22,в). Длительность измерения температуры не менее 10 мин. Между термометром и телом не должно попадать белье. Слабым больным сестра придерживает руку. У очень истощенных и тяжело больных можно измерять температуру в прямой кишке, где она будет на 0,5—1° выше. Противопоказаниями к измерению температуры таким способом служат задержка стула, понос, заболевания прямой кишки. Перед введением в прямую кишку термометр надо смазать вазелином или любым жиром, а затем вставить на половину длины при положении больного на боку. Ягодицы должны плотно прилегать одна к другой.
После каждого измерения температуры в прямой кишке термометр надо тщательно вымыть теплой водой и продезинфицировать в спирте или в одном из имеющихся дезинфицирующих растворов.
Детям измеряют температуру в паховой складке. Для этого ногу ребенка несколько сгибают в тазобедренном суставе так, чтобы термометр находился в образовавшейся складке кожи.
В стационарах температуру тела измеряют дважды в сутки: между 6 и 8 ч утра и в 16—18 ч дня. Больной при этом должен лежать или сидеть. В указанные часы можно судить о максимальной и минимальной температуре. В случае необходимости более точного представления о суточной температуре можно измерять ее каждые 2—3 ч.
Для записи температуры пользуются общим температурным листом, на котором указаны фамилии больных, дата и время измерения (утро и вечер). Кроме этого, на каждого больного заводится температурный лист, который вкладывается в историю болезни (рис. 23). У здорового человека температура тела может колебаться в течение дня на 1°, но в основном бывает постоянной — от 36 до 37°, Утром она несколько ниже, а вечером может быть выше. Наблюдается некоторое снижение температуры у пожилых и истощенных больных; у детей она может быть несколько выше. Подъем температуры выше 37° называется лихорадкой, что служит одним из частых проявлений болезни.
Лихорадка может быть субфебрильной, когда температура колеблется от 37 до 38°, умеренной (38—39°) и высокой (выше 39°), гектической (39—40°).
Лихорадка проходит три стадии, которые должна знать медицинская сестра, так как тактика ее поведения при этом имеет свои особенности.
Первая стадия лихорадки характеризуется постепенным повышением температуры, сопровождающимся резким ознобом, посинением (цианоз) губ и конечностей, головной болью и общим плохим самочувствием. В этой стадии больного следует хорошо укрыть, обложить грелками, поить теплым чаем, следить за всеми физиологическими отправлениями.
Вторая стадия — максимального повышения температуры — характеризуется усилением головной боли, сухостью во рту, гиперемией кожных покровов, иногда бредом и галлюцинациями. В этой стадии необходимо следить за больными. На лоб можно положить пузырь со льдом. Необходимо чаще поить больного морсом, чаем с лимоном, соками и т. д. Во время бреда или галлюцинаций нужно установить персональный пост около больного, чтобы он не упал с кровати, надо надеть на нее сетку.
Третья стадия протекает по-разному, так как падение температуры может быть критическим и литическим. Литическое падение температуры происходит постепенно и сопровождается появлением небольшой испарины, слабостью, после чего больной засыпает.
Критическое падение температуры быстрое, например с 39—40° до 35—33°. Такое быстрое падение температуры сопровождается' резкой слабостью и обильным потоотделением.
При критическом падении температуры иногда резко снижается артериальное давление, пульс становится нитевидным, конечности холодеют, появляется цианоз. В таких случаях необходимо принять срочные меры: ввести вещества, повышающие артериальное давление, обложить больного грелками, следить за пульсом и давлением.
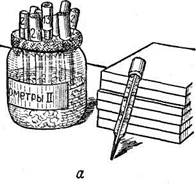
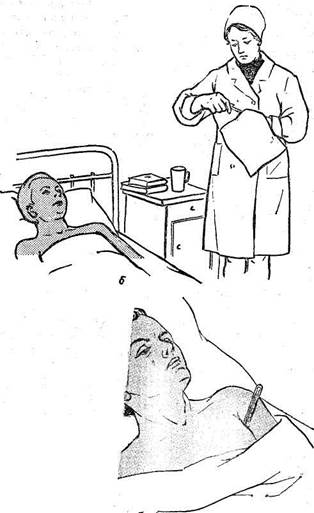
Рис. 22. Измерение температуры.
а — хранение термометров; б — подача термометра больному; в — положение термометра в подмышечной впадине.
УХОД ЗА ЛИХОРАДЯЩИМИ БОЛЬНЫМИ
Лихорадящие больные очень истощаются и слабеют. По мере возможности нужно стараться восполнять теряемые организмом питательные вещества. Лихорадящим больным необходимо вводить достаточное количество полноценных питательных веществ и жидкостей. Чаще всего у таких больных аппетит плохой или полностью отсутствует, поэтому не нужно перегружать больного большим количеством еды. Пища должна быть легкоусвояемой, высококалорийной, достаточно питательной, содержащей большое количество витаминов.
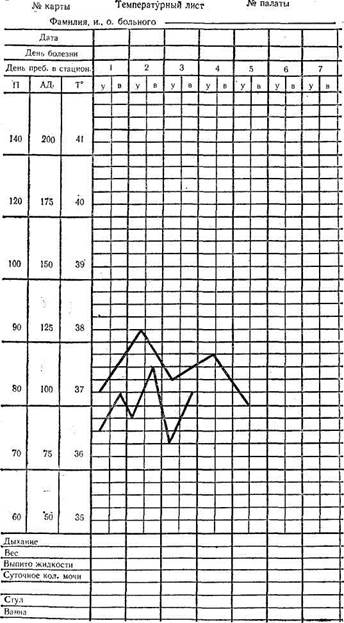
Рис. 23. Температурный лист.
При усиленном потоотделении необходимо обтирать больного полотенцем, смоченным теплой водой, часто менять постельное белье. Белье должно быть теплым. Нужно обложить больного грелками и следить, чтобы он не раскрывался. На лоб можно положить пузырь со льдом. В связи с тем что во время подъема температуры слизистая оболочка рта сохнет и появляются трещины, медицинская сестра должна следить за полостью рта и тщательно ее обрабатывать по установленным правилам. Уход за кожей больного облегчает его неприятные ощущения.
Медицинская сестра должна уделять большое внимание лихорадящим больным, следить за их физиологическими отправлениями, пульсом, дыханием и тотчас сообщать врачу о всех возникающих изменениях. Особенно внимательной нужно быть при критическом падении температуры, которое часто сопровождается коллапсом.
ГЛАВА VII. МЕРЫ ВОЗДЕЙСТВИЯ НА КРОВООБРАЩЕНИЕ
В связи с тем что кожа снабжена большим количеством нервных окончаний, которые воспринимают разнообразные влияния внешней среды, можно воздействовать на кровообращение по принципу рефлекторных реакций с кожи на внутренние органы. Вследствие раздражения нервных рецепторов теплом или холодом кровеносные сосуды расширяются или суживаются не только на коже, но и во внутренних органах. На этом принципе построено применение так называемых отвлекающих средств (банки, горчичники, пиявки, компрессы, ванны и др.). Так как эти процедуры могут вызвать у больного тяжелые осложнения, медицинская сестра должна хорошо знать технику выполнения, механизм действия, показания и противопоказания к ним.
ПОСТАНОВКА ГОРЧИЧНИКОВ
Применение горчичников является одним из способов воздействия на кровообращение вследствие действия на кожу больного эфирного горчичного масла, раздражающего кожу и расширяющего кожные кровеносные сосуды. Горчичники применяются при болях, воспалении легких или бронхов, спазме кровеносных сосудов наряде других заболеваний.
Горчичники надо хранить в сухом и темном месте; срок хранения их от 8 до 11 мес. Пригодный горчичник отличается от непригодного тем, что дает острый запах горчичного масла и не осыпается. Перед употреблением следует проверить эти качества. Горчичник фабричного изготовления представляет собой кусок бумаги размером 12X18 см, на которую особым способом наносится сухая горчица. Ставить горчичник можно на все участки тела, кроме подошв и ла-доней. Перед употреблением горчичник следует смочить в теплой воде (не выше 45°), стряхнуть и приложить на нужный участок кожи горчицей вниз на 10—15 мин. Если у больного повышенная чувствительность кожи и он быстро ощущает жжение, необходимо положить под горчичник смоченный водой кусок папиросной бумаги или марли, а сверху салфетку или полотенце. Если горчичник поставлен правильно, появляются покраснение кожи и чувство жжения. Необходимо помнить, что при длительном применении горчичника и повышенной чувствительности кожи могут возникнуть ожоги. Сняв горчичник, кожу обмывают теплой водой, вытирают насухо, больного одевают и хорошо укрывают (рис. 24, а, б, в).

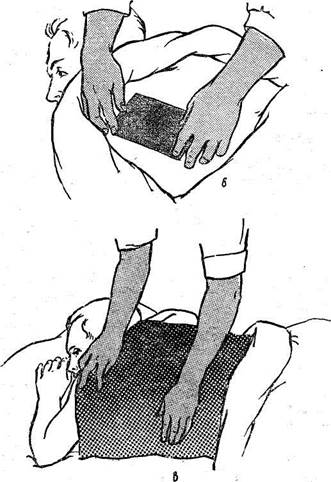
Рис. 24. Постановка гор' чичников.
а — смачивание горчичника; б — накладывание горчичника; в — положение больного о горчичником.
Нельзя ставить горчичники при заболеваниях кожи и кровотечениях. Часто ставить горчичник на одно и то же место не рекомендуется, чтобы не вызвать пигментацию кожи.
Горчичники можно приготовить самим. Это требует осторожности и умения. Берут 1 столовую ложку горчицы, прибавляют к ней 1 столовую ложку пшеничной муки и, медленно, помешивая, подливают горячую воду (45—50°) до получения равномерной кашицеобразной массы. Затем кашицу наносят не очень толстым слоем (0,5 см) на двойной слой марли или тряпку нужных размеров, накрывают сверху вторым слоем марли или бумаги и накладывают на нужное место кожи, закрепив повязкой. Эти горчичники значительно крепче фабричных, поэтому их необходимо вовремя снимать во избежание ожогов.
При заболеваниях верхних дыхательных путей, а также для снижения артериального давления назначаются ножные горчичные ванны (температура воды 50°, концентрация горчицы 50 г на ведро воды и длительность ванны 20—30 мин). По окончании ванны ноги споласкивают теплой водой, хорошо вытирают и укладывают больного в постель.
ПОСТАНОВКА БАНОК
Банки относятся к числу лечебных процедур, которые в больнице медицинской сестре приходится делать почти ежедневно. О,ни являются мерой физического воздействия на кожу для рефлекторного влияния на кровоснабжение подлежащих тканей иорганов в целях улучшения рассасывания воспалительных явлений и уменьшения боли. Применяются обычные банки, банки Вира и кровососные банки. Чаще употребляются обычные банки, представляющие собой колбовидные стеклянные стаканчики с толстыми, хорошо отшлифованными краями и широким округлым дном.
Показания кприменению банок: воспалительные процессы в органах грудной клетки, межреберные невралгии, радикулиты.
Противопоказания:легочные кровотечения, туберкулез легких и опухоли органов грудной клетки; болезни кожи и резкая ее чувствительность, резкое истощение больного, состояние сильного общего возбуждения с судорогами.
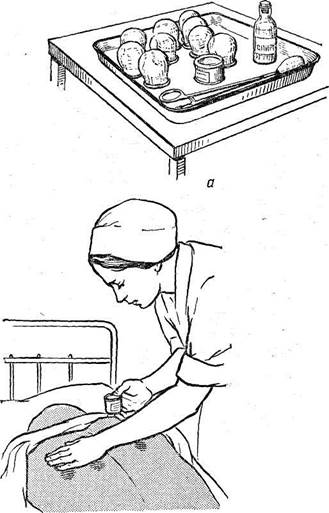
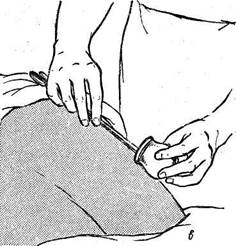
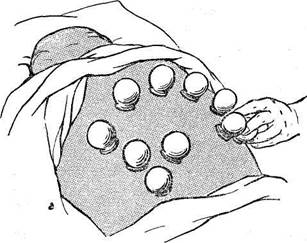
Обычно банки ставят в количестве от 10 до 20 в положении больного лежа. Перед употреблением их тщательно моют горячей водой, досуха вытирают, проверяют целость краев и ставят у постели больного. Затем наматывают на металлический стержень длиной 12—15 см гигроскопическую вату и смачивают ее, но не обильно, легковоспламеняющейся жидкостью (спирт, эфир и др.). Чтобы не обжечь больного, нужно стряхнуть лишнюю жидкость с тампона и только тогда зажигать его, Чаще всего банки ставях на грудную клетку, спину, поясницу. Если кожа покрыта волосами, ее бреют, обмывают теплой водой и смазывают вазелином или другим жиром, чтобы края банки прилегали к поверхности тела и не было , ожога. Банку держат недалеко от тела больного левой рукой, а правой на короткое время вводят В банку горящий тампон, после чего быстро приставляют ее к телу, Банки находятся на коже 15—20 мин.
| 
|
|
Рис. 25. Постановка банок.
а — необходимые принадлежности; б — смазывание кожи вазелином; в — нагревание банки; г — присасывание банки.
Если банки хорошо поставлены, под ними появляется темное пятно — кровоподтек (рис. 25, а —г).
Чтобы снять банку, не причиняя боли, надо одной рукой^ слегка отклонить ее в сторону, а пальцами другой руки надавить на кожу с противоположной стороны у края банки, После снятия банок выше ытирают слой вазелина. Тепло одевают больного и укрывают одеялом. Банки хорошо протирают и складывают в ящик, где хранятся также спирт, вазелин и спички. Медицинская сестра должна следить, чтобы во время постановки банок в палате не открывали .форточку, не устраивали сквозвяков,
КРОВОПУСКАНИЕ
Кровопускание — широко распространенный метод лечения при многих патологических состояниях, а также воздействия на кровообращение путем извлечения крови из вены.
Кровопускание может производиться двумя методами: венепункция — прокол вены и венесекция — разрез ее. Наиболее распространена венепункция, технику которой необходимо знать медицинской сестре.
Большую роль в осуществлении этой процедуры играет подготовка больного. Медицинская сестра разъясняет ему, что данная процедура безвредна и необходима.
Больной не должен видеть, как делается кровопускание, ибо вид крови может вызвать у него обморок. В условиях стационара кровопускание производят в операционной, перевязочной или процедурном кабинете. Если по состоянию больного его нельзя перемещать, кровопускание делают в палате.
Больной во время кровопускания лежит в постели. Под локтевой сгиб ему подкладывают подушку, покрытую клеенкой, поверх которой кладут стерильную салфетку или полотенце. Кожу в области локтевого сгиба хорошо дезинфицируют спиртом и фиксируют руку в одном положении. Смазывать кожу йодом не рекомендуется, так как вены тогда становятся плохо видны и дубится кожа, что затрудняет прокол ее и попадание в вену.
Количество крови, которое надо извлечь, устанавливает врач в зависимости от заболевания и общего состояния больного. Обычно это 300—500 мл. Перед процедурой медицинская сестра тщательно подготавливает инструментарий, иглы, шприцы, моет руки с мылом и щеткой, протирает ногтевые фаланги спиртом и йодом. Удобнее пунктировать поверхностные локтевые вены. В случае необходимости используют и более мелкие вены в области предплечья и кисти. У постели больного ставят таз, а на кровать под руку кладут клеенку, край которой опускают в таз, чтобы не испачкать простыню. Кровь собирают в заранее приготовленный градуированный сосуд, а при его отсутствии — в сосуд определенной емкости.
Для кровопускания берут иглу большого калибра с четырехгранной муфтой и насадкой; на нее надевают резиновую трубку, по которой кровь стекает в сосуд. Чтобы кровь не свернулась, иглу и трубку следует перед процедурой промыть стерильным 5% раствором цитрата натрия, который задерживает свертываемость крови. За 1—3 мин до венепункции плечо выше локтевого сгиба на 5 см стягивают резиновым жгутом и этим преграждают отток крови из вены. Правильность наложения жгута проверяют по пульсу, если артерии не сжаты, пульс хорошо прощупывается на лучевой артерии. Для лучшего набухания вен больному предлагают несколько раз сжать и разжать кулак. Чтобы набухшая вена не смещалась, ее нужно фиксировать, оттягивая кожу указательным пальцем левой руки немного книзу от локтевого сгиба. Направление иглы должно быть по току крови к центру под острым углом к поверхности кожи. Прокол вены делают решительным движением на небольшую глубину, прокалывая только кожу и одну стенку вены. Вторым движением иглы входят в вену, стараясь не повредить и не проколоть противоположную стенку. Потом проводят иглу вперед на 5—6 см параллельно ходу вены. Если сразу проколоть кожу и вену не удается, тогда прокалывают только кожу я вторым коротким продвижением иглы входят в вену, стараясь не повредить и не проколоть противоположную стенку. В противном случае возникает сильное кровотечение и образуется впоследствии подкожная гематома.
Если игла находится в просвете вены, то из наружного конца иглы появляется кровь. Если же кровь не появилась, значит игла не попала в вену. Тогда нужно потянуть иглу назад и, не выводя ее из кожи, снова попытаться ввести в вену. После кровопускания область локтевого сгиба протирают спиртом, прикладывают стерильный ватный тампон и предлагают больному согнуть руку в локте. Некоторое время он должен лежать спокойно. Если кровотечение из вены не прекращается показано наложение давящей повязки,
ПИЯВКИ
Пиявки применяются для местного кровоизвлечения и кровоотвлечения. Они живут в пресной воде. На головном узком конце тела пиявки имеется присос, в глубине которого расположен рот с челюстями, снабженными зубчиками. Этими зубчиками пиявка прокусывает кожу и начинает сосать кровь. Пиявки не только высасывают кровь, но и выделяют в нее особое вещество — гирудин, которое понижает свертываемость крови и усиливает их лечебное действие. После постановки пиявок артериальное давление падает. Преимущество пиявок по сравнению с другими методами (кровопускание) в том, что их можно применять в таких местах, где использовать другие способы невозможно (рис. 26). Одна пиявка может отсосать от 2 до 10 мл крови. Хранят их в речной или водопроводной воде в банках, прикрытых марлей, чтобы обеспечить доступ воздуха. Воду надо менять ежедневно. Банку держат на окне, по возможности при температуре помещения 10—15°. К употреблению пригодны только здоровые, голодные пиявки, быстро двигающиеся в воде. Вялые движения, узелки, уплотнения и клейкая поверхность указывают на болезненное состояние пиявки и негодность ее к употреблению.
Обычно ставят от б до 12 пиявок. Нельзя ставить пиявки на те места, где вены или артерии расположены под самой кожей, так как пиявки могут прокусить их там, где кожа слишком тонка и чувствительна или подкожная клетчатка очень рыхла (веки, мошонка). Пиявки не ставят на лицо, а также на ладони и подошвы, где кожа очень плотна.
Применяются пиявки только но назначению врача. Положение больного при этом лежачее. Кожу на месте присасывания необходимо побрить, хорошо вымыть водой и протереть досуха. Для лучшего присасывания пиявок кожу смачивают сладкой водой. Нельзя применять пахучее мыло, эфир и смазывать кожу йодом, так как пиявка не присосется. Пиявку захватывают пинцетом и помещают в пробирку или мензурку хвостовым концом вниз, а головным — к отверстию. Осторожно приставляют пробирку к нужному месту и ждут, пока пиявка не присосется, После этого пробирку отводят и следят, чтобы пиявка не отвалилась (рис. 27). Обычно пиявка держится от 30 до 60 мин и сама отпадает. Если пиявку надо снять раньше, кожу смачивают подсоленной водой. Если пиявка перестает сосать, следует дотронуться до нее, и тогда она снова начинает сосать. Отрывать пиявку нельзя, потому что при этом можно поранить кожу больного и вызвать значительное кровотечение. Из каждой ранки может вытечь от 10 до 40 мл крови. Места укусов также могут кровоточить в течение су« ток и больше. На кровоточащие места необходимо наложить асептическую повязку, иногда давящую. Ранки обычно заживают через 2—3 дня. Пиявку используют только один раз, а потом помещают в соленую воду и спускают в канализацию. Повторно ставить пиявки больному можно лишь через несколько дней, При нарушении правил асептики могут появиться местные осложнения: кожный зуд вокруг ранки или фурункул. Для ликвидации зуда можно смазать кожу вокруг ранки смесью нашатырного спирта с вазелиновым маслом в равных пропорциях.

Рис. 26. Места для присасывания пиявок (точками обозначены места, куда ставят пиявки).
а — вид спереди 6 — вид сзади.
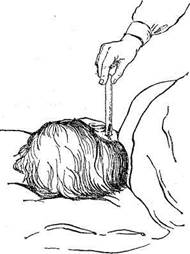
Рис. 27. Присасывание пиявки на сосцевидный отросток.
Уход за больными, которым ставят пиявки, является одним из наиболее важных моментов в работе медицинской сестры. Она должна постоянно следить за состоянием больного и за тем , чтобы пиявки не расползались. Больному пиявки показывать не рекомендуется, так как их вид может вызвать неприятные ощущения вплоть до обморока. Очень важно после снятия пиявок наложить стерильные салфетки на ранки во избежание внесения инфекции и серьезного осложнения (фурункулез). Необходимо следить за пульсом и артериальным давлением больного, так как после пиявок оно снижается. Если через 2—3 дня ранки после укуса пиявки кровоточат и давящая повязка не помогает, их можно прижечь кристаллами калия перманганата.
Медицинская сестра должна следить за больными как во время постановки пиявок, так и после снятия их, до образования корочек в области присасывания.
КОМПРЕССЫ
Согревающий компресс вызывает длительное расширение кожных и глубжележащих кровеносных сосудов, благодаря чему происходит прилив крови к данному месту, рассасывание воспалительного процесса и уменьшение болей.
Согревающий компресс можно ставить на любую часть тела. Противопоказанием к его применению являются заболевания кожи.
Согревающий компресс состоит из трех слоев: 1) куска чистой, плотной, но мягкой и гигроскопической ткани (полотно льняное, салфеточное, бумазея и др.), смоченной в жидкости комнатной температуры и хорошо отжатой; 2) клеенки или вощаной бумаги; 3) ваты. Каждый последующий слой должен быть шире предыдущего на 2 см. Приготовленный таким образом компресс аккуратно прикладывают к участку тела так, чтобы влажный слой вплотную прилегал к коже, а остальные с избытком прикрывали его. Затем компресс тщательно прибинтовывают. Лучше повязку сверху закрепить теплым шерстяным платком или шарфом (рис. 28).
Длительность применения компресса должна быть не более 12 ч. Меняют компрессы утром и вечером. Во избежание раздражения кожи место действия компресса при его смене тщательно протирают теплой водой, обтирают теплым мягким, полотенцем и делают перерыв на 2 ч. Для нового компресса нужно брать чистый материал.
Растворами для компрессов могут быть теплая вода, слабый раствор уксуса (1 чайная ложка на поллитра воды), водка, одеколон или спирт, разбавленный водой. Если появилась сыпь, кожу нужно присыпать тальком, пудрой. Если после наложения компресса больной чувствует озноб, значит компресс наложен неправильно и необходимо тут же снять его и наложить повторно. Если клеенка или вата не полностью прикрывают марлю или компресс плохо прибинтован, значит между ним и кожей проникает наружный воздух и вода, усиленно испаряясь, вызывает не согревание, а охлаждение кожи. Поэтому компресс нужно накладывать очень аккуратно, соблюдая указанные выше правила.
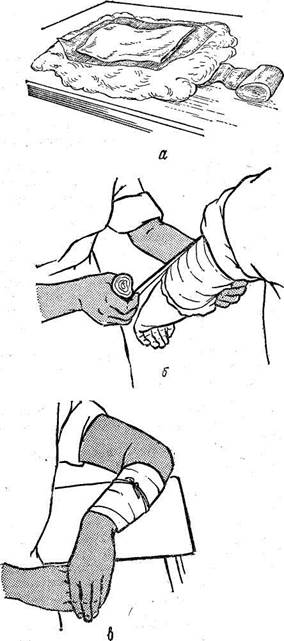
Рис. 28. Согревающий компресс.
а — необходимый материал; б — правильное положение бинта; в — общий вид согревающего компресса.
Если согревающий компресс наложен на большую поверхность, больные должны лежать. Водочные и особенно спиртовые компрессы быстрее испаряются и высыхают, поэтому их приходится чаще менять. Такие компрессы длительное время применять нельзя, ибо они сильно раздражают кожу.
Холодные компрессы(примочки) кладут при ушибах, травмах, кровотечениях. Они вызывают местное охлаждение и сужение кровеносных сосудов, уменьшают кровенаполнение и боли.
Для холодного компресса берут кусок марли или полотна, сложенного в несколько слоев. Смачивают его холодной водой, выжимают и накладывают на нужное место на 2—3 мин, пока компресс не согреется, тогда его заменяют новым.
Припаркиприменяются при местных воспалительных процессах для их скорейшего разрешения. Для этого используют льняное семя, отруби или песок. Песок хорошо разогревают (отруби и семя отваривают), помещают в полотняные мешочки, затем прикладывают на кожу и покрывают компрессной клеенкой, толстым платком или куском одеяла. Чтобы замедлить остывание припарки, сверху кладут грелку.
Грелкаприменяется для рассасывания воспалительных процессов, согревания тела и как болеутоляющее.
Противопоказаниями кназначению грелки служат: острые воспалительные процессы в брюшной полости (аппендицит, холецистит, панкреатит), опухоли, кровотечения, ушибы в первые часы.
Грелки бывают резиновые и электрические. Резиновая грелка представляет собой резиновый резервуар емкостью 1 —1,5 л с хорошо привинчивающейся пробкой. Налить грелку следует на 3/4, чтобы она не давила своей тяжестью, затем выпустить воздух нажатием, хорошо привернуть пробку, опрокинуть грелку пробкой вниз, проверить на герметичность, насухо вытереть ее, завернуть в полотенце и положить больному. Кожу под грелкой следует проверять и определять степень нагрева. Для предупреждения пигментации на коже можно смазать ее под грелкой вазелином или жиром (рис. 29).
Очень горячую грелку кладут сначала на одеяло, .а затем по мере остывания под одеяло, под простыню и, наконец, непосредственно на тело. Грелку держат до остывания. Слабые и тяжелобольные не всегда быстро реагируют на тепловое раздражение, поэтому у них грелки могут вызвать ожоги. Особая осторожность. нужна в отношении больных, находящихся в бессознательном состоянии и потерявших кожную чувствительность. Вместо водяной грелки можно применять электрическую, степень нагрева которой регулируется реостатом. Регулятор находится на месте соединения шнура с подушкой. Пользоваться ею нужно с перерывами.
Дата добавления: 2016-06-24; просмотров: 1194;
