Препараты, применяемые для ножных ванн
| Препарат | | Метод применения | | Преимущества | Примечание |
| Сульфат цинка или «Цинкосол» | 10%-ный водный раствор, оптимально 1 раз в 5...10 дней | Наиболее эффективен, глубоко проникает в ткани копыт, длительно сохраняет активность, не разрушает живые ткани | Побочного действия не имеет, не токсичен |
| Медный купорос | 10%-ный раствор, оптимально 1 раз в 3...5 дней | Действует аналогично сульфату цинка, но слабее, хорошо про никает в ткани копыт | Активность заметно снижается в присутствии органических веществ, вызывает коррозию ме-- таллов, может служить причиной отравления при приеме внутрь |
| Формалин | Концентрация не выше, чем 5...10%, не чаще 1 раза в 7... 10 дней | Хороший дезинфицирующий эффект, но неглубокое проникновение | Раздражает слизистые оболочки, нельзя применять в закрытом помещении, разрушает живые ткани и пересушивает копытный рог при частом применении |
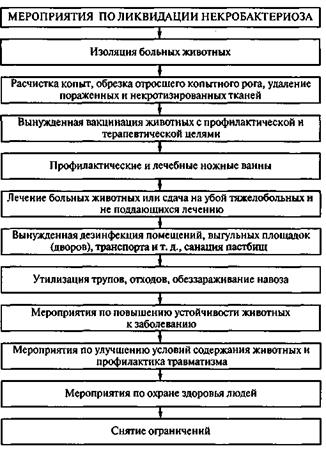
Рис. 1.5. Мероприятия по ликвидации некробактериоза
Меры борьбы.При установлении Диагноза хозяйство (ферма) объявляется неблагополучной и на него в соответствии с утвержденными правилами накладываются ограничения (рис. 1.5). Неблагополучное поголовье вакцинируют согласно наставлениям по применению вакцин. Здоровых животных обрабатывают с профилактической целью в ножных дезинфицирующих ваннах, как при лечении больных. Больных животных изолируют, лечат групповыми или индивидуальными методами или (если лечение нецелесообразно) сдают на убой на санитарную бойню.
Ветеринарно-санитарную оценку мяса и мясопродуктов от больных животных проводят в соответствии с действующими правилами ветсанэк-спертизы. Молоко от больных животных пастеризуют, от здоровых — выпускают без ограничений. Трупы утилизируют одним из общепринятых способов.
Ограничения с хозяйства снимают через 4 мес после последнего случая выздоровления, падежа или убоя больных животных и проведения заключительных мероприятий, предусмотренных инструкцией.
Меры по охране людей от некробактериоза.Необходимо помнить, что некробактериоз — зоонозная инфекция, которой могут, хотя и редко, заражаться люди. Поэтому персонал ферм должен быть ознакомлен с мерами безопасности при работе с больными животными. В производственных помещениях необходимо иметь медицинские аптечки. При работе с больным скотом нужно соблюдать правила личной гигиены. При ранах, травмах и т.д. обрабатывают указанные места имеющимися в наличии средствами из аптечек. В случае подозрения в заболевании людей их необходимо направить к врачу.
Контрольные вопросы и задания.1.Дайте характеристику возбудителя и условий, способствующих возникновению болезни. 2. Каковы формы клинического проявления некро-бактериоза у разных видов животных? 3. Какие мероприятия необходимо проводить в благополучном хозяйстве с целью недопущения болезни? 4. Определите место специфической профилактики болезни в системе оздоровительных мероприятий при некробактериозе. 5. Перечислите средства и укажите режим их применения при проведении химиопрофилак-тики и химиотерапии (ножные ванны) при некробактериозе.
ПСЕВДОТУБЕРКУЛЕЗ
Псевдотуберкулез (лат. — Caseous lymphadenitis, Pseudotuberculosis; ка-зеозный лимфаденит) — хроническая зоонозная болезнь животных различных видов, но в основном овец и коз, характеризующаяся образованием в лимфатических узлах, легких, печени и других органах и тканях специфических гнойно-некротических очагов, развитием кахексии и заканчивающаяся преждевременной выбраковкой или гибелью животного (см. цветную вклейку).
Историческая справка, распространение, степень опасности и ущерб.Термин «псевдотуберкулез» в 1885 г. ввел Эберт для обозначения болезни животных, у которых в органах находили бугорки, сходные по внешнему виду с туберкулезными. Возбудитель С. pseudotuberculosis впервые описан Э. Нокаром (1888), который обнаружил его у быка с лимфангитом. В разное время его относили к различным группам бактерий, впоследствии — к роду Corynebacterium, а затем Actynomices. Данное заболевание отличается от псевдотуберкулеза, вызываемого Y. pseudotuberculosis (см. Иерсиниозы).
Болезнь распространена во многих странах мира с интенсивным овцеводством и наносит существенный экономический ущерб, который складывается из потерь от гибели овец (60 %), утилизации пораженных туш, органов и тканей при убое животных на мясокомбинатах (10%), недополучения шерсти (28,7 %) и недополучения приплода (1,3 %).
Возбудитель болезни.Возбудитель псевдотуберкулеза — Corynebacterium pseudotuberculosis — полиморфные неподвижные неспорообразующие палочки, овоиды, реже кокки, неравномерно, часто биполярно окрашивающиеся анилиновыми красками, в основном грамположительные. В мазках-отпечатках с гнойного содержимого очага клетки микроорганизма чаще располагаются кучками, а иногда одиночно.
Возбудитель умеренно растет на обычных питательных средах. Оптимальными для его выделения служат кровяной теллуритовый агар (КТА) и сывороточно-теллуритовый агар (СТА).
С. pseudotuberculosis слабоустойчив к температурным факторам —в суспензии гнойного материала микроорганизмы погибают в течение 20 мин при температуре 55 °С; 4...5 мин — при 58 °С; 1 мин —при 60 °С. Весьма устойчивы к высыханию, длительно сохраняются в мясе, фекалиях, гное, почве. Сохраняют жизнеспособность в сене до 180 сут, в подстилке и воде — до 60 сут. На поверхности объектов продолжительность жизни микроорганизма уменьшается пропорционально повышению температуры окружающей среды.
Возбудитель инфекции чувствителен к хлорамину, феносмолину, глу-таровому альдегиду; менее чувствителен к формалину, щелочам, хлорной извести, лизолу; 2,5%-ный раствор карболовой кислоты и 0,25%-ный раствор формальдегида убивают их за 1...6мин. По устойчивости к этим средствам микроб занимает промежуточное положение между Е. coli и S. aureus.
Микробы чувствительны к пенициллину, тетрациклину и сульфаниламидным препаратам. Из антибиотиков наиболее эффективны гарамицин, этоний, терапсутан, грамицидин С, цефперазон, фосфомицин; из макролидов — тилан.
Эпизоотология.Вестественных условиях к возбудителю псевдотуберкулеза наиболее восприимчивы овцы и козы, менее — лошади, крупный рогатый скот, буйволы, свиньи, верблюды, олени, обезьяны, кролики, морские свинки, крысы, мыши, ежи и другие животные; невосприимчивы куры и голуби. Зарегистрированы случаи заболевания человека.
Источником возбудителя инфекции служат больные животные. Распространение возбудителя инфекции в ранее благополучных по казеозно-му лимфадениту хозяйствах связано с приобретением и введением в стада больных животных. Во внешнюю среду возбудитель выделяется с гнойным содержимым вскрывшихся абсцессов лимфатических узлов, подкожных и внутримышечных абсцессов, а также истечениями из носа и испражнениями. Длительность выделения гнойного содержимого абсцесса до заживления свищевого отверстия может колебаться от 9 до 40 дней.
Заражение происходит через поврежденную кожу (при стрижке, кастрации, укусах и ранениях, при купании овец в противопаразитарных ваннах и т. д.), а также алиментарным, аэрогенным путями, через пуповину, инфицированные объекты внешней среды, которые представляют собой важный фактор в эпизоотическом процессе.
Болезнь проявляется спорадически или в виде эпизоотии. С основным способом заражения (через поврежденную кожу) связана летняя сезонность заболевания овец, в основном в июле—августе, спустя 1,5...2мес после стрижки. К началу зимы заболеваемость резко снижается до 1,5...5 %. Ввиду истощения часть животных выбраковывают, а у вновь заразившихся в период последней стрижки болезнь переходит в хроническое течение. В овцеводческих хозяйствах нашей страны псевдотуберкулез распространен довольно широко: при убое овец, поступающих на мясокомбинат из ряда областей, установлена пораженность 7,25 % туш. Погибают около 10... 12 % заболевших животных.
Патогенез.Проникнув алиментарным или аэрогенным путем, через поврежденную кожу или пуповину, бактерии оседают в регионарных лимфатических узлах или разносятся током крови по всем тканям и органам, вызывая септицемию.
В патогенезе инфекции существенное значение имеют два фактора: 1) высокое содержание липида в оболочке возбудителя, позволяющее ему противостоять воздействию ферментов и существовать в качестве факультативного внутриклеточного паразита, в частности в макрофагах; 2) образование экзотоксина, действующего на стенки кровеносных сосудов.
В результате пиогенного и токсического действия возбудителя на организм происходит гнойное воспаление лимфатических узлов, появляются гнойно-некротические фокусы в органах, нарушается кровообращение, поражается центральная нервная система. Гибель животных происходит в результате асфиксии, сердечной недостаточности и кахексии.
Течение и клиническое проявление.Инкубационный период у овец в естественных условиях варьируется от 10...20 сут до 1...2 мес, а иногда до 6...9 мес. Болезнь характеризуется хроническим течением и может длиться от нескольких месяцев до 2...3 лет. Животное в результате болезни либо погибает от генерализованной инфекции и истощения, либо выздоравливает.
Болезнь протекает в четырех формах: лимфаденитной, висцеральной, генитальной и генерализованной.
Лимфаденитная форма характеризуется поражением поверхностных лимфатических узлов, устанавливаемым пальпацией. При висцеральной форме в лимфатических узлах и паренхиматозных органах образуются гнойно-некротические инкапсулированные очаги, специфические клинические признаки отсутствуют. Гениталъная форма характеризуется поражением половых органов, а генерализованная — появлением гнойно-не-кротических очагов в лимфатических узлах, внутренних органах и других тканях.
При лимфаденитной форме поражаются, как правило, поверхностные шейные лимфатические узлы, которые чаще травмируются при стрижке. Клинически инфекция может сопровождаться рядом неспецифических для данной болезни признаков: некоординированными движениями (в случае сильного увеличения шейных или паховых лимфатических узлов; «вертячкой» (при локализации очагов в головном мозге); хронической тимпанней; орхитами или орхиэпидидимитами у баранов; маститами у овцематок и др.
При поражении легких лишь в последней стадии инфекционного процесса появляются симптомы бронхопневмонии, наступает истощение. Пораженное вымя опухает, приобретает бугристый вид. У ягнят чаще обнаруживают воспаление пуповины и суставов. При генерализованной (септической) форме отмечают депрессию, повышение температуры тела. Развиваются интоксикация, анемия, животные погибают через 3...5 нед после начала заболевания.
Патологоанатомические признаки.Трупы животных обычно истощены. Патологоанатомические изменения характеризуются образованием в пораженных органах инкапсулированных очагов размером от горошины до кулака, содержащих гнойно-некротическую массу зеленовато-желтого цвета, творожистой или сметанообразной консистенции, с многослойной капсулой, поскольку увеличение очага происходит за счет некроза и гнойного расплавления капсулы с одновременным формированием по периферии очага новой капсулы. В псевдотуберкулезных очагах в отличие от туберкулезных не наблюдается обызвествления, капсула имеет гладкую внутреннюю поверхность.
Диагностика и дифференциальная диагностика.Материалом для исследования служат специфические инкапсулированные гнойно-некротиче-ские очаги в лимфатических узлах, органах и тканях.
Диагноз на казеозный лимфаденит овец ставится на основании эпизо-отологических, клинических, патологоанатомических исследований и подтверждается результатами лабораторных исследований — бактериологического и биологического. Мыши, кролики и морские свинки, зараженные патматериалом, погибают через 2...5сут. При вскрытии павших лабораторных животных наблюдают характерные казеозные узелки во внутренних органах и брюшине.
Иммунологические методы диагностики (серологический и аллергический) пока не вышли за рамки экспериментов.
При дифференциальной диагностике казеозный лимфаденит следует отличать от туберкулеза, актиномикоза, лейкоза, не-кробактериоза и стрептококкоза, у лошадей также от сапа и эпизоотического лимфангита.
Иммунитет, специфическая профилактика.Иммунитет окончательно не изучен. За рубежом (в частности, в Австралии) для иммунизации овец применяют анатоксин и анатоксин-бактериальные вакцины, которые создают определенный иммунитет — уменьшается образование абсцессов, но полной защиты от заболевания не формируется.
Профилактика.С целью недопущения возникновения и распространения болезни разрешается ввозить животных и корма только из благополучных по псевдотуберкулезу хозяйств. Вновь поступивших животных ка-рантинируют. В животноводческих помещениях систематически проводят дератизацию и дезинфекцию. Особое внимание уделяют созданию зоогигиенических условий кормления и содержания животных. Устраняют причины травматизма животных при стрижке овец. Обрезание пуповины, хвостов, кастрацию следует выполнять с соблюдением условий асептики и антисептики. При стрижке овец проводят дезинфекцию рук стригалей и лезвий стригальных машинок после обработки каждой овцы. Нанесенные в процессе стрижки раны, царапины, ссадины обрабатывают антисептическими и противопаразитарными препаратами.
Лечение.Одиночные поверхностные абсцессы рекомендуется вскрывать и удалять гной. Внутримышечно вводят антибиотики широкого спектра действия, внутрь — сульфаниламидные препараты. В целом, особенно при поражении внутренних органов, лечение разработано слабо и нецелесообразно из-за малой эффективности.
Меры борьбы.При установлении диагноза в неблагополучном хозяйстве вводятся ограничительные мероприятия. Организуют систематические (2 раза в месяц) клинические осмотры животных, больных изолируют и сдают на убой с последующим проведением комплекса ветеринарно-са-нитарных и организационно-хозяйственных мероприятий.
При оздоровлении неблагополучного по казеозному лимфадениту овец хозяйства следует проводить клинико-аллергические исследования животных 2 раза в год до получения отрицательного результата в течение 2 лет подряд и при условии отсутствия специфических поражений на убое животных.
Овец, имеющих вскрывшиеся абсцессы лимфатических узлов или подкожные и внутримышечные вскрывшиеся абсцессы в различных участках тела, следует незамедлительно подвергнуть убою в хозяйстве, остальных, выявленных при первом и втором исследованиях, отправлять для убоя на мясокомбинат. В первую очередь пускать в стрижку молодняк, а затем те отары, в которых при исследовании выявляли меньше больных животных. Противопаразитарное купание в ваннах в течение 1 мес после стрижки целесообразно заменить опрыскиванием свежеприготовленными растворами, не бывшими в употреблении.
В неблагополучных хозяйствах необходимо проводить очистку и дезинфекцию кошар и выгульных площадок 2 раза в год: перед окотом и сразу после выгона животных на пастбища. Помещения, предназначенные для содержания овец остальных половозрастных групп, следует подвергнуть очистке и дезинфекции сразу после выгона животных на пастбище. Кроме того, обязательны дератизация и биотермическое обеззараживание навоза. Для дезинфекции используют химические средства в тех же концентрациях, как это предусмотрено мерами борьбы и профилактики туберкулеза.
Ветеринарно-санитарную экспертизу туш проводят в порядке, предусмотренном Правилами ветеринарно-санитарного осмотра убойных животных и ветеринарно-санитарной экспертизы мяса и мясных продуктов.
Тощие туши при любой форме поражения органов и тканей, а также туши независимо от состояния упитанности, головы, внутренние органы, в том числе и кишечник, при генерализованном процессе с поражением органов грудной и брюшной полостей направляют на утилизацию. Туши нормальной упитанности с висцеральной формой поражения и отсутствием изменений в скелетных лимфатических узлах и мускулатуре используют в зависимости от результатов бактериологического исследования. Туши нормальной упитанности с поражением отдельных скелетных лимфатических узлов после зачистки последних направляют на промышленную переработку.
Для профилактики псевдотуберкулеза человека следует строго соблюдать меры личной профилактики при уходе за животными и правила защиты продуктов питания от грызунов.
Контрольные вопросы и задания.1. Каковы эпизоотологические особенности псевдотуберкулеза? 2. Охарактеризуйте патологоанатомические изменения и назовите основные методы лабораторной диагностики. 3. Какие средства и в каких случаях используют для общего и местного лечения? 4. Перечислите основные направления профилактической работы.
ТУЛЯРЕМИЯ
Туляремия (лат. — Tularemia; англ. — Tularaemia) — природно-очаговая, трансмиссивная инфекционная болезнь млекопитающих животных многих видов, птиц и человека, проявляющаяся септицемией, лихорадкой, поражением слизистых оболочек верхних дыхательных путей и кишечника, увеличением и творожистым перерождением регионарных лимфатических узлов (лимфаденитами), появлением воспалительно-некротических фокусов в печени, селезенке и легких, исхуданием, маститами, абортами, поражением нервной системы и параличами.
Историческая справка, распространение, степень опасности и ущерб.Впервые заболевание было обнаружено в 1908 г. в графстве Туляре (Калифорния, США) у грызунов. Мак-Коу и Чепин (1911) первыми выделили культуру возбудителя болезни. Затем в том же штате США болезнь обнаружили у людей и овец (1921). Э. Френсис предложил назвать ее туляремией. Туляремия регистрируется в Северной Америке, Японии, разных странах Европы, Азии и Африки. Болезнь распространена преимущественно в ландшафтах умеренного климатического пояса Северного полушария. В нашей стране ее впервые зарегистрировали в 1921 г. Экономический, ущерб, причиняемый туляремией животноводству, в целом незначительный, так как у сельскохозяйственных животных клинически выраженная болезнь встречается редко. Однако больших затрат требует проведение противотуляремийных мероприятий.
Возбудитель болезни.Возбудитель туляремии — Francisella tularensis. Внутри вида F. tularensis по географическому распространению выделяются три подвида: неарктический, или американский (F. t. nearctica), среднеазиатский (F. t. mediasiatica) и голарктический, или европейско-азиатский, палеарктический (F. t. holarctica). Последний, в свою очередь, включает три биоварианта. На территории Российской Федерации распространен голарктический подвид F. tularensis subsp. holarctica (с двумя биоварами I Егу^ и II EryR).
В организме животных микроорганизм обнаруживается в форме коротких тонких палочек, спор не образует, имеет капсулу, неподвижен. Культивируется только в аэробных условиях на специальных жидких или твердых питательных средах (в МПБ с цистеином и глюкозой, на свернувшейся сыворотке, МПА с цистеином и кровью, среде с желтком куриного яйца и др.), а также в 14-дневных куриных эмбрионах, вызывая их гибель через 72...120 ч после заражения.
Вирулентные разновидности содержат О-, Н-, V-антигены, а авиру-лентные — только О-антиген.
Возбудитель туляремии проявляет значительную устойчвость во внешней среде, особенно при низких температурах, но вместе с тем весьма чувствителен к различным физическим (солнечные, ультрафиолетовые лучи, ионизирующая радиация, высокая температура) и химическим воздействиям.
Эпизоотология.К туляремии восприимчивы 125 видов позвоночных и 101 вид беспозвоночных животных. В естественных условиях туляремией болеют главным образом зайцы, дикие кролики, мыши, водяные крысы, ондатры, бобры, хомяки и бурундуки. Отмечались случаи заболевания птиц различных видов. Природные очаги могут быть активными в течение 50 лет и более. Из сельскохозяйственных животных к возбудителю туляремии наиболее чувствительны и могут заболевать с клинически выраженными признаками болезни ягнята и поросята в возрасте до 2...4 мес, крупный рогатый скот, лошади и ослы. Восприимчивы к заражению также буйволы, верблюды, северные олени и кролики. Взрослые овцы устойчивее молодняка, а козы обладают более высокой резистентностью по сравнению с овцами. Из домашних птиц наиболее восприимчивы куры (особенно цыплята). Индейки, утки и гуси проявляют высокую устойчивость к заражению. Собаки и кошки маловосприимчивы к возбудителю. Из лабораторных животных наиболее восприимчивы морские свинки и белые мыши.
Основной источник возбудителя — больные животные. Резервуаром его в окружающей среде служат популяции перечисленных выше видов диких животных, а факторами передачи — кровососущие насекомые, инфицированные водоисточники, корма и почва.
Заражение сельскохозяйственных и домашних животных при включении их в эпизоотический процесс, протекающий среди диких животных, происходит в основном алиментарным, аэрогенным и трансмиссивным путями. Бактерии могут проникать в организм даже через неповрежденные кожные покровы, конъюнктиву и слизистые оболочки органов дыхания. Возможна внутриутробная передача возбудителя. Собаки заражаются обычно при поедании инфицированных тушек зайцев и кроликов (объектов охоты), а кошки, как и свиньи, — при поедании трупов крыс и мышей.
Из-за преимущественно латентного (бессимптомного) проявления болезни, незначительного обсеменения органов, отсутствия активного бактериовыделения сельскохозяйственные животные не участвуют в кругообращении возбудителя болезни, следовательно, нет их взаимного перезаражения внутри стада.
Вспышки туляремии наблюдают как в весенне-летний (пастбищный), так и в осенне-зимний (стойловый) период, что связано соответственно с повышенной активностью кровососущих насекомых и более интенсивной миграцией грызунов в животноводческие помещения, места хранения кормов в определенные сезоны года.
Патогенез.Попав в организм животного с кормом, водой, воздухом или при укусах кровососущими членистоногими и грызунами, возбудитель начинает размножаться в месте внедрения. Затем по лимфатическим путям заносится в регионарные лимфатические узлы, где, продолжая размножаться, вызывает гнойно-воспалительный процесс. Этот процесс сопровождается значительным увеличением размера лимфатических узлов, их затвердением, а затем размягчением и вскрытием. Окружающая ткань гиперемирована и отечна. Из пораженных узлов микробы довольно быстро проникают в кровяное русло и с током крови (бактериемия) разносятся по всему организму, оседая в других лимфатических узлах, селезенке, печени, легких и т. д., вызывая образование новых гнойничков и повреждения клеток паренхимы (развивается септицемия). Гибель животных наступает от интоксикации, когда концентрация бактерий в крови достигает терминальной фазы.
Течение и клиническое проявление.Подозрение на туляремию диких животных обычно вызывают участившиеся случаи падежа крыс и мышей. Заболевшие зайцы, дикие кролики и белки теряют естественную боязливость перед человеком, не спасаются бегством и позволяют легко поймать себя.
Инкубационный период при туляремии у сельскохозяйственных животных (овца, коза, свинья, лошадь) длится от 4 до 12 сут. В зависимости от вида, породы и возраста животных болезнь может протекать остро, по-достро или хронически, проявляться в типичной или атипичной (стертой, латентной, бессимптомной, иннапарантной) форме.
У овец при остром течении обычно наблюдается угнетенное состояние: взрослые овцы и ягнята стоят с опущенной головой либо лежат, слабо реагируя на внешние раздражители. При пастьбе отстают от стада. Походка шаткая, пульс ускорен (до 160 уд/мин), дыхание учащено (до 96 в 1 мин). Температура тела повышается до 40,5...41 °С. На таком уровне она держится 2...3 дня, затем снижается до нормы и повышается вновь на 0,5...0,6°С.
У больных ягнят отмечают расслабленность и парез задних конечностей, диарею и бледность слизистых оболочек (анемия вследствие снижения концентрации гемоглобина до 40...30 г/л при норме 70...80 г/л), катаральный конъюнктивит и ринит, сопровождающийся серозно-слизистым выделением из носа. Нижнечелюстные и предлопаточные лимфатические узлы увеличены, плотные, болезненные. При прогрессировании заболевания кроме указанных симптомов наблюдаются резкое беспокойство и чрезвычайная возбужденность. В этот период у некоторых животных появляются параличи, затем наступает коматозное состояние и больные в течение ближайших часов погибают. Болезнь продолжается 8... 15 дней. Заболеваемость ягнят составляет 10...50 %, а летальность — 30 %.
Туляремия у взрослых свиней чаще протекает скрыто. У поросят 2...6-месячного возраста после инкубационного периода продолжительностью 1...7 дней болезнь проявляется повышением температуры тела до 42 "С, отказом от корма, угнетением, учащенным дыханием брюшного типа и кашлем. Наблюдается обильное потоотделение, вследствие чего кожа становится грязной и покрывается корками. Лимфатические узлы увеличены. Высокая температура тела удерживается 7...10 дней, и, если нет осложнений со стороны органов дыхания, начинается медленное выздоровление. В противном случае у больных животных отмечают прогрессирующее исхудание. Большинство из них погибают.
У крупного рогатого скота болезнь в большинстве случаев протекает без видимых клинических признаков (бессимптомно) и выявляется только серологическими методами исследования. В отдельных случаях у больных коров отмечают кратковременную лихорадку, увеличение лимфатических узлов и маститы. У беременных животных возможны аборты (через 50 дней после заражения). Общее состояние и аппетит остаются без изменений. Описаны случаи проявления болезни в форме параличей конечностей со смертельным исходом.
У буйволов при экспериментальном заражении наблюдали потерю аппетита, озноб, кашель, учащенное дыхание и увеличение регионарных лимфатических узлов.
У верблюдов основными клиническими признаками болезни являются озноб, кашель, значительная лихорадка, учащенное дыхание, увеличение подкожных лимфатических узлов и потеря упитанности.
При туляремийной инфекции у лошадей наблюдаются легкие и бессимптомные формы болезни, выявляемые аллергическими и серологическими исследованиями. В условиях естественного заражения туляремия у кобыл обычно проявляется массовыми абортами на 4...5-м месяце жеребости без каких-либо последующих осложнений. Температура тела остается нормальной. У ослов температура тела повышается на 1...2 °С и сохраняется на таком уровне в течение 2 нед. Наблюдаются анорексия и истощение.
Взрослые куры, фазаны, голуби чаще переболевают бессимптомно. В естественных условиях у молодых кур наблюдают снижение упитанности, появление воспалительных фокусов и скопление казеозных масс в области корня языка и глотки.
У домашних кроликов болезнь часто протекает бессимптомно (скрыто), проявляется нетипично и по клиническим признакам может быть схожа со стафилококкозом, псевдотуберкулезом и хроническим пастереллезом. В типичных случаях у них отмечают ринит, абсцессы подкожных лимфатических узлов и исхудание. Болезнь может длиться от 5...6 дней до 1 мес и больше. Большинство животных погибают.
Туляремийная инфекция у собак протекает с чрезвычайно разнообразными клиническими признаками. У заболевших животных отмечают угнетенное состояние (они вялые, прячутся в тень, лежат неподвижно), потерю аппетита, резкое исхудание, слизисто-гнойные конъюнктивиты. Характерный признак для больных собак — увеличение паховых, подколенных и нижнечелюстных лимфатических узлов. Отмечаются парезы и параличи задних конечностей. Иногда болезнь сопровождается признаками сильных расстройств функции желудочно-кишечного тракта. К концу болезни появляются резкая слабость, упадок сердечной деятельности, а также выраженная анемия слизистых оболочек. У кошек наблюдаются дряблость и опухание регионарных лимфоузлов головы и шеи, рвота, истощение и смерть.
Патологоанатомические признаки.Трупы павших животных истощены. Кожа в подмышечной области изъязвлена и некротизирована. Под кожей и в подкожной клетчатке различных частей тела обнаруживают уплотненные участки с кровоизлияниями и очагами некроза. Нижнечелюстные, заглоточные, предлопаточные и подмышечные (а при затяжном течении и внутренние) лимфатические узлы увеличены и гнойно воспалены. Слизистая оболочка носа отечна и гиперемирована. Глотка гиперемирована; у корня языка и в миндалинах казеозно-гнойные пробки. У ягнят и поросят, кроме того, находят фибринозный плеврит и очаговую серозно-фиб-ринозную пневмонию, застойную гиперемию и некротические очаги в печени. Селезенка набухшая, ее пульпа на разрезе имеет темно-красный цвет и серозно-желтые узелки. На эпикарде и надпочечниках точечные кровоизлияния. В целом создается общая картина сепсиса.
Патологоанатомические признаки у грызунов сходны с изменениями, наблюдаемыми при псевдотуберкулезе.
Диагностика и дифференциальная диагностика.Подозрение на туляремию возникает при наличии этой болезни у грызунов (массовый падеж), заболеваниях сельскохозяйственных и домашних животных, а также человека. Диагноз ставят на основании анализа эпизоотологических, клинических, патологоанатомических данных с учетом результатов бактериологического, серологического (РА, РП, РИГА, РН) и аллергического (внутрикожное введение тулярина) исследований. Для определения антигена в трупах животных применяют антительный эритроцитарный ди-агностикум.
Для бактериологического исследования в ветеринарную лабораторию направляют трупы грызунов и мелких животных целиком, а от трупов крупных животных — печень, почки, селезенку, сердце, пораженные лимфатические узлы. В ветеринарной лаборатории проводят бактериоскопию, делают высевы из патматериала с последующей идентификацией выделенных культур по культурально-морфологическим, биохимическим и антигенным свойствам.
При биопробе выделенной культурой, суспензией из кусочков органов и лимфатических узлов заражают морских свинок или белых мышей и в случае необходимости исследуют материал в реакции преципитации. У экспериментально зараженных при биопробе морских свинок (гибель которых отмечают через 2...3 сут) патогномоничными изменениями считают воспаление и образование язв в месте введения биоматериала (или культуры возбудителя), нагноение регионарных лимфатических узлов, увеличение селезенки и печени, узелковые и очаговые поражения в легких. Белые мыши погибают на 3...4-Й день после заражения. Диагностическими признаками у них являются глинистый цвет печени, увеличение селезенки с узелками серо-белого цвета.
По результатам лабораторных исследований диагноз считается установленным:
при выделении культуры F. tularensis из присланного патологического материала;
при положительной биопробе с характерными для туляремии изменениями в органах и последующим выделением из них чистой культуры.
При дифференциальной диагностике туляремию следует отличать от анаплазмоза, псевдотуберкулеза, туберкулеза, парату-беркулеза, бруцеллеза и кокцидиоза (эймериоза) путем проведения бактериологических, серологических и аллергических исследований.
Иммунитет, специфическая профилактика.После переболевания у животного вырабатывается напряженный иммунитет. В крови животных-ре-конвалесцентов обнаруживают антитела, возникает сенсибилизация организма. Предложенная для иммунизации людей против туляремии живая вакцина при введении животным оказалась слабоиммуногенной, поэтому вакцинацию животных не проводят.
Профилактика.Всистеме профилактических мероприятий одно из первых мест занимают меры по обезвреживанию источника возбудителя инфекции, факторов передачи и переносчиков возбудителя. Снижению численности иксодовых клещей способствуют изменение сроков (позднее начало) весеннего выпаса скота, сокращение площади естественных лугов, выпас скота на искусственных и культурных пастбищах, плановые или экстренные обработки заклещеванного скота.
Снижение численности грызунов достигается прессованием сена и соломы в тюки; качественной обработкой стогов сена и ометов соломы аммиаком, перевозкой кормов сразу после уборки урожая в хорошо оборудованные хранилища, в которые не могут проникнуть грызуны. Не рекомендуется устанавливать стога сена и ометы соломы по краям оврагов или опушкам леса.
Лечение.Специфические средства лечения не разработаны. Больным животным применяют антибиотики (стрептомицин, левомицетин, дигидрострептомицин, олететрин, тетрациклин, хлортетрациклин), сульфаниламидные и нитрофурановые препараты.
Меры борьбы.Больных животных изолируют и лечат. Убой больных и подозрительных по заболеванию животных на мясо, а также снятие с них шкур запрещены. В случае убоя больных животных туши вместе с органами и шкурой уничтожают. Продукты убоя, полученные от здоровых животных неблагополучного стада и загрязненные пометом грызунов, зачищают и направляют на изготовление вареных колбасных изделий (на местном предприятии).
Проводят систематическое уничтожение мышевидных грызунов и эктопаразитов, дезинфекцию помещений, водоисточников, загрязненных возбудителем. Для дезинфекции используют 5...10%-ные растворы лизола, 3...5%-ный раствор фенола, 5%-ные растворы хлорамина Б или ХБ, формальдегида и др.
Вывоз животных из неблагополучных хозяйств разрешается после исследования сывороток крови в реакции агглютинации и обработки против пастбищных клещей.
Меры по охране здоровья людей.Мероприятия по профилактике заболеваний людей на территории эпизоотического очага в соответствии с санитарными правилами предусматривают эпизоотолого-эпидемиологичес-кое обследование очага; порядок госпитализации и диспансерного наблюдения; иммунопрофилактику; контроль за состоянием противотуляре-мийного иммунитета и ознакомление местного населения с мерами профилактики инфекции при разных видах работ.
Контрольные вопросы и задания.1. Охарактеризуйте основных возбудителей и географическое распространение болезни. 2. Какие виды животных являются резервуаром возбудителей и что определяет природную очаговость туляремии? 3. Каковы отличительные особенности эпизоотического и эпидемического процессов при данной болезни? 4. Течение и формы клинического проявления туляремии у диких и сельскохозяйственных животных. 5. Какие меры необходимо принимать по ликвидации резервуаров возбудителей и недопущению заражения сельскохозяйственных животных в зонах стационарных эпизоотических туляремийных очагов?
МЕЛИОИДОЗ
Мелиоидоз (лат., англ. — Melioidosis; ложный сап) —редкая зоонозная септическая болезнь животных и человека, характеризующаяся септицемией, катарально-гнойным воспалением слизистых оболочек верхних дыхательных путей, образованием абсцессов в органах и тканях и высокой летальностью.
Историческая справка, распространение, степень опасности и ущерб.Болезнь, сходную с сапом, впервые обнаружил у людей и выделил возбудитель в 1911 г. в Бирме английский врач А. Уайтмор. Затем болезнь была зарегистрирована у морских свинок, кроликов, коров, собак и кошек в ряде стран Юго-Восточной Азии, а также у коров, овец и коз в Австралии. Болезнь ограниченно регистрируется в странах Юго-Восточной Азии, Австралии и островов Тихого океана, а также в Северной и Южной Америке. В России случаев мелиоидоза среди людей и животных не регистрировали. Экономический ущерб от мелиоидоза невелик из-за незначительного распространения болезни.
Возбудитель болезни.Возбудитель мелиоидоза — Pseudomonas pseudo-mallei — мелкая полиморфная, подвижная, с закругленными концами, грамотрицательная палочка, капсул и спор не образует. По биологическим свойствам и антигенному строению микроб близок к возбудителю сапа, в отличие от которого имеет жгутики на одном из полюсов. Возбудитель мелиоидоза — факультативный аэроб, растет на обычных питательных средах. Культуры P. pseudomallei при росте формируют колонии R- и S-типов, издают затхлый запах плесени и образуют токсины, вызывающие сенсибилизацию организма животных.
Возбудитель мелиоидоза устойчив к высушиванию, в почве сохраняется до 1 мес, в воде — 44 дня, в моче — 17 дней, в трупах грызунов — 8 дней, быстро гибнет при кипячении, при нагревании до 56 "С — через 10 мин. 1%-ный раствор фенола или 1%-ный раствор формальдегида обезвреживает бактерию через 24 ч, взвесь хлорной извести (3 % активного хлора) — через 5 ч.
Эпизоотология.К мелиоидозу восприимчивы овцы, козы, собаки, кошки, дикие грызуны, свиньи, крупный рогатый скот, лошади, обезьяны, кенгуру.
Источник возбудителя инфекции — больные животные, особенно грызуны, загрязняющие своими выделениями почву, воду, корма и пищевые продукты. В эпизоотических очагах болезни возбудитель обнаружен в воде рисовых полей и мелких водоемов. Бактерии выделяются больными животными с истечением из носа, с мочой и калом. Заражение происходит через желудочно-кишечный тракт, кожу и дыхательные пути. Собаки, кошки и свиньи заражаются при поедании трупов грызунов, погибших от мелиоидоза. Доказана возможность переноса возбудителя крысиными блохами и москитами, в организме которых он сохраняется до 50 дней и выделяется с калом. Эпизоотические вспышки болезни регистрируют среди диких грызунов, в вивариях у лабораторных животных и реже у собак, кошек, мелких жвачных, свиней. Спорадические случаи болезни описаны у лошадей и крупного рогатого скота.
Патогенез.Возбудитель болезни, проникнув в кровь через кожные покровы, органы дыхания или желудочно-кишечный тракт, заносится и локализуется во внутренних органах, где происходит его размножение. Микробы выделяют токсины, которые повреждают клетки и вызывают их некроз. В пораженных органах возникают мелкие некротические очажки, которые в дальнейшем подвергаются казеозному распаду, а также абсцессы в регионарных лимфатических узлах и мышцах. На коже и слизистых оболочках образуются мелкие узелки и гноящиеся язвы; развивается септикопиемия, и животное погибает.
Течение и клиническое проявление.Инкубационный период при мелио-идозе 3...10 дней. Течение болезни острое, подострое и хроническое. У больных грызунов, собак и кошек при остром и подостром течении наблюдают диарею, гнойный конъюнктивит, вагинит, ринит с образованием язв и нагноением лимфатических узлов. Заболевшие животные гибнут через 2...3 нед. При хроническом течении на коже образуются язвы с неровными краями, развивается кахексия.
У лошадей, крупного рогатого скота и буйволов болезнь протекает доброкачественно, на месте проникновения возбудителя образуется флегмона, наблюдаются кратковременная лихорадка и гнойное выделение из носа, реже сепсис, абсцессы во внутренних органах.
У овец и коз отмечают кашель, истечение из носа, а также полиартрит, нагноение предлопаточных лимфатических узлов, реже симптомы со стороны нервной системы.
У свиней поражаются заглоточные лимфатические узлы, а также развиваются абсцессы во внутренних органах.
Патологоанатомические признаки.Трупы павших животных обычно истощены. При вскрытии во внутренних органах обнаруживают характерные для мелиоидоза казеозные очаги. Печень, селезенка, почки, регионарные лимфатические узлы увеличены, на разрезе усеяны многочисленными узелками и абсцессами желтоватого цвета разной формы и величины. Аналогичные изменения могут наблюдаться в легких, подкожной клетчатке, мышцах, костях, а также в стенках мочевого и желчного пузырей. На слизистой оболочке кишечника обнаруживают множество язв.
Диагностика и дифференциальная диагностика.Диагноз устанавливают на основании анализа эпизоотологических, клинических и патологоана-томических данных с обязательным проведением лабораторных исследований (бактериологических и биопробы). При бактериологическом исследовании выделяют и идентифицируют культуру возбудителя. Из лабораторных животных к возбудителю восприимчивы морские свинки, кролики, белые крысы и мыши. Биопробу проводят на морских свинках. При наличии в патматериале возбудителя мелиоидоза на месте инъекции суспензии развивается флегмозное воспаление, через 2...3 дня — некроз тканей с образованием язвы и нагноением регионарных лимфатических узлов. Через 15...21 день морские свинки погибают. При хроническом течении болезни за рубежом применяют внутрикожную аллергическую пробу.
Мелиоидоз необходимо дифференцировать от сапа, эпизоотического лимфангита, стафилококкоза, стрептококкоза путем проведения бактериологических, серологических и аллергических (маллеинизация) исследований.
Иммунитет, специфическая профилактика.Иммунитет изучен недостаточно. Известно, что в крови больных животных обнаруживаются антитела, а в процессе переболевания развивается аллергическое состояние (ГЧЗТ). В США создана вакцина для иммунизации животных и человека. В других странах специфическая профилактика и терапия не разработаны.
Профилактика.Для предупреждения мелиоидоза в неблагополучных странах и регионах необходимо вести систематическую борьбу с грызунами, служащими основными резервуарами возбудителя в природе, и проводить диагностику при подозрительных случаях.
Лечение.Лечение больных животных нецелесообразно.
Меры борьбы.Больных животных убивают, соблюдая меры личной профилактики, трупы сжигают. При подозрении на мелиоидоз убой животных на мясо запрещен. В неблагополучных хозяйствах проводят дезинфекцию, дезинсекцию и дератизацию. О появлении болезни ставят в известность медицинскую службу.
Меры по охране здоровья людей при мелиоидозе.Источником заражения человека и резервуаром возбудителя в природе служат дикие грызуны и восприимчивые к болезни домашние животные. Возбудитель передается через пищевые продукты и воду, загрязненные выделениями больных ме-лиоидозом животных, а также воздушно-капельным путем. Переносчики возбудителя — крысиные блохи и москиты. Заражение происходит через поврежденную кожу, алиментарно и аэрогенно. Различают септическую, септикопиемическую и локальную формы болезни. Чаще всего поражаются легкие, почки, печень, мочевой пузырь. Появляются кожные высыпания, желтуха, и образуются абсцессы. В целях профилактики болезни необходимо проведение общегигиенических мероприятий в местностях, неблагополучных по мелиоидозу. Проводят дезинфекцию, дезинсекцию, дератизацию. Обеспечивают охрану пищевых продуктов, продовольственных складов, водоисточников от проникновения грызунов. Больных людей госпитализируют и лечат.
Контрольные вопросы и задания.1. Каковы территориальное распространение и эпизоо-тологические особенности болезни? 2. Когда диагноз на мелиоидоз считают установленным? 3. По каким данным можно отличить мелиоидоз от сапа? 4. Представляет ли мелиоидоз угрозу для здоровья человека? 5. Перечислите основные меры профилактики этой болезни и их направления.
САЛЬМОНЕЛЛЕЗЫ
Сальмонеллезы (лат., англ. — Salmonellosis; паратиф) — большая группа зоонозных болезней преимущественно сельскохозяйственных животных, характеризующихся у молодняка при остром течении лихорадкой, септицемией, токсикозом и диареей, а при подостром и хроническом — пневмонией и артритами; у взрослых самок — абортами; у людей протекает в виде пищевых токсикоинфекций (см. цв. вклейку).
Историческая справка, распространение, степень опасности и ущерб.Впервые сальмонелл (S. choleraesuis) из трупов свиней выделили в 1885 г. американские ученые Сальмон и Смит. В дальнейшем, в конце XIX в., аналогичные бактерии были изолированы от телят, мышей, крыс, цыплят и кур, из абортированных плодов кобыл. Ранее эти болезни были описаны под названием «паратифы». Международное общество микробиологов в 1934 г. рекомендовало именовать бактерии этой группы сальмонеллами (в честь первооткрывателя Сальмо-на), а болезни, вызываемые ими, — сальмонеллезами. В нашей стране сальмонеллез впервые был установлен в конце 20-х годов прошлого века у телят, овец, свиней, а затем и у других животных.
В настоящее время сальмонеллез широко распространен во многих странах мира, занимает большой удельный вес среди инфекционных болезней и представляет собой крупную ветеринарную и медико-биологическую проблему, поскольку очень велика опасность заражения сальмонеллезом человека от больных животных и через пищевые продукты.
Ущерб, причиняемый сальмонеллезами, очень высок и складывается из убытков, причиняемых падежом молодняка, отставанием в росте и развитии переболевших животных, а также из расходов, связанных с организацией профилактических и лечебных мероприятий.
Возбудители болезни.Бактерии рода Salmonella, отнесенные к семейству энтеробактерий, в настоящее время объединяют более 2300 серова-ров, разделенных на 52 серогруппы, большинство из которых имеют самостоятельные названия. Патогенны для животных и человека. Основные возбудители сальмонеллеза животных относятся к серогруппам В, С и D. Перечень основных и редко встречающихся возбудителей сальмонеллеза животных приведен в таблице 1.6.
Дата добавления: 2016-06-24; просмотров: 663;
