Укуси комах і павукоподібних
Укуси комах можуть бути дуже болючими, призводити до розвитку алергічної реакції, запалення і зараження місця укусу. Крім того, існує небезпека передачі трансмісивних інфекцій (малярія, кліщовий енцефаліт тощо). При неправильному наданні медичної допомоги, деякі укуси можуть призвести до серйозних наслідків, смерті потерпілого. При відсутності алергічної реакції процес надання медичної допомоги дуже простий. У будь-якому випадку слід прагнути звернутися по допомогу до медичного працівника. Дуже важливо, особливо у випадку виникнення алергічної реакції, правильно установити вид комахи, що нанесла укус.
8.4.1. Види комах та павуків
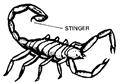
На земній кулі живе дуже багато видів комах та павуків, укуси яких можуть становити небезпеку для людини. Найбільш небезпечними представниками є: чорна вдова (рис. 8.4. а), тарантул (рис. 8.4. б), скорпіон (рис. 8.5. в), отруйні гусениці, бджоли, оси, багатоніжки, певні види жуків, мурахи, кліщі, комари. На новому місці дислокації необхідно провести виявлення комах, з укусами яких потенційно прийдеться мати справу.

| 
| 
|
| а) | б) | в) |
| Рис. 8.4. а) чорна вдова; б) тарантул; в) скорпіон |
8.4.2. Симптоми
Слід зазначити, що нижчеперелічені симптоми можуть реєструватися як окремо, так і в комбінації один з одним.
а). Легкі: біль, подразнення, набряк, жар у місці укусу, почервоніння, сверблячка. Найбільшу небезпеку становлять укуси в області повітропровідних органів (ротова порожнина, носоглотка і т.п.), які порушують функцію дихальної системи.
б). Серйозні. Токсична реакція виникає при одночасному укусі декількох комах. Окрім місцевих реакцій, при цьому підвищується температура, виникає головний біль, блювота, можуть бути судоми.
У гіперчутливих осіб, укуси бджіл, ос і мурах можуть призводити до розвитку виражених алергічних реакцій. Характерними симптомами є: сверблячка, слабкість, занепокоєння, проблеми з диханням, нудота, блювота, діарея. Дуже серйозні реакції (анафілактичний шок) можуть призвести до розвитку колапсу, шоку і навіть смерті. Отрута чорної вдови уражає нервову систему, викликає судоми м’язів, біль та напруження м’язів черевної стінки, порушення дихання, потовиділення, нудоту і блювоту. Укуси деяких павукоподібних можуть призводити до появи вираженого набряку місця ураження і навіть гангрени кінцівки.
8.4.3. Перша медична допомога
Існує ряд принципів надання першої медичної допомоги, яких слід дотримуватися при будь-якому укусі:
– заспокоїти потерпілого;
– у випадку наявності жала в місці укусу, його слід зіскребти нігтем або ножем. Дану процедуру необхідно здійснювати обережно, щоб уникнути розриву залози на кінці жала, що містить отруту;
– промити місце укусу мильною водою (також можна обробити антисептиком) з метою видалення слідів отрути та зменшення шансів попадання інфекції в рану;
– через ймовірний набряк місця укусу, зняти коштовності з кінцівок;
– у більшості випадків (при помірній і локалізованій реакції) необхідно прикласти пакет з льодом або холодний компрес до місця укусу, ввести антигістамінні препарати. Це допоможе зменшити набряк, відчуття болю, сповільнити поширення отрути. У разі потреби, слід звернутися по допомогою до кваліфікованого медичного персоналу;
– при більш виражених реакціях (сильна сверблячка, алергічні симптоми і т.д.) – заходи першої медичної допомоги аналогічні, як і при укусах змій (рис. 3).
– при виражених реакціях потрібно, по можливості, впіймати комаху, що укусила, з метою подальшої її ідентифікації;
Особи, які мають схильність до розвитку анафілактичних реакцій, повинні мати відповідні позначки (нашивка, жетон, значок і т.д.) та забезпечуватися необхідними медикаментами з інструкцією до їх застосування в окремих індивідуальних аптечках.
8.4.4. Запобіжні заходи
– використання репелентів з метою запобігання укусам комах через одяг; при значних фізичних навантаженнях їх слід використовувати кожні 2 години;
– штанини повинні бути заправлені у взуття, а одяг надійно прикривати тіло військовослужбовця (по можливості уникати оголених ділянок тіла);
– слід неухильно дотримуватись правил особистої гігієни з метою запобігання привабленню комах запахом поту;
– періодичні огляди військовослужбовцями відкритих частин тіла з метою виявлення кліщів та інших паразитів;
– щотижневе прання обмундирування.
8.4.5. Кліщовий енцефаліт
Небезпечне захворювання центральної нервової системи, що виникає внаслідок укусу інфікованого вірусом лісового кліща, нерідко закінчується летальним наслідком.
Далеко не кожний кліщ є вірусоносієм. Небезпечним вважається район, де 1% кліщів заражений енцефалітним вірусом.
Кліщі розташовуються, як правило, у стежок, по яким проходять тварини. Вони підстерігають свою жертву, сидячи на гілках чагарнику, високих сухих травах та деревах на висоті від 25 см до 1 м.
Протягом доби в умовах доброї погоди кліщі найбільш активні вранці і ввечері. Сильний дощ або жарка погода значно знижує небезпеку їх нападу.
Попавши на тіло людини, кліщ присмоктується біля волосистої частини голови, у вушних раковинах, на шиї, ключицях, в пахвових западинах, на грудях, руках, спині, попереку, паху. Укус кліща безболісний завдяки наявності в слині знеболюючої речовини.
Запобіжним заходом перед відправкою в регіони, де є природні кліщові осередки, слід вважати проведення протиенцефалітної вакцинації.
Дії при виявленні кліща. Кліщі, що присмокталися, підлягають негайному видаленню. При цьому забороняється відривати голову кліща і залишати її в тілі людині.
Існує два способи видалення комах, що присмокталися. Захвативши кліща пінцетом або пальцями, обгорненими в марлю, його витягують повільними, плавними рухами. При другому способі кліща обв’язують ниткою біля місця присмоктування (між основою головки і шкірою людини) і, розтягуючи кінці нитки в сторони, витягують із тіла. Руки і місце укусу необхідно продезинфікувати. Застосовувати речовини, що вбивають кліщів, недоцільно, так як при цьому ускладнюється їх витягування зі шкіри.
Особи, які не отримали протиенцефалітного щеплення до початку місії, повинні не пізніше трьох днів з моменту укусу кліща провести курс імунізації протиенцефалітним гамаглобуліном.
Симптоми кліщового енцефаліту. Після укусу зараженого кліща захворювання наступає в різні терміни – від 1-2 днів до 1-3 місяців. В зазначений скритий період можливі прояви слабкості, втрати апетиту, сонливості, підвищення температури до 37,2-37,4 С. Після цього наступає різкий початок захворювання у вигляді лихоманки, сильного болю в м’язах, інколи з судомами. На 2-3 день після початку захворювання виникають розлади центральної нервової системи, параліч м’язів, можливі зупинка дихання та смерть. Для оточуючих хворий на кліщовий енцефаліт загрози не являє.
Медична допомога полягає у якомога ранньому введенні внутрішньом’язово протиенцефалітного гамаглобуліну. Слід зазначити, що його введення через 7 днів після зараження втрачає сенс. Потерпілого негайно евакуюють на вищий рівень медичного забезпечення, при цьому слід пам’ятати, що транспортування, як правило, погіршує його стан. Тому, на великі відстані транспортування повинно здійснюватися авіаційним транспортом.
8.4.6. Малярія
Малярія – захворювання, що передається від людини людині через укус деяких видів комарів. Розрізняють триденну, чотириденну і тропічну малярію.
Симптоми. Інкубаційний період – від 6 до 31 дня, частіше 12. При триденній малярії хвороба триває від 7 до 11 місяців. Захворювання протікає у вигляді приступів лихоманки з ознобом і високої температури тіла, що повторюються при триденній малярії через 48 годин, при чотиреденній – через 72 години.
При тропічній малярії чіткого чергування приступів немає. Розвивається анемія.
Під час ознобу хворого потрібно добре укрити, обложити грілками. При півдищенні температури тіла покласти холод на голову, після потовиділення – тіло насухо обтерти.
У разі направлення миротворчих контингентів в регіони ендемічні щодо малярії, на основі досвіду, набутого в ході ряду миротворчих операцій, з метою запобігання захворювання на малярію рекомендується вживання мефлохіну за такою схемою: 250 мг щотижня починаючи за два тижні до приїзду в ендемічну країну і продовжуючи чотири тижні після повернення з відрядження. Для кінцевої профілактики малярії всім контингентам рекомендується вживати примахін щоденно по 15 мг в день протягом 14 діб починаючи від дня відправки додому.
8.5. Ураження рослинами
Деякі рослини при одному тільки дотику до їх листя або стебла можуть призвести до опіку шкіри з появою пухирів і навіть до ран та язв, що тяжко загоюються. Тому перед початком місії (завдання) необхідно ознайомитися з найбільш небезпечними представниками флори майбутнього місця дислокації, вжити відповідних превентивних заходів.
До отруйних рослин, що можуть призвести до опіку, відносяться: вех (цикута), напівкустарник вовче лико (лісний бузок), бульбоносний бутень, аконіти, крапива та ін.
Симптоми. Після контакту отруйних рослин з шкірними або слизовими покривами людини утворюються пухирі, що наповнені мутною рідиною. В подальшому пухирі лопаються, і виникають язви, що довго не загоюються та погано піддаються лікуванню.
Перша медична допомога. Зняти одяг та коштовності з ураженої кінцівки. Обмити місце ураження водою з милом, обробити місце опіку антисептиком, ввести антигістамінний препарат. В тяжких випадках потерпілого евакуюють на вищий рівень медичного забезпечення.
При менш тяжких симптомах (опіки крапивою) (почервоніння, набряк, сверблячка, висипка / поява пухирів, відчуття опіку, головний біль, підвищення температури) місце ураження промивають мильною водою, при цьому забороняється прикривати (бинтувати) місце ураження. При висипці на обличчі або статевих органах потерпілому варто звернутися за допомогою до медперсоналу.
Таблиця 8.2
| Укуси | Заходи першої медичної допомоги |
| Змій | 1. Покласти потерпілого у безпечне місце. 2. Зняти усі коштовності з ураженої кінцівки. 3. Заспокоїти потерпілого. 4. По можливості прикласти лід до місця укусу. 5. Накласти пов’язки, як показано на рис. 8.3 (при укусі в кисть або стопу накладається лише одна пов’язка вище зап’ястя або щиколотки). 6. Іммобілізувати кінцівку. 7. Вбити змію, якщо можливо, без пошкодження її голови, покласти її в пакет та відправити разом з потерпілим. 8. Евакуювати потерпілого на вищий рівень медичного забезпечення. |
| Людей | 1. Рану обробити антисептиком. 2. Накласти стерильну пов’язку. 3. Евакуювати потерпілого на вищий рівень медичного забезпечення. |
| Тварин | 1. Очистити рану мильним розчином, обполоскати водою. 2. Накласти стерильну пов’язку. 3. Іммобілізувати кінцівку. 4. Евакуювати потерпілого на вищий рівень медичного забезпечення. |
| Павуків (чорна вдова) | 1. Заспокоїти потерпілого. 2. Промити місце ураження. 3. По можливості прикласти лід до місця укусу. 4. Евакуювати потерпілого на вищий рівень медичного забезпечення. |
| Тарантулів, скорпіонів та мурах | 1. Промити місце ураження. 2. По можливості прикласти лід до місця укусу. 3. При укусі в обличчя, шию, статеві органи або при укусах вочевидь небезпечних (отруйних) видів комах потрібно заспокоїти потерпілого та негайно евакуювати його на вищий рівень медичного забезпечення. |
| Бджіл, ос та джмелів | 1. Обережно зіскребти нігтем або ножем жало. 2. Промити місце ураження. 3. По можливості прикласти лід до місця укусу. 4. У разі розвитку серйозних алергічних реакцій слід евакуювати потерпілого на вищий рівень медичного забезпечення. |
9. ПЕРША МЕДИЧНА ДОПОМОГА ПРИ УРАЖЕННЯХ ЗБРОЄЮ МАСОВОГО УРАЖЕННЯ
9.1. Хімічна зброя
Хімічна зброя – це один із видів зброї масового ураження, дія якої заснована на використанні токсичних властивостях деяких хімічних речовин; включає бойові отруйні речовини і засоби їх доставки до цілі.
Отруйні речовини (ОР) – це хімічні сполуки, які при застосуванні здатні уражати людей та тварин на великих територіях, заражати повітря, місцевість, водойми та проникати в різні споруди.
Засоби доставки отруйних речовин:
Одноразового використання:
– артилерійські снаряди та міни;
– снаряди реактивної артилерії;
– авіаційні хімічні бомби та касети, хімічно-бойові частини ракет;
– хімічні фугаси, шашки, гранати, патрони.
Багаторазового використання:
– виливні авіаційні прилади;
– механічні генератори аерозолів.
Отруйні речовини можуть бути застосовані в крапельно-рідкому, газоподібному (пароподібному), аерозольному (дрібні рідкі та тверді частинки у завислому виді) стані.
Проникати в організм людини та уражати його отруйні речовини можуть через органи дихання, травлення, шкіру та слизові оболонки.
9.1.1. Осередок хімічного ураження
Територія, в межах якої в результаті впливу хімічної зброї виникли ураження людей, тварин називається осередком хімічного ураження. Його розміри залежать від масштабу і способу застосування ОР, їх виду, метеорологічних умов, рельєфу місцевості, рослинного покриву та характеру забудови території.
Розрізняють первинний та вторинний механізм ураження ОР. Первинне ураження виникає в результаті безпосереднього впливу первинної хмари ОР, вторинне – внаслідок випаровування ОР (нервово-паралітичної, шкірнонаривної дії) із зараженої поверхні (вторинна хмара).
З метеорологічних факторів найбільший вплив на поширеність та стійкість отруйних речовин у зовнішньому середовищі становлять: наявність висхідних потоків повітря, його швидкість та напрямок, температура ґрунту і повітря, опади.
В лісах, парках, ярах, на вузьких вулицях ОР зберігаються триваліше, чим на відкритій місцевості. Сніговий покрив значно підвищує тривалість зараження. При високих температурах ОР швидше втрачають свою уражаючу дію, але при цьому збільшується небезпека ураження через органи дихання. Стійкість ОР у пухкому, піщаному, пористому ґрунті значно більша.
Характерними ознаками застосування противником хімічної зброї (осередку хімічного ураження) є:
– темні смуги за літаком противника, які поступово розсіюються та осідають на землю;
– слабкий, глухий звук розривів снарядів та поява в місцях розривів диму, який швидко розсіюється;
– рух диму у вигляді хвилі з боку противника;
– масляні плями на листях, ґрунті, будівлях, а також біля воронок розривів бомб і снарядів;
– зміна природного кольору рослинності;
– подразнення носоглотки, очей, шкіри, звуження зіниць, тяжкість в грудній клітці, утруднення дихання;
– загибель та незвична поведінка тварин та птахів.
9.1.2. Класифікація отруйних речовин
Токсикологічна класифікація (за токсичною дією) групує ОР за характером їх дії на організм і симптомами ураження:
а). ОР нервово-паралітичної дії: зарин, зоман, V-гази (Vx-гази);
б). ОР шкірнонаривної дії: іприт, азотистий іприт, люїзит;
в). ОР загальноотруйної дії: синильна кислота, хлорціан;
г). ОР задушливої дії: фосген;
д). ОР подразнюючої дії: хлорацетофенон, CS, CR, адамсит;
е). ОР психотомиметичної дії: BZ, діетиламідлізергінової кислоти (ДЛК).
Тактична класифікація розподіляє ОР за їх бойовим призначенням:
а). Смертельнодіючі ОР, призначені для знищення живої сили: зарин, зоман, V-гази, бінарні ОР[1], іприт, люїзит, синильна кислота, хлорціан, фосген.
б). Подразнюючі ОР, призначені для ослаблення боєздатності військ та їх знесилення: CS, CR, адамсит, хлорацетофенон.
в). ОР, які тимчасово виводять (дезорганізують) зі строю особовий склад: BZ, ДЛК.
Класифікація ОР за стійкістю у зовнішньому середовищі:
а). Стійкі ОР, зберігають свою уражаючу дію більше однієї години: зарин, зоман, V-гази, іприт, люїзит, CS;
б). Нестійкі ОР, руйнуються на місцевості протягом години фосген, хлорціан та синильна кислота.
За швидкістю уражаючої дії ОР поділяються на:
а). Швидкодіючі ОР, які не мають періоду скритої дії і основні симптоми ураження виникають в період першої години: зарин, зоман, Vх-гази (інгаляційно), синильна кислота, хлорціан, CS, CR;
б). ОР сповільненої дії, які мають період прихованої дії більше однієї години: Vх-гази (через шкіру), іприт, фосген, BZ.
9.1.3. Медичний захист від хімічної зброї
ОР нервово-паралітичної дії
Є найбільш небезпечними (мають високу уражаючу дію навіть при малих концентраціях), при попаданні в організм уражають нервову систему, характеризуються значною стійкістю у навколишньому середовищі (влітку – більше доби, взимку – протягом тижнів).
Симптоми ураження (при попаданні ОР через органи дихання):
а). Легкого ступеня тяжкості – звуження зіниць (міоз), біль в очних яблуках та лобних пазухах, погіршення зору, загальна слабкість, відчуття стиснення в грудях, нежить, слиновиділення, сльозотеча;
б). Середнього ступеня тяжкості, окрім зазначених, – виникають приступи задишки, утруднення дихання, судоми окремих груп м’язів, різке звуження зіниць, головний біль, нудота, блювота, виникає відчуття страху, неспокою;
в). Тяжкого ступеня – виникає неспокій, неодноразові тривалі судоми, (3-10 хв. і більше). В період судом потерпілий – в непритомному стані, пульс рідкий, дихання часте, аритмічне. При сильних судомах рухи припиняються, слизові оболонки синіють, з’являється надмірне слиновиділення, мимовільне сечовипускання, може наступити смерть.
При попаданні крапельно-рідких ОР на відкриті частини тіла або обмундирування через 15-40 хв. на місці зараження виникають посмикування в м’язах (але візуальні прояви на поверхні шкіри не реєструються), утруднюється дихання, з’являються слиновиділення, загальне збудження, а потім судоми. В подальшому захворювання протікає як і при ураженні ОР через органи дихання. При попаданні ОР на ранову або опікову поверхню через декілька хвилин в місці ураження виникають посмикування в м’язах, а в подальшому, при попаданні ОР з рани в кров, розвивається загальне отруєння.
При попаданні ОР в організм через шлунково-кишковий тракт через 3-30 хв. з’являється блювота, пронос, збудження нервової системи, в подальшому виникають судоми і може наступити смерть.
При наданні першої медичної допомоги на ураженого, перш за все, слід надіти протигаз (при пораненні в голову – шолом для поранених в голову) та ввести внутрішньом’язово протиотруту (антидот).
При порушенні або зупинці дихання потрібно виконати штучне дихання (тільки за межами зони зараження). Якщо дозволяє бойова обстановка, необхідно негайно евакуювати потерпілого із зараженої зони.
При попаданні крапельно-рідких ОР на відкриті частини тіла або обмундирування необхідно негайно здійснити часткову санітарну обробку (дегазацію) за допомогою індивідуального протихімічного пакету та використати засоби захисту шкіри.
При попаданні ОР нервово-паралітичної дії в шлунок необхідно терміново штучно (за допомогою пальців) викликати у потерпілого блювоту, надіти протигаз, ввести внутрішньом’язово з шприц-тюбика антидот та евакуювати на вищий рівень медичного забезпечення.
У всіх випадках при наростанні симптомів отруєння табельний антидот вводиться повторно.
ОР шкірнонаривної дії
ОР даної групи характеризуються багатосторонньою дією та уражають всі тканини, з якими контактують. Крім того, їм притаманна загальнотоксична дія на організм, яка проявляється у підвищенні температури тіла, нездужанні, слабкості, появі судом, паралічу, ступору.
а). Іприт. Крапельно-рідкий або пароподібний іприт викликає ураження шкіри, при чому не миттєво, а через деякий час (в крапельно-рідкій формі – через 2-6 годин, у вигляді пару – 12 годин). У місці ураження шкіра червоніє, з’являється відчуття печії, сверблячка, в подальшому почервоніння збільшується, з’являється набряк шкіри. Через 15-25 годин, на почервонілих ділянках шкіри утворюються дрібні пухирці, які поступово об’єднуються та утворюють великі пухирі з жовтою рідиною всередині.
При дії парів іприту симптоми ураження очей виникають через 3-6 годин: відчуття печії, різь, світлобоязнь, збільшується сльозотеча; слизові оболонки повік і очного яблука червоніють та набрякають. При попаданні в очі крапельно-рідкого іприту виникає сильний біль в очах та набряк повік. На роговій оболонці та слизових повік утворюються виразки. Захворювання може закінчитись частковою або повною сліпотою.
Вдихання іприту у вигляді парів або аерозолю призводить до ураження органів дихання (через 2-5 годин): сухість, неприємні відчуття в горлі, утруднення при ковтанні, нежить, сухий кашель, почервоніння слизових оболонок, їх набряк; голос стає хриплим, нерідко виникає нудота та блювота, в подальшому може розвинутися запалення бронхів та легень.
При попаданні через шлунково-кишковий тракт, через 20-40 хвилин виникають: біль в шлунку, слинотеча, нудота, блювота, а через декілька годин з’являються рідкі (кров’янисті) випорожнення, ознаки загального отруєння.
б). Люїзит. Дія люїзиту на організм багато в чому нагадує дію іприту, але ознаки ураження відрізняються деякими особливостями: скритий період майже відсутній, при вдиханні парів люїзиту спостерігаються різко виражені явища подразнення слизових оболонок (чхання, кашель, слинотеча); в перші хвилини після попадання люїзиту на шкіру відчувається печія та сверблячка, через 10-20 хв. з’являється почервоніння з наступним різким набряком тканин та появою пухирів. Під дією люїзиту дуже швидко розвиваються ознаки загального отруєння.
в). Азотистий іприт. На відміну від ураження іпритом при попаданні крапельно-рідкого або аерозольного азотистого іприту на шкіру і слизові оболонки місцеві прояви виражені слабкіше, а ознаки загального отруєння організму – сильніше. Ураження парами органів дихання протікає аналогічно ураженню іпритом. Найбільш чутливими до впливу є очі: з’являється сльозотеча, змикання повік та помутніння роговиці.
Перша медична допомога. При ураженні парами ОР шкірнонаривної дії очей та дихальних шляхів потрібно негайно промити очі 2% водним розчином соди або чистою водою та прополоскати рот. Надіти на потерпілого протигаз та засоби захисту шкіри і по можливості якомога швидше евакуювати із зони зараження на вищий рівень медичного забезпечення.
Часткову санітарну обробку при попаданні крапельно-рідких ОР на шкіру та обмундирування проводять за допомогою ІПП. Для обробки уражених ділянок тіла можна використати розчинники (протерти салфеткою, змоченою розчинниками – керосином, бензином, спиртом, дихлоретаном, ацетоном, будь-якими розчинами, що містять хлор; при ураженні люїзитом – розчином йоду) або, у крайньому випадку, використати воду з милом.
При попаданні ОР через шлунково-кишковий тракт необхідно добре промити шлунок водою, штучно викликати блювоту у потерпілого та дати випити активованого вугілля (25 г вугілля на 100 мл води).
ОР загальноотруйної дії
Головним наслідком впливу на організм ОР даної групи є порушення утилізації кисню тканинами або гемоглобіном крові (кисневе голодування). ОР загальноотруйної дії – швидкодіючі речовини. Головними їх представниками є синильна кислота та хлорціан.
а). Синильна кислота. Ураження синильною кислотою наступає в результаті вдихання її парів з повітрям (характерний запах гіркого мигдалю), вживання зараженої води та харчових продуктів, а також шляхом її попадання через шкірні покриви (ранову, опікову поверхню) у пароподібному та рідкому вигляді.
При дії великих концентрацій синильної кислоти ураження розвивається миттєво: людина падає, втрачає свідомість, з’являються судоми, утруднення дихання, піниста мокрота. Очі у потерпілого широко розкриті, зіниці розширені; смерть настає внаслідок зупинки дихання і серцевої діяльності.
При дії на організм малих концентрацій в перші хвилини з’являється металічний, гіркий присмак у роті, відчуття печії, слинотеча, оніміння слизової оболонки рота; виникає загальна слабкість, біль за грудиною, запаморочення, шум у вухах, нудота, блювота. Потерпілий відчуває сильний страх та неспокій. При подальшій дії синильної кислоти, стан постраждалого погіршується: дихання утруднюється, з’являються судоми, зіниці розширюються, артеріальний тиск падає. Слизова оболонка та шкіра червоніють. Своєчасне надання першої допомоги може врятувати потерпілого від загибелі.
Перша медична допомога. Потрібно негайно надіти на потерпілого протигаз і дати вдихнути антидот (роздавити ампулу з амілнітритом та помістити її під протигаз) або ввести антиціан (20% розчин – 1 мл внутрішньом’язово). Якщо у потерпілого зупинилось дихання, то необхідно виконати штучне дихання та одночасно дати вдихнути амілнітрит, винести його у безпечне місце та евакуювати на вищий рівень медичного забезпечення.
б). Хлорціан. Ураження виникає в результаті вдихання парів хлорціану. При попаданні в організм значної кількості хлорціану може настати смерть. Загальна дія хлорціану на організм мало в чому відрізняється від дії синильної кислоти. Характерними особливостями є: місцева подразнювальна дія на слизові оболонки очей та дихальних шляхів. Невеликі концентрації викликають сльозотечу, світлобоязнь, кашель; при значних концентраціях з’являється запалення дихальних шляхів та набряк легень.
Перша медична допомога. При ураженнях хлорціаном в першу чергу використовуються антидоти синильної кислоти (амілнітрит, антиціан), а потім проводяться заходи щодо припинення подразнення слизових оболонок (протидимна суміш, промивання) і боротьба з можливим набряком легень. На потерпілого надівають протигаз та евакуюють у безпечне місце, на вищий рівень медичного забезпечення.
ОР задушливої дії
До ОР даної категорії відносяться фосген та дифосген. Їх уражаюча дія практично однакова: вони головним чином діють на органи дихання. Під час вдихання зараженого повітря людина відчуває запах прілого сіна та неприємний солодкуватий присмак у роті; з’являються ознаки подразнення слизових оболонок, печія в горлі, кашель, стиснення в грудях, загальна слабкість, інколи нудота і блювота. Після виходу із зони зараження у потерпілого явища подразнення стихають – настає прихований період (4-6 год.). Потім стан потерпілого погіршується, з’являється задишка, головний біль, шум у вухах, загальна слабкість і кашель з виділенням великої кількості пінистої мокроти, що вказує на розвиток набряку легень, можливий розвиток асфіксії (відсутність самостійного дихання). Слизові оболонки і шкірні покриви синіють. Подальше погіршення стану потерпілого характеризується різким порушенням серцево-судинної діяльності: артеріальний тиск знижується, пульс частий, шкірні покриви та слизові оболонки – сірого кольору, температура тіла підвищується. Ці ознаки свідчать про дуже тяжкий стан потерпілого; при появі паралічу дихального центру може наступити смерть.
Перша медична допомога. Надіти на потерпілого протигаз, винести із зони зараження, полегшити дихання шляхом ослаблення тісного одягу (в холодну пору року укрити); промити очі водою з фляги, дати прополоскати рот 2% розчином соди, евакуювати на вищий рівень медичного забезпечення. ЗАБОРОНЯЄТЬСЯ ПРОВОДИТИ ШТУЧНЕ ДИХАННЯ ПРИ УРАЖЕННЯХ ОР ЗАДУШЛИВОЇ ДІЇ!
ОР подразнюючої дії
Основними представниками даної групи є хлорацетофенон, CS, CR, адамсит.
а). Хлорацетофенон, CS, CR. Уражаюча дія полягає в різкому подразненні чутливих нервових закінчень слизової оболонки очей: з’являється печія та різь в очах, сльозотеча, світлобоязнь, спазм повік.
Після виходу із зараженої зони ці явища зникають без ускладнень.
При вдиханні великих концентрацій ОР можуть уражатися дихальні шляхи: з’являється кашель, хрипота, нежить; при попаданні на шкіру (особливо вологу) виникає печія, сверблячка, почервоніння та кропивниця.
У великих концентраціях хлорацетофенонокрім подразнення слизових очей викликає як і фосген ураження органів дихання: з’являється кашель, ядуха, запалення слизових оболонок дихальних шляхів, емфізема (різке здуття грудної клітки) та набряк легень.
б). Адамсит. В бойових умовах застосовується у вигляді диму. При вдиханні відразу виникає відчуття лоскотання та різі в носі та глотці, стиснення і біль за грудиною. З’являється болісне чхання, надмірна слинотеча, нудота та блювота. Після виходу із зони зараження симптоми протягом деякого часу (15-20 хв.) можуть прогресувати: збільшується біль у грудях, чхання та кашель, потерпілий знаходиться в пригніченому стані, інколи реєструється рухоме та психічне збудження. Як правило, симптоми зникають через 2-3 години без ускладнень.
При дії високих концентрацій уражається нервова система: біль в суглобах, параліч окремих груп м’язів.
Інколи з’являються ознаки ураження шкіри (дерматити). При попаданні ОР в шлунок виникає нудота, блювота та біль в животі.
Перша медична допомога. Необхідно надіти на потерпілого протигаз та дати вдихнути протидимну суміш протягом 2-3 хв. Для цього слід зламати ампулу із сумішшю та закласти її за протигаз. Потерпілого необхідно винести із зони ураження, ретельно промити йому очі та носоглотку 2% розчином соди або водою, при попаданні ОР у шлунково-кишковий тракт штучно викликати блювоту; потім евакуювати на вищий рівень медичного забезпечення.
ОР психотомиметичної дії
До даної групи ОР належать речовини, які в незначних концентраціях здатні викликати значні порушення психічного стану.
Отруєння відбувається шляхом вдихання аерозолів або вживання зараженої води та харчових продуктів.
а). BZ. Характерним є розвиток психічних, соматичних і вегетативних розладів: часте серцебиття, сухість шкіри та слизових оболонок, розширення зіниць, розлади зору, похитування, втрата орієнтації, сплутаність свідомості, збудженість, ступор. Малі дози BZ викликають сонливість, розвивається стан оглушення, великі – прогресуючу інтоксикацію: тахікардія, запаморочення, похитування, сухість в роті, розлади зору, сплутаність свідомості та оціпеніння, що переходить в ступор, порушення терморегуляції (1-4 год.); нездатність адекватно реагувати на зовнішні подразники та пересуватися (4-12 год.); підвищення активності, хаотична, непередбачувана поведінка (12-96 год.). Через 2-4 доби стан поступово нормалізується. Крім того, при ураженні великими дозами оглушення швидко змінюється коматозним станом; характерним є розвиток амнезії (втрата пам’яті).
б). Діетиламідлізергінової кислоти. В результаті дії ДЛК виникають такі групи симптомів:
– соматичні: запаморочення, слабкість, тремор, нудота, сонливість, парестезії (незвичні відчуття в чутливій сфері);
– порушення функцій органів відчуття: спотворення форм предметів та кольору, утруднення фокусування зору на об’єктах, загострення слуху тощо;
– психічні: різкий перепад настрою (щасливий, сумний, дратівливий), напруження, порушення відчуття часу та місця, зорові та слухові галюцинації тощо.
Визначальними симптомами є розлади психічної сфери.
В залежності від дози та механізму отруєння (інгаляційний, пероральний) перші ознаки інтоксикації з’являються через 20-60 хв. Спочатку виникають соматичні розлади, потім порушення функцій органів відчуття та прояви психічної неадекватності. Максимальний розвиток клінічної картини отруєння виникає через 1-5 год. та триває 1-3 доби в залежності від дози ОР.
Перша медична допомога. Необхідно надіти на потерпілого протигаз та винести із зони ураження. Слід пам’ятати, що потерпілі даної групи можуть бути небезпечними для оточуючих, тому в них слід відібрати зброю, а в разі необхідності (неадекватна поведінка, буйство) зафіксувати до носилок та ввести промедол. Часткова санітарна обробка здійснюється поза зоною ураження за допомогою ІПП, відкриті ділянки тіла слід обмити мильною водою, а очі та носоглотку ретельно промити чистою водою, обмундирування витрусити або почистити.
9.2. Перша медична допомога при отруєнні сильнодіючими отруйними речовинами (СДОР)
Причиною ураження особового складу сильнодіючими отруйними речовинами можуть стати пошкодження промислових підприємств (сховищ, трубопроводів тощо) у ході бойових дій або стихійного лиха. Перебуваючи на території таких підприємств чи поблизу них слід уважно слідкувати за самопочуттям та ознаками, що супроводжують викиди СДОР у атмосферу і забруднення місцевості.
Аміак
Безбарвний газ з подразнюючим запахом. Невеликі концентрації викликають подразнення слизової оболонки очей та верхніх дихальних шляхів. У потерпілих з’являється нудота, головний біль, слиновиділення, чхання, почервоніння обличчя, потовиділення, біль у грудях, поклики до сечовиділення. Висока концентрація викликає біль в очах і сильну сльозотечу, задушливість, сильні приступи кашлю, біль у шлунку, блювоту, затримку сечі. Після цього розвиваються розлади дихання та кровообігу, може наступити смерть від серцевої недостатності, набряку воздухопровідних шляхів.
Невідкладна медична допомога. Надіти протигаз, винести потерпілого із зони ураження на свіже повітря, застосувати ІПП, забезпечити дихання через ватно-марлеву пов’язку, зволожену у 5% розчині лимонної або оцтової кислоти. При попаданні аміаку в очі їх слід добре промити водою. Для послаблення больових відчуттів потерпілому внутрішньом’язово вводять знеболюючий засіб із АІ. При спазмах гортані – ставлять гірчичник та вводять підшкірно атропін. При зупинці дихання – проводять штучне дихання та вводять стимулятори серцевої діяльності та дихання. Потерпілого негайно евакуюють на вищий рівень медичного забезпечення.
Засоби індивідуального захисту: протигаз, загальновійськовий захисний комплект.
Сірководень
Безбарвний газ із запахом тухлих яєць. Отруєння відбувається через дихальні шляхи, незначною мірою через шкіру. Проникнення у кров сірководню супроводжується сильною нервово-паралітичною дією.
Невідкладна медична допомога. Перш за все, необхідно усунути дію сірководню, при порушенні дихання або задишці – проводять штучне дихання. При ураженнях очей використовують очні каплі – 0,5 % розчин дикаїну. Рекомендується вдихання хлору (хустку змочують в розчині хлорного вапна). У випадку судинної недостатності (блідосірий колір губ і шкіри на обличчі, слабкий пульс) вводять адреналін або кофеїн. Потерпілого негайно евакуюють на вищий рівень медичного забезпечення.
Засоби індивідуального захисту: протигаз, загальновійськовий захисний комплект.
Хлор
Хімічно надзвичайно активний, безпосередньо з’єднується з більшістю хімічних елементів. Концентрація хлору у воді 0,001-0,006 мг/л призводить до подразливої дії, концентрація 0,1-0,2 мг/л при 30-хвилинній дії небезпечна для життя, концентрація 0,5 мг/л при 15-хвилинній дії – смертельна.
Для особового складу військових підрозділів та цивільного населення найбільш небезпечні пошкодження та аварії на підприємствах і сховищах, де зберігається саме хлор. При концентрації його у повітрі 1 мг/л смерть наступає миттєво.
Невідкладна медична допомога. Надіти протигаз, винести потерпілого на свіже повітря, при тяжкому ураженні показана киснева терапія, ввести хлористий кальцій, глюкозу, препарати, що стимулюють дихання (етимізол, бімегрид). Потерпілого негайно евакуюють на вищий рівень медичного забезпечення.
Засоби індивідуального захисту: протигаз, загальновійськовий захисний комплект.
9.3. Біологічна зброя
Біологічна зброя (БЗ) – один із видів зброї масового ураження людей, сільськогосподарських тварин і рослин, дія якої зумовлена використанням хвороботворних мікроорганізмів (бактерій, вірусів, рикетсій, грибів) та їх токсинів.
В теперішній час найбільш ймовірною формою застосування БЗ є біологічний тероризм, під яким розуміють умисне застосування окремими особами, терористичними групами або організаціями біологічних засобів ураження людей, сільськогосподарських тварин та культурних рослин з метою знищення чи виведення з ладу живої сили, завдавання великих економічних втрат, зниження обороноздатності потенційного противника.
Осередком біологічного ураження вважаються населені пункти, об’єкти народного господарства, місця дислокації військ, що зазнали дії біологічної зброї. Його межі визначаються на основі даних біологічної розвідки, лабораторних досліджень, а також шляхом виявлення хворих і шляхів поширення інфекційних захворювань. Навколо осередку виставляють збройну охорону, забороняють в’їзд та виїзд (обсервація).
Перспективними способами розповсюдження біологічних агентів є: аерозольне розпилення патогенних рецептур зі стабілізаторами (визнано найбільш ймовірним та найбільш небезпечним з усіх відомих способів); зараження води (ефективно при внесенні достатньої кількості інфікуючого матеріалу в резервуари, водонапірні башти, куди надходить питна вода після очистки), харчових продуктів (найбільш небезпечною є контамінація готових блюд або холодних закусок на підприємствах громадського харчування); диверсія на підприємствах по виробництву вакцин, діагностичних та лікарських біопрепаратів.
Список потенційних агентів біологічної зброї, яка може бути використана терористами, коливається від 10 до 50 назв. Як критерії їх пріоритетності використовують вірулентність, стійкість у зовнішньому середовищі, можливість промислового виробництва із застосуванням відносно простих та дешевих технологій, відсутність засобів специфічної профілактики та лікування. На сьогоднішній день найбільш повно цим вимогам відповідають такі патогени:
– бактеріальні збудники: сибірки, чуми, туляремії, бруцельозу;
– токсини (отрути): ботулінічний екзотоксин, рицин, стафілококовий ентеротоксин;
– віруси: віспи, геморагічних гарячок, природно-осередкових енцефалітів, ящуру, губчастоподібної енцефалопатії.
Проводиться активний пошук нових агентів на основі низькомолекулярних отрут комах, павуків, рептилій, морських тварин.
При веденні бойових дій, засоби доставки агентів біологічної зброї ідентичні таким, як і при хімічній зброї. Ознаками застосування противником біологічної зброї є глухий, невластивий для звичайних боєприпасів, звук розриву снарядів та бомб; наявність в місцях розривів великих уламків та окремих осколків боєприпасів; поява крапель рідини або порошкоподібних речовин на місцевості; незвичне скупчення комах (кліщів) в місцях розриву та падіння контейнерів.
Основні ознаки епідемії, обумовленої умисним поширенням уражаючого агента:
– раптове виникнення масових випадків рідкісної або спорадичної інфекції;
– виявлення групових захворювань за межами ендемічного осередку;
– виникнення епідемії у нехарактерний для даної інфекції сезон;
– незвичайно швидке поширення інфекції серед осіб, що зазнали дії уражаючого агента;
– нетипова вікова структура хворих;
– масові зараження відомою інфекцією незвичним для неї шляхом;
– короткий та приблизно однаковий інкубаційний період у більшості хворих;
– виділення від хворих та з об’єктів зовнішнього середовища штамів збудника із зміненими антигенними, біохімічними характеристиками, незвичайно високою вірулентністю і резистентних до антибіотиків;
– наявність у хворих людей клінічних ознак, невластивих даній нозологічній формі;
– велика питома вага тяжких випадків та летальних наслідків;
– неефективність лікування відомими препаратами.
До основних засобів захисту від БЗ відносяться специфічні вакцини, сироватки, антибіотики, сульфаніламідні та інші лікарські засоби, які використовуються для спеціальної та екстреної профілактики інфекційних захворювань; засоби індивідуального захисту; хімічні речовини, що використовуються для знезараження.
Для запобігання поширенню інфекційних захворювань в осередку організують обсервацію, карантин (у випадку застосування найбільш небезпечних агентів біологічної зброї: сибірка, натуральна віспа та ін.), санітарну обробку особового складу, дезинфекцію заражених об’єктів, при необхідності здійснюють дезинсекцію та дератизацію, суворий контроль за дотриманням гігієнічних норм та правил.
Термін обсервації визначається тривалістю максимального інкубаційного періоду інфекційного захворювання з часу надходження останнього хворого.
Перша медична допомога: На практиці, перевагу віддають проактивному запобіганню (завчасна вакцинація, хіміопрофілактика), аніж лікуванню хвороб, що виникли. У випадку факту або підозри застосування противником (терористами) біологічної зброї слід негайно (або за командою) дати проковтнути потерпілому з його власної індивідуальної аптечки капсулу доксицикліну гідрохлориду, надіти протигаз (респіратор) та покинути зону зараження. Забороняється вживати їжу та воду в осередку біологічного ураження.
9.4. Ядерна зброя
Завдяки політичним заходам щодо стримування ядерної загрози у світі, ймовірність використання в сучасних воєнних конфліктах ядерної зброї знизилася, але все ще продовжує турбувати прогресивне світове суспільство. В даному контексті акцент слід зробити на медичному захисті особового складу від уражаючих факторів мирного атому (аварії на АЕС, підприємствах, які займаються виробництвом, переробкою та утилізацією атомного палива).
Уражаючими факторами ядерного вибуху є: ударна хвиля в повітрі (сейсмічні хвилі у воді, ґрунті), світлове випромінювання, проникаюча радіація, радіаційне зараження, електромагнітний імпульс, психічна дія.
Ударна хвиля – головний уражаючий фактор ядерного вибуху, являє собою зону сильного стиснення повітря, що поширюється в усі сторони від центру вибуху з великою швидкістю. За зоною стиснення утворюється зона розрідження, яка поширюється у зворотному напрямку (до центру вибуху) від зони тиску. Ударна хвиля призводить до руйнування і пошкодження бойової техніки, будівель, а також до механічних травм серед особового складу.
Клінічні прояви в залежності від ступеня ураження наведенні в таблиці 9.1
Таблиця 9.1
| Ступінь ураження | Клінічні прояви |
| легкий | Загальна легка контузія, тимчасове порушення слуху, забиті місця різних ділянок тіла, вивихи суглобів. |
| Середній | Більш тяжка контузія, пошкодження барабанних перетинок та внутрішніх органів, кровотеча з носа і вух, вивихи суглобів, переломи кісток. |
| Тяжкий | Сильна контузія та значне пошкодження внутрішніх органів, кровотеча з носа і вух, вивихи суглобів, чисельні переломи. |
| Вкрай тяжкий | Тяжкі пошкодження, як правило, несумісні з життям. |
Світлове випромінювання – потік променевої енергії, поширюється практично миттєво і триває в залежності від потужності ядерного вибуху до 20 с, здатний викликати опіки шкіри, ураження (постійне або тимчасове) органів зору та займання горючих матеріалів та об’єктів.
Розрізняють три ступеня опіків. Опіки першого ступеня (еритематозний) характеризуються почервонінням, появою набряку та болю; другого (бульозний) – утворенням пухирів із серозною рідиною; третього (виразково-некротичний) – змертвінням шкіри і утворенням виразок. Для захисту від світлового випромінювання використовують сховища, фортифікаційні споруди, та предмети, що створюють тінь.
Існує три види ураженнях очей: тимчасова сліпота (до декількох хвилин); опік дна ока при прямому погляді на вибух; опіки роговиці та повік.
Електромагнітний імпульс – короткочасне електромагнітне поле, що виникає під час вибуху ядерного боєприпасу. Наслідком його дії (десятки- сотні км) може бути перегорання або пробої окремих елементів радіоелектронної і електротехнічної апаратури. Ураження людей можливе тільки в тих випадках, коли вони в момент вибуху контактують з лініями електромереж.
Іонізуюче випромінювання – потік гамма-променів та нейтронів, триває до 20 с. Проникаючи через живу тканину, останні іонізують молекули клітин, під впливом іонізації в організмі виникають біологічні процеси, що призводять до порушення життєвих функцій окремих органів та розвитку променевої хвороби, а при перебуванні людини в епіцентрі вибуху (до 4 кілометрів в залежності від типу та потужності боєприпасу) настає смерть.
Сховища та протирадіаційні укриття практично повністю захищають від впливу іонізуючого випромінювання.
Радіаційне зараження. В результаті вибуху, під впливом потоку нейтронів на ядра атомів молекул речовин, що знаходяться у зовнішньому середовищі (ґрунті), утворюються радіоактивні ізотопи, при розпаді яких виникає альфа, бета та гамма-випромінювання. Значна частина радіоактивних речовин піднімається висхідними потоками розпеченого повітря на багатокілометрову висоту, де разом з пилом утворює радіоактивну хмару. Найбільш великі частинки радіоактивних продуктів вибуху випадають на землю поблизу району вибуху, інші відносяться потоками повітря та поступово осідають на землю, утворюючи зону радіоактивного зараження, довжина якої може досягати декількох сот кілометрів. При цьому заражається місцевість, будівлі, водоймища, повітря, живі істоти. Найбільшу небезпеку радіоактивні речовини становлять в перші години після випадання, так як їх активність в цей період найвища.
Можливі три види уражень, які можуть призвести до розвитку променевої хвороби:
– зовнішнє опромінення;
– інкорпорація радіоактивних речовин;
– контактні ураження тіла (при забрудненні тіла і одягу).
Доза опромінення незахищеного особового складу на забрудненій території залежить від рівня радіації, часу перебування на зараженій території, швидкості спаду рівня радіації.
При радіаційних аваріях найбільш небезпечним є іонізуюче випромінювання та радіаційне зараження місцевості – причинні фактори розвитку променевої хвороби.
9.4.1. Променева хвороба
Розрізняють дві форми променевої хвороби: гостру та хронічну.
Гостра променева хвороба. Частіше за все виникає за відносно короткий проміжок часу в результаті загального зовнішнього опромінення (гамма-рентгенівським випромінюванням, нейтронами) в дозі, що перевищує 1,0 Гр; характеризується циклічним перебігом (первинна реакція, прихований період, період розпалу й відновлення) і переважним пошкодженням радіочутливих органів та тканин (кровотворна тканина, кишковий епітелій, чоловічі статеві залози тощо).
Період первинної реакції починається в залежності від дози опромінення через декілька хвилин (при великих дозах) або декілька годин (при менших дозах). Спочатку виникає збудження, яке швидко змінюється пригніченим станом; розвивається загальна слабкість, втомлюваність, з’являються головний біль, відраза до їжі, спрага, нудота, блювота (інколи багаторазова), біль у животі. У тяжких випадках прояви первинної реакції тривають до 2-3 днів, при легких – декілька годин.
Прихований період характеризується відсутністю будь-яких скарг з боку потерпілих. При тяжкій променевій хворобі його тривалість дуже незначна (при високих дозах опромінення може бути відсутній), у випадку середніх та легких форм хвороби триває до 2 тижнів.
Період розпалу характеризується погіршенням стану потерпілого, підйомом температури тіла, появою проносу з кров’ю та слизом, крововиливів у слизові оболонки очей, ротової порожнини, на шкірі, носових кровотеч, випаданням волосся.
Період розпалу променевої хвороби, в залежності від ступеня її тяжкості триває до 6 тижнів. Смерть може наступити внаслідок різкого пригнічення кровотворення, розвитку виразково-некротичних змін, інфекційних захворювань та ін.
Період відновлення може тривати до декількох місяців і характеризується поступовим відновленням боє- та працездатності потерпілих.
Хронічна променева хвороба розвивається внаслідок тривалого іонізуючого опромінення в малих (але значно більших, ніж допустимі) дозах, а також у результаті інкорпорації радіоактивних речовин, що довго затримуються в організмі.
Клінічні прояви: втомлюваність, дратівливість, задишка, пітливість, погіршення сну, пам’яті, головний біль, проноси або запори, біль у м’язах, кістках та ін.
9.4.2. Радіаційні ураження шкіри
Забруднення шкіри та обмундирування радіоактивними речовинами або тривалий контакт з забрудненими поверхнями може призвести до уражень шкіри, головним чином за рахунок бета-випромінювання.
Розрізняють чотири періоди перебігу радіаційного ураження шкіри:
1. Період ранньої реакції шкіри на опромінення. В залежності від дози, виникає через декілька годин або днів та характеризується появою почервоніння та набряку уражених ділянок шкіри. Тривалість періоду – до двох діб.
2. Прихований період. Почервоніння та набряк минають, шкіра має здоровий вигляд. Тривалість періоду залежить від дози опромінення і може тривати до 20 діб.
3. Період гострого запалення шкіри. Знов виникає почервоніння (іноді з синюшним відтінком) уражених ділянок шкіри, яке змінюється появою пухирів Через 2-5 діб пухирі зливаються; при їх травмуванні виникають виразкові ділянки, що кровоточать. Дуже часто розвиваються гнійні процеси. Тривалість періоду – декілька місяців.
4. Період відновлення. В залежності від тяжкості ураження може тривати рік. Шкіра на уражених ділянках стає тонкою, блідого кольору з розширеними капілярами.
9.4.3. Перша медична допомога
На санітарів та санітарних інструкторів покладається:
– організація першої медичної допомоги ураженим з урахуванням їх кількості, тяжкості ураження, радіаційної обстановки;
– організація часткової санітарної обробки;
– навчання особового складу навичкам користування індивідуальними засобами захисту, заходам само і взаємодопомоги; укриття від уражаючих факторів ядерного вибуху на місцевості та в захисних спорудах;
– контроль за недопущенням вживанням води та продуктів харчування на забруднених територіях;
– організація евакуації уражених на вищий рівень медичного забезпечення.
Заходи першої медичної допомоги в осередку ядерного вибуху (катастрофи) надаються у відповідності до виявлених симптомів у потерпілого і направлені на усунення або послаблення початкових ознак променевої хвороби. З цією метою особовий склад безпосередньо після вибуху для профілактики первинної реакції в порядку само і взаємодопомоги приймає з індивідуальної аптечки протиблювотний засіб (диметкарб). У разі небезпеки опромінення приймається радіозахисний засіб (цистамін) – 6 таблеток внутрішньо. По команді командира одягаються індивідуальні засоби захисту органів дихання (протигази, респіратори, пов’язки тощо) та шкіри.
З метою попередження попадання радіоактивних речовин в організм і ураження шкіри в порядку само і взаємодопомоги (або санітарами чи санітарними інструкторами) проводиться часткова санітарна обробка. Вона здійснюється як на зараженій місцевості, так і по виході з неї, її повторюють перед кожним прийомом їжі (в осередку забруднення – тільки за дозволом командира).
Перед обробкою необхідно видалити (струсити, змахнути) радіоактивні речовини з лицевої частини протигазу і особистої зброї. Часткова санітарна обробка полягає в обмиванні рук, обличчя і шиї (та інших відкритих ділянок тіла) незараженою водою з милом, в промиванні очей і полосканні ротової порожнини водою з фляги, а також у витрушуванні обмундирування та чистці взуття.
В осередку наземних ядерних вибухів (аварій) необхідно забезпечити найшвидшу евакуацію уражених із зон сильного радіоактивного зараження.
Перша допомога ураженим, евакуйованим із зон радіоактивного зараження повинна надаватися на місцевості з рівнем радіації, який дозволяє медичному персоналу працювати без ризику переопромінення. Місця для надання першої допомоги визначаються хіміком-дозиметристом або санітарним інструктором-дозиметристом. В них же зосереджуються уражені, які очікують евакуації на вищий рівень медичного забезпечення.
9.5. Перша медична допомога при комбінованих ураженнях
В умовах бойових операцій з використанням зброї масового ураження значна кількість потерпілих матиме комбіновані радіаційні або хімічні ураження з травматичними пошкодженнями.
Комбіновані ураження виникають в результаті дії декількох видів зброї або уражаючих факторів одного виду зброї, можуть бути одночасними або послідовними.
Особливості комбінованих уражень зумовлені синдромом взаємного обтяження та визначаються характером комбінованої травми (дозою опромінення, типом і дозою отруйної речовини – з одного боку, локаліза-цією і тяжкістю травматичного ушкодження – з іншого).
Суттєвою особливістю радіаційних уражень є відносно низький відсоток виникнення невідкладних станів у перші години. Певний час (у залежності від виду ядерної зброї та характеру опромінення) домінують симптоми непроменевих травм (больовий синдром, травматичний або опіковий шок, кровотеча). Тому потерпілим з комбінованими радіаційними ураженнями, як правило, перша медична допомога надається відповідно до провідних механічних ушкоджень. Синдром взаємного обтяження проявляється більш тяжким загальним станом потерпілого, уповільненням загоєнням ран і опіків, зниженням захисних функцій організму і в результаті цього розвитком інфекційних захворювань. При опроміненні значними дозами або підвищеній індивідуальній чутливості симптоми променевої хвороби можуть превалювати.
При ураженні хімічною зброєю (особливо фосфороорганічними речовинами) потерпілий, зразу ж потребує невідкладної медичної допомоги. На відміну від променевих уражень, ураження ОР відразу ж характеризуються сильною інтоксикацією, що супроводжується небезпечними для життя порушеннями функцій нервової системи, роботи органів дихання та кровообігу. Потерпілим з комбінованими хімічними ураженнями перша медична допомога надається саме у зв’язку з ушкодженнями ОР – вводять антидоти, при необхідності проводять штучну вентиляцію легень.
У випадку комбінованого ураження (як радіаційного, так і хімічного) першу медичну допомогу потерпілому надають в індивідуальних засобах захисту (протигаз, захисний одяг).
9.6. Засоби індивідуального захисту
9.6.1. Індивідуальний протихімічний пакет
Призначений для обробки (протирання) відкритих ділянок шкіри та прилягаючого до них обмундирування, а також лицевої ділянки протигазу при зараженні (підозрі зараження) ОР (рис. 9.1). При відповідному використанні вмісту пакету його достатньо для проведення двох часткових санітарних обробок. Забороняється приймати усередину вміст флакону ІПП.
При раптовому застосуванні противником ОР необхідно терміново надіти протигаз та загальновійськовий захисний костюм і провести часткову санітарну обробку: відкрити ІПП, достати тампон (є 4 ватно-марлевих тампони), рясно змочити його дегазуючим розчином з флакону та використати за призначенням. По закінченні часткової санітарної обробки слід надіти захисні рукавиці.

| 
| 
|
Рис. 9.1. Індивідуальний протихімічний пакет:
а) загальний вигляд пакету; б) ватно-марлеві тампони;
в) флакон з рідиною
При наданні допомоги потерпілим без протигазу необхідно обробити обличчя тампоном, змоченим дегазуючим розчином (оберігаючи очі від потрапляння рідини ІПП), після дегазації обтерти шкіру в ділянці очей сухим тампоном та надіти протигаз.
9.6.2. Засоби захисту органів дихання
До засобів захисту органів дихання відносяться: фільтруючі, ізолюючі протигази та респіратори. Крім того, вони поділяються на загальновійськові та спеціальні.
Фільтруючі протигази. Забезпечують надійних захист органів дихання, очей, шкіри обличчя від отруйних, радіоактивних речовин, агентів біологічної зброї та токсинів. Час одягання протигазу не повинен перевищувати 10 с.
Правила надягання протигазу.
Для одягання протигазу необхідно відкрити клапан поглинальної коробки, затримати дихання на вдиху, закрити очі, зняти головне вбрання, двома руками взятись за нижній край шолом-маски протигазу так, щоб великі пальці знаходились зовні, а інші всередині. Прикласти нижню частину шолом-маски під підборіддя та різким рухом рук наверх і назад натягнути її на голову так, щоб не було зморшок та забезпечувався добрий кругозір. Потім зробити повний видих, розкрити очі та відновити дихання.
При надяганні протигазу на пораненого, за відсутності вогню противника, необхідно посадити його в зручну позу (поміж власних ніг), зняти каску (головне вбрання) та надіти шолом-маску протигазу так, як було вказано вище.
Під вогнем противника, якщо потерпілий лежить на животі, слід також лягти на живіт, після чого взяти шолом-маску таким чином, щоб великі пальці були всередині, а інші зовні, підвести її під обличчя пораненого та надягнути її на голову.
Для захисту поранених з пошкодженнями голови в осередку застосування ЗМУ використовується шолом для поранених в голову (ШП) (рис. 9.2).
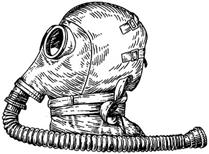
Рис. 9.2. Шолом для поранених в голову
При надяганні ШП на потерпілого з черепно-мозковим пораненням підводять нижню його частину під підборіддя, після чого розгортають та надягають шолом на голову.
При надяганні ШП на потерпілого з пораненнями щелеп, обличчя, необхідно широко розтягнути вхідний отвір шолому, підвести основу клиноподібного клапану під потилицю, підняти однією рукою голову та натягнути шолом на голову та обличчя.
Після надягання ШП, потерпілих з черепно-мозковими пораненнями слід укладати на бік, а з пораненнями щелеп, обличчя – на живіт.
Поранений, який знаходиться у протигазі, ШП, потребує систематичного нагляду (огляд шкіри обличчя та стану зіниць, контроль за частотою дихання та пульсу). При появі у нього блювоти та забруднення клапанів слиною та блювотною масою необхідно терміново замінити ШП.
Після використання шолому необхідно в гігієнічних цілях промити його теплою водою з милом, протерти тампоном, змоченим в 2% розчині формаліну або спирту, і висушити на повітрі; здійснювати періодичні перевірки його справного стану.
Ізолюючі протигази. Захисні властивості ізолюючих протигазів не залежать від природи ОР, радіоактивних речовин, агентів біологічної зброї або від концентрації в повітрі. Вони застосовуються:
– при дуже великих концентраціях ОР і шкідливих домішок в атмосфері;
– при наявності в зовнішньому середовищі таких ОР, які не утримуються фільтруючими протигазами;
– при повній відсутності або нестачі кисню в повітрі;
– при форсуванні водних перешкод або виконанні робіт на невеликих глибинах.
Медичні протипоказання до використання протигазу:
– проникаючі поранення грудей і тяжкі черепно-мозкові ураження;
– легеневі, носові та шлунково-кишкові кровотечі;
– розлади серцево-судинної діяльності та дихання (приступи ядухи);
– рясні виділення з носа;
Такі поранені і хворі повинні розміщатися в об’єктах колективного захисту, які обладнанні в протихімічному відношенні.
Протигазові тренування. З метою підвищення витривалості організму до умов вимушеного тривалого використання протигазів проводять під медичним наглядом протигазові тренування. Вони полягають в послідовному збільшенні фізичного навантаження та часу перебування в протигазі. Це дозволяє зміцнити дихання та серцеву мускулатуру, відпрацювати правильне дихання.
Респіратори та інші засоби захисту органів дихання
Респіратори являють собою фільтруючу напівмаску, використовуються для захисту від радіоактивного пилу та бактеріальних аерозолів. Для перевірки правильності прилягання надітого респіратора необхідно щільно закрити долонею отвір запобіжного екрану клапана видиху та зробити легкий видих. Якщо при цьому по лінії прилягання респіратору до обличчя повітря не виходить, а лише трохи роздуває напівмаску, то респіратор надітий герметично.
До простих засобів захисту органів дихання відносять ватно-марлеві пов’язки (рис. 9.3) та протипилові тканинні маски.
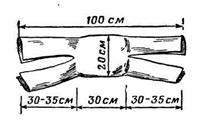
Рис. 9.3. Ватно-марлева пов’язка
Для захисту від ОР респіратори та прості засоби захисту не придатні!
9.6.3. Засоби захисту шкіри
За принципом захисної дії розрізняють ізолюючі та фільтруючі засоби захисту шкіри.
Засоби захисту ізолюючого типу за призначенням поділяються на загальновійськові та спеціальні.
До загальновійськових відносяться загальновійськовий захисний комплект – захисні плащ, панчохи та рукавиці.
Захисний плащ може використовуватися у вигляді накидки, надітим в рукава і герметичного комбінезону.
Як накидка, плащ використовується при раптовому застосуванні противником ОР, агентів біологічної зброї або при випаданні радіоактивних речовин.
Надітим в рукава захисний плащ використовується при подоланні на відкритих машинах ділянок місцевості, зараженої ОР або біологічними засобами ураження, зон радіоактивного забруднення в умовах пилоутворення; при виконанні дегазаційних, деактиваційних та дезинфекційних робіт.
Як комбінезон захисний плащ використовується на місцевості, інтенсивно зараженій ОР або біологічними засобами ураження, а також при проведенні рятувально-евакуаційних робіт.
До спеціальних засобів захисту ізолюючого типу (забезпечують більш високу герметичність на відміну від загальновійськових) відносяться захисний комбінезон та легкий захисний костюм. Вони використовуються при тривалих діях особового складу на зараженій місцевості, при особливо небезпечних роботах з ОР, а також при виконанні дегазаційних, дезактиваційних та дезинфекційних робіт.
Засоби захисту фільтруючого типу призначені для захисту особового складу від парів та аерозолів ОР. До них відносяться загальновійськовий комплексний захисний костюм (ЗКЗК), імпрегноване обмундирування та білизна. Крім того, ЗКЗК захищає від світлового випромінювання ядерного вибуху.
Заражене повітря при проходженні через імпрегнований одяг знезаражуюється за рахунок взаємодії з рецептурами, якими просочені тканини. Позитивним моментом даного захисного одягу є його висока вентиляційна здатність, що дозволяє зменшити навантаження на організм.
Дата добавления: 2016-06-24; просмотров: 954;
