Половое созревание. Гигиена юноши и девушки 1 страница
Первые признаки половогосозревания мальчика – увеличение размеров яичек и наружных половых органов. В яичках начинают созревать сперматозоиды и вырабатывается мужской половой гормон. Он попадает в кровь, и под его влиянием формируются вторичные половые признаки: появляются волосы внизу живота (на лобке), в подмышечных впадинах и на лице, быстро растут скелет (ежегодная прибавка в росте мальчиков может достигать 10 см) и мышцы. Плечи расширяются, а таз остается узким. Это придает фигуре мальчика мужской силуэт. Увеличиваются и изменяются хрящи гортани, голос становится более низким – «ломается». Под влиянием полового гормона усиливается секреция кожных желез, особенно лица и спины. Иногда они воспаляются и появляются угри, исчезающие, как правило, к 25-30 годам. К 14-летнему возрасту начинает выделяться сперма. Непроизвольное выделение спермы происходит чаще всего во время сна и называется поллюцией. Поллюции свидетельствуют о том, что яички развиваются нормально: мальчик становится юношей. Образование сперматозоидов и половых гормонов в мужском организме продолжается до 50-55 лет, а затем постепенно прекращается.
У девочек к 10 годам увеличивается образование гормонов гипофиза, которые вызывают рост яичников. В яичниках начинают вырабатываться женские половые гормоны. Под их влиянием развиваются женские вторичные половые признаки: молочные железы, волосы на лобке и в подмышечной впадине. У девочек в этот период также интенсивно растет и развивается скелет, но по-иному, чем у юношей: расширяются кости таза, плечи остаются узкими. Приблизительно через два года появляется менструация – признак созревания в фолликулах яичников клеток. У девочек-подростков менструальные циклы нерегулярны, перерывы бывают до нескольких месяцев. Эта нерегулярность менструального цикла не должна беспокоить. Через 2-3 года цикл станет регулярным. Между 45 и 55 годами наступает менопауза – прекращение менструальных циклов. Менструации становятся нерегулярными, короткими или длинными, а затем исчезают совсем.
В подростковый период в организме происходят изменения, подготавливающие половую, физическую и психическую зрелость. Для девочек это возраст с 12 до 15 лет, для мальчиков – с 13 до 16 лет. Но в целом период становления организма и личности длится много лет. Рост и развитие подростков требуют полноценного питания, в котором достаточно белков, жиров, углеводов, минеральных солей, витаминов.
Кровь как ткань – разновидность соединительной ткани. Её особенность то, что она жидкая. Клеточные элементы – Эр, Л, Тр, межкл в-во – плазма.
Показатели гомеостаза:
- рН = 7,38 – 7,42.Работа буф сист (белков,фосфатн, карбонатн, Hb)
- Осмот давл крови = 7,3 – 7,6 атм. Сов-ть солей плазмы крови
- Онкотическое давление = 0,03 – 0,04 атм. Белки плазмы крови.
- Температура крови = 37,2 – 37,50 С
- Содержание белков, ак, моносахаридов и других компонентов.
Функции крови в организме:
- ТранспортнаяДыхательная – транспорт кислорода
Трофическая – транспорт питательных веществ,Экскреторная – транспорт продуктов метаболизма,Терморегуляторная – транспорт нагретой крови на перифериюЗащитная (иммунитет, РАСК-система)Регуляторная (гормоны)
Объём крови взрослого человека составляет 6-7 % от массы тела (для ребёнка и новорождённого 8-8,5%). Другой способ расчёта 70 мл крови на 1 кг массы тела.
Нормоволемия – 5 литров крови в среднем. Гиперволемия / гиповолемия.
Система крови Циркулирующие форменные элементы крови
Органы кроветворения (ККМ, а в антенатальном п. – селезёнка, печень)
Органы кроверазрушения (мононуклеарно-фагоцитарная система)
Аппарат нервно-гуморальной рег-ии кроветворения и кровообращения.
В системе крови различают 3 подсистемы:Эритроцитарная система
Лейкоцитарная система ,Тромбоцитарная система
Подержание постоянства концентрации эритроцитов:
- Эритропоэз (хеморецепторы каротидного синуса, дуги аорты (парциальное напряжение кислорода в крови) → изменяется число импульсов по афферентному волокну блуждающего нерва → продолговатый мозг → гипоталамус (в нём тоже есть хеморецепторы) → тораколюмбальный отдел спинного мозга → почки → эритропоэтин / ингибиторы → ККМ → изменение эритропоэза) = регуляция эритропоэза по кислороду.
- Гемолиз
- По месту протекания: внутри и вне сосудистый, костномозговой
- По механизму: гемолизины, эритрофагоцитоз, биогемолиз, химический гемолиз
- Депонирование (перераспределительный эритроцитоз)
Эритроцитарная система – физиологич сист, сост из эритроцитов цирк крови, органов их образов, депо, разруш и аппарата нейрогумор рег-ии и координации работы элементов этой системы.
Эритрон – сов-ть зрелых эритроцитов, циркул в крови и находящихся в депо крови, а также их предшественников, находящихся в красном костном мозге.
Абсолютный эритроцитоз (истинный)усил эритропоэза, переливание крови.
Абсолютная эритропения – ослабление эритропоэза, гемолиз, кровопотеря.
Относительный эритроцитоз(ложный)выход крови из депо,потеря жидк-ти,
Относительная эритропения – избыток жидкости в организме.
Минимальная осмотическая стойкость эритроцитов – максимальная концентрация раствора поваренной соли, при которой начинается гемолиз эритроцитов (0,46 – 0,48)
Максимальная осмотическая стойкость эритроцитов – максимальная концентрация раствора поваренной соли, при которой разрушаются все эритроциты (0,32 – 0,34)
Гемоглобин – хромопротеид с молекулярной массой 64500 Д. Виды:
- HbG – эмбриональный (до 6 месяца внутриутробного развития)
- HbF – фетальный (95% у плода перед рождением, до 2% у взрослого)
- HbA – дефинитивный (у взрослого человека)
Физиологические соединения гемоглобина:
- Оксигемоглобин – с кислородом (ковалентные связи).
- Дезоксигемоглобин – с водородом в ходе восстановления в капиллярах
- Карбгемоглобин – с углекислым газом в Б круге кровообращения
- Карбоксигемоглобин – с угарным газом (выключение гемоглобина)
- Метгемоглобин – окисление гемоглобина (до Fe3+).
Гемоглобин – одна из буферных систем крови. Он связывает образующиеся в избытке в ходе метаболизма ионы водорода (дезоксигемоглобин).
Иммунитет – способность организма защищаться от генетически чужеродных тел и веществ.
Физиологические свойства лейкоцитов:
Способность к диапедезу – миграции из кровеносного русла в ткани
Способность к амёбовидной подвижности в тканях Способность фагоцитозу
Способность к выделению в окружающую среду различных биологически активных веществ
Функции лейкоцитов:
Защитная функция:Фагоцитоз,Бактерицидное и бактериостатическое действие,Противовирусное действие (интерферон),Антитоксическое действие,Участие в работе системы РАСК (регуляции агрегатного состояния)
Регенеративная функция (интерлекины),Транспортная функция (рецепторы)
Лейкоцитоз:
- Физиологический – кратковременный, небольшой, при мышечной нагрузке, эмоциональном возбуждении, приёме пищи, болевом воздействии.
- Реактивный (защитно-приспособительский) – выраженный, продолжительный, при инфекционных и воспалительных заболеваниях, при травмах.
Лейкопения – врождённое или приобретённое нарушение работы ККМ.
Виды лейкоцитов:
- Гранулоциты (нейтрофилы, базофилы, эозинофилы)
- Агранулоциты (лимфоциты, моноциты)
Сдвиг лейкоцитарной формулы влево (регенеративный) – увеличении Ю и П при снижении С – усиление гранулоцитопоэза в ККМ – инфекционные заболевания, норма для новорождённого.
Сдвиг лейкоцитарной формулы вправо (арегенеративный) – исчезновение Ю и П – угнетение гранулоцитопоэза.
У новорождённого нейтрофилов много, лимфоцитов мало. На 4-6 день – первый физиологический перекрёст. В 5 лет – второй физиологический перекрёст. К 13-15 годам значения выравниваются.
Гранулоциты в ККМ задерживаются до 4 суток – депо. В крови циркулируют 4-8 часов, затем – в слизистые, где становятся микрофагами и работают 4-5 суток, после чего погибают.
Нейтрофилы – анаэробный гликолиз, продуцируют лизоцим, комплемент, лактоферрин, интерферон. Бактериостатический и бактерицидный эффект. Первые в очаге возбуждения.
Базофилы – фагоцитарная активность. Превращаются в тучные клетки, выделяют гистамин и гепарин. Препятствуют застою крови. Участвуют в воспалительных и аллергических реакциях.
Эозинофилы – аллергические, аутоиммунные, глистные заболевания. В подслизистом слое ЖКТ. Продуцируют гистаминазу.
Моноциты – в ткани находятся несколько лет, способны к рециркуляции. В ткани – макрофаги. Фагоцитарная активность, синтез бактериостатических, бактериолитических и противовирусных агентов, распознают и запоминают чужеродные агенты, синтезируют факторы, усиливающие дифференцировку других ФЭ, участвуют в гемостазе и фибринолизе, усиливают регенерацию.
Лимфоциты – вырабатываются в ККМ, дифференцировку проходят в тимусе и в лимфоидной ткани около ЖКТ, расселяются в ЛУ.
Среди Т-лимфоцитов различают:
- Т-киллеры (лизис бактерий, опухолевых клеток, чужеродных клеток)
- Т-хелперы (трансформируют В-лимфоциты в плазмоциты)
- Т-амплифайеры (активируют иммунный ответ в пределах Т-звена)
- Т-супрессоры (подавляют иммунный ответ на АГ)
- Т-памяти (запоминают АГ)
Среди В-лимфоцитов различают:
- В-супрессоры (подавляют иммунную реакцию)
- В-киллеры (лизис бактерии)
- В-памяти (запоминают АГ)
Система РАСК - система регуляции агрегатного состояния крови – система гемостаза.
Функции системы РАСК:
- Поддерживает жидкое состояние крови, что необходимо для выполнения её функций.
- При повреждении сосуда обеспечивает остановку кровотечения, т.е. гемостаз.
- Обеспечивает реканализацию повреждённого сосуда, т.е. восстановление его стенки и нормального продвижения крови по сосуду.
Компоненты антисвёртывающей системы:
- Эндотелиальные клетки сосудов (идеально гладкая поверхность, отрицательный заряд на поверхности, синтезируют простациклин, тканевой активатор плазминогена, адсорбируют комплекс гепарин-антитромбин III, фагоцитируют активированные факторы свёртывания крови)
- Антикоагулянты (первичные – постоянно в крови – антитромбин III и гепарин; вторичные - фибрин)
- Клетки и ткани, синтезирующие и выделяющие антикоагулянты в кровь (печень, эндотелиоциты, тучные клетки, базофилы)
- Аппарат нервно-гуморальной регуляции
Виды гемостаза:
- Сосудисто-тромбоцитарный (в сосудах МЦР)
- Коагуляционный (в крупных сосудах)
Механизм сосудисто-тромбоцитарного гемостаза:
- Рефлекторный спазм сосуда (ноцирецепторы → СНС → спазм)
- Адгезия тромбоцитов на повреждённой стенке сосудов (изменение заряда эндотелиоцитов, из разрушенных клеток выделяется АДФ + кальций + фибриноген)
- Агрегация тромбоцитов
- Обратимая (АДФ, тромбоксан, тромбин, серотонин, ионы кальция, ФАТ)
- Необратимая (вязкий метаморфоз, нити фибрина)
- Вторичный спазм сосудов (из разрушенных тромбоцитов – тромбоксан, серотонин, адреналин)
- Образование тромба (гомогенная масса тромбоцитов)
- Ретракция тромба (уплотнение за счёт тромбостенина из тромбоцитов)
Механизм коагуляционного гемостаза:
- Первая стадия – образование протромбиназного комплекса
- Внешний механизм (5-10 сек) из повреждённых клеток – тканевой тромбопластин + ионы кальция + проконвертин (VII) = активация X фактора свертывания крови + проакцелерин = протромбиназа
- Внутренний механизм (5-7 мин) при повреждении обнажаются коллагеновые и эластиновые волокна, меняется заряд = активируется фактор Хагемана (XII) в присутствии калликреина, кининогена и тромбоцитарного тромбопластина (Р3). Начинается каскад реакций, приводящий к активации протромбиназы.
- Вторая стадии – образование из протромбина тромбина (2-5 секунд) – протромбиназный комплекс + протромбин (II) + кальций = тромбин
- Третья стадия – образование из фибриногена нерастворимого фибрина
- Первый этап – образование фибрин-мономера
- Второй этап – полимеризация его в фибрин-полимер (фибрин S) – образование нитей фибрина, в которых застревают форменные элементы крови.
- Третий этап – + фибринстабилизирующий фактор (XIII) = фибрин I – нерастворимый.
- Четвёртая стадия – ретракция тромба
- Пятая стадия – фибринолиз и восстановление стенки сосуда
- Первая фаза – переход плазминогена в плазмин
i. Внешний механизм инициируется тканевыми активаторами плазминогена, выделяющимися из эндотелия
ii. Внутренний механизм – активация фактора Хагемана + каллекреин + кининоген + фактор Виллебранда
- Вторая фаза – фибрин расщепляется до полипептидов и аминокислот – захватываются макрофагами.
Кровь начинает свёртываться через 0,5 – 2 мин, прекращает через 3 – 5 мин
Определение времени свёртывания крови:
1. Прокалывают палец, первую каплю крови удаляют
2. В капилляр Панченкова набирают сплошным столбиком 25 мл крови
3. Включают секундомер
4. Наклоняют капилляр на 450 переводят взятую кровь на его середину
5. Каждые 30 секунд наклоняют капилляр на 450 в разные стороны. Столбик крови должен смещаться не более чем на 10 мм
6. Момент замедления движения крови или появления микросгустков – время начала свёртывания крови.
7. Момент прекращения движения крови – время окончания свёртывания крови.
Электрокоагулография:
1. Забор крови в ячейку, включение секундомера.
2. То – время от момента взятия крови до момента начала записи
3. Регистрацию проводят 10-15 минут.
4. Т1 – время начала свёртывания крови (1,5 – 4,5 минуты)
5. Т2 – время окончания свёртывания крови (5,5 – 10 минут)
6. Т – продолжительность процесса свёртывания (3 – 7 минут)
7. Т3 – время начала ретракции и фибринолиза (6 – 13 минут)
Определение протромбинового времени тестом Квика (внешний механизм свёртывания крови):
1. В капилляр Панченкова набирают цитрат натрия до метки 80
2. В тот же капилляр дозабор крови до метки К
3. Содержимое капилляра – в пробирку, её – на водяную баню на 1 минуту
4. Добавляют тромбопластин и хлорид кальция (капилляром до метки К)
5. Включают секундомер
6. Не вынимая пробирки с водяной бани, покачивают её. Останавливают секундомер, когда образуется сгусток крови – протромбиновое время.
7. Рассчитывают протромбиновый индекс: 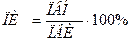 , где ПВН указывается на флаконе с тромбопластином (12-18 с).
, где ПВН указывается на флаконе с тромбопластином (12-18 с).
8. В норме ПИ = 80-100%. У новорождённых ПВ увеличено, ПИ снижен.
Группы крови.
Ландштейнер и Янский установили наличие на эритроцитах человека особых антигенов – агглютиногенов – высокомолекулярные полимеры, входящие в структуру поверхностной мембраны клетки (на 75% состоят из углеводов, определяющих их специфичность). А в плазме крови есть агглютинины – белки-антитела, относящиеся к классу иммуноглобулинов. Одноимённые агглютиногены с агглютининами вызывают реакцию агглютинации.
Практическая значимость определения групповой принадлежности:
1. Идентификация личности
2. Трансплантация органов и тканей (в частности – переливание крови)
Группа 0 αb (I) – у 40% населения планеты – на эритроцитах нет агглютиногенов А и В, но есть антиген О. В плазме крови есть агглютинины α и b.
Группа А b (II) – у 40% населения планеты – на эритроцитах – агглютиноген А, в плазме – агглютинин b.
Группа В α (III) – у 15% населения планеты – на эритроцитах – агглютиноген В, в плазме – агглютинин α.
Группа АВ (IV) – у 5% населения планеты – на эритроцитах – агглютиногены А и В, в плазме агглютининов нет.
Стандартная сыворотка – сыворотка со строго специфическими естественными агглютининами в строго определённой концентрации (1:16 или 1:32)
Цоликлоны – искусственные моноклональные антитела, относящиеся к одному классу иммуноглобулинов (Ig M). Например «анти А» даёт агглютинацию с агглютиногеном А.
Определение групп крови по системе АВ0:
1. На левой стороне планшета надписывают 0, в середине А и справа В, сверху – фамилию и инициалы лица, у которого проводят определение.
2. По 1 большой капелл стандартной сыворотки двух серий (6 капель)
3. По 1 капле крови величиной с булавочную головку переносят палочкой рядом со стандартной сывороткой.
4. Тщательно перемешиваем до равномерного красного окрашивания.
5. Планшет покачивают, оставляют на 2 минуты в покое и снова покачивают.
6. Наблюдают 5 минут.
7. Через 3 минуты после агглютинации в капли смеси сыворотки с эритроцитами добавляют по 1 капле изотонического раствора хлорида натрия и продолжают наблюдение.
В системе агглютиногенов резус (Rh) насчитывается 6 антигенов: D, E, C, d, e, c. Наиболее антигенные свойства выражены у антигена D. Именно по нему всех людей делят на резус-положительных – их 85% (есть агглютиноген D) и резус-отрицательных (нет агглютиногена D). Есть возможность образования анти D – агглютининов. При их повторной встрече с агглютиногеном возникнет резус-конфликт – кровь свернётся (важно при переливании крови, при беременности).
Определение резус-фактора экспресс-методом:
1. На белую пластину нанося по капле стандартной сыворотки анти-резус двух разных серий.
2. Смешивают каплю крови с каплей сыворотки
3. В течение 3 минут пластину покачивают, затем добавляют каплю изотонического раствора хлорида натрия и наблюдают 5 минут.
В экстренной ситуации контроль ведётся по эритроцитам с агглютиногенами донора и плазме с агглютининами реципиента.
Функциональная классификация сосудов:
1. амортизирующие (сосуды эластического типа)
2. сосуды распределения – это среднего и мелкого калибра (мышечного типа)
3. резистивные сосуды (сосуды сопротивления) – это самые мелкие артериальные сосуды диаметром менее 100 мкм и артериолы с прекапиллярными сфинктерами
4. капилляры (обменные сосуды)
5. емкостные сосуды (аккумулирующие) – это посткапиллярные венулы, венулы, мелкие вены и венозные сплетения
6. шунтирующие сосуды – это артириоловенулярные анастомозы
7. сосуды возврата крови к сердцу – это средние и крупные вены
Физиологические особенности миокарда:
- Возбудимость
- У рабочего миокарда ниже, чем у проводящей системы сердца
- У всех рабочих кардиомиоцитов примерно одинакова
- Очень большой период рефрактерности из-за участка «плато» (вхождение натрия и кальция уравновешивается входом хлора и калия).
- Проводимость (функциональный синцитий – скорость 3-4 м/с). В верхней части АВ-узла имеет место задержка проведения возбуждения на 0,05 сек
- Блокады сердца – патологические задержки проведения
i. Полная блокада
ii. Неполная блокада
1. 1 степень – замедление проведения возбуждения
2. 2 степень – спонтанное выпадение 1 сокращения желудочков
3. 3 степень – закономерное выпадение 1 сокращения желудочков
- Сократимость – закон сердца (закон Франка-Старлинга) – чем больше сердечная мышца растянута в диастолу, тем более сильным будем последующее сокращение.
- Лабильность очень низкая, т.к. длительный период абсолютной рефрактерности.
- Автоматия (способность сердца возбуждаться и сокращаться самопроизвольно, то есть без участия каких-либо регулирующих воздействие извне). Доказательство – изолированное сердце. Причина – медленная диастолическая деполяризация клеток пейсмекеров (она доводит мембрану до КУД и генерируется ПД). Автоматия – свойство только проводящей системы сердца (но при патологии – эктопические очаги).
Водитель ритма – клетки-пейсмекеры синоатриального узла.
1-я лигатура Станниуса – между синоатриальным и атриовентрикулярным узлами. Венозный синус продолжит сокращаться, остальное сердца на время перестанет.
Причина возобновления сокращений – атриовентрикулярный узел – водитель ритма второго порядка.
2-я лигатура Станниуса – на атриовентрикулярный узел – он будет раздражён и активирован.
Сердце будет сокращаться с меньшей силой – правило убывающего градиента автоматии – степень автоматии сердца убывает по мере удаления от венозного конца сердца и с приближением к артериальному.
3-я лигатура Станниуса – на верхушку сердца (отделение рабочего миокарда от атипичного). Верхушка перестанет сокращаться, т.к. рабочий миокард автоматией не обладает.
Экстрасистола – внеочередное сокращение миокарда предсердий или желудочков под действием внеочередного раздражителя. Таким раздражителем может быть нервный импульс из эктопического очага или сильное воздействие на сердце извне.
Классификация экстрасистол:
1. Предсердные (до неё пауза укорочена, после ней – нормальная)
2. Желудочковые (после неё – компенсаторная пауза)
Динамика работы сердца – последовательное сокращение предсердий и желудочков, обеспечивающее нормальную гемодинамику в ССС. Одним из показателей динамики работы сердца является сердечный цикл.
Сердечный цикл – время, за которое происходит одно полное сокращение и расслабление предсердий и желудочков. В норме 0,75 – 1,0 сек. При тахикардии укорачивается, при брадикардии – удлиняется. СЦ = 60/ЧСС.
Фазы сердечного цикла:
1. Систола предсердий, диастола желудочков – 0,1 секунда
2. Систола желудочков, диастола предсердий – 0,33 секунды
3. Общая пауза – 0,43 секунды.
Фазы желудочкового цикла:
1. Систола желудочков – 0,33 секунды
a. Период напряжения – 0,08 секунд
i. Фаза асинхронного сокращения – 0,05 секунд Л 5-7 П 2-3
ii. Фаза изоволюмического сокращения – 0,03 с Л 70-80 П 6-12
b. Период изгнания – 0,25 секунд
i. Фаза быстрого изгнания – 0,12 секунд Л 120-140 П 30-40
ii. Фаза медленного изгнания – 0,13 секунд
2. Диастола желудочков – 0,47 секунд
a. Период расслабления – 0,12 секунд
i. Протодиастола – 0,04 секунды ЛП 1-2 мм.рт.ст.
ii. Фаза изоволюмического расслабления – 0,08 секунд
b. Период наполнения – 0,25 секунд
i. Фаза быстрого наполнения – 0,08 секунд
ii. Фаза медленного наполнения – 0,17 секунд
iii. Систола предсердий – 0,1 секунда.
Схема динамики деятельности сердца человека:
| Состояние | Систола | Диастола | |||||||
| Периоды | Н | И | Р | Н | СП | ||||
| Фазы | АС | ИС | БИ | МИ | ПД | ИР | БН | МН | |
| АВК | |||||||||
| ПЛК | |||||||||
| ЭКГ | |||||||||
| ФКГ | |||||||||
| СФГ |
Систолический объём – объём крови, выбрасываемой при систоле желудочков.
Конечносистолический объём – остается в желудочках после систолы.
МОК – минутный объём крови – объём крови, выбрасываемый сердцем в аорту или лёгочный ствол в течение 1 минуты. МОК = СО * ЧСС.
Изменение ЧСС: воздействие на пейсмекеры – если увеличить проницаемость мембраны для положительных ионов, входящих в клетку (кальция), то МДД уменьшится и ЧСС увеличится; а если для выходящих – всё наоборот.
Изменение силы сердечных сокращений: действие на рабочий миокард – если увеличить проницаемость мембраны для кальция, то сила возрастёт, если уменьшить – наоборот.
Виды регуляции деятельности сердца:
- Внутрисердечная
- Внутриклеточная (закон Франка-Старлинга)
- Межклеточная (функциональный синцитий)
- Нервная (кардио-кардиальные рефлексы) – опыт Удельнова на изолированном сердце лягушки (закон Франка-Старлинга при разобщённых предсердиях и желудочках)
- Внесердечная
- Нервная
i. Блуждающий нерв (перерезка и раздражение в опытах Вебера) – в постоянном тонусе – тормозит работу сердца за счёт АХ (повышается проницаемость для калия)
ii. Симпатический нерв – не имеют тонуса, либо он незначителен – усиление деятельности сердца за счёт НА (повышает проницаемость для кальция)
iii. С собственных рефлексогенных зон (барорецепторы каротидного синуса, дуги аорты, лёгочного ствола – постоянная импульсация – создание тонуса блуждающего нерва; рефлекс Бейнбриджа – барорецепторы в устье полых вен – понижают тонус блуждающего нерва)
iv. С сопряжённых зон
1. Рефлекс Гольца – механорецепторы внутренних органов и брыжейки кишки – резкое повышение тонуса блуждающего нерва.
2. Рефлекс Тома-Ру – эпигастральная область
3. Рефлекс Даньини-Ашнера – надавливание на глазные яблоки приводит к замедлению работы сердца.
4. Рефлекс Геринга – задержка дыхания на высоте вдоха – замедление работы сердца
5. Также рефлексы с термо- и механорецепторов кожи, с проприорецепторов, с вестибулорецепторов.
Дата добавления: 2016-04-23; просмотров: 1255;
