ОТКРЫТЫЕ ПОВРЕЖДЕНИЯ
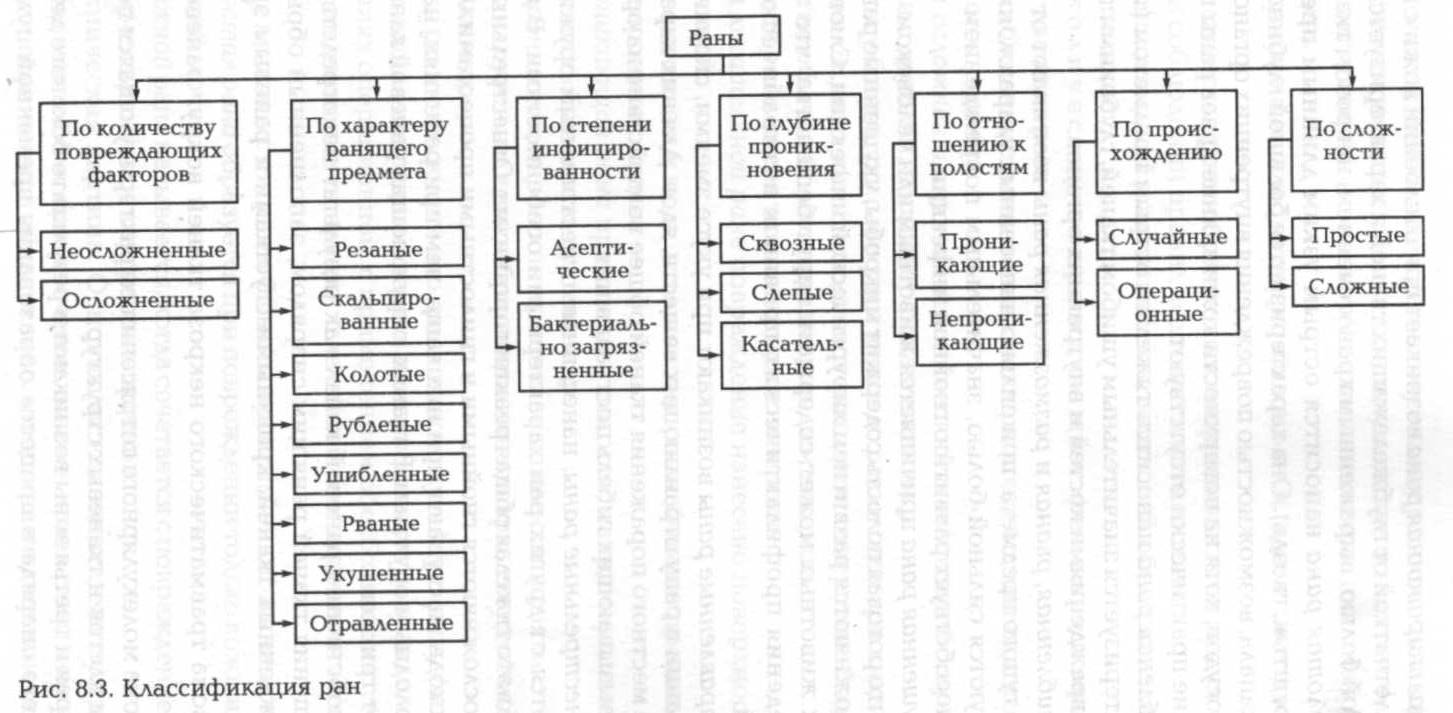
Раны (лат. vulnus) — механическое повреждение тканей тела с нарушением целости кожи или слизистой оболочки с возможным повреждением глубжележащих тканей. Ссадиной, царапиной называется повреждение поверхностных слоев кожи или слизистых оболочек. Классификация ран приведена на рис. 8.3.
По характеру ранящего предмета выделяют несколько видов ран.
Резаные раны наносятся острым предметом (нож, стекло, бритва и др.) и характеризуются ровными краями, обильным кровотечением, умеренной болью. Ранения, наносимые этими предметами, опасны возможными повреждениями крупных сосудов, нервов, внутренних органов.
Скальпированная рана возникает при отслоении кожи с подкожной клетчаткой от глубжележащих тканей и характеризуется значительной болью, выраженным кровотечением, некрозом тканей.
Колотая рана наносится острым узким длинным предметом (шило, штык, гвоздь). Она характеризуется большой глубиной раневого канала, возможностью повреждения внутренних органов, крупных сосудов, хотя на поверхности кожи зияние краев раны и кровотечение практически отсутствуют.
Рубленая рана наносится тяжелым острым предметом (топор) и характеризуется значительным ушибом тканей, глубокими тяжелыми повреждениями костей и внутренних органов.
Ушибленная, рваная и размозженная раны возникают от воздействия тупого предмета, при сильно нанесенных ударах. Они характеризуются сильной болью, значительным повреждением тканей, что способствует развитию гнойной инфекции.
Укушенная рана причиняется животным или человеком. В связи с тем что ротовая полость содержит микробы, укушенные раны всегда осложняются развитием хирургической инфекции. Слюна некоторых животных может содержать вирус бешенства, что требует проведения профилактических прививок антирабической вакциной.
Отравленные раны возникают при укусе змеями, скорпионами, попадании в рану отравляющих веществ, ядов. Для них характерно кроме местного поражения тканей общее воздействие на организм ядов, вызывающих гибель пострадавших.
Огнестрельные раны, нанесенные огнестрельным оружием, отличаются от других ран характерными особенностями. В первую очередь это тяжелая общая реакция организма. Огнестрельные раны часто осложняются гнойными и гнилостными процессами. Летальные исходы наступают при них чаще, чем при ранениях, нанесенных холодным оружием. В тканях, окружающих раневой канал, различают три зоны:
1) собственно раневой канал как результат непосредственного разрушения тканей ранящим снарядом, заполненный обрывками поврежденных тканей, кровяными сгустками и раневым экссудатом;
2) зона травматического некроза тканей вокруг раневого канала;
3) зона молекулярного сотрясения, характеризующаяся повреждением клеток и тканевых структур.
Вторая и третья зоны возникают в результате бокового действия ранящего снаряда в процессе образования временной пульсирующей полости. Чем ближе к раневому каналу располагаются ткани, тем массивнее их повреждение, поэтому лечение огнестрельных ран весьма затруднительно из-за развития нагноения или анаэробной инфекции.
По степени и н ф и ц и р о в а н н о с т и различают два вида ран.
Асептическая рана образуется в операционной во время операции при соблюдении правил асептики и антисептики.
Инфицированной рана считается, если в ней образовалось гнойное воспаление.
По количеству повреждающих факторов также выделяют два вида ран.
Неосложненные раны возникают при воздействии одного механического предмета.
При осложненных ранах механический агент воздействует в сочетании с другими, например рана и ожог и др.
По глубине проникновения различают три вида ран.
Сквозная рана имеет входное и выходное отверстия. Выходное отверстие обычно больших размеров, чем входное.
Слепая рана имеет только входное отверстие.
При касательной ране повреждение нанесено поверхностно по касательной.
По отношению к полостям раны бывают проникающими и непроникающими.
Проникающая рана проникает в полости, например в плевральную, полость брюшины, сустава и др.
Непроникающая рана не проникает в полости в связи с сохранностью наружных листков брюшины или плевры, твердой мозговой оболочки и др.
По происхождению различают случайную рану (полученную внезапно, непреднамеренно) и операционную рану (полученную в условиях операционной, с применением обезболивания, гемостаза при выполнении операции с лечебной или диагностической целью).
По сложности раны бывают простыми и сложными.
Простая рана образуется при повреждении только кожи или слизистых оболочек.
Сложной рана называется, когда сочетается с повреждением костных образований или внутренних органов.
Клиническая картина. Основными клиническими признаками раны являются боль, кровотечение, зияние краев раны, нарушение функции пораженной области тела. Боль зависит от количества поврежденных чувствительных рецепторов и нервных волокон. Характер и интенсивность боли связаны с локализацией раны, характером ранящего предмета, индивидуальной особенностью восприятия боли реактивностью организма. Особенно много нервных окончаний на ногтевых фалангах пальцев, поэтому раны пальцев очень болезненны. Чем быстрее рана наносится, тем она менее болезненна. Чем острее ранящий предмет, тем боль меньше. При нервно-психическом возбуждении раненого чувствительность к боли снижается. При развитии инфекции в ране из-за отека тканей боль усиливается.
Интенсивность кровотечения зависит от вида и количества поврежденных сосудов, а также от вида и характера ранения: при резаных и рубленых ранах кровотечение сильнее, чем при ушибленных. Из-за выраженной сосудистой сети раны головы и лица сильно кровоточат. Из-за значительной смещаемости кожи и подлежащих тканей головы иногда бывают скальпированные раны.
В зависимости от эластичных свойств тканей, их способности к сокращению края раны, как правило, зияют. Наибольшее зияние отмечается при поперечном рассечении эластичных волокон кожи, большой величине раны и достаточной упругости тканей. Раны органов, не имеющих эластических структур, зияют в меньшей степени.
Любое ранение может вызвать общую реакцию организма: терминальное состояние, шок, обморок и др. Эти явления возникают не только из-за боли, но в основном из-за кровотечения.
Не меньшую опасность представляет и возможное нагноение ран в более позднем периоде, так как все раны, кроме операционных, микробнозагрязнены.
Местные реакции при ранении, как и весь процесс заживления раны, складываются из трех последовательно развивающихся фаз.
Фаза воспаления. Продолжительность этой фазы составляет до 5 сут с момента ранения. В травмированных тканях происходят большие биохимические изменения, приводящие к нарастанию отека, усилению боли, тромбозу мелких сосудов, расширению капиллярной сети и стазу крови в них. В ране активизируются обменные процессы, что влечет за собой повышение и местной, и общей температуры тела. Наряду с воспалительной реакцией в ране идет процесс очищения очага повреждения тканей от мертвых клеток, токсинов, продуктов белкового распада за счет фагоцитоза, ферментативных процессов и удаления токсических продуктов и микробов с воспалительным экссудатом.
Фаза регенерации. Продолжительность фазы регенерации составляет 6—14 сут. Она характеризуется развитием в ране регенеративных процессов. Стихает воспалительная реакция (боль, отек, гиперемия, местное повышение температуры, нарушение функции), появляется грануляционная ткань с новой сетью капилляров.
Фаза эпителизации и рубцевания. Рана, выполненная грануляционной тканью, с краев и со дна постепенно покрывается эпителием, параллельно созревает соединительная ткань с образованием рубца.
Виды заживления ран. Принято различать три вида заживления ран: первичным натяжением, вторичным натяжением и заживление под струпом.
Первичным натяжением заживают раны при условии плотного соприкосновения их краев при отсутствии инфекции. Срок заживления 7— 8 сут. При таком заживлении обычно не остается грубых рубцов.
Заживление вторичным натяжением наблюдается при значительном расхождении краев раны, наличии в ней гнойной инфекции. По мере очищения раны от гнойно-некротических элементов и заполнения грануляционной тканью образуется рубцовая ткань.
Заживление под струпом происходит при поверхностных ранениях. На поверхности раны, заполненной грануляционной тканью, образуется плотная корочка (струп), которая играет роль защитной повязки. После эпителизации раневой поверхности струп отходит самостоятельно.
Первая медицинская и доврачебная помощь. При ранениях помощь оказывают в следующей последовательности:
1) осуществляют гемостаз любыми временными способами;
2) накладывают на рану асептическую повязку. В условиях медицинского пункта проводят туалет раны стерильными инструментами, перевязочным материалом с применением антисептических растворов;
3) осуществляют обезболивание. Дают внутрь таблетку анальгина, пенталгина. При возможности внутримышечно вводят 2 мл 50 % раствора анальгина и 1 мл 1 % раствора димедрола или 1 мл 1 —2 % раствора промедола. На место ранения желательно положить пузырь со льдом;
4) при ранениях конечностей обязательно осуществляют транспортную иммобилизацию из подручных или стандартных шин с целью создания покоя ране;
5) бережно транспортируют пострадавшего в ЛПУ.
Лечение. Все раны, кроме операционных, микробно загрязнены,
поэтому с их стенок и дна раны удаляют микробов. Поверхностные раны обрабатывают антисептическими растворами. На них накладывают асептическую повязку. Остальные случайные раны подлежат ПХО с целью удаления попавших в рану микроорганизмов, поврежденных тканей, окончательного гемостаза и восстановления анатомической целости поврежденных тканей. Наилучшие результаты дает ПХО, проводимая в первые 6—8 ч после ранения, т.е. в сроки, когда инфекция не вышла за пределы ближайших лимфатических и межтканевых щелей.
Первичная хирургическая обработка бывает ранней, если выполняется в первые 24 ч с момента ранения; отсроченной — в период 24 — 48 ч с момента ранения: поздней — позже 48 ч. По своей сути это операция, поэтому она должна выполняться под обезболиванием после соответствующей подготовки операционного поля в три этапа:
1) рассечение раны с целью превращения ее в резаную, что способствует ускорению заживления;
2) иссечение краев, стенок и дна раны с целью удаления нежизнеспособных тканей, микроорганизмов, инородных тел. Осуществляется тщательный гемостаз. После этого этапа использованный инструментарий заменяется, рана отграничивается чистыми полотенцами (салфетками), меняются перчатки;
3) восстановление анатомической целости поврежденных тканей, т. е. наложение первичных швов. Зашитую рану нужно дренировать полоской перчаточной резины, введенной в рану между швами, или трубчатым дренажем через дополнительный разрез.
Первичная хирургическая обработка заканчивается наложением на рану асептической повязки. Перевязка выполняется через сутки с помощью стерильных инструментов — это так называемая инструментальная перевязка. Инструменты должны быть использованы лишь для одной перевязки, после чего их снова стерилизуют. Для снятия последних слоев повязки используют пинцеты. Этими же инструментами, захватывая шарики, смоченные раствором антисептика, обрабатывают кожу вокруг раны. Ими же накладывают стерильные салфетки новой повязки. Дренаж удаляется с прекращением отделяемого из раны.
Если заживление раны протекает без осложнений, то через 5—7 сут швы снимают.
Если после ПХО раны остается опасность развития инфекции, следует наложить первично отсроченные швы, т. е. швы на кожу накладывают, но не завязывают. После стихания воспалительных явлений через 5—7 сут наложенные швы завязывают, благодаря чему края раны сближаются и рана заживает быстрее.
При частичном выполнении раны грануляциями могут быть наложены вторичные швы. Если швы накладываются после иссечения грануляционной ткани, они носят название ранних вторичных швов. Швы, наложенные после иссечения образовавшейся рубцовой ткани, называются поздними вторичными швами.
Лечение гнойных ран должно проводиться с учетом фаз раневого процесса. На фазе воспаления необходимо создать покой (гипсовая лонгета, шина) поврежденной области и создать условия для хорошего оттока раневого отделяемого из раны путем дренирования, наложения повязок с гипертоническим раствором хлорида натрия или с мазью левомеколь. С целью ускорения расплавления некротических тканей нужно применять протеолитические ферменты (трипсин, химотрипсин) в виде раствора на салфетке или присыпки. Для подавления активности микрофлоры или ее полного уничтожения показана антибиотикотерапия с учетом антибиотикограммы. С целью уменьшения интоксикации организма проводят дезинтоксикацию, улучшающую функцию печени, почек, способствующую быстрому разведению и выведению токсических продуктов из организма.
На фазе регенерации, когда рана заполнилась грануляционной тканью, местное применение гипертонических и антисептических растворов противопоказано, так как они разрушают грануляционную ткань. Для защиты грануляционной ткани применяются мази на жировой основе (мазь Вишневского, метилурациловая, фурацилиновая и др.). При избыточных грануляциях, мешающих эпителизации, их можно прижигать 10—20 % раствором нитрата серебра.
Во время перевязок гнойных ран так же, как и при перевязках чистых, необходимо соблюдать правила асептики и антисептики, не допуская вторичного инфицирования раны, окружающей кожи и собственных рук.
При длительном, вялом процессе заживления, нагноении раны показана вторичная хирургическая обработка с иссечением патологических грануляций, широким раскрытием гнойных полостей, затеков. При частичном выполнении раны грануляциями могут быть наложены вторичные швы.
ОЖОГИ
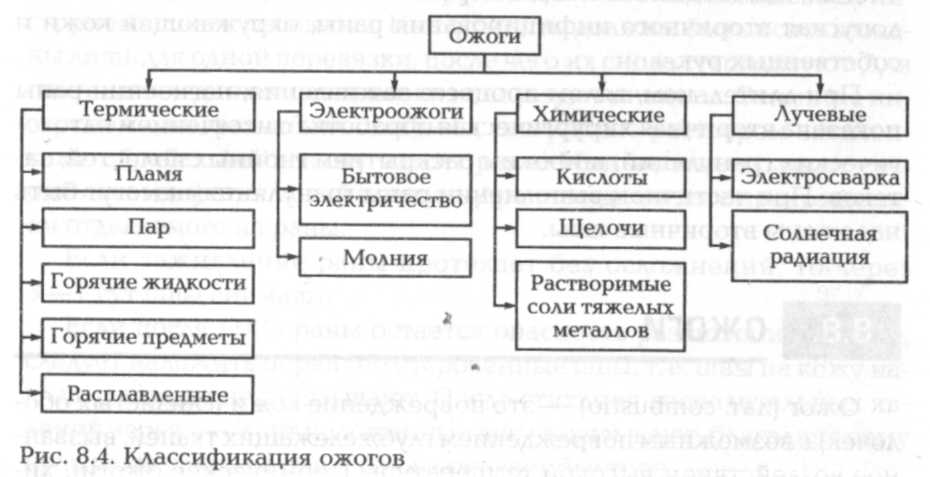
Ожог (лат. combustio) — это повреждение кожи (слизистых оболочек) с возможным повреждением глубжележащих тканей, вызванное воздействием высокой температуры (термические ожоги), химических веществ (химические ожоги), электрического тока (электроожоги) и лучевой энергии (лучевые ожоги). Чаще других встречаются термические ожоги.
Классификация ожогов приведена на рис. 8.4.
Клиническая картина. Тяжесть состояния пострадавших зависит от площади ожога и, в большей степени, от его глубины. Например, солнечный ожог первой степени площадью 80 % не станет причиной смерти, тогда как глубокий ожог площадью 30 — 40 % может привести к смертельному исходу. Глубина и распространенность ожоговой раны зависят от вида термического агента. Например, ожоги кипятком обычно бывают поверхностными, ожоги паром неглубокие, но обширные, ожоги пламенем почти всегда глубокие и распространенные, часто сопровождаются ожогами верхних дыхательных путей.
При воздействии на ткани кислот и солей тяжелых металлов происходит свертывание белков. На поверхности поврежденной ткани образуется плотный струп, препятствующий дальнейшему повреждению глубжележащих тканей. При таком ожоге развивается коагуляционный некроз. При воздействии на ткани щелочей происходит глубокое пропитывание и более глубокое омертвение, так как щелочи не сворачивают белки, а растворяют их — развивается колликвационный некроз в виде мягкого белого струпа.
Ожоги могут быть вызваны также и воздействием электрического тока. При этом отмечаются местные и общие реакции. Из-за резкого возбуждения скелетной и гладкой мускулатуры возникают тонические судороги всех мышц, что может привести к остановке сердечной и дыхательной деятельности. На местах входа и выхода тока появляются ожоги-«метки». Ожог может разрушать не только кожу, но и глубжележащие ткани вплоть до их обугливания. При поражении молнией на коже появляются красные полосы.
Степени ожогов. По глубине поражения различают четыре степени ожогов (при этом I, II, Ша — поверхностные, а IIIб, IV — глубокие ожоги);
■ I степень — эритематозная форма ожога. Для нее характерны жгучая боль в месте ожога, краснота, отек. Выздоровление наступает через 5 — 7 сут;
■ II степень — буллезная форма ожога. Характерны сильная боль, отек, краснота, пузыри с серозным содержимым. Выздоровление наступает через 12—14 сут;
■ Ша степень — омертвение поверхностного слоя кожи, в том числе и ростковой зоны. Характерны боль, краснота, отек, вскрывшиеся пузыри. На дне ожоговой раны имеются участки некротической ткани. Ожоговая рана заживает без рубцов. Эпителий нарастает с краев ожоговой раны и из глубины (из волосяных луковиц, потовых желез);
■ IIIб степень — характеризуется некрозом всей толщи кожи. Имеется плотный струп темного цвета, четко отграниченный от здоровой кожи. В области струпа полностью отсутствует болевая чувствительность. При прикосновении спиртовым шариком к ожоговой поверхности пострадавший не ощущает боли. Заживление происходит медленно с образованием грубых рубцов;
■ IV степень — некроз всех слоев кожи и глубжележащих тканей, в том числе и кости. Заживление длительное с образованием грубых обезображивающих рубцов.
Дифференцировать по клиническим признакам глубину распространения некроза в первые дни после ожога практически невозможно, так как в последующие дни в окружающих тканях будут возникать выраженные некротические процессы. При всех условиях точная диагностика глубины поражения возможна только на 7 — 14-е сутки после травмы.
Определение площади ожогов. Существует несколько способов определения площади ожогов.
1. Ладонь пострадавшего принимается за 1 % всей площади поверхности тела.
2. «Правило девяток», согласно которому площадь головы и шеи составляет 9 %; площадь одной верхней конечности — 9 %; площадь туловища спереди— 18 % (9 х 2); площадь туловища сзади— 18 % (9 х 2);
площадь одной нижней конечности — 18 % (9 х 2); площадь промежности — 1 %.
3. Таблицы Блохина, в которых отражается и глубина поражения кожи, используются в педиатрической практике;
4. Метод Постникова, при котором средняя величина общей поверхности тела принята за 16 ООО см2. На ожоговую поверхность накладывают прозрачную стерильную пленку, обводят на ней контуры обожженного участка карандашом или чернилами, переносят ее на миллиметровую бумагу и высчитывают площадь ожога в квадратных сантиметрах. Например, при ожоге площадью 3 200 см2 процент обожженной поверхности равен:
16 000— 100%
3200 —х%
х = 3 200* 100/16 000= 20%.
При сплошном поражении отдельных областей используют таблицу Постникова, в которой приведены площади разных областей тела в квадратных сантиметрах и процентах.
Ожоговая болезнь. Комплекс общих расстройств, наблюдающихся при тяжелой ожоговой травме, называется ожоговой болезнью. Она развивается при поверхностных ожогах свыше 50 % поверхности тела, а при глубоких свыше 10 %. В течении ожоговой болезни различают периоды ожогового шока, ожоговой токсемии, ожоговой септикотоксемии и реконвалесценции. Это разделение является условным, так как переход одного периода в другой совершается без четких границ.
Период ожогового шока. Продолжительность периода составляет 2 — 3 сут. Ожоговый шок развивается в ответ на сверхсильный болевой раздражитель и является разновидностью травматического. В клинике ожогового шока различают кратковременную эректильную и длительную торпидную фазы (при травматическом шоке торпидная фаза короче). Для эректильной фазы шока характерно общее возбуждение, повышение АД, учащение дыхания и пульса. Торпидная фаза шока характеризуется артериальной гипотонией и угнетением всех жизненных функций организма. Из-за плазмопотери в организме уменьшается ОЦК, снижается скорость кровотока, повышается вязкость крови, что ведает к развитию ацидоза. Главным и наиболее постоянным признаком торпидной фазы ожогового шока является олигурия, а в очень тяжелых случаях — анурия.
Период острой ожоговой токсемии. Период характеризуется стойкой гипертермией, нарушением сна, аппетита, резко угнетенным состоянием. Развитие токсемии связано с всасыванием продуктов распада тканей и утратой значительной части кожного покрова. Продолжительность токсемии зависит от тяжести поражения и состояния организма пострадавшего. В среднем через 10—15 сут начинается нагноение ожоговой раны. Ожоговая болезнь переходит в следующий период.
Период ожоговой септикотоксемии. Период развивается в связи с нагноением ожоговой раны. Для него характерны анемия, истощение, образование пролежней, явления интоксикации, атрофия скелетной мускулатуры. Если ожоговая рана не будет закрыта аутотрансплантатом, больные в большинстве случаев погибают от раневой дистрофии. В этом периоде развиваются различные осложнения со стороны внутренних органов (пневмония, гепатит, желудочно-кишечные кровотечения, печеночно-почечная недостаточность и др.).
Период реконвалесценции. Период наступает после заживления ожоговых ран. Происходит постепенная нормализация функций внутренних органов и опорно-двигательного аппарата.
Первая медицинская и доврачебная помощь. Первая медицинская помощь оказывается в следующем порядке:
1) на пострадавшем тушат горящую одежду;
2) выносят пострадавшего из очага горения на свежий воздух;
3) вводят обезболивающие средства;
4) охлаждают обожженную поверхность в холодной воде;
5) накладывают асептические повязки;
6) при глубоких и обширных ожогах конечностей осуществляют транспортную иммобилизацию;
7) бережно транспортируют пострадавшего, лежащего на носилках, в ЛПУ.
Воспламенившуюся одежду нужно немедленно сбросить или накрыть плотной тканью, чтобы прекратить доступ воздуха. Обычно человек в горящей одежде стремится бежать. Такого человека необходимо остановить любыми способами, включая насильственные, так как при беге пламя на одежде разгорается еще сильнее от притока воздуха. Когда пламя потушено, осторожно снимают с пострадавшего одежду путем разрезания. Струей холодной воды из ведра или шланга охлаждают обожженные места в течение нескольких минут—это способствует уменьшению боли и дальнейшего повреждающего действия высокой температуры на глубжележащие ткани. С этой целью можно использовать пузырь со льдом, пакеты со снегом, струю холодной воды из крана.
Большинство обожженных нуждается во введении обезболивающих средств: наркотических или любых доступных ненаркотических анальгетиков. Пострадавшего необходимо согреть, дать ему обильное щелочное питье.
Любой ожог является микробно загрязненным, поэтому задача первой медицинской помощи — предупреждение дальнейшего инфицирования ожоговой раны. Для этой цели необходимо наложить асептическую повязку. Повязку накладывают после снятия одежды. Приставшие к обожженной поверхности кусочки одежды не удаляют, туалет раны не проводят, мази не применяют. При небольших ожогах можно использовать обычную бинтовую повязку. Для закрытия обширного ожога применяют простыни, полотенца и др.
При глубоких и обширных ожогах конечностей, а также при комбинированных поражениях (ожог и перелом костей конечности) применяют иммобилизацию шинами.
При химических ожогах нужно продолжительно (до 1 ч) промывать пораженные участки проточной водой, чтобы полностью удалить с поврежденной поверхности остатки химического вещества. Нельзя промывать ожоги, вызванные негашеной известью, так как активность извести при контакте с водой возрастает. После промывания на ожоговые раны, вызванные кислотой, для нейтрализации накладывают салфетки, смоченные 2 % раствором пищевой соды. При щелочном ожоге накладывают салфетки, смоченные 2 % раствором борной кислоты или 1 % раствором уксусной кислоты.
Доврачебную медицинскую помощь оказывают средние медицинские работники медицинских пунктов, скорой медицинской помощи, так как в их распоряжении имеются перевязочные средства, транспортные шины, растворы обезболивающих препаратов. Плохо наложенные повязки и шины они исправляют. До отправки в ЛПУ можно начать внутривенное введение физиологического раствора натрия хлорида или 5 % раствора глюкозы.
Лечение. При поступлении пострадавшего в стационар его помещают в палату с температурой воздуха 22—24 °С. Всем пострадавшим вводят противостолбнячную сыворотку. Продолжается противошоковая терапия, направленная на уменьшение боли, восполнение плазмопотери (полиглюкин, реополиглюкин, альбумин, протеин) , коррекцию водно-электролитного баланса и кислотно-щелочного состояния.
Для коррекции водно-электролитного баланса применяют дисоль, трисоль, раствор Рингера — Люкка, физиологический раствор, 5% раствор глюкозы. С целью коррекции кислотно-щелочного состояния вводят 4 % раствор гидрокарбоната натрия.
Осуществляют двустороннюю паранефральную новокаиновуто блокаду. При ожогах конечности проводят новокаиновую футлярную, а при ожогах груди — вагосимпатическую новокаиновуто блокаду. Новокаиновые блокады кроме того, что снимают боль, благоприятно действуют на рефлекторно-трофическую функцию нервной системы, снижают проницаемость капилляров, что приводит к уменьшению отеков.
С первых дней начинают профилактику инфекционных осложнений. Антибиотики назначают местно, внутрь, внутримышечно и внутривенно. Проводится активная дезинтоксикационная терапия, восполняются потери белка, эритроцитов, назначаются препараты, стимулирующие иммунитет. Одновременно проводится стабилизация жизнеобеспечивающих систем организма: дыхательной, сердечно-сосудистой, мочевыделительной и ЦНС. Необходимо следить за состоянием ротовой полости для предупреждения паротита.
Пища для обожженных должна быть высококалорийной, богатой белком, легкоусвояемой и витаминизированной. В связи со значительной потерей организмом белка и прогрессированием истощения кроме парентерального питания необходимо применять зондовое питание богатой белком пищей (сырые яйца, молоко, отвары, бульоны и т. д.).
Для профилактики пневмонии важны занятия дыхательной гимнастикой. Следует регулярно очищать кишечник. По мере стабилизации общего состояния назначают ЛФК, массаж, физиотерапевтические, водные процедуры для восстановления объема движений в суставах.
Местное лечение пострадавших с ожогами начинается сразу при поступлении в отделение. С целью недопущения вторичного инфицирования ожоговых ран проводится щадящий туалет обожженной поверхности, который заключается в протирании кожи вокруг ожога 0,5 % раствором нашатырного спирта или другими антисептическими растворами и наложении на ожоговую рану повязки с 0,5 % раствором новокаина для уменьшения боли. После стихания боли с ожоговой раны удаляют обрывки эпидермиса, надрезают напряженные пузыри у основания, обрабатывают раны растворами антисептиков. Следует помнить, что если пострадавший находится в шоковом состоянии, туалет обожженной поверхности осуществляют только после выведения его из шока.
Дальнейшее лечение ожоговых ран может проводиться под повязками (закрытый метод) или без повязок (открытый метод). Открытый метод лечения чаще применяется при поверхностных ожогах лица, промежности. Его проводят под каркасом с включенными электрическими лампочками, которые создают температуру 25 °С.
При ожогах других областей чаще применяется бескаркасный открытый метод лечения с использованием дубящих средств и аэрозолей, содержащих облепиховое масло, левомицетин, анестезин, борную кислоту и др. Простыни под пациентом и простыни, накрывающие каркас, должны быть стерильными. Этот метод лечения рассчитан на заживление ожоговой раны под струпом.
Закрытый метод лечения под повязками проводится с применением антисептических, антибактериальных средств, протеолитических ферментов. Для ускорения отторжения омертвевших тканей применяют мази ируксол, левомеколь или протеолитические ферменты типа трипсина, химотрипсина и др. При отсутствии нагноения во избежание дополнительной травмы перевязки делают редко. При промокании повязки, нарастании отека делают перевязку; желательно при этом не снимать нижний слой, чтобы не травмировать рану.
В фазе воспаления необходимы ежедневные перевязки, ванны для создания хорошего оттока гнойного отделяемого. Перевязки на этой фазе очень болезненны, поэтому после снятия верхних слоев повязки обожженного помещают в ванну с теплым слабым раствором марганцовокислого калия. После размокания повязки легко и почти безболезненно снимаются. При небольших ожогах выполняют местную ванну. В фазе регенерации для защиты грануляционной ткани перевязки делают редко с применением мазей (мазь Вишневского, 5 % диоксидиновая мазь и др.) и эмульсий (синтомициновая и др.).
При глубоких обширных ожогах применяются оперативные методы лечения — некротомия, некрэктомия, а при развитии грануляционной ткани выполняется аутодермопластика в один или несколько этапов.
Некротомия — это рассечение некротических тканей, которое применяется при циркулярных ожогах конечностей для исключения сдавления глубжележащих тканей с последующим нарушением кровообращения дистальных отделов конечностей и развитием гангрены. При циркулярных ожогах груди некротомия необходима с целью создания условий для выполнения дыхательных движений грудной клеткой.
Некрэктомия — иссечение и удаление некротических тканей — способствует наложению швов на рану или скорейшей подготовке ожоговой раны к пластической операции. Некрэктомия может выполняться одномоментно или многократно во время перевязок.
Аутодермопластика выполняется с целью восстановления кожного покрова путем свободной кожной пластики или лоскута на ножке. Она возможна только после отторжения всех некротических тканей, очищения раны и заполнения ее грануляциями.
Участок, с которого берется кожа, называется донорским. Такими участками могут быть бедро, голень, ягодицы, живот, грудь. Кожу берут дерматомом. Лоскут кожи бывает полнослойным и расщепленным. Расщепленный лоскут берут до уровня ростковой зоны толщиной 0,2 — 0,4 мм. Это позволяет донорскому участку заживать без рубцов. Для увеличения площади лоскута в 1,5—2,5 раза на нем делают перфорационные отверстия лезвием безопасной бритвы, скальпелем или аппаратом Емельянова. Наличие перфорационных отверстий служит хорошим дренажом для оттока экссудата. При дефиците пластического материала для закрытия обширных повреждений рекомендуется пересаживать кожные лоскуты, разрезая их на кусочки размерами 3—5 см и укладывать на ожоговую поверхность с интервалами 1—2 см в шахматном порядке (метод «почтовых марок»).
Оперативные методы лечения применяют и в периоде выздоровления для устранения грубых обезображивающих рубцов.
ОТМОРОЖЕНИЕ
Отморожение — это повреждение тканей организма, вызванное местным воздействием низкой температуры воздуха, воды, снега, льда, охлажденного металла и других факторов.
При воздействии низких температур при сухом морозе (обычно при температуре ниже -10 °С) отморожение чаще наступает на открытых и дистальных частях тела, таких как нос, уши, пальцы кистей и стоп. В возникновении отморожения кроме воздействия холода решающее значение имеет и фактор времени. Из-за воздействия холода наступают спазм мелких сосудов и капилляров, нарушение микроциркуляции крови, тромбообразование в сосудах, что приводит к развитию некроза пострадавших участков.
При непосредственном контакте кожи или слизистых оболочек с предметами, имеющими очень низкую температуру (-30... -40 °С), наступает гибель клеток.
При длительном пребывании в условиях сырости и холода (0... + 4 °С) происходит усиленная отдача тепла организмом, что и является причиной отморожения. Классическим примером такого отморожения является «траншейная стопа». Она характеризуется отеком, бледностью или синюшностью и нечувствительностью стоп при общем тяжелом состоянии больных и высокой лихорадке.
К этому же виду отморожений может быть отнесено ознобление, которое следует рассматривать как хроническое отморожение I степени. Клинически оно проявляется в виде различного рода дерматозов, отека, цианоза и парестезии.
Действие холода может усиливаться под влиянием следующих дополнительных факторов:
1) метеорологические факторы — повышенная влажность воздуха, резкая смена погоды, сильный ветер;
2) нарушение кровообращения, вызванное тесной обувью, тугой повязкой;
3) повышенная потливость стоп, разнообразные трофические расстройства тканей;
4) общие нарушения в организме — упадок питания, кровопотеря, утомление, гипо- и авитаминоз.
Клиническая картина. Клинически в развитии отморожения различают два периода: до согревания — так называемый скрытый (до-реактивный) и после согревания — реактивный. Скрытый период, как правило, начинается без каких-либо неприятных субъективных ощущений. Реже отморожение возникает с появления чувства онемения и парестезии вплоть до анестезии на месте поражения, а иногда с болей, которые постепенно прекращаются, и наступает потеря чувствительности пораженного участка. В реактивном периоде после согревания начинают развиваться явления воспаления и некроза. Проявления зависят от глубины поражения тканей.
По тяжести поражения тканей различают четыре степени отморожения.
Отморожение I степени характеризуется отеком, зудом, покалыванием. Кожа гиперемирована, с синюшным оттенком, а иногда и с мраморной окраской. Через 3—7 сут наступает выздоровление.
Отморожение II степени сопровождается образованием пузырей с серозной жидкостью. При прикосновении спиртовым шариком к дну вскрывшихся пузырей отмечается боль. Дно вскрывшихся пузырей красного цвета. Отморожения I и II степени относятся к поверхностным отморожениям. После проведенного лечения заживление происходит без рубцов.
Отморожение III степени характеризуется образованием пузырей, наполненных геморрагической жидкостью. Это уже глубокое поражение, так как поражаются вся толща кожи и подкожная клетчатка. Дно вскрывшихся пузырей темного цвета, безболезненно при прикосновении к ним спиртовым шариком.
Отморожение IVстепени сопровождается некрозом кожи и глубжележащих тканей, включая и костную. После согревания пораженная область бледна, синюшна, холодна на ощупь, покрыта пузырями с кровянистой жидкостью. Отек обычно за 11 и мает большую площадь, чем омертвение.
Отморожения III и IV степеней очень трудно рано дифференцировать. Только спустя 5 — 7 сут после исчезновения отека при появлении четкой границы между здоровой и поврежденной тканью становится возможным их разграничение. При отморожении IV степени, как правило, развивается общее тяжелое состояние с гипертермией, простудными заболеваниями, нарушением функции почек. К отморожениям IV степени относится и «траншейная стопа».
Первая медицинская и доврачебная помощь. При отморожениях помощь заключается в принятии неотложных мер по согреванию пострадавшего и особенно отмороженной части тела. Прежде всего необходимо восстановить кровообращение путем бережного растирания отмороженного участка ладонью с водкой, одеколоном до появления чувствительности и даже боли, исчезновения бледности кожи, а также возникновения чувства жара в пострадавшей части тела. После этого на поврежденный участок накладывают утепляющую повязку. Для этого поврежденный участок закрывают сухой салфеткой, сверху накладывают вощеную бумагу (клеенку, пленку) большей площади, затем слой ваты еще большей площади и все это фиксируют бинтовой повязкой. Большое значение имеет общее согревание больного и быстрейшая доставка его в ЛПУ.
Нельзя растирать отмороженный участок снегом, варежками, перчатками во избежание дополнительной травматизации кожи, углубления гипотермии и внесения инфекции. Для согревания отмороженных частей тела их нельзя подносить к огню, костру, печке или опускать в очень горячую воду. Пузыри, образовавшиеся на отмороженных частях тела, вскрывать нельзя.
Для общего и местного согревания можно использовать теплые ванны с постепенным в течение 40 мин повышением температуры с 20 до 40 "С.
При отморожениях конечностей можно использовать контрастные ванны. Эта процедура выполняется в следующем порядке. Сначала обе конечности (даже если одна из них не пострадала) согревают в ванне с водой температурой 20 — 22 "С, постепенно повышая ее до 40 "С в течение 30 — 40 мин. Затем отмороженную конечность попеременно опускают в ванны с водой комнатной температуры и горячей водой. При этом постоянно проводят массаж отмороженной конечности от периферии к центру. Пострадавших тепло укутывают, дают горячее питье.
Существует мнение, что восстановление обменно-восстановительных процессов должно происходить от внутренних слоев тканей к периферии без каких-либо растираний и массажей отмороженных участков, только с помощью мероприятий, направленных на улучшение кровообращения. С этой целью внутривенно вводят подогретые до 38—39 °С растворы (5% раствор глюкозы, раствор Рингера и др.).
Перед транспортировкой пострадавшего в стационар отмороженная конечность иммобилизируется шинами.
Лечение. Выделяют следующие принципы лечения отморожений:
1) улучшение кровообращения в зоне отморожения — согревающие и контрастные ванны, новокаиновые блокады, внутрь и внутривенно — никотиновая кислота, папаверин, но-шпа, введение антикоагулянтов и других инфузионных растворов;
2) раннее оперативное вмешательство при отморожениях III и IV степеней — некротомия, некрэктомия, позволяющие перевести влажную гангрену в сухую и быстрее дождаться демаркации;
3) во всех случаях отморожений введение противостолбнячной сыворотки, столбнячного анатоксина и антибиотиков;
4) соблюдение строжайшей асептики;
5) местное лечение отморожений по принципам лечения ожогов.
При местном лечении не следует применять растворы танина, перманганата калия, так как они затрудняют распознавание степени отморожения.
При гангрене конечности выполняется ампутация. Большие кожные дефекты закрываются путем аутодермопластики. При отморожениях конечностей их положение в постели должно быть приподнятое. Очень хороший эффект в процессе лечения пострадавших с отморожениями оказывает ЛФК.
ЗАМЕРЗАНИЕ
Замерзание происходит при длительном воздействии на организм низкой окружающей температуры. Оно начинается при снижении температуры тела до 34 "С. При температуре тела до 31 °С изменения в ЦНС и системе кровообращения носят обратимый характер.
Клиническая картина. У пострадавшего появляется непреодолимое желание спать. При дальнейшем снижении температуры тела наступает угнетение функции нервной системы, развиваются ступор, судороги, окоченение и наступает смерть. Клиническая смерть наступает при температуре тела 24 °С в результате остановки дыхания и сердечной деятельности. Продолжительность клинической смерти при замерзании несколько дольше обычной, поэтому возможность успешной сердечно-легочной реанимации при замерзании выше, чем при обычной клинической смерти.
Первая медицинская и доврачебная помощь. При замерзании помощь достаточно эффективна, если у пострадавшего выслушивается сердцебиение. При клинической смерти осуществляют сердечно-легочную реанимацию и как можно скорее доставляют пострадавшего в теплое помещение. Отогревание замерзшего нужно проводить в ванне с температурой воды 20—22 °С, повышая ее в течение 30—40 мин до 37 "С. Дальнейшее лечение проводится в стационаре, так как общее переохлаждение будет сопровождаться заболеваниями органов дыхания и др.
Лечение. В первые сутки после спасения возможна гипертермия до 39—40 °С. В этих случаях целесообразно применять жаропонижающие средства. Для профилактики воспалительных процессов назначают антибиотики. По поводу отморожений проводят местное лечение.
8. 11. ЭЛЕКТРОТРАВМА
Электротравма возникает при воздействии на организм разряда электрического тока или молнии. При этом развиваются глубокие изменения со стороны нервной, дыхательной и сердечно-сосудистой систем в сочетании с местными повреждениями. Из-за чрезмерного раздражения скелетной и гладкой мускулатуры и нервных рецепторов возникают тонические судороги, во внутренних органах появляются кровоизлияния, нарушается проводящая система сердца. Тепловое действие электрического тока на местах входа и выхода вызывает ожоги-«метки» («знаки тока»). Ожог может разрушать не только кожу, но и глубжележащие ткани вплоть до их обугливания.
При поражении молнией на коже появляются красные полосы древовидной формы из-за прошедшего по коже разряда. Через несколько дней они исчезают. Тяжесть повреждения зависит от силы тока и длительности воздействия, повышенной влажности тела и окружающей среды, состояния здоровья пострадавшего.
Клиническая картина. Отмечаются нарушения со стороны ЦНС — двигательное и речевое возбуждение или потеря сознания. Нарушается функция центров вегетативной нервной системы. Отмечаются брадикардия, напряжение пульса, глухость тонов сердца, нарушения ритма вплоть до развития фибрилляции желудочков с прекращением кровообращения и наступлением смерти. Эта симптоматика может появляться сразу после электротравмы, а иногда и через несколько часов или дней.
Состояние пострадавших бывает настолько тяжелым, что они мало отличаются от умерших: сознание отсутствует, АД не определяется, пульс и дыхание отсутствуют, зрачки широкие, на свет не реагируют. Если внимательно выслушать сердце или сделать электрокардиограмму (ЭКГ), то можно выявить признаки жизни. Это так называемая мнимая смерть. В таком состоянии пострадавший иногда находится несколько часов, и только своевременная сердечно-легочная реанимация может вернуть его к жизни.
Спазм мышц гортани и дыхательной мускулатуры часто вызывает асфиксию. Судорожные сокращения мышц могут привести к их разрыву, к отрывным и компрессионным переломам костей.
При легких поражениях электрическим током общие явления могут проявляться испугом, эйфорией, обмороком, общей слабостью, головокружением, которые быстро проходят.
Первая медицинская и доврачебная помощь. При электротравме помощь состоит в том, чтобы как можно быстрее освободить пострадавшего от действия тока. Для этого нужно выключить рубильник, выключатель, отвести токонесущий провод от пострадавшего сухой палкой, веревкой, топором. Пересекать провода надо отдельно и на разном уровне. Чтобы спасатель сам не пострадал от действия тока, он должен надеть резиновые перчатки или сапоги, встать на резиновый коврик или на что-нибудь сухое (газеты, книги, одежда) . Если пострадавший в сознании и не может выпустить провод из рук, можно скомандовать ему: «Подпрыгни!» В момент отрыва от земли действие тока прекращается, и пострадавший сможет выпустить провод.
После освобождения пострадавшего с сохраненным сознанием от действия тока его надо уложить, дать горячий чай, обезболивающие средства (анальгин), успокаивающие препараты (валериана, препараты брома) и сразу же транспортировать в стационар. Если пострадавший без сознания, но сердечная и дыхательная деятельность сохранены, нужно дать ему вдохнуть пары нашатырного спирта.
При мнимой или клинической смерти проводят сердечно-легочную реанимацию (ИВЛ методом «изо рта в рот» и непрямой массаж сердца), которую продолжают до оживления пострадавшего или появления несомненных признаков биологической смерти (трупные пятна, трупное окоченение и др.). Реанимация проводится на всем пути следования в стационар и в стационаре.
Все пострадавшие от действия тока даже при внешнем благополучии, в том числе и после успешной реанимации, обязательно должны быть госпитализированы в стационар, так как через несколько часов или даже дней после электротравмы могут развиться сердечнососудистые расстройства вплоть до инфаркта миокарда. Пострадавших транспортируют на носилках обязательно в сопровождении медицинского работника, потому что в любой момент возможна внезапная остановка дыхания и сердечной деятельности.
Лечение. Больных госпитализируют в отделение реанимации и интенсивной терапии независимо от их состояния для продолжения интенсивной терапии. За пациентами устанавливается непрерывное наблюдение в связи с возможностью остановки сердечной и дыхательной деятельности, развития психоза. Больные должны соблюдать строгий постельный режим. Всем пострадавшим делают ЭКГ для динамического изучения степени изменений миокарда и коррекции лечебных назначений. В случае развития интоксикации проводится дезинтоксикационная терапия.
Ожоги, полученные в результате электротравмы, лечат по общим правилам. При местном лечении электроожогов необходимо стремиться превратить влажный некроз в сухой, чтобы рана заживала под струпом. В связи с этим перевязки с применением дубящих средств делают редко (танин, 96 % этиловый спирт, 5 % раствор перманганата калия и др.).
ТРАВМЫ ГОЛОВЫ
Дата добавления: 2016-05-11; просмотров: 5888;
