ВРОЖДЕННЫЕ ПОРОКИ РАЗВИТИЯ ЗАДНЕГО ПРОХОДА И ПРЯМОЙ КИШКИ
Врожденные пороки развития заднего прохода и прямой кишки относятся к группе наиболее частых аномалий. Они имеют различные формы, многие из которых не совместимы с жизнью без экстренной хирургической помощи в первые часы и дни жизни ребенка.
Мы пользуемся классификацией, построенной на основе собственного опыта и опубликованных данных [Исаков Ю. Ф. и др., 1972; Бай-ров Г. А., Островский Е. А., 1974; Ленюшкин А. И., 1976; Баиров Г. А., Манкина Н. С., 1977). Расположение основных групп зависит от частоты встречающихся пороков развития с учетом сложности и сроков оперативного лечения.
1. Атрезин:
низкие (подлеваторные); высокие (надлеваторпые):
мембранозная атрезия атрезия заднего прохода и
заднего прохода прямой кишки
атрезия заднего прохода и атрезия прямой кишки
прямой кишки
2. Атрезии со свищами:
низкие (подлеваторные): высокие (надлеваторпые):
промежуточные пузырные
вестибулярные уретральные
маточные
влагалищные
3. Сужения: 4. Клоака:
заднего прохода пузырная
прямой кишки вагинальная
заднего прохода и прямой кишки
Подобное построение классификации с выделением вначале группы пороков, нуждающихся в неотложной хирургической коррекции в период новорожденности (атрезии), нам кажется наиболее рациональным. Во 2-й группе также часть пороков требует экстренной помощи (атрезии со свищами в мочевую систему или узкие наружные свищи), тогда как остальные — подлежат плановому вмешательству.
Клиническая картина зависит от вида порока развития. Атрезии анального отверстия и прямой кишки обычно выявляют при первом осмотре новорожденного в родильном доме. При клиническом обследовании необходимо установить характер недоразвития заднего прохода и прямой кишки. Если осмотр ребенка после рождения по каким-либо причинам не был произведен, то к концу суток новорожденный начинает беспокоиться, появляется обильное срыгивание, рвота содержимым желудка, затем — желчью, а в поздние сроки — меконием. Живот постепенно становится вздутым, видны растянутые кишечные петли. Меко-ний и газы не отходят. Развивается картина низкой кишечной проходимости, появляются одышка, цианоз, обезвоживание и резкая интоксикация. Без оперативного вмешательства больной погибает спустя 4— 6 дней после рождения.
При низкой (подлеваторной) атрезии анального отверстия и прямой кишки (рис. 61, а, б) на месте заднего прохода имеется небольшое углубление, иногда кожный валик, вокруг которого заметны радиально расположенные складки (это указывает на хорошее развитие наружного сфинктера). В некоторых случаях кожа на месте анального отверстия истончена и представляет собой тонкую перепонку, через которую просвечивает меконий. Чаще атрезированная кишка расположена на расстоянии 0,5—1 см от кожи промежности. В таких случаях при крике ребенка определяется «толчок» или выпячивание в области заднего прохода.
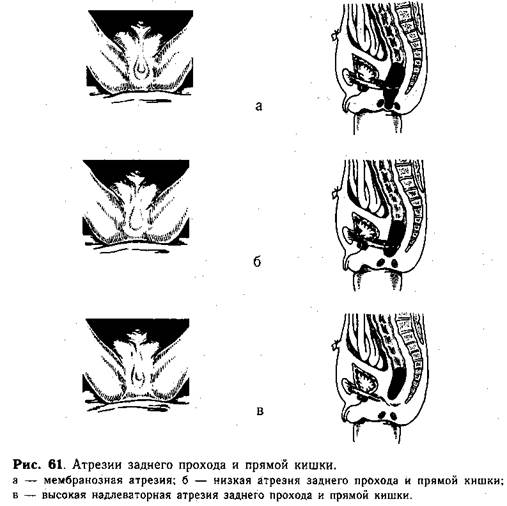
Наличие высокой (надлеваторной) атрезии заднего прохода и прямой кишки (рис. 61, в) можно заподозрить в связи с отсутствием «симптома толчка». При надавливании пальцем на промежность нет ощущения баллотирования, иногда выявляемого у детей с низкими формами атрезии.
Для более точного решения вопроса о высоте атрезии (что необходимо знать для выбора оперативного доступа) пользуются специальным рентгенологическим методом, предложенным Wangensteen и Rice (1930).
До исследования на месте, где должно быть анальное отверстие, приклеивают пластырем свинцовую метку (дробинку). Затем производят рентгенограмму брюшной полости и таза (в переднезадней и боковой проекциях), повернув ребенка вниз головой. При этом газ, который к концу первых суток имеется в кишечнике в значительном количестве, будет определяться в виде пузыря, заполняющего слепой конец прямой кишки. Расстояние между контрольной меткой на промежности и слепым концом прямой кишки позволяет довольно точно установить высоту атрезии. Необходимо помнить о том, что метод Wangensteen—Rice достоверен спустя
18—20 ч после рождения ребенка. До этого газ не всегда полностью заполняет толстую кишку, и высота атреэии может казаться несколько больше действительной. У новорожденных не показаны более сложные приемы определения высоты атрезии.
Несколько затруднено распознавание атрезии прямой кишки при нормально сформированном заднепроходном отверстии (рис. 62). Внешний осмотр в таких случаях не помогает диагностике, и только при появлении признаков непроходимости кишечника можно заподозрить этот вид порока. Исследование прямой кишки зондом и выявленное при этом препятствие на глубине 1,5—3 см подтверждают диагноз атрезии.

Атрезии заднепроходного отверстия и прямой кишки со свищами имеют различные варианты клинической картины, которые зависят от локализации и диаметра свищевого хода, а также от высоты атрезии.
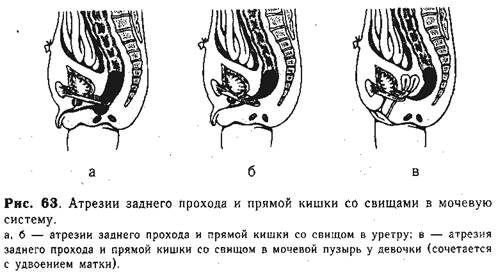
Атрезии со свищами в мочевую систему (надлеваторные, рис. 63) — наиболее тяжелая форма порока. Общие клинические симптомы в первые часы жизни ребенка отсутствуют. Дети без оперативного вмешательства обычно погибают в первые дни жизни от низкой кишечной непроходимости, так как свищи с мочевым пузырем или уретрой очень узкие и мало проходимы для мекония. Этот вид порока у девочек наблюдается крайне редко и сопровождается удвоением матки.
При осмотре устанавливают отсутствие анального отверстия. При дальнейшем наблюдении можно заметить, что при крике ребенка из уретры выделяются пузырьки газа, а моча отходит с примесью мекония (у детей с недоношенностью II—IV степени этот симптом отсутствует). Вначале почти невозможно клинически отграничить мочепузырные свищи от свищей мочеиспускательного канала; во всех случаях моча будет густо окрашена меконием. В возрасте после суток выявляется некоторая разница в характере мочеотделения, которая зависит от локализации свищевого хода. Если имеется свищ в мочеиспускательном канале, то через наружное его отверстие иногда отходит мало измененный меконий, и только последние порции мочи выделяются сравнительно чистыми. Если свищевой ход открывается в мочевой пузырь, моча в начале мочеиспускания слегка мутная и имеет зеленоватую окраску, а в последующих порциях становится похожей на жидкий меконий.
При рентгенологическом исследовании по Wangensteen—Rice при узких свищах, открывающихся в мочеиспускательный канал, выявляется газ, который в таких случаях не отходит через свищ и контурирует конечный отдел прямой кишки. При достаточно широком сообщении прямой кишки с мочевым пузырем в последний может проникнуть газ, который определяется на боковой рентгенограмме в виде отдельного небольшого пузыря с горизонтальным уровнем жидкости, расположенным кпереди и выше расширенной прямой кишки.
В ряде случаев локализацию свища можно установить медленным введением в уретру контрастирующего вещества: захождение его в прямую кишку до проникновения в мочевой пузырь говорит о наличии свища мочеиспускательного канала.
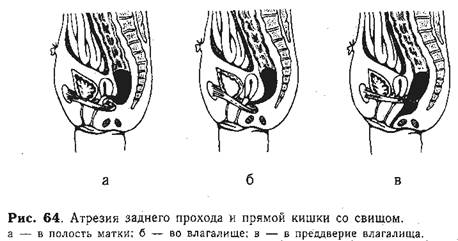
Атрезии со свищом в полость матки (надлеваторные, рис. 64, а) встречаются крайне редко (R. Gross и др.). Свищевой ход бывает настолько узким, что порок обычно расценивают как высокую атрезию прямой кишки. Новорожденного оперируют по срочным показаниям, и окончательный диагноз может быть установлен во время хирургического вмешательства.
Атрезии со свищом во влагалище (надлеваторные, рис. 64, б) диагностируют обычно вскоре после рождения. При осмотре промежности выявляют отсутствие анального отверстия и заполненную меконием половую щель. После тщательного туалета можно установить выделение мекония из влагалища. Эта форма порока относительно редко приводит к задержке отхождения мекония и развитию острой кишечной непроходимости [Бай-ров Г. А., Манкина Н. С., 1977; Stephens E., 1963, и др.].
Высота расположения свища во влагалище бывает различной, чаще он открывается в верхней трети и при осмотре не виден. У новорожденных слизистая пробка иногда закупоривает узкое свищевое отверстие, меконий не отходит, и тогда возможен ошибочный диагноз. Поэтому при отсутствии анального отверстия у новорожденных девочек всегда надо промыть влагалище через узкий мягкий катетер изотоническим раствором натрия хлорида. При наличии свища введенная жидкость полностью обратно не изливается, а при отсасывании ее шприцем появляется меконий. Девочки с атрезией заднепроходного отверстия и свищом во влагалище в первые месяцы жизни обычно не нуждаются в оперативном лечении, которое показано в более старшем возрасте.
Атрезии со свищом в преддверие влагалища (подлеваторные, рис. 64, в) выявляют при первом осмотре промежности ребенка. В таких случаях вместо нормального анального отверстия имеется лишь небольшое углубление. Наружный сфинктер сохранен, при механическом раздражении кожи промежности видно его сокращение. У задней спайки больших половых губ имеется свищ, из которого свободно выделяется меконий. Свищи преддверия влагалища чаще бывают короткими, диаметр их варьирует в значительных пределах (2—6 мм). При узких свищах с первых дней жизни ребенка отмечается затруднение отхождения кала, однако острая кишечная непроходимость в периоде новорожден-ности обычно не возникает.
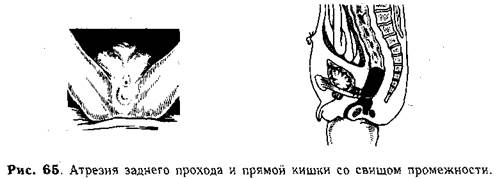
Атрезии со свищами промежности (подлеваторные, рис. 65) — наружное отверстие свищевого хода чаще всего расположено кпереди от нормального места для заднего прохода. Если в свищ ввести изогнутый зонд, то можно установить, что прямая кишка находится близко к коже. При механическом раздражении промежности видно сокращение наружного сфинктера вокруг анальной ямки. Диаметр свищевого отверстия может быть различным. При узких (точечных) свищах в первые дни жизни ребенка наступают явления острой кишечной непроходимости, требующие экстренной операции.
Свищи мошонки локализуются у ее корня или по ходу шва задней поверхности. В последних случаях под кожей виден узкий проход, через истонченные стенки которого просвечивает меконий. Прямая кишка на-
ходится близко от кожи промежности, о чем свидетельствует «симптом толчка». Наружный сфинктер анального отверстия обычно развит достаточно. Диагностика порока проста и не требует дополнительных исследований. Свищевое отверстие всегда очень узкое, и меконий выделяется с большим трудом, что ведет к развитию симптомов кишечной непроходимости вскоре после рождения ребенка.
Клиническая картина врожденных сужений анального отверстия и прямой кишки зависит от степени и протяженности стеноза. Если имеется неполная перфорация заднего прохода (рис. 66,. а), который закрыт тонкой кожной перепонкой с небольшим отверстием в центре, то диагноз обычно не вызывает сомнений. Опорожнение кишечника в таких случаях затруднено настолько, что у новорожденного без соответствующей срочной хирургической коррекции развивается картина механической кишечной непроходимости.
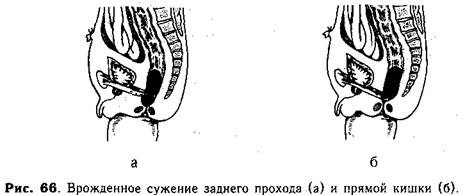
У некоторых детей анальное отверстие снаружи сформировано нормально, а сужение расположено в дистальном отделе прямой кишки (рис. 66, б). В таких случаях порок развития в первые месяцы жизни обычно не проявляется или вызывает незначительные затруднения акта дефекации.
При обследовании ребенка с атрезией заднепроходного отверстия и прямой кишки надо помнить о часто встречающихся сочетанных пороках развития, которые, по нашим данным, выявляются у половины новорожденных. У некоторых детей имелись множественные пороки, потребовавшие дополнительных экстренных хирургических вмешательств. Наличие сочетанных пороков развития значительно ухудшает прогноз при оперативном лечении атрезии анального отверстия и прямой кишки.
Лечение. Атрезия заднепроходного отверстия и прямой кишки подлежит хирургической коррекции, и только некоторые формы сужения анального отверстия могут быть излечены бужированием. Показания к срочному оперативному лечению возникают при атрезии, атрезии со свищами в мочевую систему и при узких свищах половой системы или промежности, вызывающих задержку отхождения мекония. При других вариантах порока операцию производят в плановом порядке у детей более старшего возраста.
При раннем поступлении (1-е сутки) ребенок не нуждается в специальной предоперационной подготовке. Если новорожденный направлен из родильного дома в более поздние сроки, с явлениями интоксикации и обезвоживания, то показано промывание желудка и внутривенное капельное введение жидкости в течение 3—4 ч.
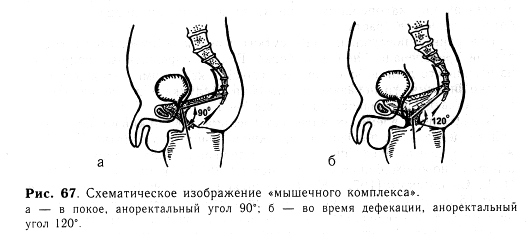
В настоящее время значительно увеличилась выживаемость детей при аноректальных пороках, но функциональные результаты оставляют желать лучшего. Число пациентов с недержанием кала после операции в период новорожденности по данным Ю. Ф. Исакова и соавт. (1972), Н. Б. Ситковского (1972), Ю. И. Басилайшвили (1990) и др. составляет от 15 до 85%. Однако исследования последних лет показали, что более чем у 90% новорожденных, независимо от вида атрезии, достаточно хорошо развиты наружный сфинктер и леваторы. Удерживающий аппарат представлен в виде «мышечного комплекса» воронкообразной формы и простирается от лобковой кости к крестцу и коже. В верхней части он формируется волокнами лобково-прямокишечной мышцы, внизу — подкожной пордией наружного сфинктера, которые направлены сагиттально; связывают «мышечный комплекс» волокна, проходящие в цефа-ло-каудальном направлении. Функция удержания кишечного содержимого осуществляется координированной работой внутреннего сфинктера и «мышечного комплекса». Первый поддерживает замкнутое состояние анального канала и предотвращает случайное прохождение газов и жидких каловых масс, наружный сфинктер своими мощными сокращениями сохраняет удержание в экстремальных ситуациях и участвует в акте дефекации. Однако основной структурой, обеспечивающей удержание твердых каловых масс, является лобково-прямокишечная мышца, в результате сокращений которой уменьшается аноректальный угол, происходит сближение боковых стенок анального канала, а передняя стенка прямой кишки перекрывает вход в него, образуя «клапан-заслонку» (рис. 67).
Повреждение за пира тельного аппарата обычно происходит во время первичной коррекции порока. Это делает актуальной проблему выбора наиболее адекватного метода операции и ее технического исполнения. Она должна проводиться одномоментно и предусматривать низведение кишки, ликвидацию свища, сохранение или тщательное восстановление взаимоотношений кишки и мышц тазового дна, всех элементов удерживающего аппарата: внутреннего и наружного сфинктеров, лобково-прямокишечной петли, аноректального угла. Неудачная первичная операция значительно ухудшает состояние тазового дна, уменьшает возможности для восстановления сфинктеров вследствие возникновения рубцов, повреждения сосудов и нервов. В связи с этим, при отсутствии необходимых условий и при надлеваторных пороках целесообразно ограничиться колостомой на дистальном отделе сигмовидной кишки, а радикальную коррекцию провести через 2—3 мес.
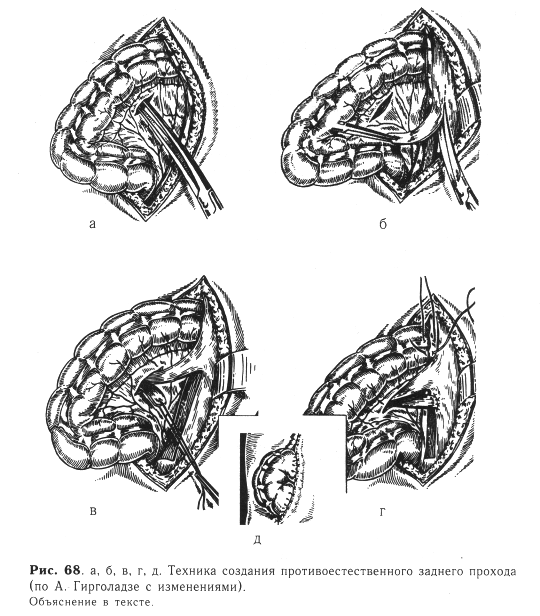
Техника создания колостомы (рис. 68). Разрез производят в нижнем левом квадранте живота. Послойно вскрывают брюшную полость. В рану извлекают дистальный отдел сигмовидной кишки. В брыжейке выведенной петли образуют отверстие (рис. 68, а), через которое проводят резиновую трубку или марлевую «держалку». Затем приступают к выкраиванию двух встречных апоневротических лоскутов из рассеченного апоневроза наружной косой мышцы живота (рис. 68, б). Апоневротическнй лоскут, который будет прилежать к приводящему отделу, берут с мышечными волокнами. Подтягивая «держалку», из брюшной полости. Извлекают петлю сигмовидной кишки и через отверстие в брыжейке проводят выкроенные лоскуты (рис. 68, в), которые подшивают к противоположным краям апоневроза. Оба колена выведенной петли кишки несколькими швами крепят к апоневротическим лоскутам (рис. 68, г). Далее послойно к выведенной петле подшивают атравматичными иглами брюшину, мышцы с апоневрозом и кожу. Швы на брюшину накладывают с промежутками не более 0,5 см. Апоневроз и мышцы подшивают несколько выше предыдущего слоя с промежутками между швами около 0,5 см, а затем с таким же интервалом к кишке подшивают кожу (рис. 68, д). Для предупреждения эвентрации тщательно сшивают между собой ткани по углам раны. При наличии свища, который обеспечивает достаточное опорожнение, просвет выведенной кишки вскрывают через 2—3 дня. При атрезии без свища — в конце операции.
Вскрытие просвета выведенной кишки проводится электроножом по tenia libera на протяжении 1,5—3 см. «Шпора» при таком направлении разреза получается более широкой. Края вскрытой кишки к коже не подшивают. Они постепенно выворачиваются и через 10—12 дней срастаются с краями операционной раны. Кожно-кишечные швы снимают через 2 нед.
В период формирования колостомы необходим особенно тщательный уход за кожей.
Радикальная коррекция порока. Техника операции при мембранозной атрезии анального отверстия. Положение ребенка — на спине с приведенными к животу ногами, которые фиксируют манжетками. Под таз подкладывают валик. Проводят крестообразный разрез 1x1 см на вершине выпячивания, образованного мембраной. После того, как прекратилось выделение мекония, проверяют диаметр созданного анального отверстия расширителем Гегара (№ 9—10). После повторного туалета промежности иссекают передний и задний свисающие треугольные лоскуты, возникшие после рассечения кожной мембраны.
При всех других формах атрезии заднего прохода методом выбора в настоящее время считается задняя сагиттальная аноректо-пластика. Этот метод позволяет визуально оценить состояние тазового дна, минимально травмировать мышечные структуры, сосуды и нервы, оперировать с небольшой кровопотерей, максимально использовать местные ткани для восстановления удерживающего аппарата. Возможность значительной мобилизации прямой кишки позволяет в 90% случаев избежать брюшно-промежностного вмешательства.
Техника операции. Положение ребенка — на животе с приподнятым тазовым отделом, конечности разведены и согнуты в тазобедренных суставах. В мочевой пузырь должен быть введен катетер. Путем электростимуляции идентифицируют подкожную порцию наружного сфинктера и анальную ямку. Разрез кожи при полной задней сагиттальной аноректопластике проводят строго по средней линии, начиная от средней части крестца, через анальную ямку и заканчивают кпереди от нее на 2—2,5 см. Длина его может варьировать в зависимости от сложного порока, при низкой атрезии без свища обычно достаточен разрез от копчика до переднего края анальной ямки.
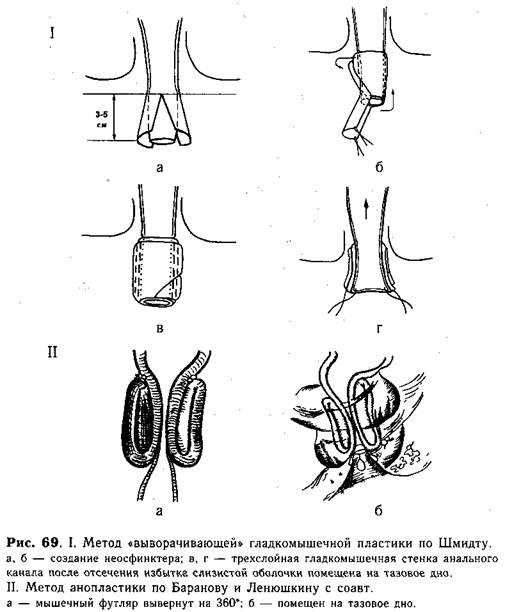
Копчик рассекают. Все мышечные структуры (наружный сфинктер, леваторы) определяют при помощи электродиагностики, маркируют цветными нитями и послойно, с тщательным гемостазом, разделяют по средней линии. Обнажают заднюю стенку прямой кишки. Затем операцию продолжают в зависимости от типа порока. При наличии свища рассекают заднюю стенку прямой кишки, отсепаровывают кишечник от мочевых путей или влагалища, ликвидируют свищ и мобилизуют кишку так, чтобы было возможно низвести ее на промежность без натяжения. При значительном расширении дистального отдела толстой кишки необходимо уменьшить ее поперечный размер, для этого выкраивают и резецируют лоскут из задней стенки. Далее создают внутренний сфинктер одним из методов «выворачивающей» гладкомышечной пластики (рис. 69), затем проводят реконструкцию поперечно-полосатого «мышечного комплекса с созданием аноректального угла». Заключительный этап операции — формирование анального отверстия. Если имеется ректовезикальный свищ, то для его ликвидации и низведения кишки заднюю сагиттальную аноректопластику дополняют лапаротомией.
Техника операции. Параректальным левосторонним доступом вскрывают брюшную полость (если имеется колостома слева, то разрез окаймляет последнюю, разделяют приводящий и отводящий ее отделы). Производят мобилизацию сигмовидной кишки с таким расчетом, чтобы не повредить основные питающие аркады. В полости малого таза рассекают париетальную брюшину и выделяют дистальный отдел толстой кишки со свищом, идущим в направлении мочевого пузыря, свищ пересекают между лигатурами, кишку резецируют. Убедившись, что кровоснабжение мобилизованной сигмовидной кишки достаточное
(сосуды оставленных аркад пульсируют, цвет не изменен), приступают к промежностному этапу операции, который описан выше.
Послеоперационное лечение. Ребенка помещают в обогреваемый ку-вез в положении на спине. Ноги разводят, сгибают в коленных суставах и подтягивают к животу, фиксируя повязкой-распоркой в положении разведения. Такое положение, предохраняющее раны от загрязнения, сохраняют в течение 5—10 дней. Туалет промежности производят несколько раз в день, после каждого физиологического отправления. Катетер из мочевого пузыря удаляют через 1—2 дня. Если у ребенка имелась уретральная фистула, то катетер оставляют до 3—5 дней. Швы в области созданного заднепроходного отверстия снимают на 10—12-й день (к этому времени часть из них обычно прорезывается).
Первую неделю новорожденный получает антибиотики, физиотерапию (УВЧ, затем электрофорез калия йодида), через 2 дня после снятия швов разрешают купать. Кормление ребенка после промеж-ностной проктопластики начинают с первого дня по обычной возрастной схеме.
Детям после комбинированной брюшно-промежностной операции первые сутки проводят парентеральное питание. Со 2-го дня начинают кормление через рот по 10 мл грудного молока. Недостающее количество жидкости вводят внутривенно. К началу 8-х суток больной должен получать обычное для его возраста питание. Первую неделю 2—3 раза переливают кровь, чередуя с плазмой.
Для предупреждения пневмонии новорожденному назначают горчичное обертывание, кислородную терапию, сердечные средства. Швы на ране брюшной стенки снимают на 10—12-й день. После заживления раны промежности (14—16-й день) начинают ежедневное профилактическое бужирование. К концу 3-й недели ребенка выписывают домой, где продолжают бужирование 2—3 мес (сначала ежедневно, затем 2—3 раза в неделю). При наличии выступающей над кожей промежности избыточной слизистой оболочки низведенной кишки ее иссекают спустя 4—б мес.
В течение первого года за ребенком необходимо систематически наблюдать, так как в ряде случаев развивается сужение заднепроходного отверстия. Своевременное повторное бужирование, как правило, приводит к полному восстановлению проходимости.
Дата добавления: 2016-04-14; просмотров: 2499;
