ОБЩАЯ ГИСТОПА ТОЛОГИЯ И СТРУКТУРНЫЕ ЭЛЕМЕНТЫ ПОРАЖЕНИЙ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА
Морфологической основой наиболее широко распространенных заболеваний слизистой оболочки полости рта является остроеи хроническое воспаление:гингивит, хейлит, глоссит, стоматит.
Помимо острого (экссудативного) или хронического (продуктивного) воспаления принято выделять и признаки обострения хронического воспалительного процесса, к которым относят присоединение к лимфоплазмоцитарному инфильтрату экссудативного компонента.
Острое воспаление представлено, как правило, экссудативными формами: серозным, катаральным, гнойным,фибринозным.
При серозном воспалении в экссудате содержится немногим более 2% белка, единичные лимфоциты, эозинофилы, десквамиро-ванные в результате акантолиза (описан ниже) клетки эпителия. Экссудат может скапливаться в собственной пластинке, субэпителиально или интраэпителиально, формируя характерные макроско-
пические изменения (см. описание волдыря, пузырька). Поскольку эпителий ротовой полости не является слизеобразующим, понятия о серозном и катаральном (греч. katarrheo — стекаю) воспалении здесь практически идентичны. При гнойном воспалении, которое развивается в слизистой оболочке полости рта, возникает диффузная лейкоцитарная инфильтрация как собственной пластинки, так и эпителия.Появление в экссудате фибрина и/или эритроцитов придает воспалению смешанный характер: фибринозно-гнойное, сероз-но-геморрагическое. Следует отметить, что фибринозно-геморра-гическое воспаление особенно характерно для аллергических процессов, а фибринозно-гнойное — для микотических поражений.
Хроническое воспаление имеет морфологической основой либо инфильтрацию слизистой оболочки лимфоцитами, макрофагами, плазматическими клетками и фибробластами, либо проявляется разрастанием грануляционной ткани. Об обострении хронического воспаления судят по выраженности экссудативной реакции, появлению в грануляционной ткани или в мононуклеарном инфильтрате нейт-рофильных лейкоцитов.
Морфологическим выражением реакции эпителия на сосудисто-мезенхимальные изменения при воспалении являются следующие феномены: акантоз, папилломатоз, гиперкератоз, паракератоз, диске-ратоз, акантолиз, лейкоплакия, вакуольная дистрофия, баллонирующая дистрофия, спонгиоз.
Акантоз — утолщение (увеличение числа клеточных рядов) шиповатого или зернистого слоев многослойного плоского эпителия с удлинением эпителиальных выростов, глубоко проникающих в собственную пластинку. Соответственно эпителиальным выростам удлиняются и соединительнотканные сосочки. В основе акантоза лежит либо пролиферация базальных слоев эпителия, как при псориазе (пролиферативный акантоз), либо ростковый слой эпителия значительно утолщается за счет межклеточного отека (воспалительный акантоз), либо увеличивается продолжительность жизни шиповатых клеток за счет замедления их превращения в зернистые эпителиоци-ты, что бывает при рентгеновском облучении.
Папилломатоз — разрастание сосочкового слоя собственной пластинки и врастание его в эпителиальный пласт. Наиболее часто наблюдается при хроническом повреждении твердого неба протезом или в краях длительно незаживающих язв.
Гиперкератоз — утолщение рогового слоя за счет гиперпродукции кератина клетками зернистого слоя либо в связи с задержкой десквамации роговых чешуек.
Паракератоз — нарушение процессов ороговения, связанное с потерей клетками способности продуцировать кератогиалин. При этом происходит частичное или полное исчезновение зернистого слоя, а в роговом — появляются клетки с сохранившими митотичес-кую активность ядрами. Наблюдается паракератоз при аллергических поражениях, псориазе, листовидной пузырчатке, сифилисе.
Дискератоз — нарушение процесса ороговения в отдельных клетках, когда они утрачивают межклеточные контакты (десмосо-мы), округляются, а цитоплазма их содержит большое количество РНК. Такие клетки свободно располагаются во всех слоях эпителиального пласта вне связи с соседними клетками — акантолиз. По мере продвижения к наружному слою эпителиального пласта такие клетки приобретают почти шаровидную форму, цитоплазма их утрачивает базофилию, становится эозинофильной («круглые тела»). Гомогенные эозинофильные клетки с пикнотичными ядрами, располагающиеся в роговом слое среди роговых чешуек, носят название «телец Дарье». В основе дискератоза лежит нарушение тонофиламентов десмосом. Они располагаются в виде плотных кератиноподобных пучков, что приводит к утрате межклеточных связей, а это в свою очередь обусловливает нарушение дифферен-цировки эпителия. Дискератоз встречается при болезни Дарье, доброкачественной семейной хронической пузырчатке Хейли-Хейли, а также при болезни Боуэна и раке («злокачественный дискератоз»).
Лейкоплакия — ограниченная роговая дистрофия, возникающая в неороговевающем в норме эпителии слизистой оболочки полости рта. Внешне выглядит в виде ограниченного белого пятна. Чаще является следствием хронической альтерации эпителия слизистой при курении, повторяющихся травмах плохо подобранными протезами (отдельные формы лейкоплакии см. в разделе: «Воспалительные поражения слизистой оболочки полости рта»).
Вакуольная (гидропическая)дистрофия — внутриклеточный отек эпителиоцитов. Вакуоль может занимать всю цитоплазму клетки, а ядро ее при этом приобретает седловидную форму. Если вакуольная дистрофия развивается в базальных клетках эпителиаль-
 |
|
ного пласта, то она может приводить в развитию субэпителиального отека с отслоением эпителия от собственной пластинки.
Баллонирующая дистрофия — резко выраженный отек эпидермиса с утратой десмосом (см. — акантолиз) и формированием межклеточных пузырей, в которых содержится фибринозный или серозный экссудат и дистрофически измененные клетки с эозинофиль-ными гомогенными ядрами. Баллонирующая дистрофия эпителия наиболее характерна для вирусных поражений слизистой оболочки полости рта..
Спонгиоз — межклеточный отек в шиповатом слое, часто наблюдается при экссудативном воспалении слизистых оболочек. Микроскопически эпителий приобретает губчатый вид (лат. spongion — губка). Спонгиоз сопровождается акантолизом, и поэтому клетки, утратившие связь с эпителиальным пластом, появляются в экссудате, заполняющем полости. Такие клетки носят название акантоли-тических.
Скопление экссудата или формирование воспалительного инфильтрата в слизистой оболочке в сочетании со стереотипными реакциями эпителия приводят к изменениям, имеющим сходные мор-фогенетические механизмы и соответствующие им клинические проявления. Их называют (по аналогии с дерматологическими характеристиками) первичными и вторичными(развивающимися из первичных) морфологическими элементами поражения слизистых оболочек полости рта.
В группе первичныхэлементов поражения слизистых оболочек полости рта различают: пятно, узелок, узел, пузырек, пузырь, гнойник, кисту, волдырь.
Пятно (macula) — очаговое изменение слизистой оболочки, в основе которого лежит гиперемия воспалительного происхождения (рис. 1). По распространенности процесса различают отграниченную гиперемию — розеолу (диаметром до 10 мм) и разлитую гиперемию — эритему.
Как воспалительный, так и невоспалительный генез имеют геморрагические пятна: петехии — точечные кровоизлияния — и э к -химозы — обширные кровоизлияния круглой или овальной формы. Эритроциты в зоне геморрагических пятен располагаются либо периваскулярно в собственной пластинке слизистой оболочки (петехии), либо захватывают эпителий и собственную пластинку, рас-
Рис. 1. Пятно (macula).
1 — эпителиальный пласт;
2 — полнокровные сосуды в собственной пластинке слизистой оболочки.
пространяясь между тканевыми элементами по типу геморрагического пропитывания или плоских гематом (экхимозы).
К невоспалительным относятся пигментные пятна — участки отложения экзогенного и эндогенного пигмента. Пигментация, вызванная свинцом, висмутом, ртутью, имеет вид каймы по десневому краю, а при отложении в слизистой оболочке серебра — пятна неправильной формы располагаются диффузно. Гистологически пигмент обнаруживается внутриклеточно и внеклеточно.
Узелок (papula) — бесполостное образование, выступающее над
поверхностью слизистой оболочки и отличающееся от нее по цвету.
Диаметр папул обычно не превышает 3—4 мм. Они имеют разную
форму: остроконечные, полукруглые, кеглеобразные, овальные. Ги
стологически папула представлена воспалительным инфильтратом,
чаще мононуклеарным, с возможной пролиферацией над ним эпите
лия (рис. 2). Сливающиеся папулы формируют бляшки. При инво
люции папул следа не остается, хотя возможен гиперкератоз с пос
ледующей десквамацией роговых чешуек (шелушение) на месте,
папулы. .„,: ■———'ТГ^нчый
|
|
|
Рис. 2. Узелок (papula).
1 — эпителиальный пласт;
2 — воспалительный инфильтрат, располагающийся в собственной пластинке и эпителиальном пласте (базальные отделы).
Папулезные высыпания имеют преимущественно воспалительное происхождение. Типичным примером папулезной энантемы (сыпь на слизистых оболочках) являются поражения ротовой полости при красном плоском лишае, сифилисе.
Узел (nodulus) — плотное образование, выступающее над поверхностью слизистой оболочки, гиперемированное или мало отличающееся от окружающей поверхности. Гистологически основу узла составляет мононуклеарный воспалительный инфильтрат в слизистой оболочке, захватывающий подслизистый слой. Чаще всего это гранулема при актиномикозе и сифилисе (гумма). В исходе возможен некроз, нагноение, изъязвление, рубцевание.
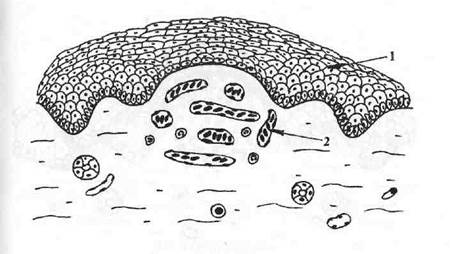
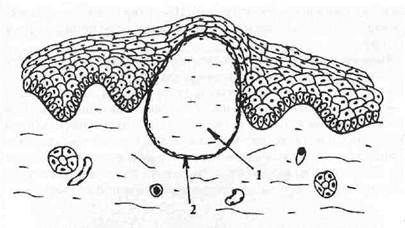
Пузырек (pustula) — полостной элемент диаметром 1,5—4,0 мм, возникающий в результате ограниченного скопления экссудата в шиповатом слое эпителия (рис. 3). В исходе при отторжении эпителиального пласта, обусловленном скоплением экссудата, образуется эрозия.
*►'«. *- *•
' 18
Рис. 3. Пузырек (pustula).
1 — преимущественно интраэпителиальное скопление гнойного экссудата;
2 — эпителиальный пласт;
3 — лейкоцитарный инфильтрат в собственной пластинке слизистой оболочки.
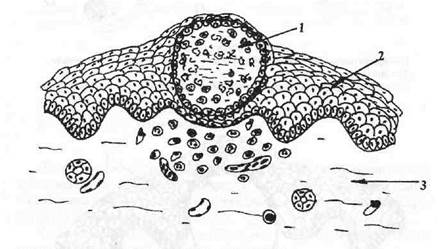
Рис. 4. Пузырь (bulla).
1 — многослойный плоский эпителий;
2 — серозный экссудат, отслаивающий эпителиальный пласт;
3 — собственная пластинка слизистой оболочки.
 |
|
|
|
П уз ырь (bulla) — полостное образование, значительно превышающее по размерам пузырек. Субэпителиально на ограниченном участке располагается экссудат (рис. 4). В зависимости, от состава экссудата (серозный, гнойный, геморрагический) пузырь имеет соответствующий вид и цвет — прозрачный, серо-зеленоватый, красноватый. При вскрытии пузыря формируется язвенный дефект с исходом в рубцевание.
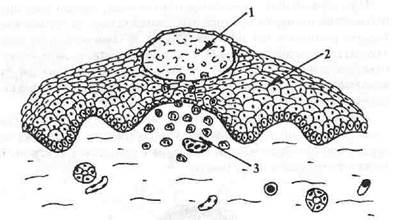
Гнойник (abscessus) — инкапсулированное полостное образование, выполненное гнойным экссудатом (рис. 5). Имеет вид четко ограниченного овального возвышения с сероватым центром. Возможна флюктуация поверхности.
Рис. 5. Гнойник (abscessus).
1 — зона гнойного расплавления;
2 — эпителиальный пласт;
3 — собственная пластинка слизистой оболочки.
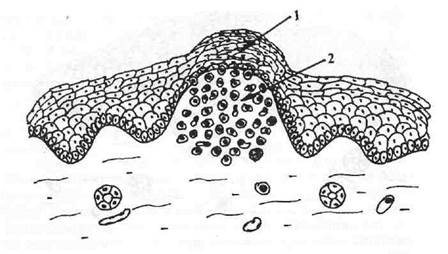
Киста (cysta) — полостное образование, стенка которого выстлана уплощенным эпителием. Кисту может окружать соединительнотканная капсула (рис. 6).
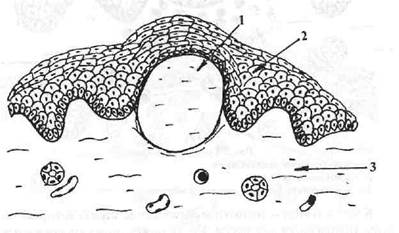
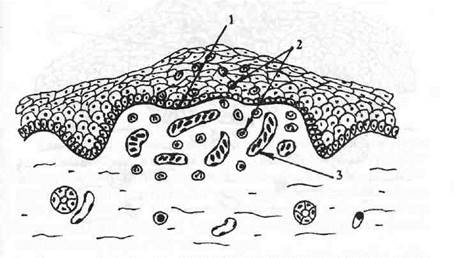
Волдырь (urtica) — бесполостное образование размером 0,2— 2,0 см, возникающее в результате острого ограниченного отека со-сочкового слоя при скудном, воспалительном инфильтрате в эпите-
Рис. 6. Киста (cysta).
1 — полость;
2 — эпителиальная выстилка.
Рис. 7. Волдырь (urtica).
1 — эпителиальные сосочки сглажены за счет отека;
2 — воспалительный инфильтрат, рассеянный в эпителии и собственной пластинке слизистой оболочки;
3 — полнокровные сосуды.
|
лии и собственной пластинке (рис. 7). Имеет вид плоского возвышения над слизистой оболочкой и, как правило, не отличается от нее по цвету.
Вторичные морфологические элементы поражения слизистой оболочки полости рта являются этапом эволюции первичных. Сюда относятся: афта, эрозия, язва, трещина, рубец, чешуйки, налет, корка.
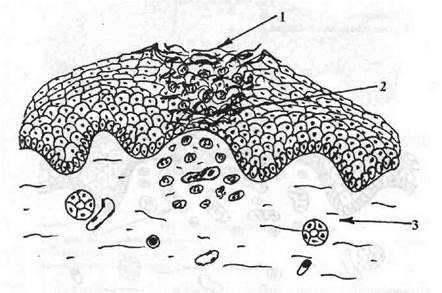
Афта (aphthae) — поверхностный дефект эпителия диаметром 0,3—0,5 мм, дном которого является воспалительный инфильтрат в собственной пластинке (рис. 8). Область дефекта эпителия выполнена фибрином, что обусловливает характерный беловато-серый цвет афт. Исходом афты является восстановление эпителиального пласта без рубцевания собственной пластинки слизистой оболочки.
Рис. 8. Афта (aphthae).
1 — зона эрозивного дефекта, выполненная фибрином и лейкоцитами;
2 — зона воспалительного полиморфноклеточного инфильтрата в основании афты;
3 — собственная пластинка слизистой оболочки.
Эрозия (erosio) — поверхностный дефект эпителия, дном которого является собственная пластинка слизистой оболочки. Имеет вид кратерообразного углубления, выполнена фибрином и распадающимися клетками (рис. 9). Образуется в результате механических повреждений эпителия (экскориация) или при вскрытии полостных морфологических элементов. Заживает без рубца.
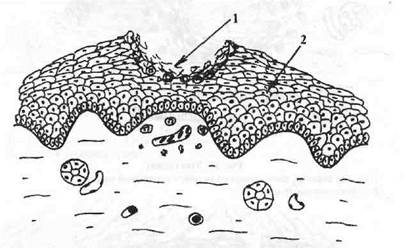
Рис. 9. Эрозия (erosio).
1 — дефект эпителиального пласта, выполненный фибрином и некротизиро-ванными клетками. Дном дефекта является собственная пластинка слизистой оболочки;
2 — эпителиальный пласт.
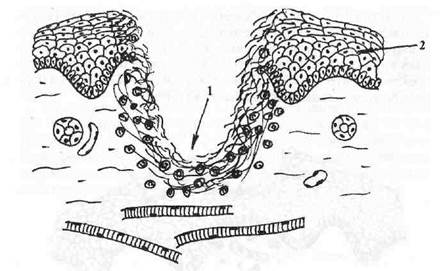
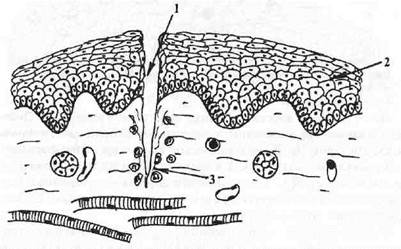
Язва (ulcus) — дефект эпителия и собственной пластинки. Дном острой язвы являются мышцы, и оно покрыто фибринозно-гнойным экссудатом (рис. 10). В дне хронической язвы со временем формируется грануляционная ткань, а в краях развивается папилломатоз с дисплазией эпителия. Исход язвенного дефекта — рубцевание. Разновидностью язвы является трещина — глубокий дефект слизистой оболочки линейной формы (рис. 11).
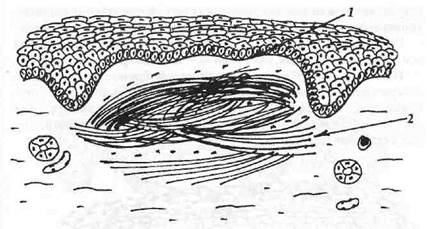
Рубец (cicatrix) — ограниченный склероз собственной пластинки и подслизистой основы, покрытый регенерировавшим эпителием (рис. 12). Если в зоне склероза развивается гиалиноз, то говорят о келоидном рубце. Он выступает над поверхностью слизистой оболочки. Втянутые рубцы линейной и звездчатой формы образуются в
|
|
|
|
Рис.10. Язва (ulcus).
1 — зона дефекта, дном которого является мышечный слой;
2 — эпителиальный пласт.
Рис.11. Трещина, надрыв (rhagades).
1 — узкий клиновидный дефект эпителия;
2 — эпителиальный пласт;
? — дном дефекта является собственная пластинка слизистой оболочки.
Рис.12. Рубец (cicatrix).
1 — сосочки собственной пластинки сглажены;
2 — грубая рубцовая ткань.
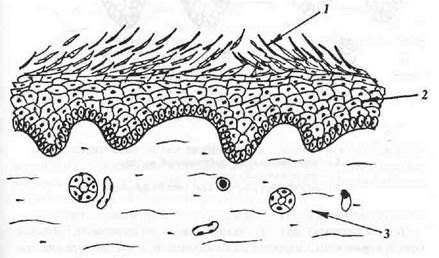
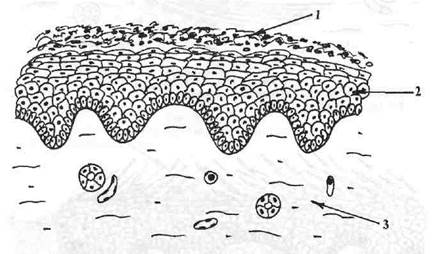
Рис.13. Чешуйка и шелушение (squama).
1 — десквамированный эпителий, подвергшийся ороговению;
2 — эпителиальный пласт;
3 — собственная пластинка слизистой оболочки.
.
 |
|
|
исходе некротических изменений слизистой оболочки и наиболее типичны для туберкулеза, сифилиса, системной красной волчанки.
Шелушение (squama) — десквамация чешуек рогового слоя эпителия, возникающая, как правило, в зоне гиперкератоза (рис. 13).
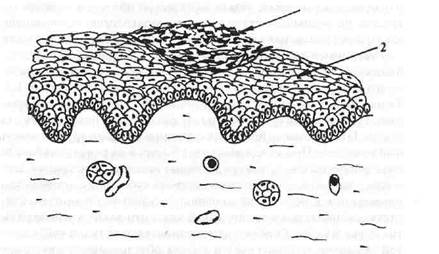
Налет — поверхностные наложения фибринозного экссудата, содержащего десквамированный эпителий, лейкоциты, бактерии, грибы (рис. 14). Налет наиболее характерен для воспалительных поражений слизистой оболочки полости рта и особенно ярко проявляется при кандидозе.
Рис. 14. Налет.
1 — коагулировавший фибринозный экссудат;
2 — эпителиальный пласт;
3 — собственная пластинка слизистой оболочки.
Корка (crusta)- коагулировавший экссудат (серозный, гнойный, геморрагический), лежащий на поверхности эпителия, пропитывающий наружные его слои и отторгающийся вместе с ним (рис. 15).
При микро- и макроскопической диагностике воспалительных заболеваний слизистой оболочки полости рта по биоптатам и со-скобам оценивается характер морфологических элементов поражения, их количество, распространенность, варианты сочетания. А ко-
нечной целью биопсийного исследования являются нозологическая верификация и выявление этиологии воспалительных заболеваний ротовой полости.
Рис. 15. Корка (crusta).
1 — пласты погибших клеток эпителия и воспалительных элементов, скрепленные экссудатом;
2 — эпителиальный пласт.
Дата добавления: 2016-04-02; просмотров: 2396;
