ПРЕДМЕТ И МЕТОД ЭПИДЕМИОЛОГИИ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ 28 страница
• активный, систематический и динамичный сбор, анализ и оценка эпизоотологической, эпидемиологической и другой информации (статистической, микробиологической, иммунологической и др.);
• постоянный и оперативный обмен информацией между медицинской, ветеринарной и другими заинтересованными службами;
• комплексность управленческих решений, принимаемых всеми заинтересованными службами.
ТЕСТЫ ДЛЯ САМОКОНТРОЛЯ
1. Природно-очаговую триаду составляют: а) популяция восприимчивого животного; б) восприимчивые люди; в) популяция переносчиков; г) возбудитель; д) абиотические
объекты.
2. На формирование природных очагов инфекционных болезней влияют: а) ландшафт; б) климат; в) видовой состав животного мира; г) численность населения; д) синантроп- ные грызуны; е) зимоспящие грызуны; ж) перелетные птицы.
3. К природно-очаговым инфекционным (паразитарным) болезням относят: а) геморрагические лихорадки; б) туляремию; в) чуму; г) эшерихиоз; д) кампилобактериоз; е) клещевой энцефалит; ж) лептоспироз; з) малярию; и) Лайм- боррелиоз.
4. Резервуаром сохранения возбудителя инфекционной болезни в природном очаге являются клещи, так как они
а) подвижны, мигрируют на большие расстояния; б) способны к трансфазовой передаче возбудителя; в) способны к трансовариальной передаче возбудителя.
5. Резервуаром сохранения возбудителя инфекционной болезни в природном очаге считают птиц, так как они являются: а) источником возбудителя инфекции; б) кормителем эктопаразитов — переносчиком возбудителя; в) механическими переносчиками возбудителя.
6. Составьте перечень животных, сформировавших в России природные очаги чумы (А), туляремии (Б): а) сурки; б) суслики; в) песчанки; г) белки; д) ондатры; е) водяные крысы; ж) полевки; з) зайцы; и) кроты; к) лемминги.
7. Переносчиками чумных бактерий являются: а) комары;
б) клопы; в) вши; г) блохи; д) клещи.
8. В каких ландшафтных зонах существуют природные очаги чумы (А), туляремии (Б): а) пустыни; б) полупустыни;
в) степи; г) леса; д) горные районы; е) тундра; ж) болота.
9. Появлению природно-очаговых инфекционных (паразитарных) болезней у людей способствуют: а) хозяйственное освоение новых территорий; б) экспедиционная деятельность; в) туристические походы; г) климат.
10. Возможные пути заражения людей на территории природных очагов инфекционных болезней: а) укусы кровососущих переносчиков; б) контактный путь; в) через зараженную воду; г) воздушно-капельный; д) воздушно-пылевой.
11. Турист, возвратившийся из похода по лесу, обнаружил на шее присосавшегося клеща. Как его удалить?
12. Природно-очаговые болезни: а) антропонозы; б) трансмиссивные зоонозы; в) нетрансмиссивные зоонозы; г) антропозоонозы; д) сапронозы.
ОТВЕТЫ
1. а, в, г.
2. а, б, в, е, ж.
3. а, б, в, е, ж, и.
4. б, в.
5. а, б.
6. А — а, б, в, ж; Б — д, е, ж, з, к.
7. г.
8. А — а, б, в, д; Б — а, б, в, г, д, е, ж.
9. а, б, в.
10. а, б, в, д.
11. Осторожно смазать тело клеща жиром или кремом. При этом жировой слой закроет дыхальца клеща, расположенные за последней парой ног, после этого клещ отпадает или легко снимается при осторожном покачивании его пинцетом. Нельзя резко отрывать присосавшегося клеща, так как при этом хоботок и слюнной аппарат могут остаться в ранке, что продлит возможность заражения человека.
12. б, в, д.
Глава 10 ВИЧ-ИНФЕКЦИЯ
Вирус иммунодефицита человека (ВИЧ) вызывает антропонозную инфекцию с преобладанием контактного механизма передачи возбудителя. Она характеризуется прогрессирующим поражением иммунной системы, приводящим к развитию синдрома приобретенного иммунодефицита (СПИД) и смерти от вторичных заболеваний.
Основные вопросы темы
1. Характеристика возбудителя ВИЧ-инфекции.
2. Источник возбудителя инфекции.
3. Механизм передачи, пути и факторы его реализации.
4. Контингенты возможного риска заражения.
5. Лабораторная диагностика ВИЧ-инфекции.
6. Профилактика ВИЧ-инфекции и меры борьбы с ее распространением.
7. Права и обязанности ВИЧ-инфицированных.
Характеристика возбудителя. Вирус иммунодефицита человека (ВИЧ) относится к семейству ретровирусов (Retroviridae), подсемейству медленных вирусов (Lentivirus).
Известно 7 видов лентивирусов, из которых 6 являются патогенными для животных и лишь один (ВИЧ) вызывает заболевание человека. Вирус иммунодефицита человека (Human immunodificiency virus — HIV) был выделен в 1983 г. во Франции в институте Пастера из лейкоцитов крови пациента с лимфаденопатией.
Описано 2 серотипа вируса: ВИЧ-1 и ВИЧ-2, различающиеся по структурным и антигенным характеристикам. Наибольшее эпидемиологическое значение имеет ВИЧ-1, который доминирует в современной пандемии. Территориальное распространение ВИЧ и поражаемые группы населения приведены на схеме 10.1.
Штаммы вируса иммунодефицита человека первого серотипа разделены на три ipynnbi: М, N, О.
В группе М выделено 10 субтипов, обозначенных: А, В, С, D, Fl, F2, J, Н, G и К.
В естественных условиях ВИЧ может сохраняться в высушенном биосубстрате в течение нескольких часов, в жидкостях, содержащих большое количество вирусных частиц, таких как кровь и эякулят, в течение нескольких дней, а в замороженной сыворотке крови — до нескольких лет.
Нагревание до температуры 56 °С в течение 30 мин приво-

| Вирусы иммунодефицита- |

| Поражаемые контингенты |
Схема 10.1. ТЕРРИТОРИАЛЬНОЕ РАСПРОСТРАНЕНИЕ ВИЧ
И ПОРАЖАЕМЫЕ ГРУППЫ НАСЕЛЕНИЯ
| —► Вирус иммунодефицита человека—1 (ВИЧ-1) Центральная Африка Европа Азия Америка |
| *—► Вирус иммунодефицита человека — 2 (ВИЧ-2) Западная Африка Америка Европа Азия |
гемотрансфузии
гемофилия
родители с ВИЧ-инфекцией парентеральные манипуляции трансплантация органов и тканей
—► Взрослые
гемотрансфузии
гемофилия
парентеральные манипуляции гомосексуальные связи гетеросексуальные связи трансплантация органов и тканей
дит к снижению инфекционного титра вируса в 100 раз, при 70—80 °С вирус гибнет через 10 мин; через 1 мин инактивируется 70 % этиловым спиртом, 0,5 % раствором гипохлорита натрия, 1 % глутаральдегидом, 6 % перекисью водорода. ВИЧ относительно малочувствителен к УФ-облучению, ионизирующей радиации.
Источник возбудителя инфекции. Источник — ВИЧ-заражен- ный человек, находящийся в любой стадии болезни, в том числе и в
периоде инкубации. Вирус иммунодефицита человека может находиться во всех биологических жидкостях (кровь, сперма, вагинальный секрет, грудное молоко, слюна, слезы, пот и др.), преодолевает трансплацентарный барьер. Однако содержание вирусных частиц в биологических жидкостях различно, что и определяет их неодинаковое эпидемиологическое значение.
Механизм передачи. Передача ВИЧ осуществляется следующими механизмами: естественными — контактным, вертикальным и искусственным (артифициальным). Пути реализации механизмов передачи возбудителя разнообразны: половой, трансплацентарный, парентеральный (инъекционный, трансфузионный, трансплантационный). Доминирующим механизмом передачи возбудителя является контактный, реализуемый половым путем. Основная роль полового пути передачи обусловлена высокой концентрацией вируса в сперме и вагинальном секрете.
Реальность передачи ВИЧ в направлении мужчина — мужчине, мужчина — женщине и женщина — мужчине общепризнанна.
Вертикальный механизм передачи ВИЧ реализуется в 25 — 35 % случаев у инфицированных беременных. Заражение ребенка может произойти и во время акта родов, а также при грудном вскармливании, причем передача вируса идет не только от инфицированной матери ребенку, но и от инфицированного ребенка кормящей женщине.
Вирус иммунодефицита передается при переливании инфицированной цельной крови и изготовленных из нее продуктов (эритроцитной массы, тромбоцитов, свежей и замороженной плазмы). При переливании крови от ВИЧ-серопози- тивных доноров реципиенты инфицируются в 90 % случаев. Нормальный человеческий иммуноглобулин и альбумин не представляют опасности, так как технология получения этих препаратов и этапы контроля сырья исключают инфициро- ванность ВИЧ.
В условиях стационара парентеральный путь передачи ВИЧ ассоциирован с вероятностью заражения пациентов и медицинского персонала. Наиболее активно этот путь реализуется среди "инъекционных" наркоманов.
Относительно редкими, но возможными вариантами заражения являются трансплантация органов, тканей и искусственное оплодотворение женщин.
Передача ВИЧ воздушно-капельным, пищевым, водным, трансмиссивным путями не доказана.
Важная роль в распространении ВИЧ-инфекции принадлежит разнообразным факторам демографического, медицинского, социального, экономического, культурного и поведенческого характера.
Контингенты возможного риска заражения. Степень риска инфицирования ВИЧ неодинакова для различных групп населения, соответственно можно выделить контингенты высокого риска заражения: гомо-, бисексуалисты, "инъекционные наркоманы", реципиенты крови и ее продуктов, проститутки, бродяги, сторонники свободной любви, персонал гостиниц, воздушных линий международного транспорта, военнослужащие, моряки, иммигранты, беженцы, сезонные рабочие, туристы.
Риск инфицирования медицинских работников зависит от специальности, должностного статуса, дозы инфекта, степени контакта с инфицированной кровью. Установлено, что профессиональное заражение может произойти в результате случайных уколов острыми медицинскими инструментами, кон- таминированными возбудителем, реже — при попадании крови на слизистые оболочки или на кожу и слизистые оболочки.
В обобщенном виде взаимоотношения между контингентами риска инфицирования ВИЧ и путями, реализующими механизмы передачи возбудителя, представлены на рис. 10.1.
Восприимчивость к ВИЧ-инфекции высока и определяется гено-, фенотипическим полиморфизмом индивидуумов, что
Рис. 10.1. Пути передачи ВИЧ и уязвимые контингента (по В. В. Покровскому).
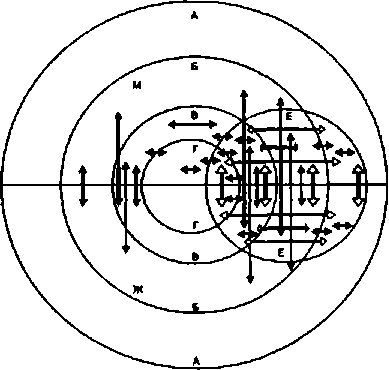 Условные обозначения: круг А — все население данной территории (страны), Б — сексуально активная часть населения, В — бисексуальная часть населения, Г — гомосексуальная часть населения, Е — наркоманы; сектор Ж — женская половина населения; М — мужская половина населения; черные стрелки — возможное направление половой передачи ВИЧ, белые — возможное направление парентеральной передачи ВИЧ при употреблении наркотиков.
Условные обозначения: круг А — все население данной территории (страны), Б — сексуально активная часть населения, В — бисексуальная часть населения, Г — гомосексуальная часть населения, Е — наркоманы; сектор Ж — женская половина населения; М — мужская половина населения; черные стрелки — возможное направление половой передачи ВИЧ, белые — возможное направление парентеральной передачи ВИЧ при употреблении наркотиков.
может проявиться как в полном (или неполном) ограничении возможности инфицирования ВИЧ, так и в ускорении либо снижении темпов развития клинических симптомов инфекции. Описано три гена (CCR5, CCR2 и SDF1), контролирующих синтез молекул и участвующих в проникновении ВИЧ в клетки хозяина.
Эпидемический процесс характеризуется распространением инфекции ВИЧ на всех континентах, ростом числа зарегистрированных инфицированных лиц, больных и погибших от СПИДа.
Впервые синдром приобретенного иммунодефицита (СПИД) был описан в 1981 г. Долгие годы ВИЧ-инфекцию и ее заключительную стадию СПИД рассматривали как болезнь гомосексуалистов и наркоманов. В настоящее время ВИЧ/СПИД — важнейшая медико-социальная проблема, так как число заболевших и инфицированных продолжает неуклонно расти во всем мире.
В начале 80-х годов XX столетия наибольшее число зарегистрированных случаев ВИЧ-инфекции приходилось на Центральную Африку и США, а к концу 2000 г. в эпидемию уже вовлечены все континенты. В странах Африки к югу от Сахары число взрослых и детей, существующих с ВИЧ/СПИДом, составило 25,3 млн. На Ближнем Востоке и севере Африки зарегистрировано 400 тыс. ВИЧ-инфицированных, а в Южной и Юго-Восточной Азии — 5,8 млн человек; 640 тыс. — в Тихоокеанском регионе и странах Восточной Азии. На американском континенте, включая страны Карибского бассейна, выявлено 2,36 млн больных ВИЧ-инфекцией; в странах Восточ
ной Европы и Центральной Азии — 700 тыс., а в Западной Европе — 540 тыс. ВИЧ-инфицированных. В Новой Зеландии и Австралии зарегистрировано 15 тыс. больных ВИЧ-инфекцией. Приведенные цифры позволяют сделать заключение, что эпидемический процесс ВИЧ-инфекции приобрел черты глобальной пандемии.
Таким образом, согласно экспертным оценкам ВОЗ в 2000 г., число новых случаев ВИЧ-инфекции в мире составило 53 млн, причем 600 тыс. приходилось на детей. В последующее десятилетие при отсутствии эффективного антиретровирусного лечения и ухода эти лица пополнят ряды тех, кто уже умер от СПИДа, не менее 4,3 млн из них будут дети, которые не доживут до своего 15-летия. С момента первого клинического случая СПИДа умерло уже около 22 млн человек.
В России ВИЧ-инфекцию регистрируют с 1986 г., первоначально среди иностранцев, преимущественно выходцев из Африки, а с 1987 г. и среди граждан бывшего СССР. В 1998— 2000 гг. больные и ВИЧ-инфицированные выявлены в 87 из 89 административных регионов Российской Федерации.
Зарегистрированные случаи ВИЧ-инфекции были обусловлены различными генетическими вариантами ВИЧ-1 (подтипы А, В, С, D, G, Н), а также рекомбинантной формой CRF01-AE. Однако до 93 % всех зарегистрированных случаев было вызвано ВИЧ-1 подтипом А.
С 1997 г. среди наркоманов выявлено три варианта вируса: подтипы А, В и рекомбинантная форма CRF04-AB. Рекомбинантный вариант ВИЧ (CRF04-AB) преобладает в циркуляции на территории Калининградской области.
До середины 90-х годов основным путем передачи ВИЧ был половой, что определяло своеобразие эпидемического процесса ВИЧ-инфекции. Со второй половины 1996 г. ведущий путь передачи ВИЧ меняется. На первое место выходит "инъекционный" — среди наркоманов, практикующих внутривенное введение психоактивных веществ. В конце XX в. в Российской Федерации показатель инфицированное™ среди наркоманов достиг 1056,38 на 100 тыс. обследованных, т. е. инфицированы ВИЧ не менее 1 % всех потребителей психотропных веществ.
Отмечено увеличение беременных, инфицированных ВИЧ, что привело к росту числа детей, рожденных ВИЧ-инфицированными матерями.
Сложившаяся эпидемиологическая ситуация обусловлена продолжающимся распространением наркомании, снижением нравственного уровня, рискованным сексуальным поведением лиц молодого возраста.
Многолетняя динамика заболеваемости ВИЧ-инфекцией и ее административно-территориальное распространение в РФ приведена на рис. 10.2, 10.3.
Абс.число
| Рис. 10.2. Многолетняя динамика заболеваемости ВИЧ-инфекцией на территории Российской Федерации. |
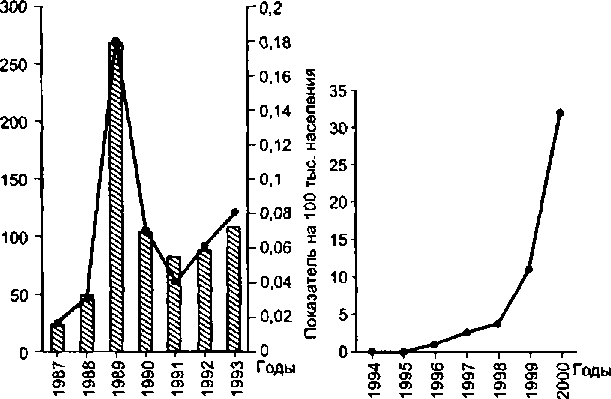
Число случаев ВИЧ-инфекции
|
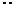 |
» Показатель на 100 тыс. населения
Рис 10.3. Распределение зарегистрированных случаев ВИЧ-инфекции на территории Российской Федерации на 31.12.98 г.
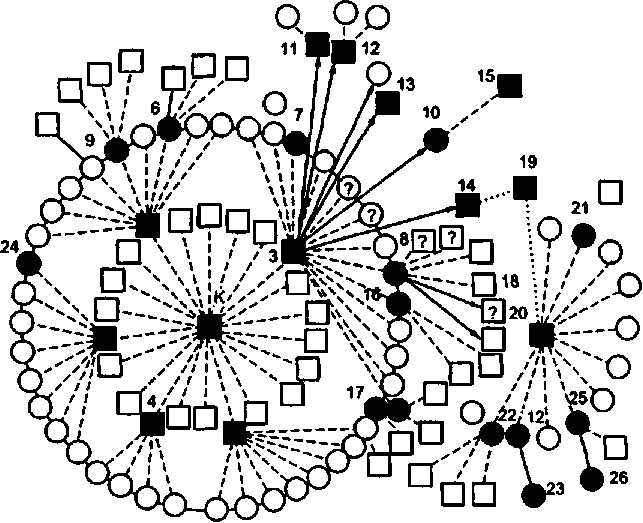 Рис. 10.4. Передача ВИЧ от первого больного СПИДом российского гражданина К. в период до 1996 г. (по В. В. Покровскому).
Условные обозначения: точечная линия — использование одного и того же нестерильного медицинского инструмента для парентерального введения лекарственных препаратов или наркотиков; кружок символизирует женщину, квадрат — мужчину, черный кружок или квадрат — серопозитивных к ВИЧ, кружок или квадрат с вопросом — идентифицированных, но не обследованных по тем или иным причинам лиц, цифра около кружка или квадрата — порядковый номер лица.
Рис. 10.4. Передача ВИЧ от первого больного СПИДом российского гражданина К. в период до 1996 г. (по В. В. Покровскому).
Условные обозначения: точечная линия — использование одного и того же нестерильного медицинского инструмента для парентерального введения лекарственных препаратов или наркотиков; кружок символизирует женщину, квадрат — мужчину, черный кружок или квадрат — серопозитивных к ВИЧ, кружок или квадрат с вопросом — идентифицированных, но не обследованных по тем или иным причинам лиц, цифра около кружка или квадрата — порядковый номер лица.
|
Сведения о заболеваемости изменяются достаточно быстро, достоверность их зависит от качества использованных диагностических систем и контингентов обследуемых лиц. Основная группа больных — лица молодого возраста, чаще мужчины. Наибольшая летальность отмечена также в молодом возрасте. Особенностью инфекции является длительный инкубационный период, он может продолжаться от 2—7 нед до 3 мес, в отдельных случаях — до 1 года. Эпидемиологические расследования свидетельствуют о гнездности заболеваний, группирующихся вокруг одного источника, например полового партнера (рис. 10.4) или (в прошлом) донора крови, спермы.
Лабораторная диагностика. Для подтверждения диагноза
ВИЧ-инфекции используют вирусологический, молекулярногенетический (ПЦР) и серологический (ИФА, иммунный блоттинг) методы. Стандартная и наиболее доступная процедура — выявление антител к ВИЧ в ИФА с последующим подтверждением их специфичности в реакции иммунного блотгинга.
Антитела к ВИЧ появляются в период от 2 нед до 3 мес с момента заражения. В некоторых случаях этот срок удлиняется до 6 мес и более. При выявлении первого положительного результата в ИФА анализ проводят еще дважды с разными сериями ИФА тест-системы. Если в этом случае получен положительный ответ, сыворотку крови направляют на исследование методом иммунного блотгинга. Результаты иммунного блотгинга могут быть оценены как положительные, сомнительные и отрицательные.
Для диагностики ВИЧ-инфекции имеется тест-система для постановки полимеразной цепной реакции — количественный вариант, который позволяет оценить репликативную активность ВИЧ, т. е. определить вирусную нагрузку. В стадии первичных проявлений вирусная нагрузка составляет обычно несколько тысяч копий в 1 мкл. В стадии вторичных заболеваний уровень размножающегося ВИЧ достигает сотен тысяч копий в 1 мкл и миллиона — при СПИДе.
Стойкая высокая концентрация ВИЧ на ранней стадии болезни является плохим прогностическим признаком, свидетельствующим об агрессивности вируса.
У детей для установления или исключения врожденной ВИЧ-инфекции требуется длительный период наблюдения (не менее 3 лет). Обнаружение антител к ВИЧ у ребенка в первые 6—12 мес после рождения не позволяет диагностировать ВИЧ-инфекцию, так как это могут быть материнские антитела. Только обнаружение антител у ребенка в возрасте 18 мес и старше может свидетельствовать о ВИЧ-инфекции.
При сообщении больному диагноза ВИЧ-инфекции, выявленной впервые, следует предусмотреть психологическую помощь.
ПРОФИЛАКТИКА И МЕРЫ БОРЬБЫ
С ВИЧ-ИНФЕКЦИЕЙ
Знание эпидемиологических и клинических особенностей ВИЧ-инфекции позволило разработать комплекс профилактических и противоэпидемических мероприятий. Эксперты ВОЗ все разнообразие профилактических мер при ВИЧ-инфекции свели к четырем основным:
• разрыв половой и перинатальной передачи ВИЧ;
• контроль переливаемой крови и ее препаратов;
• предупреждение передачи ВИЧ во время хирургических и стоматологических вмешательств;
• оказание медицинской помощи и социальной поддержки ВИЧ-инфицированным, их семьям и окружающим.
Работа по предупреждению распространения ВИЧ регламентируется правовыми документами и, согласно рекомендации ВОЗ, должна предусматривать следующие уровни профилактики ВИЧ-инфекции.
Первичный уровень — ограничение числа случаев СПИДа и ВИЧ-инфицирования путем воздействия на специфические причинные факторы, способствующие повышению риска заболевания. На этом этапе профилактики проводят пропаганду безопасного секса, массовый скрининг с использованием ИФА тест-систем.
Вторичный уровень — раннее выявление больных ВИЧ-инфекцией, для чего проводят поисковый скрининг среди групп риска и обследование пациентов по клиническим показаниям (ИФА, иммунный блоттинг); лечение больных ВИЧ-инфекцией.
Третичный уровень — диспансерное наблюдение и реабилитация заболевших ВИЧ/СПИДом.
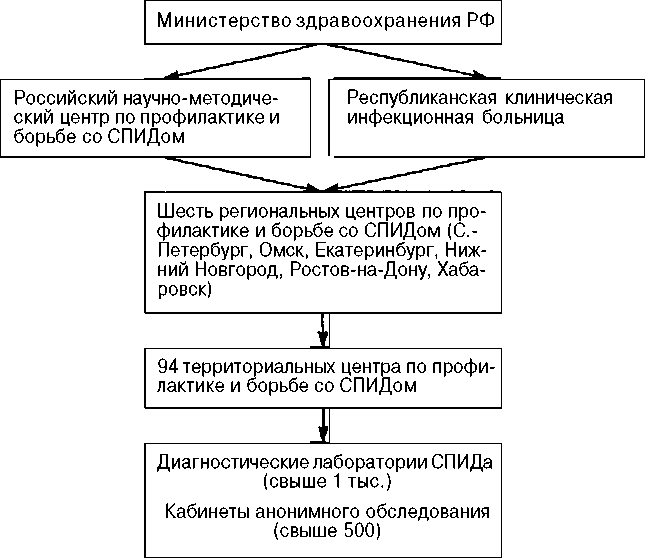
С 1990 г. в РФ начала функционировать специализированная служба по борьбе и профилактике ВИЧ-инфекции, включающая центры по профилактике и борьбе со СПИДом (СПИД-центры), скрининговые лаборатории, кабинеты психосоциального консультирования и добровольного (анонимного) обследования на ВИЧ—кабинет профилактики ВИЧ (схема 10.2).
СПИД-центр осуществляет эпидемиологический надзор за ВИЧ-инфекцией, который включает выявление ВИЧ-инфицированных и больных СПИДом путем скрининга групп риска; проведение эпидемиологического расследования всех выявленных случаев заболевания СПИДом и ВИЧ-инфицирова- ния; верификацию лабораторных исследований на ВИЧ, проведенных в медицинских учреждениях.
Психосоциальное консультирование ВИЧ-инфицированных ведется по трем основным направлениям: в период эмоционального кризиса (кризисное консультирование), по решению проблемы и по принятию решения.
Профилактика ВИЧ-инфекции среди медицинского персонала. Для профилактики профессионального инфицирования ВИЧ медицинских работников необходимо соблюдение следующих нормативных правил: [4]
Схема 10.2. СТРУКТУРА СЛУЖБЫ ПРОФИЛАКТИКИ И БОРЬБЫ
С ВИЧ/СПИДОМ В РОССИЙСКОЙ ФЕДЕРАЦИИ
|
которых за пределы отделения, лабораторий, манипуляционных кабинетов и др. запрещается;
• все манипуляции, при которых может произойти загрязнение рук кровью, сывороткой крови или другими биологическими жидкостями, проводить в двойных резиновых медицинских перчатках. Резиновые перчатки, снятые единожды, повторно не используют из-за возможности загрязнения рук. В процессе работы перчатки обрабатывают 70 % спиртом или любыми другими дезинфицирующими препаратами, обладающими вирулицид- ным действием;
• работники всех медицинских специальностей должны соблюдать меры предосторожности при выполнении манипуляций с режущими и колющими инструментами (иглы, скальпели, боры, сепарационные диски и камни для препаровки зубов и т. д.); следует избегать уколов, порезов перчаток и рук;
• при повреждении кожных покровов необходимо немед-
ленно обработать перчатки дезинфицирующим раствором и снять их, выдавить кровь из ранки; затем под проточной водой тщательно вымыть руки с мылом, обработать их 70 % спиртом и смазать ранку 5 % раствором йода. При загрязнении рук кровью следует немедленно обработать их в течение не менее 30 с тампоном, смоченным кожным антисептиком, разрешенным к применению (70 % спирт, 3 % раствор хлорамина, йодо- нат, стериллиум, октенидерм, октенисепт, хлоргексидин и др.), вымыть их двукратно теплой проточной водой с мылом и насухо вытереть индивидуальным полотенцем (салфеткой);
• при попадании крови или других биологических жидкостей на слизистые оболочки глаз их следует сразу же промыть водой или 1 % раствором борной кислоты; слизистую оболочку носа — обработать 1 % раствором протаргола; слизистую оболочку рта — прополоскать 70 % раствором спирта или 0,005 % раствором марганцово-кислого калия или 1 % раствором борной кислоты;
• при наличии ран на руках, экссудативных поражений кожи или мокнущего дерматита медработник на время заболевания отстраняется от ухода за пациентами и контакта с предметами для ухода за ним. При необходимости выполнения работы все поврежденные участки кожи должны быть закрыты;
• поверхности рабочих столов в конце рабочего дня (а в случае загрязнения кровью — немедленно) обрабатывают дезинфицирующими средствами, обладающими ви- рулицидными свойствами. Если поверхность загрязнена кровью или сывороткой крови, процедуры выполняют дважды: немедленно и с интервалом в 15 мин;
• при попадании инфицированного материала на пол, стены, мебель, оборудование загрязненные места заливают дезинфицирующим раствором, затем протирают ветошью, смоченной в дезинфицирующем растворе. Использованную ветошь сбрасывают в емкость с дезинфицирующим раствором или в бак для последующего автоклавирования;
• употреблять пищу, курить и пользоваться косметикой разрешается только в специально отведенных для этих целей изолированных помещениях.
Все рабочие места (например, в стоматологическом кабинете) должны быть обеспечены дезинфицирующим раствором и аптечкой первой помощи (Приложение 13). Для избежания инфицирования медицинского работника и предотвращения заражения пациентов во время стоматологических манипуляций необходимо соблюдать:
• тщательное мытье рук после осмотра каждого больного или каждой процедуры, где приходилось иметь дело с инфицированным материалом;
• после процедур высокой степени риска (парентеральные процедуры и те, при которых происходит контакт с сильно изъязвленными слизистыми оболочками и кожей) необходимо тщательно вымыть руки, применяя хирургические очищающие растворы. При их отсутствии — мытье рук водой с мылом, высушивание и обработка 70 % этиловым спиртом;
• после процедур со средней и низкой степенью риска (контакт с неповрежденными слизистыми оболочками и кожей) достаточно обычного мыла и воды;
• перед работой необходимо надевать защитные очки или пластиковые щиты, защитную маску для лица;
• одноразовые перчатки обязательны;
• врачи с экссудативными поражениями кожи не должны выполнять инвазивных процедур;
• при подозрении на ВИЧ-инфекцию у пациента врач- стоматолог должен надеть хирургический халат и шапочку, закрывающие волосы;
• при выполнении внутриротовых рентгеновских снимков необходимо соблюдать такие же меры предосторожности;
• особые меры предосторожности соблюдают при обращении с острыми инструментами (скальпель, одноразовые иглы, боры, диски, эндодонтический инструментарий);
• использовать одноразовые инструменты только один раз;
• прополаскивание рта пациентом перед продедурой значительно снижает количество микроорганизмов в аэрозолях, рассеиваемых во время процедур; полоскание только одной водой сокращает количество микроорганизмов в аэрозолях на 75 %, а применение специальных полосканий для полости рта — на 98 %;
• медицинский работник должен относиться к крови и другим биологическим жидкостям организма как к потенциально заразному материалу.
Права и обязанности ВИЧ-инфицированных. В России действует Федеральный закон О предупреждении распространения в Российской Федерации заболевания, вызванного вирусом иммунодефицита человека (ВИЧ-инфекция)" от 1995 г. В нем указаны права, гарантии и обязанности заинтересованных лиц. Государство всем ВИЧ-инфицированным гарантирует доступность медицинского освидетельствования для выявления ВИЧ-инфекции, в том числе и анонимно; бесплатное предоставление всех видов квалифицированной и специали-
зированной медицинской помощи. Государство гарантирует регулярное информирование населения, в том числе через средства массовой информации, о доступных методах профилактики ВИЧ-инфекции. Гарантируется соблюдение всех прав и свобод для ВИЧ-инфицированных без ограничения перемещения их по стране, приема на учебу и работу.
Очерчен круг обязанностей ВИЧ-инфицированного. Статья 13 этого закона предусматривает уголовную ответственность за заражение ВИЧ-инфекцией.
ТЕСТЫ ДЛЯ САМОКОНТРОЛЯ
1. ВИЧ-инфекция — это: а) сапроноз; б) антропоноз; в) зооноз; г) зооантропоноз.
2. Наибольшее количество ВИЧ присутствует в следующих биологических жидкостях: а) крови; б) моче; в) грудном молоке; г) сперме; д) влагалищном содержимом.
3. ВИЧ-инфицированный человек является источником инфекции только: а) в периодах, выраженных клинически; б) в терминальной стадии; в) в стадии бессимптомной инфекции (II Б); г) в стадии острой инфекции (II А); д) пожизненно.
4. Механизмы передачи ВИЧ-инфекции: а) аспирационный; б) фекально-оральный; в) контактный; г) трансмиссивный.
5. Пути передачи ВИЧ: а) воздушно-капельный; б) трансплантационный; в) половой; г) трансплацентарный; д) парентеральный.
6. Заражение ВИЧ-инфекцией может произойти при а) сексуальном контакте; б) переливании инфицированной крови; в) грудном вскармливании; г) пользовании общим туалетом; д) приеме родов у ВИЧ-инфицированной женщины.
7. Инфицированию ВИЧ способствуют: а) беспорядочные гомо- и гетеросексуальные связи; б) сексуальный контакт с использованием презерватива; в) наличие венерических заболеваний у сексуальных партнеров; г) сексуальный контакт во время менструации; д) большое количество сексуальных партнеров.
8. В группу риска заражения ВИЧ-инфекцией входят: а) лица, получавшие человеческий иммуноглобулин; б) реципиенты крови; в) наркоманы; г) проститутки; д) лица с нетрадиционной сексуальной ориентацией; е) медицинские работники, имеющие постоянный контакт с кровью; ж) доноры; з) больные венерическими болезнями; и) больные туберкулезом; к) длительно болеющие соматическими болезнями.
Дата добавления: 2016-03-27; просмотров: 2941;
