Оказание доврачебной помощи при травмах.
Травма– это нарушение анатомической целостности тканей и органов тела в результате внешних воздействий, при котором нарушаются их функции (без нарушения кожного покрова).
Классификация травм: вывих, растяжение, ушиб, перелом, черепно-мозговые травмы (сотрясение), синдром длительного сдавливания.
Ушиб– закрытое повреждение тканей и органов без существенного нарушения их структуры. Обычно возникает в результате удара тупым предметом или при падении. Чаще повреждаются поверхностно расположенные ткани (кожа, подкожная клетчатка, мышцы и надкостница). Особенно страдают при сильном ударе мягкие ткани, придавливаемые в момент травмы к костям. В результате ушиба голени в области передневнутренней ее поверхности, где кожа и подкожная клетчатка прилежат к кости, возможно омертвение кожи и ее последующее отторжение. При ударах по малозащищенным мягкими тканями костям наступают не только очень болезненные ушибы надкостницы с ее отслоением, но и повреждения костей (трещины и переломы).
Первая помощь: При оказании первой помощи пострадавшим с ушибами, если есть хоть малейшее подозрение на более тяжелую травму (перелом, вывих, повреждение внутренних органов и т.п.), ее объем должен соответствовать тяжести предполагаемого повреждения. При нарушении целости кожи накладывают стерильную повязку. В случаях отслоения кожи, при множественных ушибах, ушибах суставов, внутренних органов проводят транспортную иммобилизацию и доставляют пострадавшего в ближайшее лечебное учреждение. При нарушении функции дыхания и сердечной деятельности безотлагательно на месте происшествия начинают искусственное дыхание и массаж сердца. Одновременно вызывают скорую медицинскую помощь.
Уменьшению боли при небольших ушибах мягких тканей способствует местное применение холода: на поврежденное место направляют струю холодной воды, прикладывают к нему пузырь или грелку со льдом или делают холодные примочки. Рекомендуется сразу после травмы наложить давящую повязку на место ушиба и создать покой, например при ушибе руки ее покой можно обеспечить с помощью косыночной повязки. При ушибах ноги ей придают возвышенное положение, в течение нескольких дней соблюдают щадящий режим нагрузки, а затем, по мере уменьшения боли и отека, постепенно его расширяют. Рассасыванию кровоподтека способствуют тепловые процедуры (грелка с теплой водой, теплые ванны и т.п.), согревающие компрессы, активные движения с нарастающей амплитудой в суставах, расположенных рядом с поврежденным местом, к которым можно приступать только через несколько дней после травмы.
Растяжения и разрывы связок, сухожилий, мышц относятся к часто встречающимся повреждениям опорно-двигательного аппарата. Характерным признаком разрыва или растяжения является нарушение двигательной функции сустава, который укрепляется соответствующей связкой, или мышцы, если повреждается она сама либо ее сухожилие. При повреждении связки страдают расположенные рядом с ней питающие кровеносные сосуды. В результате этого образуется большее или меньшее кровоизлияние в окружающие ткани.
Первая помощь: При растяжении, разрыве связок поврежденному суставу, прежде всего, необходимо обеспечить покой, наложить тугую повязку и для уменьшения боли прикладывать холодный компресс на протяжении 12-24 часов, затем перейти на тепло и согревающие компрессы.
Вывих– стойкое смещение суставных концов костей, которое вызывает нарушение функции сустава.
В большинстве случаев вывих является тяжелой травмой, которая иногда угрожает жизни пострадавшего. Так, при вывихе в шейном отделе позвоночника в результате сдавления спинного мозга возможны паралич мышц рук, ног и туловища, расстройства дыхания и сердечной деятельности.
Основные признаки травматического вывиха: резкая боль, изменение формы сустава, невозможность движений в нем или их ограничение.
Первая помощь: Оказывая первую помощь пострадавшему на месте происшествия, нельзя пытаться вправлять вывих, т.к. это часто вызывает дополнительную травму. Необходимо обеспечить покой поврежденному суставу путем его обездвиживания. Необходимо приложить к нему холод (пузырь со льдом или холодной водой). При открытом вывихе на рану предварительно накладывают стерильную повязку. Нельзя применять согревающие компрессы. Вправить вывих должен врач в первые часы после травмы.
Переломы– полные или частичные нарушение целости кости под действием травмирующей силы.
Различают:
1. Врожденные переломы,
2. Приобретенные:
а) патологические (вызваны каким-либо болезненным процессом, разрушающим кость, при системных заболеваниях костей),
б) травматические (встречаются чаще). Бывают полные и неполные (целость кости нарушена частично – надломы, трещины).
В зависимости от линии перелома различают поперечные, косые, продольные, винтообразные, вколоченные, оскольчатые. При переломе одновременно с повреждением кости нарушается целость окружающих мягких тканей, могут травмироваться расположенные рядом мышцы, сосуды, нервы и др.
Переломы возникают при резких движениях, ударах, падении с высоты. Они могут быть закрытыми и открытыми. При закрытых переломах не нарушается целостность кожных покровов, при открытых – в месте перелома имеется рана. Наиболее опасны открытые переломы.
Различают переломы без смещения и со смещением костных отломков. Переломы, при которых образуются только два отломка, называются единичными, переломы с образованием нескольких отломков — множественными. При авариях, катастрофах, землетрясениях и в очагах ядерного поражения могут быть множественные переломы нескольких костей. Наиболее тяжело протекают переломы, сочетающиеся с ожогами и радиационными поражениями.
Переломы, возникающие в результате воздействия пули или осколка снаряда, называются огнестрельными. Для них характерно раздробление кости на крупные или мелкие осколки, размозжение мягких тканей в области перелома или отрыва части конечности.
Основные признаки переломов: боль, припухлость, кровоподтек, ненормальная подвижность в месте перелома, нарушение функции конечности. При открытых переломах в ране могут быть видны отломки костей. Переломы костей конечностей сопровождаются их укорочением и искривлением в месте перелома. Повреждение ребер может утруднять дыхание, при ощупывании в месте перелома слышен хруст (крепитация) отломков ребра. Переломы костей таза и позвоночника часто сопровождаются расстройствами мочеиспускания и нарушением движений в нижних конечностях. При переломах костей черепа нередко бывает кровотечение из ушей.
Абсолютные (достоверные) признаки переломов: ненормальная подвижность, крепитация (хруст), изменение формы поврежденной части тела, укорочение конечности.
Относительные: боль, припухлость, кровоизлияние.
Первая помощь: Основное правило оказания первой медицинской помощи при переломах – выполнение в первую очередь тех приемов, oт которых зависит сохранение жизни пораженного: остановка артериального кровотечения; предупреждение травматического шока, а затем наложение стерильной повязки на рану и проведение иммобилизации табельными или подручными средствами. Запрещается: вправлять костные отломки при открытых переломах!
В тяжелых случаях переломы сопровождаются шоком. Особенно часто развивается шок при открытых переломах с артериальным кровотечением.
Травматический шок – опасное для жизни осложнение тяжелых поражений, которое характеризуется расстройством деятельности центральной нервной системы, кровообращения, обмена веществ и других жизненно важных функций.
Причиной шока могут быть однократные или повторные тяжелые травмы. Особенно часто шок наступает при больших кровотечениях, в зимнее время – при охлаждении раненого. В зависимости от времени появления признаков шока он может быть первичным и вторичным.
Первичный шок проявляется в момент нанесения травмы или вскоре после нее. Вторичный шок может возникать после оказания помощи пораженному вследствие небрежной его транспортировки или плохой иммобилизации при переломах. В развитии травматического шока различают две фазы – возбуждение и торможение.
Фаза возбуждения развивается сразу же после травмы как ответная реакция организма на сильнейшие болевые раздражители. При этом пораженный проявляет беспокойство, мечется от боли, кричит, просит о помощи. Эта фаза кратковременная (10 - 20 мин) и не всегда может быть обнаружена при оказании первой медицинской помощи. Вслед за ней наступает торможение, при полном сознании пораженный не просит о помощи, заторможен, безучастен к окружающему, все жизненно важные функции угнетены: тело холодное, лицо бледное, пульс слабый, дыхание едва заметное.
В зависимости от тяжести течения различают четыре степени травматического шока: легкую, средней тяжести, тяжелое шоковое состояние, крайне тяжелое шоковое состояние.
Основные меры профилактики шока: устранение или ослабление боли после получения травмы, остановка кровотечения, исключение переохлаждения, бережное выполнение приемов первой медицинской помощи и щадящая транспортировка. При оказании первой медицинской помощи пораженному в состоянии шока необходимо остановить опасное для жизни кровотечение, ввести шприц-тюбиком противоболевое средство, защитить от холода, при наличии переломов провести транспортную иммобилизацию.
В тех случаях, когда шприц – тюбик с противоболевым средством отсутствует, пораженному в состоянии шока дают обезболивающее – 2 таб. растолченного анальгина под язык (не запивать). Пораженного укрывают одеялом и как можно быстрее бережно на носилках транспортируют в медицинское учреждение.
Правила наложения шин.
Иммобилизация– создание неподвижности (обездвижение) конечности или другой части тела при повреждениях, воспалительных или иных болезненных процессах, когда поврежденному (больному) органу или части тела необходим покой. Основная цель иммобилизации – достижение неподвижности костей в месте перелома. При этом yменьшаются боли, что способствует предупреждению травматическою шока. Под транспортной иммобилизацией понимаютвременное обездвижение пораженного участка тела на период транспортировки пострадавшего (обычно до лечебного учреждения). Наиболее частые показания для транспортной иммобилизации– переломы костей, обширные повреждения мягких тканей, глубокие ожоги, повреждения крупных кровеносных сосудов и нервных стволов, некоторые острые воспалительные процессы (например, глубокая флегмона бедра). Техника иммобилизацииопределяется особенностями патологического процесса, условиями, в которых она осуществляется. Основные виды транспортных шин: металлические лестничные и сетчатые, фанерные, специальная деревянная Дитерихса. При использовании лестничных и сетчатых шин подбирают одну или несколько из них нужной длины, моделируют по подлежащей части тела (не на пораженном!) и накладывают поверх одежды: закрепляют, прибинтовывая к конечности. Фанерные шины легкие, могут быть различных размеров, их нельзя моделировать, при использовании под них подкладывают вату и прибинтовывают к конечности. На месте происшествия при отсутствии стандартных (табельных) шин используют импровизированные шины (палки, доски и др.). Иммобилизировать поврежденную руку можно, привязав ее к туловищу, а поврежденную ногу – к здоровой (рис.10).
Основные принципы транспортной иммобилизации:
1. Иммобилизацию производят в возможно более ранние сроки.
2. Предварительно пострадавшим вводят обезболивающие средства.
3. Шина обязательно должна захватывать два, а иногда и три сустава.
4. При иммобилизации конечности необходимо по возможности придать ей среднефизиологическое положение, а если это невозможно – такое положение, при котором конечность меньше всего травмируется.
5. При открытых переломах вправление отломков не производится – накладывают стерильную повязку, и конечность фиксируют в том положении, в котором она находится.
6. Снимать одежду с пострадавшего не нужно.
7. Нельзя накладывать жесткую шину прямо на тело: необходимо подложить мягкую подстилку (вата, сено, полотенце и т.д.).
8. Во время перекладывания больного с носилок поврежденную конечность должен держать помощник.
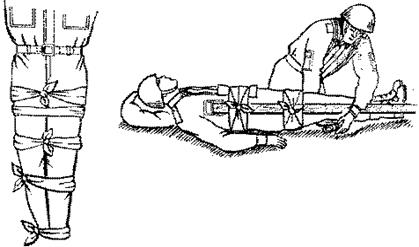
Рис. 10. Иммобилизация при переломе бедра (голени) подручными средствами.
Перед фиксацией шиной конечностей при открытых переломах и ранах накладывают асептические повязки; кровоостанавливающий жгут, если он необходим, должен быть наложен таким образом, чтобы его можно было снять, не нарушая иммобилизации (кровоостанавливающий жгут нельзя закрывать шиной или повязкой); транспортные шины закрепляют на конечностях мягкими бинтами на всем протяжении.
В случаях, когда у пораженного имеются переломы нескольких костей, первую медицинскую помощь оказывают в такой последовательности: останавливают кровотечение, накладывают стерильные повязки на раны, вводят противоболевое средство и производят иммобилизацию сначала наиболее опасных для жизни, а затем остальных переломов[11].
Надо помнить, что неправильно выполненная иммобилизация может принести вред в результате дополнительной травматизации. Так, недостаточная иммобилизация закрытого перелома может превратить его в открытый и тем самым утяжелить травму и ухудшить ее исход.
Черепно-мозговая травма – повреждение черепа и головного мозга в результате механического воздействия. При повреждении головного мозга возникают нарушения мозгового кровообращения, ликвороциркуляции, проницаемости гематоэнцефалического барьера. Развивается отек мозга, который вместе с другими патологическими реакциями обусловливает повышение внутричерепного давления. Смещение и сдавление мозга могут приводить к вклинению мозгового ствола в отверстие мозжечкового намета либо в большое затылочное отверстие. Это, в свою очередь, вызывает дальнейшее ухудшение кровообращения, метаболизма и функциональной активности головного мозга. Неблагоприятным фактором поражения мозга является гипоксия вследствие нарушения дыхания или падения системного артериального давления.
Различают закрытые и открытые черепно-мозговые травмы. К закрытым относят повреждения, при которых не нарушена целость покровов головы либо имеются раны мягких тканей головы без повреждения апоневроза. Переломы черепа, не сопровождающиеся ранением прилежащих мягких тканей и апоневроза, также являются закрытыми повреждениями. При открытых повреждениях имеются переломы костей свода черепа с ранением прилежащих тканей либо перелом основания черепа, сопровождающийся кровотечением или ликвореей (из носа или уха), а также раны мягких покровов головы с повреждением апоневроза. При целости твердой мозговой оболочки открытая черепно-мозговая травма является непроникающей, а при нарушении ее целости – проникающей.
Различают следующие клинические формы черепно-мозговых травм: сотрясение мозга; ушиб мозга легкой, средней, тяжелой степени; сдавление мозга.
Сотрясение головного мозга отмечается в 60-70 % случаев черепно-мозговой травмы. Основным клиническим признаком является потеря сознания, длящаяся от нескольких секунд до нескольких минут. Часто наблюдаются тошнота, рвота. После восстановления сознания обычно имеются жалобы на головную боль, головокружение, общую слабость, ощущение шума в ушах, приливы крови к лицу, потливость, нарушение сна. Нередко отмечается амнезия – больной не помнит ни обстоятельств травмы, ни короткого периода событий до и после нее.
Ушиб головного мозга – более тяжелая форма его повреждения, отличающаяся от сотрясения наличием участков повреждения вещества мозга, субарахноидального кровоизлияния, а в ряде случаев и переломов костей свода и основания черепа.
Ушиб головного мозга легкой степени характеризуется потерей сознания на срок от нескольких минут до 1 ч. После восстановления сознания пострадавшие обычно жалуются на головную боль, головокружение, тошноту и др. Могут выявляться брадикардия или тахикардия, иногда повышение артериального давления (АД).
Ушиб головного мозга средней степени сопровождается потерей сознания на срок от нескольких десятков минут до 4-6 ч. Выражены нарушения памяти, иногда наблюдаются нарушения психики. Возможны многократная рвота, преходящие расстройства жизненно важных функций. Очаговая неврологическая симптоматика определяется локализацией ушиба мозга.
Ушиб головного мозга тяжелой степени характеризуется потерей сознания на период от нескольких часов до нескольких недель. Наблюдаются угрожающие нарушения жизненно важных функций с расстройством частоты и ритма дыхания, резким повышением или падением АД, лихорадкой. Часто наблюдаются выраженные остаточные двигательные нарушения, изменения в психической сфере.
Среди причин сдавления головного мозга на первом месте стоят внутричерепные гематомы (эпидуральные, субдуральные, внутримозговые), затем вдавленные переломы костей черепа, очаги размозжения мозга. Оно характеризуется следующими симптомами: усилением головной боли, многократной рвотой, психомоторным возбуждением, появлением или углублением гемипареза, односторонним расширением зрачка (анизокория), фокальными эпилептическими припадками, появлением или усилением брадикардии, повышением AД, патологическими рефлексами и появлением или углублением нарушений сознания до степени сопора или комы (мозговая травматическая кома).
Больного с черепно-мозговой травмой необходимо госпитализировать. Транспортировка – в положении лежа на носилках, в сопровождении медработника. При тяжелой черепно-мозговой травме с нарушениями жизненно важных функций должна быть обеспечена возможность проведения в пути реанимационных мероприятий.
Реанимационные мероприятия при тяжелой черепно-мозговой травме начинают на догоспитальном этапе и продолжают в условиях стационара.
Больные, перенесшие черепно-мозговую травму, подлежат диспансерному наблюдению. По показаниям проводят восстановительное лечение.
Прогноз при легкой черепно-мозговой травме (сотрясение, ушиб мозга легкой степени) обычно благоприятный, если пострадавший соблюдает рекомендованный ему режим лечения и поведения.
При черепно-мозговой травме средней тяжести (ушиб мозга средней степени) часто удается добиться восстановления трудовой и социальной активности пациентов. У ряда пострадавших развиваются арахноидит и гидроцефалия, обусловливающие астенизацию, головные боли, вегето-сосудистую дистонию, артериальную гипертензию, нарушения статики и координации и другую неврологическую симптоматику.
При тяжелой черепно-мозговой травме (ушиб мозга тяжелой степени, сдавление мозга) летальность достигает 45-60%. Выжившие часто остаются инвалидами. У них наблюдаются психические расстройства, эпилептические припадки, грубые двигательные нарушения.
Повреждения грудной клетки могут быть закрытыми и открытыми (ранения). К первым относят ушиб, сотрясение, сдавление. Все они могут сопровождаться нарушениями целости костного каркаса груди – переломами ребер, грудины, позвоночника и повреждениями органов грудной полости (разрыв плевры, ушиб и разрыв легкого, диафрагмы и др.). Угрозу для жизни пострадавшего представляют повреждения внутренних органов и их осложнения – травматические пневмоторакс и гемоторакс. Гемоторакс – скопление крови в плевральной полости. Наиболее частыми причинами гемоторакса являются закрытые травмы и проникающие ранения груди, при которых кровотечение в плевральную полость происходит из поврежденных межреберных сосудов и сосудов легкого. Пневмоторакс - скопление воздуха в плевральной полости, в зависимости от типа сообщения плевральной полости, содержащей воздух, с внешней средой различают закрытый, открытый и клапанный пневмоторакс. Если поступление воздуха в плевральную полость прекратилось, пневмоторакс считают закрытым. При попадании небольшого количества воздуха в плевральную полость происходит быстрое его рассасывание. При открытом пневмоторакс воздух свободно поступает в нее, и при выдохе перемещается в обратном направлении. При этом обычно возникают явления дыхательной и сердечно-сосудистой недостаточности. Удушье, кашель и боли в груди утяжеляют состояние пострадавшего. Наиболее опасным является клапанный пневмоторакс, при котором воздух при вдохе всасывается в плевральную полость, а при выдохе из нее не выходит. Воздух в плевральную полость может поступать через рану грудной стенки – это состояние называется наружным пневмотораксом, или через рану бронха – это состояние называется внутренним пневмотораксом.
Первая помощь. Наложение окклюзионной повязки, быстрая транспортировка в стационар.
Дата добавления: 2016-03-27; просмотров: 3099;
