Класифікація перитоніту в залежності від розповсюдження запального процесу (Федоров, 1974).
І. Місцевий перитоніт:
А. Обмежений (запальний інфільтрат, абсцес).
Б. Необмежений (зрощення, що обмежують запальний процес відсутні, але процес локалізується тільки в одному кармані очеревини).
ІІ. Розповсюджений перитоніт:
А. Дифузний (очеревина уражена на значному протязі, але в процес залучено менше ніж два поверхи черевної порожнини).
Б. Розлитий (уражена цілком очеревина більш ніж двох поверхів черевної порожнини, тобто майже вся).
В. Загальний (тотальне запалення усього серозного покриву органів і стінок черевної порожнини).
За перебігом гострий та хронічний.
В залежності від ексудату: серозний, фібринозний, гнійний, змішаний, каловий, жовчний.
Макроскопічні ознаки гострого перитоніту: вісцеральна і парієнтальна очеревина при цьому різко гіперемована з крововиливами; між кишковими петлями – скупчення ексудату, який наче б то склеює петлі. Ексудат знаходиться не тільки на поверхні органів і стінок очеревини, але і скопи чується в більш нижчих відділах (бокові канали, порожнина малого тазу). Стінка кишок в’яла, легко рветься, в їх порожнині міститься значна кількість рідини та газів.
Мікроскопічно: запальна інфільтрація серозних оболонок внутрішніх органів різного ступеню.
Клінічно:
1. Реактивна фаза (перші 24 години). Прояви ендотоксичного шоку. Місцеві: больовий синдром, захисне напруження передньої черевної стінки, блювота, збудження. Загальні прояви: ↑ пульс до 120 у хвилину, ↑ АТ, дихання, температура 38°С.
2. Токсична фаза (24-72 години). Затухання місцевих проявів та перевага загальних реакцій: загострення рис обличчя, блідість, ейфорія, пульс > 120 в хвилину, ↓ АТ, пізня блювота. Місцеві: зниження больового синдрому, ↓ захисної напруги м’язів живота, ↑ метеоризм.
3. Термінальна фаза (більше 72 годин) – стадія глибокої інтоксикації (адинамія, інтоксикаційний делірій, блювота). Місцеві прояви: повна відсутність перистальтики, метеоризм.
Хронічний перитоніт – може бути наслідком фібринозного перитоніту з утворенням спайок в черевній порожнині (хронічний злипливий перитоніт) і наступним розвитком спайкової хвороби, яка може призводити до кишкової непрохідності. Іноді хронічний перитоніт виникає «первинно». При цьому він обмежений: перигастрит при виразковій хворобі шлунка, периметрит і перисальпінгіт після пологів або тривалих інфекціях статевих органів, перихолецистит при калькульозному холециститі, периапендицит. Також досить часто він може виникати при туберкульозі.
Туберкульозний перитонітвиникає внаслідок потрапляння мікобактерій туберкульозу гематогенним або лімфогенним шляхом в черевну порожнину або контактним шляхом під час переходу процесу з кишечника на вісцеральну очеревину, іноді при прориві туберкульозних виразок кишечника, трансмуральний з ураженої туберкульозом кишки або з мезентеріальних лімфатичних вузлів; з фаллопієвих труб. Можливі три форми туберкульозного перитоніту:
1. ексудативна – на очеревині з'являється безліч дрібних туберкульозних горбків, які продукують значну кількість ексудату;
2. злиплива – в черевній порожнині утворюється масивний спайковий процес, до якого залучаються кишкові петлі, сальник. В результаті спайок утворюється щільний конгломерат з невеликими порожнинами, що містять серозний ексудат;
3. пухлиноподібна форма з утворенням в черевній порожнині запального конгломерату, в центрі якого є гній або ділянки сирнистого розпаду.
Найчастіше спостерігається хронічний туберкульозний перитоніт, при фібринозній і казеозній формі якого може виникати часткова або повна непрохідність кишечника унаслідок утворення спайок, казеозного конгломерату, що складається з сальника і петель кишки. Інколи формуються нориці. Картина розповсюдження перитоніту спостерігається рідко. Діагностика: данні анамнезу про перенесений туберкульоз, позитивна проба Манту. Найбільш точні відомості про туберкульозний характер ураження дає лапароскопія з прицільною біопсією і посівом отриманого матеріалу.
ЗАХВОРЮВАННЯ ТОНКОЇ І ТОВСТОЇ КИШКИ
Синдром мальабсорбції(зниженого всмоктування) може розвиватися в результаті:
— зниження панкреатичної секреції;
— деяких генетичних порушеннях метаболізму, наприклад, при недостатності лактази, ізомальтози та інших ферментів;
— зниження всмоктування в тонкій кишці в результаті:
— целіакії, яка є найпоширенішою причиною розвитку синдрому мальабсорбції;
— значної хірургічної резекції, наприклад, у хворих на недугу Крона;
— обструкції лімфатичних судин;
— синдромі “сліпої кишки”, наприклад, після резекції шлунка, коли інтенсивне розмноження бактерій в частково непрохідній або “сліпій” кишці призводить до швидкого виснаження в кишковому вмісті життєво важливих речовин (білків, вітамінів, тощо).
Целіакія
Целіакія розвивається в результаті патологічної реакції на білок пшеничного борошна – глютен, який пошкоджує поверхневі ентероцити тонкої кишки, що призводить до різкого зниження функції всмоктування.
Поширеність. Целіакія у Великобританії зареєстрована 1 на 2000 мешканців, однак на заході Ірландії вона досягає 1: 300. Схильність передається спадково, якщо один з батьків хворий, то в 10-20% випадків хвороба виявляється і в дітей.
Етіологія і патогенез. Сьогодні встановлено, що пошкоджуючим агентом глютену є гліадин, однак, механізм його дії не ясний. Вважається, що пошкодження імунною відповіддю набагато більше, ніж токсичною дією гліадину. Генетична схильність має велику роль: у 80% хворих виявляється HLA-B8, більше того, целіакія часто поєднується з герпетиформним дерматитом, який також зв’язаний з HLA-B8. Такий генетичний зв’язок, скоріше всього, пов’язаний з особливостями імунної відповіді слизової оболонки і, таким чином, зумовлює схильність до хвороби. Розвиток целіакії у схильних людей запускається іншими чинниками, наприклад, вірусними інфекціями. Це пояснює те, що хвороба може виявлятися в будь-якому віці, навіть в дорослих і літніх людей.
Морфологічні зміни. У звичайних умовах ентероцити утворюються в криптах (між ворсинками) і після цього мігрують до вершини ворсинки, звідки після цього злущуються. Даний процес триває біля 72 годин. При підвищеній загибелі клітин відбувається підсилення проліферації на дні крипт. При целіакії відбувається настільки швидка загибель ентероцитів, що вона не компенсується проліферацією, до того ж клітини, які утворюються, не встигають повністю диференціюватися у зрілі клітини, що також зумовлює зниження всмоктування. В результаті розвивається атрофія ворсинок. Таким чином для целіакії характерні:
— атрофія ворсинок, аж до тотальної;
— гіперплазія епітелію на дні крипт (з підвищеним мітотичним індексом);
— інфільтрація клітинами запалення слизової оболонки.
Клінічно хвороба проявляється синдромом тотальної мальабсорбції: вуглеводів, жирних кислот, моногліцеридів, амінокислот, води та електролітів. Пізніше розвивається і вторинна дисахаридазна недостатність.
Зміни найбільш виражені в 12-палій і порожній кишках, однак, при прогресуванні хвороби може уражатися і клубова кишка. До того ж порушується синтез кишкових гормонів, таких як панкреозимін, секритин і холецистокінін, що призводить до вторинного зниження панкреатичної секреції і жовчовиділення.
Ускладнення. За відсутності дієтотерапії ризик розвитку злоякісних лімфом кишки, а також інших злоякісних пухлин. Якщо в тонкій кишці в основному розвиваються В-клітинні лімфоми, то при целіакії переважають крупноклітинні лімфоми з Т-клітин. Вони можуть проявлятися кровотечами, перфорацією, кишковою непрохідністю, загальними симптомами. У деяких хворих можуть розвиватися виразки, не зв’язані з лімфомами; мікроскопічно виявляється хронічне неспецифічне запалення (хронічний виразковий ентерит).
НЕСПЕЦИФІЧНИЙ ВИРАЗКОВИЙ КОЛІТ
В країнах з помірним кліматом неспецифічний виразковий коліт (НВК) є основною причиною діареї з домішкою крові, слизу і гною. НВК є неспецифічним запальним захворюванням товстої кишки, яке розвивається в основному в прямій кишці і поширюється після цього проксимально. На відміну від хвороби Крона, при НВК уражається тільки товста кишка. Пошкодження термінального відділу клубової кишки спостерігається рідко і виникає внаслідок розвитку неспроможності ілеоцекального клапана, а не є безпосереднім ураженням.
Етіологія. Географічне поширення хвороби таке ж, як і при хворобі Крона. Захворюваність в західній Європі і США складає 12-140 на 100000.
Вважається, що існує чітка генетична схильність до виразкового коліту; цей генетичний дефект може вплинути як на імунну відповідь, так і на структуру слизової оболонки кишки. Вважається, що при виразковому коліті значну роль відіграють гени HLA-DR2 і деяких цитокінів. Спостерігається підвищення синтезу IgG2 у порівнянні з IgG1. Виявляється підвищення проникності слизової оболонки і зміна складу глікопротеїнів слизу, однак, підвищення проникності може бути як етіологічним чинником, так і наслідком інших процесів. Генетична схильність підтверджується дослідженнями гомозиготних близнюків, підвищеною захворюваністю певних етнічних груп і у осіб з доведеною генетичною схильністю до анкілозуючого спондиліту, псоріазу і первинного склерозуючого холангіту.
Недоцільна і персистуюча активація Т-клітин може лежати в основі як НВК, так і хвороби Крона. В нормальному стані імунна система слизової оболонки толерантна до зовнішніх антигенів, які знаходяться в просвіті кишки; ця толерантність підтримується взаємодією кишкового епітелію і Т-супресорів. Зміна стану епітеліальних клітин, яка призводить до набутого підсилення синтезу молекул МНС II класу (HLA-DR), активує Т-хелпери, що призводить до розвитку каскадних імунних і біохімічних реакцій під впливом цитокінів. Найбільш ймовірним антигеном або пусковим чинником є мікроорганізми, які заселяють кишку. На запуск даного процесу можуть мати значний вплив стрес, запалення слизової оболонки кишки, паління.
Незалежно від причини доведено, що пошкодження слизової оболонки при НВК відбувається в результаті нагромаджування в ній поліморфноядерних лейкоцитів, які виділяють протеази, оксид азоту та вільні радикали. Еміграція поліморфноядерних лейкоцитів з судин слизової оболонки відбувається в результаті посиленої експресії ендотеліоцитами адгезивних рецепторів, таких як Е-селектин, ICAM-1 і VCAM, і прозапальних цитокінів. Після цього відбувається синтез нейтрофілами лейкотрієну В4і інтерлейкіну-8, що посилює хемотаксис нейтрофілів в зону запалення. Збільшена проникність і абсорбція бактеріальних антигенів лежить в основі імунокомплексних пошкоджень і деяких позакишкових ускладнень.
Морфологія. При НВК спостерігається послідовний і безперервний тип ураження. Здебільшого первинне ураження виникає в прямій кишці, спостерігається максимальна вираженість змін, і після цього поширюється на сигмовидну і клубову кишку.
Виразки мають нерівні краї і можуть зливатися, вони поширюються горизонтально на ще не пошкоджені ділянки, утворюючи поширені острови ураження. В основному виразки поверхневі, захоплюють слизову і підслизову оболонки, однак, у важких випадках можуть пошкоджуватися всі шари кишки, аж до перфорації. В непошкодженій слизовій оболонці виявляється виражена гіперемія, з виразок часто виникають кровотечі.
Мікроскопічно визначається інфільтрація слизової оболонки клітинами гострого і хронічного запалення. Полімофноядерні лейкоцити виявляються в інтерстиціумі, однак, в деяких криптах вони утворюють агрегати (абсцеси крипт). Розвиваються поширені дегенеративні зміни як поверхневих епітеліоцитів, так і в криптах, різко знижується синтез муцинів. В гострому періоді може спостерігатися повна деструкція крипт. Після цього починається їхня регенерація, новоутворені крипти відрізняються значним розширенням і часто мають сполучення з сусідніми. Так, при біопсії прямої кишки верифікуються атрофія і значне розширення крипт, в яких інколи виявляються ознаки метаплазії епітелію. НВК є передпухлинним захворюванням, тому на деяких ділянках виявляється дисплазія епітелію.
Злоякісність. Загальна поширеність раку кишки у хворих на НВК складає 2%, але захворюваність підвищується до 10% при тривалості недуги більше 25 років. Більш високий ризик спостерігається при:
— початку захворювання у дитячому віці;
— значно вираженій клінічно першій атаці;
— тотальному ураженні товстої кишки;
— відсутності ремісій.
— при тривалості захворювання більше 10 років всім пацієнтам рекомендується проводити регулярно колоноскопію з біопсією.
Інколи розвиваються небезпечні для життя кровотечі, але набагато частіше крововтрата має хронічний характер, яка призводить до розвитку залізодефіцитної анемії. В гострому періоді важка діарея може призвести до розвитку значних електролітних порушень. Ще одним важким ураженням є токсична дилатація. При поширенні виразок на м’язову оболонку порушується життєздатність і сила скорочення гладкої мускулатури. В результаті цього виникає ділянка, здебільшого в поперековій клубовій кишці, позбавлена моторної активності, що призводить до її значної дилатації, а інколи і перфорації, в результаті чого розвивається генералізований каловий перитоніт, який призводить до смерті хворих.
Загальні ускладнення. До загальних ускладнень відносяться:
— шкіра – вузлувата еритема (підшкірне запалення) і гангренозна піодермія (стерильні шкірні абсцеси);
— печінка – перихолангіт (запалення навколо жовчної протоки), склерозуючий холангіт (фіброзне звуження і облітерація жовчної протоки), холангіокарцинома і хронічний активний гепатит;
— очі – ірит, увеїт та епісклерит;
— суглоби – підвищення ризику розвитку анкілозуючого спондиліту.
ХВОРОБА КРОНА
Це захворювання було виділене як відокремлена нозологічна одиниця в 1932 році Баррилом Бернардом Кроном і його колегами. До цього регіональний ентерит розглядався як прояв туберкульозу кишки. Хронічне запалення і виразкування при даному захворюванні найчастіше виявляється в термінальному відділі тонкої кишки, однак можуть пошкоджуватися всі частини травного тракту: від порожнини рота до прямої кишки. Також може уражатися шкіра, найчастіше – в перианальній зоні. Однак, ураження поза кишкою зустрічаються дуже рідко. У 2/3 пацієнтів спостерігається пошкодження тільки тонкої кишки, у 1/6 – тільки товстої і в 1/6 товстої і тонкої кишки.
Хвороба Крона здебільшого первинно проявляється або кишковою непрохідністю, або болями в животі, які нагадують апендицит. Інші симптоми пов’язані з розвиненими ускладненнями захворювання. Перебіг хвороби хронічний, хвилеподібний, з періодами ускладнень і ремісій, часом не зв’язаних з терапією. Виникає захворювання в основному в молодих людей: більше як в 50% випадків вік хворих складає 20-30 років, у 90% – від 10 до 40 років. Чоловіки страждають дещо частіше, ніж жінки.
Етіологія і патогенез. Захворюваність на ідіопатичні запальні захворювання кишки (хвороба Крона і неспецифічний виразковий коліт) значно варіює в різних географічних областях. Недуга набагато частіше зустрічається в розвинених країнах: в північній Європі, США, Японії. В цих країнах захворюваність складає від 4 до 65 на 100000 населення. Виявляється і генетична схильність. На основі епідеміологічних досліджень хвороба Крона і неспецифічний виразковий коліт на сьогодні являють собою захворювання, які розвиваються в результаті генетичної сприйнятливості до ще не встановленого агента навколишнього середовища.
Вважається, що при хворобі Крона спостерігається дефект в одному з рецесивних генів, контролюючому ефективну імунну відповідь проти етіологічного агента. Цей висновок був зроблений на підставі епідеміологічного дослідження поширення хвороби Крона в близнюків у Швеції: вона розвивається в обох індивідуумів у 44% гомозиготних і 4% гетерозиготних близнюків. Також доведено, що у хворих з даною патологією найчастіше зустрічаються гени HLA-DR1 і DQw5.
Припускається, що найбільш ймовірним етіологічним чинником є інфекційний. Досліджувалася роль Mycobacterium paratuberculosis, яку часто знаходять в осіб з хворобою Крона і неспецифічним виразковим колітом, однак чітких доказів її ролі в патогенезі виявлено не було. Також доведена відсутність ефективності протимікробного і протитуберкульозного лікування.
Іншою лінією в дослідженні етіології хвороби Крона є з’ясування ролі мікросудинних інфарктів. Оклюзія дрібних судин спостерігається в уражених сегментах кишки в результаті гранульоматозного запалення в стінці інтрамуральних і брижових артерій. Припускається, що велику роль в даному процесі відіграє паління, прийом пероральних контрацептивів та інші зміни, які призводять до підвищення зсідання крові. Незалежно від етіології, у пацієнтів з хворобою Крона спостерігається персистуюча і неадекватна активація Т-клітин і макрофагів, що супроводжується збільшеною продукцією протизапальних цитокінів, особливо інтерлейкінів 1, 2, 6 і 8, інтерферону і TNF. Хвороба Крона характеризується хронічним запаленням, яке супроводжується фіброзом. Проліферація фібробластів і нагромадження колагену відбувається під впливом чинника, який трансформує ріст і має невелику протизапальну дію, привертає фібробласти і знижує активність запальних клітин.
Морфологія. Ураження кишки при хворобі Крона є сегментарним – уражені ділянки чергуються з неураженими. Такі поділені сегменти називаються “перестрибуючими”.
Найбільш раннім ураженням, видимим неозброєним оком, є поява маленьких відокремлених неглибоких виразок з геморагічним вінчиком. Ці виразки дуже подібні до афтозних, які часто зустрічаються в порожнині рота, тому їх називають “афтоїдними”, однак жодного етіологічного зв’язку між цими двома станами не існує. Пізніше розвиваються найхарактерніші для даного захворювання поздовжні виразки, які після цього прогресують в глибокі щілини. Може уражатися стінка на всю глибину, при цьому в результаті наступного фіброзу розвивається значне звуження просвіту кишки. Поздовжні щілини перетинають набряклі поля слизової, яка має вигляд “бруківки”.Мезентеріальні лімфовузли збільшуються в результаті реактивної гіперплазії, інколи в них спостерігається формування гранулем.
 |
Специфічна гранульома в стінці товстої кишки
Мікроскопічна картина відповідає макроскопічній. Запальні зміни є фокальними. В ділянках запалення виявляються лімфоцити і плазматичні клітини, в основному в слизовому і підслизовому шарах, але інколи спостерігається і трансмуральне ураження. Мікроскопічним проявом хвороби Крона є гранулеми. Вони складаються з епітеліоїдних макрофагів і гігантських клітин, оточених кільцем лімфоцитів. Гігантські клітини в основному типу Лангханса, однак, можуть також нагадувати гігантські клітини чужорідних тіл. На відміну від туберкульозних гранулем, при хворобі Крона ніколи не спостерігається казеозний некроз в центрі гранулеми. Хоча гранулеми є вірогідною діагностичною ознакою хвороби Крона, вони визначаються тільки у 60% хворих; при їх відсутності діагноз ставиться на основі сукупності менш специфічних гістологічних змін. До них відносяться трансмуральний характер ураження, наявність вертикальних виразок, виражений набряк підслизової оболонки, лімфангіоектазія, фіброз і нейроматоїдна гіперплазія (збільшення і проліферація підслизових нервів).
Широке втягнення в процес тонкої кишки може призводити до розвитку синдрому мальабсорбції, однак, найчастіше цей синдром розвивається в результаті повторних резекцій кишки, що призводить до синдрому “короткої кишки”. Часто, особливо після хірургічних втручань, утворюються кишково-кишкові та кишково-шкірні фістули.
У 60% хворих уражається пряма кишка, що проявляється у вигляді тріщин і фістул. Гострі ускладнення, такі як перфорація, кровотеча і токсична дилатація спостерігаються набагато рідше, ніж при виразковому коліті. При тривалому перебігу захворювання підвищується ризик малігнізації, особливо в тонкій кишці, але загалом ризик набагато менший, ніж при виразковому коліті, так як уражені ділянки при хворобі Крона здебільшого видаляються. Системний амілоїдоз в результаті зайвого синтезу плазмового амілоїдного протеїну А спостерігається досить рідко.
ХВОРОБА УІППЛА
Хвороба Уіппла є рідкісним інфекційним захворюванням, яке уражає в основному тонку кишку. Збудник був виявлений тільки нещодавно, ним виявилася Tropheryma whippelii. За наявності деяких порушень імунітету хвороба може проявлятися також болями в суглобах, втратою ваги, пігментацією, лімфаденопатією і мальабсорбцією. У слизовій оболонці кишки хворих виявляється інфільтрація lamina propria численними макрофагами, які містять в цитоплазмі велику кількість включень з глікопротеїнами. При електронній мікроскопії в цих макрофагах виявляються збудник і гранулярний матеріал, утворений з клітинної стінки бактерії. Для лікування захворювання використовується тривала терапія тетрациклінами.
РАК КИШКИ
Рактонкої кишки зустрічається дуже рідко.
Рак товстої кишки має тенденцію до зростання, смертність від нього збільшується. З різних відділів товстої кишки рак частіше зустрічається у прямій кишці, рідше — в сигмовидній, сліпій, печінковому і селезінковому кутах поперечної ободової кишки.
Передракові стани:
— аденоми;
— ворсинчаста пухлина;
— поліпи, поліпоз кишки;
— хронічний виразковий коліт;
— хронічні свищі прямої кишки.
Макроскопічно найчастіше зустрічаються виразкова, виразково-інфільтративна форми, але можуть бути раки у формі вузла (поліпозний і крупногорбистий).
Гістологічні типи: найпоширенішою є аденокарцинома (до 80%). Можуть зустрічатися також персневидно-клітинний рак, а в ділянці анального отвору — плоскоклітинний зроговілий і незроговілий раки.
Метастазування: в параректальні лімфовузли і лімфовузлі малого тазу, поза цим – в брижові лімфовузли, а у жінок — в обидва яєчники. Гематогенно рак кишки може метастазувати в печінку, легені.
Ускладнення:
— кровотеча;
— перфорація кишки з розвитком перитоніту, парапроктиту (залежно від локалізації пухлини);
— розвиток кишкової непрохідності;
— формування нориць (кишково-сечоміхурової, кишково-піхвової).
Тестові завдання з бази даних МЛІ «Крок 1»
Хвороби ШКТ
У хворого з кривавою блювотою на операції в шлунку знайдена виразка, проникаюча в м’язовий шар шлунка. Краї виразки щільні, в дні – кровоточива судина. При цитобіопсії в краях і дні виразки виявлена рубцева тканина. Яка це виразка?
+Хронічна кровоточива виразка
-Пенетруюча виразка
-Гостра кровоточива виразка
-Перфоративна виразка шлунка
-Малігнізована виразка
Апендикс, надісланий до патоморфологічного відділення після апендиктомії, потовщений і збільшений у розмірах, серозна оболонка тмяна, судини повнокрівні, з просвіту відростка на розрізі виділяється рідина жовто-зеленого кольору. При якій формі апендициту розвиваються такі зміни?
+Флегмонозний апендицит.
-Простий катаральний апендицит.
-Поверхневий катаральний апендицит.
-Гангренозний апендицит.
-Апостематозний апендицит
На розтині у хворого в черевній порожнині виявлено близько 2.0 л гнійної рідини. Очеревина тьмяна, з сіруватим відтінком, на серозній оболонці кишок сіруватого кольору нашарування, що легко знімаються. Найвірогідніше це:
+фібрінозно-гнійний перітоніт
-геморагічний перітоніт
-серозний перітоніт
-туберкульозний перітоніт
При розтинні померлого в прямій і сигмоподібній кишці видно дефекти слизової оболонки неправильної форми з нерівними контурами, які зливаються між собою, залишаючи невеликі острівки збереженої слизової оболонки. Про який різновид коліта йде мова ?
+Виразковий коліт
-Фібринозний коліт
-Гнійний коліт
-Фолікулярний коліт
-Катаральний коліт
В біоптаті товстої кишки поверхневий дефект слизової оболонки, зменшена кількість келихоподібних клітин і кількості слизу у них, різка лімфо-плазмоцитарна інфільтрація з наявності сегментоядерних лейкоцитів, і еозинофілів. Виберіть найбільш ймовірний і точний діагноз.
+Неспецифічний виразковий коліт в фазі загострення
-хвороба Крона
-Хронічний ішемічний коліт
-Дизентерія в третій стадії
-Амебіаз кишечника з формуваням виразок
Гістологічно в апендиксі в усіх шарах знайдені в значній кількості поліморфноядерні лейкоцити, повнокрів’я, стази. Така картина є характерною для:
+Флегмонозного апендициту
-Гангренозного апендициту
-Поверхневого апендициту
-Простого апендициту
-Хронічного апендициту
Вилучений при апендектомії хробакоподібний відросток потовщений, покритий фібринозно-гнійним нальотом. Всі шари відростка інфільтровані гнійним ексудатом, слизова оболонка зруйнована. Ваш діагноз?
+Флегмонозно-виразковий апендицит з вогнищевою деструкцією слизового та підслизового шару
-Простий апендицит
-Флегмонозний апендицит
-Гангренозний апендицит
-Поверхневий апендицит
При розтині чоловіка, який помер в результаті зрозтаючої анемії, що супроводжувалась блюванням темним шлунковим вмістом виявлено в шлунку близько 1 літра рідкої крові і кровяних згустків, а на малій кривизні розташоується виразка овальної форми із валикоподібними припіднятими плотними краями и гладким дном. Яке захворювання має місце ?
+Хронична виразка шлунку
-Хронічний атрофічний гастрит
-гострий гастрит
-гостра виразка шлунку
-Хронічний гипертрофічний гастрит
При гістологічному дослідженні гастробіоптатів виявлено потоншення слизової оболонки шлунку із зменшенням кількості залоз та значним розростанням сполучної тканини, протоки залоз розширені; слизова оболонка інфільтрована лімфоцитами та плазматичеими клітинами. Який з перелічених діагнозів найбільш вірогідний?
+Хронічний значний атрофічний гастрит
-Хронічний поверхневий гастрит
-Хронічний значний атрофічний гастрит з кишковою метаплазією
-Хронічний помірний атрофічний гастрит
-Флегмона шлунку
При гістологічному дослідженні вилученої виразки шлунка в її дні знайдено фібринозно-лейкоцитарний ексудат, поширена зона фібриноїдного некрозу, нижче розташовані шари грануляційної та фиброзної тканини. Ваш діагноз:
+Хронічна виразка
-Гостра виразка
-Гостра ерозія
-Малігнізована виразка
-Флегмона шлунка
Апендикс довжиною 9 см, товщиною 0.9 см. Сероза тьмяна, повнокровна. Мікроскопічно - стінка набрякла, стази у капілярах і венулах та дрібни крововиливи; у слизовій і підслизовій оболонках – осередки некрозу с лейкоцитарною інфільтрацією навкруги їх.Який з перелічених діагнозів найбільш вірогідний?
+Гострий поверхневий апендицит.
-Гострий простий апендицит.
-Гострий флегмонозний апендицит.
-Гострий флегмонозно-виразковий апендицит.
-Гострий гангренозний апендицит.
При фiброгастроскопiї хворого 48 рокiв, водiя, зі скаргами на бiль в епiгастрiї пiсля їжи, слизова оболонка шлунку гiперемована, зморшки її зменшенi. Мiкроскопiчно в гастробiоптатi: слизова оболонка витончена, кiлькiсть залоз зменшена, розростання сполучної тканини, iнфiльтрованої лiмфоцитами, плазмоцитами. Вкажіть, який з перелічених
+Хронiчний атрофiчний гастрiт.
-Гострий катаральний гастрит.
-Гострий гнiйний гастрит.
-Хронiчний поверхневий гастрит.
-Гiгантський гiпертрофічний гастрит
При огляді зіву у хворого на ангіну визначається гіперемія слизової оболонки піднебіння, мигдалики збільшені в розмірах, червоні, на їх поверхні помітні дрібні біло-жовті осередки. Який клініко-морфологічний варіант ангіни найбільш імовірний у даному випадку?
+Лакунарна
-Катаральна
-Гнійна
-Фібринозна
-Некротична
Під час розтину тіла чоловіка 29 років, який тривалий час хворів на виразкову хворобу дванадцятипалої кишки були знайдені ознаки перитоніту, множинні стеатонекрози позаочеревинної жирової тканини та підшлункової залози, а в діляці тіла ії знайдений виразкоподібний дефект діаметром 5 мм і глибиною до 10 мм, краї якого містили некротичні маси. Діагностуйте ускладнення виразкової хвороби дванадцятипалої
+Пенетрація
-Кровотеча
-Стеноз
-Перфорація
-Малігнізація
При гістологічному дослідженні біоптату зі слизової оболонки шлунку жінки 50 років виявлено: потоншення слизової оболонки, зменшення кількості залоз, фокуси кишкової метаплазії; повнокрів’я, набряк та склероз строми; дифузна лімфоплазмоцитарна інфільтрація зі значними домішками полінуклеарних лейкоцитів. Встановити діагноз.
+Хронічний атрофічний гастрит в активній фазі
-Хронічний атрофічний гастрит у неактивній фазі
-Хронічний поверхневий гастрит
-Гострий катаральний гастрит
-Гострий фібринозний гастрит
При морфологічному дослідженні шлунку виявлено глибокий дефект стінки з ураженням м’язової болонки, проксимальний край якого підритий, дистальний - пологий. При мікроскопічному дослідженні: в дні дефекту виявляється зона некрозу, під якою грануляційна тканина та масивна ділянка рубцевої тканини на місці м’язового шару. Встановити діагноз.
+Хронічна виразка у стадії загострення
-Хронічна виразка з малігнізацією
-Гостра виразка
-Ерозія
-Рак-виразка
При мікроскопічному дослідженні оперативно видаленого апендикса відмічався набряк, дифузна нейтрофільна інфільтрація стінки з некрозом та наявністю дефекту слизової оболонки з ураженням її м’язової пластинки. Яка форма апендициту розвилась у хворого?
+Флегмонозно-виразкова
-Флегмонозна
-Гангренозна
-Поверхнева
-Апостематозна
При ендоскопії шлунку, на гістологічне дослідження взято біоптат слизової оболонки. Його дослідження виявило: слизова оболонка збережена, стовщена, набрякла, гіперемірована, з багато численними мілкими крововиливами, щільно вкрита слизом. Визначити форму гострого гастриту.
+катаральний (простий)
-ерозивний
-фібринозний
-гнійний
-некротичний
На гістологічне дослідження прислали видалений червоподібний відросток. Розміри його збільшені, серозна оболонка тмяна, повнокровна, вкрита плівками фібрину, стінки стовщені, на розрізі із просвіту виділяється гній. При мікроскопічному дослідженні спостерігається повнокров’я судин, набряк всіх шарів і дифузна інфільтрація їх лейкоцитами. Назвіть форму
+флегмонозний
-апостематозний
-простий
-поверховий
-гангренозний
видалений оперативним шляхом черевоподібний відросток був потовщений, серозна оболонка його тмяна, повнокровна, з білуватими рихлими плівчастими накладанням, в просвіті мутна, білувато-жовта рідина. При мікроскопічному дослідженні стінка відростка дифузно інфільтрорована нейтрофілами. Про який варіант апендицита можна подумати ?
+Флегмонозному
-Гангренозному
-Простому
-Поверхневому
-Хронічному
ХВОРОБИ ПЕЧІНКИ
Хвороби печінки поділяються на спадкові та набуті. До спадкових хвороб печінки належать ферментопатії або хвороби накопичення:
1) цистиноз
2) ліпідози
3) глікогенози
4) гемохроматоз (пігментний цироз) та інші.
Набуті хвороби печінки поділяються на первинні та вторинні.
Вторинні хвороби печінки виникають при інших захворюваннях – порушенні обміну речовин, інфекційних хворобах (туберкульоз, сифіліс, тифи), інтоксикаціях.
Первинні хвороби – це самостійні захворювання, до них належать:
1) гепатози – розвиваються дистрофічні та некротичні зміни
2) гепатити – запальні хвороби печінки
3) цирози – характеризуються розростанням сполучної тканини, перебудовою структури та деформацією органу
4) пухлини – доброякісні та злоякісні, розвиваються з епітеліальних та мезенхімальних елементів
5) паразитарні хвороби (ехінококоз, шистосоматоз та інші).
За перебігом хвороби печінки бувають гострими та хронічними.
Гепатози
Це захворювання, які супроводжуються дистрофічними та некротичними процесами в печінковій тканині. До них належать токсична дистрофія печінки (прогресуючий масивний некроз печінки) та жировий гепатоз.
Токсична дистрофія печінки
Етіологія – дія гепатотропних отрут (бліда поганка, геліотроп, фосфор, миш’як, тетрахлорметан, зіпсовані продукти харчування), токсикоманії, тиреотоксикоз, еклампсія вагітних.
Хвороба триває близько 3 тижнів. В морфогенезі виділяють 2 фази:
1 фаза – жовта дистрофія печінки,
2 фаза – червона дистрофія печінки.
Патогенез. Спочатку в гепатоцитах розвивається жирова дистрофія, переважно в центральних відділах печінкової часточки. З кожним днем жирова дистрофія розповсюджується на периферію часточки і до кінця першого тижня хвороби вся печінкова часточка підлягає жировій дистрофії. Після 2-3 днів після початку розвитку жирової дистрофії починається некроз гепатоцитів, який також починається з центру часточок і поступово просувається на периферію вслід за жировою дистрофією. Таким чином, вся печінкова часточка підлягає некрозу. Гепатоцити під час жирової дистрофії збільшуються в розмірах, стискують синусоїди, капіляри, що призводить до недокрів’я печінки. В центрі часточок після некрозу утворюється жировий детрит. Макроскопічно печінка збільшена в розмірах, охряно-жовтого кольору з оранжевим відтінком.
2 фаза. Наприкінці 2 тижня хвороби в зону некрозу виходять лейкоцити і фагоцитують жировий детрит. Некротичні маси розсмоктуються, капіляри і синусоїди розширюються і переповнюються кров’ю, починаючи з центра часточок. Макроскопічно – завдяки розсмоктуванню некротичних мас печінка значно зменшується в розмірах, на розрізі вона має пістрявий (строкатий) вигляд – як «мускатна» печінка, але печінка при цьому зморщена, зменшена в розмірах (червона дистрофія).
На 3 тижні хвороби відбуваються регенераторні процеси – на місці, де були некрози, розростається сполучна тканина і таким чином формується післянекротичний цироз печінки.
Під час хвороби відбуваються зміни в інших органах, спостерігається жовтяниця, гіперплазія селезінки, дистрофічні зміни міокарда, ЦНС, нирок.
У важких випадках перебіг ТДП може ускладнитися розвитком гепато-ренального синдрому: патогенез – в кров надходять продукти розпаду, які викликають інтоксикацію. Токсини діють на рецептори судин нирок, відбувається їх спазм на межі коркової та мозкової речовини, кров не надходить в кору нирок, а скидається по юкстамедулярним шунтам у венозну систему нирок – розвивається ішемія і некроз кіркової речовини нирок (некротичний нефроз), виникає гостра ниркова недостатність, анурія, через 2-3 дні – смерть.
Жировий гепатоз (жирова дистрофія печінки)
Етіологія. Вплив токсичних речовин, дія гепатотропних отрут, порушення харчування (дефіцит в продуктах харчування ліпот ропних факторів – лецитину, холіну, метіоніну), ішемія печінки.
Макроскопічно – «гусяча» печінка, вона збільшена в розмірах, жовта, спочатку щільна, а потім м’яка, краї заокруглені.
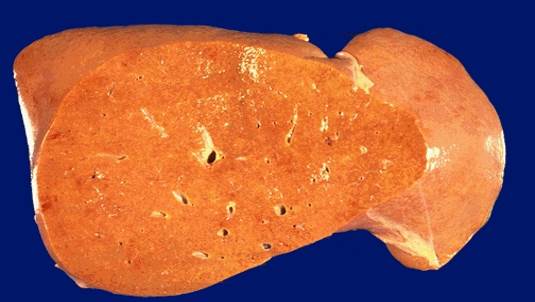
Жировий гепатоз («гусяча печінка»)
Мікроскопічно – жирова дистрофія гепатоцитів: пилоподібна, дрібно- та крупнокрапельна в залежності від розмірів жирових включень в цитоплазмі гепатоцитів. При гострому перебігу спостерігаються дрібні включення жиру, при хронічному – великі.
Жирова дистрофія починається з центру часточки – при отруєннях (переважає декомпозиція), або з периферії – при ішемії, гіпоксії (переважає інфільтрація).
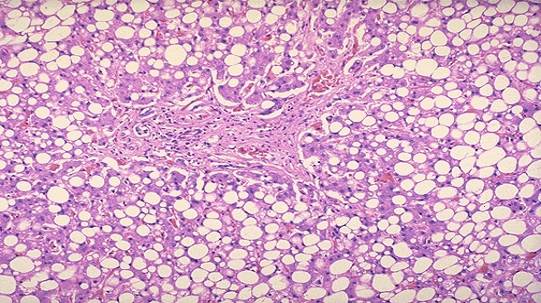
Крупнокрапельна жирова дистрофія гепатоцитів
Виділяють три стадії жирового гепатозу: 1) просте ожиріння – деструкція гепатоцитів та мезенхімально-клітинна реакція відсутні; 2) ожиріння в поєднанні з некробіозом гепатоцитів і мезенхімально-клітинною реакцією; 3) ожиріння з перебудовою часточкової структури печінки.
Наслідком жирового гепатозу є розвиток цирозу печінки.
Гепатити
Гепатит – це запалення печінки.
Гепатити бувають гострі і хронічні, вогнищеві та дифузні.
Етіологія. Інфекційні агенти (віруси гепатитів, герпеса, краснухи, ентеровіруси, гнійні мікроорганізми, лептоспіри, лямблії, амеби та ін.), токсичні агенти (токсини мікроорганізмів, токсини при опіковій хворобі, фосфор, миш’як), медикаменти (метилдопа, ізоніазид, нітрофурантоїн та ін.), алкоголь, недостатність α1-антитрипсину. Вторинні гепатити можуть розвиватися при туберкульозі, сифілісі, тифах.
За морфологічною картиною гепатити можуть бути альтеративними, ексудативними та продуктивними.
Деякі клінічні ознаки гепатитів: слабкість, біль в підреберній ділянці, диспепсія, гепатомегалія, жовтяниця, спленомегалія. Може бути свербіння шкіри, ахолічний кал. Характерні біохімічні порушення: гіпоальбумінемія, гіперглобулінемія, гіперхолестеринемія, гіпербілірубінемія.
Серед гострих гепатитів не вірусної етіології розрізняють дві форми ексудативного гепатиту – серозний і гнійний.
Серозний гепатит найчастіше розвивається при тиреотоксикозі. В гепатоцитах може бути білкова дистрофія (зерниста), серозний ексудат з домішкою лімфоцитів, плазмоцитів, нейтрофілів накопичується в перисинусоїдальних просторах Діссе.
Гнійний гепатит характеризується утворенням поодиноких або чисельних абсцесів, розміри яких коливаються від мікроскопічних до 10-15 см в діаметрі. В залежності від шляхів потрапляння мікроорганізмів в печінку розрізняють пілефлебітичні абсцеси (через ворітну вену), метастатичні абсцеси (через печінкові артерії), холангітичні абсцеси (через жовчні шляхи).
Також зустрічається гострий продуктивний гепатит при черевному тифі. Він характеризується помірними дистрофією і некрозом гепатоцитів, накопиченням невеликої кількості лімфо-лейкоцитарного ексудату, але переважають процеси проліферації – в печінці утворюються вогнищеві або дифузні інфільтрати з проліферуючих клітин ретикулоендотеліальної системи (клітин Купфера, ендотелію), можуть розмножуватись і гепатоцити.
Вірусні гепатити
Вірусний гепатит об’єднує декілька схожих захворювань, які відрізняються за етіологією та патогенезом, мають гострий та хронічний перебіг.
Вірусний гепатит – це захворювання, яке характеризується ушкодженням печінки і травного тракту. Вперше хворобу описав Боткін у 1888 р. і відніс її до інфекційних захворювань. За пропозицією учня Боткіна педіатра Кіселя захворювання отримало назву «хвороба Боткіна».
Найбільш вивчені гепатити, які викликаються вірусами гепатиту А (НАV), В (HBV), дельта (HDV), С (HCV). Виділяють також вірусні гепатити Е, G, TTV, F, ні А – ні Е (SEN).
Вірусний гепатит А
Етіологія – РНК-ентеровірус, тип 72, з родини Picornaviridae, має ø 27-32 нм. Відкритий в 1973 р. Антиген вірусу – HAVAg.
Хворіють частіше діти у віці 4-15 років. Джерело інфекції – хворі люди.
Шлях зараження – ентеральний, переважно через забруднену фекаліями воду. Дуже рідко – парентеральний шлях.
Характерна наявність епідемічних спалахів, сезонність – осінь-зима, залежність захворюваності від соціальних факторів.
Інкубаційний період – 7-50 діб (в середньому 28 діб). Сприйнятливість – 100%. Наприкінці інкубаційного періоду вірусні антигени знаходять в лімфатичних вузлах брижі, селезінці, нирках.
Патогенез. В печінці патологічний процес проходить у 2 фази:
1 – початкова, характеризується масивним розмноженням вірусів;
2 – цитопатична, характеризується зниженням реплікації вірусів, зростанням запальної лімфоїдної інфільтрації, появою некрозів. Т-кіллери здатні руйнувати заражені вірусами гепатоцити.
В перебігу хвороби виділяють інкубаційний період, перед жовтяничну стадію (продромальну), жовтяничну стадію і період реконвалесценції. Тобто захворювання носить циклічний характер.
Серед важливих клінічних симптомів виділяють паренхіматозну жовтяницю (переважно збільшений прямий білірубін), інтоксикацію, гепатомегалію, підвищення в крові рівня печінкових ферментів аланінамінотрансферази, аспартатамінотрансферази.
Морфологічні зміни характеризуються розвитком портального або перипортального гепатиту. Холестаз не розвивається.
Триває гепатит А близько місяця, іноді спостерігається затяжний перебіг, але хронічних форм не буває. Летальність практично відсутня.
Вірусний гепатит В
Етіологія – ДНК-вірус з сімейства Hepadnaviridae (HepaDNA), відкритий у 80-х роках ХХ століття. Віріон має ø 42-47 нм, виявляється в сироватці крові і гепатоцитах у вигляді частинок Дейна. Вірус має чотири антигенні детермінанти у зовнішній оболонці і нуклеокапсиді:
1 – поверхневий антиген HBsAg (раніше називався австралійський антиген, відкритий Бламбергом в 1965 році) – основний маркер вірусу;
2 – серцевинний антиген HBcAg (ядерний) – йому притаманні патогенні властивості вірусу;
3 – HbeAg – маркер ДНК-полімерази, показник реплікації вірусу;
4 – антиген Х – складається з 159 амінокислот, є активатором транскрипції, активно функціонує в клітинах первинного раку печінки. Найчастіше виявляється у хворих на хронічний гепатит В.
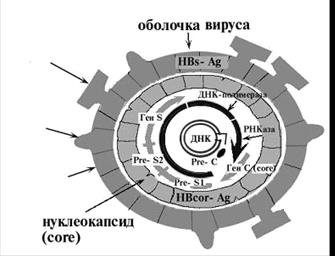
Структура вірусу гепатиту В
Джерело інфекції – хворі люди і вірусоносії.
Шляхи зараження – парентеральний (переливання крові, різноманітні ін’єкції, контакт з інфікованою кров’ю), статевий, можливі також інтранатальний, трансплацентарний шляхи. Сезонність не характерна. Хворіють люди різних вікових груп.
Інкубаційний період – 25-180 діб.
Патогенез. Існує вірусно-імуногенетична теорія розвитку вірусного гепатиту В. Прояви хвороби і варіанти перебігу залежать від особливостей імунної відповіді організму на присутність вірусу. При потраплянні вірусу в організм, він спочатку розмножується в реґіонарних лімфовузлах (часто кишечника), що супроводжується лімфаденітом. Потім настає вірусемія. Віруси переносяться еритроцитами, пошкоджують їх, імунна система починає виробляти проти еритроцитів антитіла. В цей час розвивається генералізована лімфаденопатія, спленомегалія, можливі алергічні реакції, але переважно пошкоджуються гепатоцити завдяки тропності до них вірусів – розвивається імунний цитоліз гепатоцитів на фоні аутоімунізації. Антитіла і Т-кіллери руйнують гепатоцити, реагуючи з антигенами вірусу, в основному з HBsAg, який активує імунний цитоліз.
Під час реплікації вірусу в гепатоцитах утворюється специфічний печінковий ліпопротеїн, який є аутоантигеном і викликає аутоімунізацію, це підтримує запальну реакцію в печінці. Імунний цитоліз призводить до виникнення в печінці вогнищ коагуляційного або колікваційного некрозу, який може бути трьох видів:
1 – плямистий некроз (дрібновогнищевий);
2 – східчастий некроз (у вигляді сходинок);
3 – зливний некроз (крупновогнищевий), має варіанти – А) мостоподібний некроз (центроцентральний, центропортальний, портопортальний), Б) субмасивний (мультилобулярний) некроз, В) масивний некроз.
Клінічно гепатит В відрізняється від гепатиту А наявністю артралгій, уртикарного висипу в переджовтяничний період, а також більшою тривалістю захворювання. При гепатиті В можливе виникнення вогнищевих уражень легенів, що нагадують ГРВІ, описано ураження шкіри, судин за типом нодозного периартеріїту, нирок, суглобів, скелетних м’язів, серця, нервової системи, що пов’язують з відкладанням в цих органах імунних комплексів.
Розрізняють наступні клініко-морфологічні види гепатиту В:
1 – гостра циклічна форма (класична, жовтянична)
2 – безжовтянична форма (абортивна)
3 – злоякісна форма (некротична, блискавична, фулмінантна)
4 – холестатична
5 – хронічна.
Гостра циклічна форма.
Має дві стадії – розпалу і одужання.
Стадія розпалу триває 1-2 тижні, печінка збільшується в розмірах, ущільнюється, краї заокруглені, капсула гладка, тканина червоного кольору – це велика червона печінка.
Мікроскопічно – спочатку відбувається проліферація клітин Купфера з подальшим перетворенням їх на макрофаги. В стромі з’являються невеликі лімфогістіоцитарні інфільтрати. Далі в печінці розвиваються альтеративні зміни – в гепатоцитах з’являється зерниста, вакуольна дистрофія, інколи – жирова. Уражуються переважно центральні відділи часточок. Дистрофічні зміни переходять в некроз. Характерним є коагуляційний некроз гепатоцитів з утворенням тілець Каунсильмена та некроз клітин Купфера з утворенням еозинофільних тілець без ядра або з його залишками.
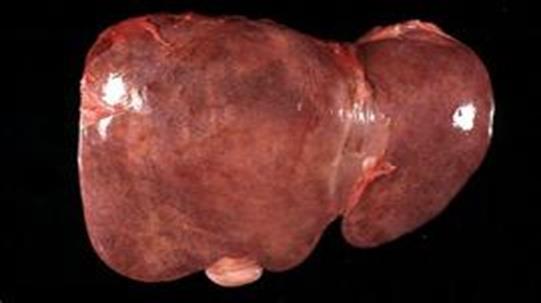
Велика червона печінка
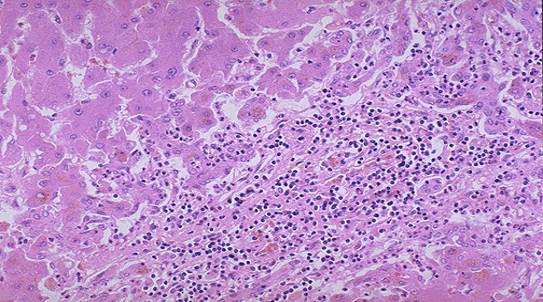
Лімфогістіоцитарна інфільтрація при вірусному гепатиті В
Також спостерігаються мостоподібні і східчасті некрози, коли лімфоцити з інфільтратів у портальній стромі руйнують гепатоцити пограничної пластинки. Виникає дискомплексація печінкових балок. В перипортальних прошарках утворюються невеликі інфільтрати з лімфоцитів, макрофагів, поодиноких плазматичних клітин та нейтрофілів. Чим більше вогнище некрозу, тим більша запальна клітинна інфільтрація.
В цитоплазмі гепатоцитів і макрофагів часто з’являється ліпофусцин, можлива імбібіція гепатоцитів жовчними пігментами. Часто виявляється застій жовчі з утворенням жовчних тромбів.
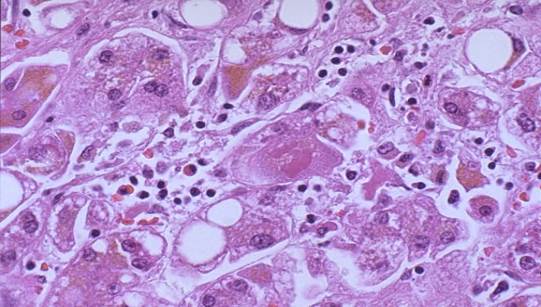
Коагуляційний некроз гепатоцитів, утворення тілець Каунсильмена
при вірусному гепатиті В
На третьому тижні хвороби розпочинаються процеси регенерації печінкової тканини – з’являються гепатоцити з ядрами різної величини, з двома ядрами, ядра гіперхромні, помітні мітози. Поступово відновлюється структура печінкових балок, дистрофічні і некротичні зміни зменшуються, лімфомакрофагальні інфільтрати стають дрібно вогнищевими. В ділянках некрозу розростається сполучна тканина.
Макроскопічно – печінка набуває нормальних розмірів, зменшується кровонаповнення, капсула потовщується, можуть виникати спайки між капсулою та очеревиною.
Безжовтянична форма.
Ця форма вірусного гепатиту розвивається в тих випадках, коли вірус не може подолати ретикулоендотеліальний бар’єр печінки, тобто клітини Купфера і лімфоцити пограничної пластинки – при цьому гепатоцити майже не пошкоджуються вірусами.
Макроскопічно – картина великої червоної печінки, інколи може пошкоджуватись тільки одна частка печінки.
Мікроскопічно – дистрофія гепатоцитів, некрози, тільця Каунсильмена відсутні зовсім або зустрічаються в рідких випадках і незначно виражені. Переважає значна проліферація клітин Купфера, які утворюють скупчення – вузлики Бюхнера. Також виражена інфільтрація печінкових часточок, портальних трактів лімфоцитами, макрофагами, нейтрофілами, але погранична пластинка не руйнується. Холестаз відсутній.
Злоякісна форма.
Це найбільш важка форма гострого вірусного гепатиту В. Вона характеризується розвитком токсичної дистрофії печінки (альтеративного гепатиту, прогресуючого некрозу печінки), при чому некрозу передує гідропічна дистрофія, а не жирова, як при ТДП іншої етіології.
В печінці, переважно в центральних відділах часточок, з’являються вогнища некрозу, часто некрозу підлягає значна частина паренхіми, що призводить до смерті. Гепатоцити втрачають ядра, цитоплазма стає зернистою, вакуолізованою, містить багато включень жовчних пігментів та ліпідів. Некротичні маси досить швидко розсмоктуються, капілярна мережа оголюється, капіляри переповнюються кров’ю. В перипортальних трактах спостерігається значна запальна клітинна інфільтрація. Якщо некроз розвивається не дуже швидко, в печінці починається регенерація з утворенням вузлів, які складаються з гепатоцитів без правильної будови балок і несправжніх жовчних проток.
Макроскопічно – печінка, особливо ліва частка, значно зменшена в розмірах, м’яка, капсула зморшкувата, краї загострені. На розрізі печінка спочатку жовтого кольору за рахунок просочування некротизованих ділянок жовчними пігментами. На повітрі або після фіксації у формаліні печінка набуває зеленого кольору внаслідок окислення білірубіну і перетворення його на білівердин. Це стадія гострої жовтої атрофії печінки.
Після розсмоктування некротичних мас на жовтому фоні виникають яскраво-червоні крапочки, смужки, що обумовлено розширенням кровоносних судин. Потім утворюються великі ділянки темно-червоного кольору. Ці зміни відповідають стадії червоної атрофії печінки.
Злоякісна форма закінчується летально від печінкової коми, гепато-ренального синдрому. Якщо хворий вижив, у нього формується післянекротичний цироз печінки.
Холестатична форма.
Зустрічається переважно у людей старшого віку. В запальний процес залучаються жовчні протоки, розвивається холестаз.
Макроскопічно – печінка збільшена в розмірах, червона, з вогнищами жовто-зеленого кольору.
Мікроскопічно – жовчні капіляри і протоки розширені, переповнені жовчю (холестаз), із запальними змінами (холангіт, холангіоліт). В гепатоцитах і клітинах Купфера відкладаються жовчні пігменти. В центральних відділах печінкових часточок гепатоцити в стані гідропічної дистрофії. Зустрічаються тільця Каунсильмена. Портальні тракти інфільтровані лімфоцитами, макрофагами, нейтрофілами.
Рішенням Всесвітнього конгресу гастроентерологів (Лос-Анджелес, 1994) виділяються наступні види хронічних гепатитів:
- хронічний гепатит В;
- хронічний гепатит С;
- хронічний гепатит D;
- хронічний вірусний гепатит невідомого типу;
- автоімунний гепатит;
- хронічний медикаментозний гепатит;
- криптогенний (ідіопатичний) хронічний гепатит.
Дата добавления: 2016-03-22; просмотров: 3604;
