Огляд грудної клітки
Огляд грудної клітки проводиться з метою оцінки її форми, розмірів, симетричності і характера дихальних рухів.
Дослідження проводять у положенні хворого лежачи або сидячи з оголеним до пояса тулубом при рівномірному (прямому і бічному) освітленні, у двох станах: при спокійному диханні (статичний огляд) і при глибокому диханні (динамічний огляд).
Оглядають грудну клітку в строго визначеній послідовності з оцінкою таких показників:
– форма і розміри грудної клітки;
– її симетричність;
– участь допоміжної мускулатури в акті дихання;
– оцінка зовнішнього дихання (тип дихання, частота, глибина, ритм).
Статичний огляд
Відповідно конституціональним особливостями розрізняють 3 варіанти фізіологічної форми грудної клітки: нормостенічна, гіперстенічна і астенічна.
Для визначення форми грудної клітки використовують такі критерії: співвідношення передньозаднього і поперечного розмірів грудної клітки (візуально і за допомогою спеціального циркуля); величина епігастрального кута; напрямок ребер; ширина і вираженість міжреберних проміжків; вираженість над- і підключичних ямок; ступінь прилеглості лопаток; вираженість стернального кута Людовика (місце з'єднання рукояті і тіла грудини).
Нормостенічна грудна клітка(thorax normosthenicus) являє собою форму конуса, зверненого вершиною донизу і характеризується: пропорційністю її передньозаднього і поперечного розмірів (співвідношення їхніх довжин дорівнює 0,65-0,75), прямим епігастральним кутом (90°), помірно косим напрямком ребер, не різко вираженими міжреберними проміжками, над- і підключичними ямками, лопатки помірно прилягають до грудної клітки, стернальний кут помірно виражений.
Гіперстенічна грудна клітка (thorax hypersthenicus) характеризується збільшенням її поперечного розмірів (співвідношення передньозаднього і поперечного розмірів більш 0,75), епігастральний кут більш 90°, горизонтальним напрямком ребер, вузькими, слабко вираженими (згладженими) над- і підключичними ямками; лопатки щільно прилягають до грудної клітки, стернальний кут добре виражений. Форма грудної клітки обумовлена особливостями будови кістяка і сильно розвинутою мускулатурою грудної клітки.
Астенічна грудна клітка (thorax asthenicus) – вузька, сплощена, характеризується зменшенням її поперечних розмірів (співвідношення передньозаднього і поперечного розмірів менш 0,65), епігастральний кут менш 90°, більш вертикальним положенням ребер, широкими міжреберними проміжками, вираженими над- і підключичними ямками, лопатки відстоять від спини (крилоподібні – scapula alatae), стернальний кут згладжений; іноді Х ребро має вільний передній кінець (costa decima fluctuans). Форма клітки обумовлена особливостями кістяка і слабко розвинутою мускулатурою грудної клітки.
Патологічні форми грудної клітки. Формування патологічних форм грудної клітки може бути обумовлено двома групами причин: ураженням легенів і плеври; патологією розвитку грудної клітки (вродженою патологією розвитку кістяка, у т.ч. хребта).
1. Патологічні форми грудної клітки, обумовлені ураженням легенів і плеври: емфізематозна і паралітична.
Емфізематозна (бочкоподібна) грудна клітка характеризується різко вираженими ознаками гіперстеничного типу: збільшенням передньозаднього і поперечного розмірів, епігастральний кут розгорнутий, тупий, ребра розташовані горизонтально з вузькими міжреберними проміжками, над- і підключичні ямки згладжені, нерідко вибухають у вигляді "емфізематозних подушок", лопатки щільно притиснуті до грудної клітки. Особливе розширення верхньої половини грудної клітки послужило її другій назві "бочкоподібна". Розвиток емфізематозної грудної клітки обумовлений різким зменшенням еластичності легеневої тканини і зниженням дихальної екскурсії за рахунок видиху, тому грудна клітка постійно знаходиться в інспіраторному стані. До формування емфізематозної грудної клітки призводять емфізема легенів, бронхіальна астма, пневмосклероз, синдром Кліппель-Фейля (затримка розвитку хребта, що сполучається з вродженими вадами серця, успадковується за домінантним типом).
Паралітична грудна клітка (thorax paralyticus) характеризується більш вираженими ознаками астенічного типу: зменшенням передньозаднього і поперечного розмірів грудної клітки, гострим епігастральним кутом, більш вертикальним розташуванням ребер з вираженими міжреберними проміжками, над- і підключичними ямками, крім того, звертає на себе увагу виражена атрофія м'язів грудної клітки, асиметричне розташування ключиці і лопаток. В основі розвитку паралітичної грудної клітки лежить зморщування і зменшення загальної маси легенів, що спостерігається при тяжких хронічних захворюваннях легенів (туберкульоз, пневмосклероз), склерозуючих процесах, що почалися в дитинстві, плевральних зрощеннях після оперативних втручань, ателектазі.
2. Патологічні форми грудної клітки, обумовлені зміною кістяка грудної клітки: рахітична, лійкоподібна, човнувата (патологія грудини, ребер); кіфотична, лордотична, кіфосколіотична, сколіотична (патології хребта).
Рахітична (кілеподібна) грудна клітка (thorax gallinaceus) характеризуються гребенеподібним виступом грудини допереду у вигляді кіля (звідси назва "курячі груди" (pectus carinatum)) і втягненням нижньої частини грудної клітки відповідно місцю прикріплення діафрагми. Грудна клітка ніби сплощена по обидва боки, її передньозадній розмір переважає над поперечним, а поперечний розріз у горизонтальній площині наближається до форми трикутника, зверненого вершиною вперед за рахунок випинання вперед грудини. Іноді в місцях з'єднання ребер з хрящами утворюються потовщення ("рахітичні чотки"). В основі розвитку рахітичної грудної клітки лежить неправильне формування кістяка в раннім дитинстві при рахіті, крім того може спостерігатися при вроджених синдромах Марфана, Олбрайта-Баттлера-Блумберга, Коккейна, гіпохондроплазії, недосконалого остеогенезу.
Лійкоподібна грудна клітка ("груди шевця" thorax infundibuliformis) характеризується лійкоподібним заглибленням у нижній частині грудини в ділянці мечоподібного відростка, обумовлена неправильним розвитком кістяка; спостерігається при деяких вроджених синдромах (синдром Боннева-Ульбриха, Марфана).
Човнувата грудна клітка характеризується заглибленням у верхній і середній частинах грудини, що має подібність з човном. Деформація описана тільки при вродженій патології спинного мозку – сирингомієлії.
Кіфотична грудна клітка (thorax kyphoticus) характеризується скривленням хребта опуклістю назад – кіфоз (kyphosis), обумовлена частіше туберкульозом хребта, перенесеним у дитинстві рахітом, травмою. Виражений грудний кіфоз у сполученні зі згладженим поперековим фізіологічним лордозом і атрофією м'язів спини ("поза прохача", "бамбуковий" хребет) характерний для анкілозуючого спонділоартриту (хвороба Бехтєрєва). Старечий кіфоз частіше обумовлений зниженням тонусу прямих м'язів спини. Також подібна деформація хребта може спостерігатися при остеохондрозі (дегенеративні зміни міжхребцевих дисків) і спонділоартриті (запальний процес міжхребцевих суглобів).
Лордотична грудна клітка (thorax lordoticus) характеризується скривленням хребта опуклістю вперед – лордоз (lordosis), обумовлена порушенням розвитку за наявності вроджених аномалій (ахондроплазія).
Сколіотична форма (thorax scolioticus) грудної клітки характеризується скривленням хребта вбік – сколіоз (scoliosis), частіше обумовлена неправильним положенням верхньої частини тулуба в школярів, рідше може входити до симптомокомплексу спадкових синдромів.
Найчастіше зустрічається комбінація кіфозу зі сколіозом – кіфосколіоз (kyphoscoliosis), що призводить до розвитку горба (gibbus) і формуванню кіфосколіотичної грудної клітки (thorax kyphoscolioticus) яка має важливе патогенетичне і прогностичне значення. Виражена деформація, викликана сполученням кіфозу зі сколіозом, призводить до порушення внутрішньосерцевої гемодинаміки, функції зовнішнього дихання і розвитку "кіфосколіотичного серця" з явищами правошлуночкової недостатності. Деформація грудної клітки, обумовлена порушенням розвитку кістяка, є частим симптомом спадкових захворювань (синдром Марфана, мукополісахарїдози, аходроплазія, синдром Фанконі тощо).
Симетричність грудної клітки. Обидві половини грудної клітки в нормі мають однакові розміри і синхронно беруть участь в акті дихання, що дає нам підстави говорити про симетричність грудної клітки. Видима деформація грудної клітки або відставання однієї її половини в акті дихання має велике діагностичне значення при захворюваннях легенів і плеври.
Симетричність грудної клітки оцінюється в двох режимах: при спокійному (статичний огляд) і посиленому диханні (динамічний огляд). Статичний огляд дозволяє порівняти розміри обох половин грудної клітки, а динамічний – оцінює ступінь участі кожної половини грудної клітки в акті дихання.
Критерії симетричності грудної клітки: рівень надпліччя; розташування ключиць і ребер; положення лопаток; форма хребта; стан міжреберних проміжків.
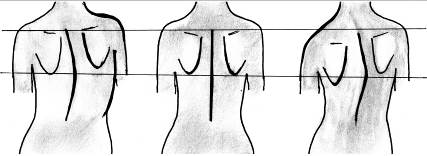
У осіб із симетричною грудною кліткою надпліччя, ключиці, ребра і лопатки розташовані симетрично, тобто на одному рівні по відношенню друг до друга, хребет прямий (рис. 30).
а) б) в)
Рис. 30. Оцінка симетріі грудної клітки:
а) збільшення однієї половини грудної клітки; б) грудна клітка симетрична; в) зменшення однієї половини грудної клітки.
При різних захворюваннях легенів і плеври може спостерігатися асиметрія грудної клітки, за рахунок збільшення (рис. 30 а) або зменшення однієї з її половин (рис. 30 в), що має діагностичне значення (табл. 2.13).
Таблиця 2.13
Асиметрія грудної клітки і її діагностичне значення
| Форма асиметрії | Об'єктивні ознаки | Патогенез | Патологічні стани |
| Збільшення однієї з половин грудної клітки | На стороні ураження: – високе розташуван-ня надпліччя, клю-чиці, ребер і лопаток; – згладжування або вибухання між ребер-них проміжків, над- і підключичних ямок; – вигин хребта вбік ураження; – відставання ураже-ної половини грудної клітки в акті дихання. | Накопичення значної кіль-кості рідини або повітря в плевральній порожнині, інфільтрація легенів | Ексудативний плеврит, гідроторакс, пневмото-ракс, гідропневмото--ракс, масивна пухлина, пневмонія |
| Зменшення однієї з половин грудної клітки | На стороні ураження: – низьке розташуван-ня надпліччя, клю-чиць, ребер і лопаток; – зменшення або западання міжребер-них проміжків, різке западання над- і підключичних ямок; – вигин хребта в здорову сторону; – відставання ураже-ної половини грудної клітки в акті дихання | Зморщування легеневої тканини Спадання леге-ні (ателектаз) Відсутність легені або однієї з часток Розвиток плевральних зрощень | Пневмосклероз, тубер-кульоз, силікоз Бронхогенний рак Посттравматичні і післяопераційні стани Фіброторакс після перенесеного ексудатив-ного і сухого плевриту |
Збільшення однієї половини грудної клітки характеризується більш високим положенням надпліччя, ключиць, ребер і лопаток, згладженістю або випинанням міжреберних проміжків, над- і підключичних ямок, вигином хребта опуклістю вбік ураження, відставанням в акті дихання ураженої половини грудної клітки.
Причиною збільшення однієї половини грудної клітки служить накопичення значної кількості рідини (ексудату, транссудату, крові, гною) або повітря в плевральній порожнині; спостерігається у хворих на ексудативний плеврит різного генезу, пневмоторакс, пневмогідроторакс. Менш виражений ступінь збільшення однієї половини грудної клітки може спостерігатися у разі пухлини легені, пневмонії, вродженій емфіземі легенів.
Зменшення однієї половини грудної клітки характеризується більш низьким положенням надпліччя, ключиці, ребер, лопаток, зменшенням або западанням міжреберних проміжків, різким западанням надключичних ямок на стороні ураження, вигином хребта опуклістю в здорову сторону, відставанням в акті дихання ураженої половини.
Зменшення однієї половини грудної клітки може бути обумовлено:
– зморщенням легенів внаслідок розростання сполучної тканини (пневмосклероз) в результаті пневмонії, туберкульозу, сифілісу легенів, абсцесу легенів, інфаркту легені, бронхоектазов, актиномікозу;
– спаданням легені або його частки (ателектаз) внаслідок закупорки просвіту великого бронха стороннім тілом, пухлиною, що росте в просвіт бронхів, або стисненням збільшеними внутрішньогрудним лімфовузлами;
– відсутністю частини або всієї легені в результаті оперативного видалення (у т.ч. після травми);
– розвитком плевральних зрощень і повним зарощенням плевральної порожнини (після перенесеного ексудативного плевриту різної етіології).
Обмежене випинання грудної клітки може бути обумовлено: абсцесом грудної клітки, пухлиною ребер, періоститом, періхондритом, рідше проривом під шкіру гнійного плевриту (empyema necessitalis) або легеневою грижею. В передсерцевій ділянці обмежена деформація (серцевий горб) обумовлена вродженою вадою серця, а випинання і пульсація – гіпертрофією правого шлуночка (серцевий поштовх), аневризмою аорти (II міжребер’я праворуч), розширенням a. рulmonaris (II міжребер’я ліворуч), аневризмою лівого шлуночка (V міжребер’я ліворуч по средньоключичній лінії).
Розширення тільки нижньої частини грудної клітки з однієї або обох сторін може спостерігатися при значному збільшенні печінки, селезінки, а також при асциті, метеоризмі або величезних кістах черевної порожнини.
Динамічний огляд
Динамічний огляд грудної клітки з використанням глибокого дихання дозволяє оцінити участь грудної клітки в акті дихання. Деформація однієї половини грудної клітки супроводжується порушенням акту дихання: вона або відстає в акті дихання, або не бере участь в акті дихання взагалі.
Асиметрія грудної клітки, виявлена тільки при динамічному огляді і викликана болісними відчуттями, свідчить про ураження або плеври, або дихальної мускулатури. Так, наприклад, відставання однієї половини грудної клітки в акті дихання спостерігається при сухому плевриті, плевральних зрощенннях, міозитах, міжреберній невралгії, закритих травмах грудної клітки (кісткові переломи ребер без зміщення).
При огляді грудної клітки звертають увагу на участь в акті дихання допоміжних дихальних м'язів: m. pectoralis minoris et mayoris, m. subclavіа,, m. sternocleidomastoidei і ін. В нормі зазначені м'язи в акті дихання не приймають участь, а при вираженій патології респіраторної системи починають брати активну участь в акті дихання. Об'єктивними ознаками участі допоміжних м'язів в акті дихання є рух крил носа, скорочення міжреберних м'язів і m. sternocleidomastoideі (останні м'язи внаслідок гіпертрофії можуть виступати у вигляді щільних тяжів).
Участь допоміжних м'язів в акті дихання характерна для хворих у разі нападу бронхіальної астми, можуть спостерігатися при емфіземі легенів, вираженному пневмосклерозі, пневмотораксі, гідротораксі та інших захворюваннях, які супроводжуються розладом функції зовнішнього дихання.
Оцінка зовнішнього дихання. Зовнішнє дихання хворого оцінюється за такими показниками: тип дихання, його частота, глибина і ритм.
Типи дихання. У нормі розрізняють грудний, черевний і змішаний типи дихання. При грудному типі дихання дихальні рухи грудної клітки здійснюються за рахунок скорочення міжреберних м'язів: грудна клітка під час вдиху помітно розширюється і злегка піднімається, а під час видиху – звужується і опускається. Такий тип дихання називається ще реберним і зустрічається переважно у жінок. При черевному типі дихання дихальні рухи здійснюються переважно діафрагмою: під час вдиху діафрагма скорочується і опускається, внутрішньочеревний тиск підвищується і черевна стінка зміщається вперед, під час видиху – діафрагма розслаблюється і піднімається, черевна стінка повертається у вихідне положення. Цей тип дихання називається ще діафрагмальним і зустрічається переважно у чоловіків. При змішаному типі дихання дихальні рухи здійснюються одночасно за рахунок скорочення міжреберних м'язів і діафрагми. У фізіологічних умовах цей тип дихання спостерігається в осіб літнього віку, в патології – при емфіземі легенів, пневмосклерозі.
Діагностичне значення зміни типу дихання:
– зміна грудного типу дихання на змішаний – обумовлена зниженням скорочувальною функції міжреберних м'язів; дихальні рухи здійснюються з додатковою допомогою діафрагми. Спостерігається у жінок при сухому плевриті, плевральних зрощеннях, міозитах, грудному радикуліті;
– зміна грудного типу дихання на черевний – обумовлена різким обмеженням функції міжреберних м'язів і дихання тимчасово здійснюється винятково за рахунок скорочення діафрагми. Спостерігається у жінок при великих плевральних зрощеннях, емфіземі легенів, сильному болю у грудній клітці, викликаного гострим міжреберним міозитом або міжреберною невралгією;
– зміна черевного типу дихання на змішаний або грудний – обумовлена слабкістю скорочувальної функції або обмеженням рухомості діафрагми і здійсненням дихальних рухів тільки за рахунок міжреберних м'язів. Спостерігається у чоловіків при слабкому розвитку м'язів діафрагми, гострому холециститі, пенетрації виразки шлунка або дванадцятипалої кишки.
Частота дихання. Визначення числа дихальних рухів визначається за рухом грудної або черевної стінки протягом однієї хвилини. Підрахунок проводять непомітно для хворого, тримаючи його за руки, як для підрахунку пульсу. Частота дихання залежить від віку, статі, положення. Частота дихання дорослої людини в спокої складає 16-20 дихальних рухів за хвилину. У жінок числа дихальних рухів трохи більше, ніж у чоловіків. У немовлят число дихальний рухів досягає 40-45 за хвилину, з віком воно зменшується і до 20 років досягає частоти дорослої людини. В положенні стоячи частота дихання більше, ніж в положенні лежачи. Розрізняють зміну дихання по частоті: прискорене (тахіпное) і сповільнене (брадіпное).
Прискорене дихання (tachypnoё) обумовлене порушенням дихального центра. В фізіологічних умовах (хвилювання, фізичне навантаження, прийом їжі) зростання частоти дихання короткотривале і швидко проходить після припинення провокуючого фактора.
Патологічне збільшення частоти дихання (тахіпное) може бути при таких патологічних станах (табл. 2.14):
а) ураження легенів, яке супроводжується:
– зменшенням їхньої дихальної поверхні;
– обмеженням екскурсії легенів в результаті зниження еластичності легеневої тканини;
– порушенням газообміну в альвеолах (накопиченням вуглекислоти в крові).
б) ураження бронхів, що супроводжуються утрудненим доступом повітря в альвеоли і частковою або повною закупоркою їхнього просвіту;
в) ураження дихальних м'язів і плеври, що супроводжується утрудненим скороченням міжреберних м'язів і діафрагми в результаті різкого болю, паралічу діафрагми, підвищення внутрішньочеревного тиску, що є однією з причин зниження дихальної екскурсії легенів;
г) ураження центральної нервової системи, яке обумовлене інтоксикацією і порушенням дихального центру;
д) патологія серцево-судинної системи та органів кровотворення, які супроводжуються розвитком гіпоксемії.
Найчастіше тахіпноє обумовлене сполученням декількох причин. Наприклад, при пневмонії причинами прискорення дихання є зменшення дихальної поверхні легенів (накопичення в альвеолах ексудату, набряклість альвеолярних стінок), болісність при диханні (внаслідок розвитку супутнього плевриту), інтоксикація центральної нервової системи (вплив токсинів, що циркулюють у крові, на дихальний центр, лихоманка і рефлекторні впливи, що йдуть із хворого органа на дихальні центри).
Таким чином прискорене дихання може бути обумовлено не тільки патологією органів дихання, але і порушеннями з боку серцево-судинної і нервової систем.
Сповільнене дихання (bradipnoё) обумовлене зниженням збудливості дихального центру. Фізіологічне брадіпноє може спостерігатися під час сну, гіпнозу. Патологічне зменшення частоти дихання настає у разі пригнічення дихального центру і спостерігається при ураженні центральної нервової системи: підвищенні внутрішньочерепного тиску (пухлина мозку, спаєчний процес, грижі); порушеннях гемодинаміки і розвитку гіпоксії (інсульт, набряки мозку, агонія); екзо- і ендоінтоксикаціях (менінгіт, уремія, печінкова і діабетична кома); застосуванн анестетиків та інших лікарських форм (отруєння морфієм).
Таблиця 2.14
Причини патологічного прискореного дихання (тахіпноє)
| Причини | Патологічний стан | Патофізиологічний механізм |
| Ураження легенів | Пневмонія, пухлина легені, туберкульоз, лімфогрануле-матоз, емфізема легенів, пнемо-склероз, інфаркт легені, компресійний ателектаз, викликаний гідро- або пневмотораксом | Порушення газообміну в альвеолах, накопичення вуглекислоти в крові, у результаті зменшення дихальної поверхні легенів, зниженні легеневої екскурсії |
| Ураження бронхів | Хронічний бронхіт, хронічне обструктивне захворювання легенів, бронхіоліти, тубер-кульоз внутрішньогрудних лімфовузлів, бронхогенний рак, стороннє тіло | Утруднений доступ повітря в альвеоли в результаті часткової або повної закупорки бронхів |
| Ураження дихального апарата і плеври | Сухий плеврит, міозит, міжреберна невралгія, метаста-тичне ураження плеври, ушкодження ребер, параліч діафрагми, асцит, метеоризм, пухлина черевної порожнини | Утруднення скорочення між-реберних м'язів і діафрагми в результаті різкого болю, паралічу м'язів, або обмеження рухомості діафрагмми в результаті різкого підвищення внутрішньочеревного тиску |
| Ураження центральної нервової системи | Лихоманки на фоні екзо- і ендоінтоксикації; істерія ("собачий подих") | Підвищена збудливість дихального центра в результаті інтоксикації центральної нервової системи, порушення тонусу дихального центра |
| Патологія сер-цево-судинної системи і органів кровотворення | Серцева недостатність, анемії | Обумовлено розвитком гіпоксемії |
Рідше брадіпноє може бути викликано хронічним обструктивним захворюванням легенів (хронічний обструктивний бронхіт, емфізема легенів, бронхіальна астма). У таких хворих можна виявити форсований (посилений видих за участю допоміжних м'язів шиї, плечового пояса). До різновиду брадіпноє можна віднести стридорозне дихання – рідкий гучний подих, обумовлений різким стисненням гортані (пухлиною, збільшеним зобом, набряком гортані, рідше – аневризмою аорти).
Глибина дихання визначається за обсягом повітря, що вдихається та видихається у спокійному стані. У здорової людини в фізіологічних умовах об’єм дихального повітря складає 500 мл. В залежності від зміни глибини розрізняють поверхневий або глибокий подих. Поверхневий подих (гіпопное) спостерігається при патологічному прискоренні дихання за рахунок укорочення обох фаз дихання (вдиху і видиху). Глибокий подих (гиперпное) частіше сполучається з патологічно рідким подихом. Наприклад, "велике дихання Куссмауля" або "повітряний голод". (рис. 31 а)/ Рідке, глибоке, гучне дихання, обумовлене розвитком метаболічного ацидозу з подразненням дихального центру кислими продуктами, спостерігається у хворих на діабетичну, уремічну і печінкову кому.
Ритм дихання. Дихання здорової людини ритмічне, з однаковою глибиною, тривалістю і чергуванням фази вдиху і видиху.
При ураженні центральної нервової системи дихання стає аритмічним: окремі дихальні рухи різної глибини відбуваються то частіше, то рідше. Іноді аритмічне дихання, через визначену кількість дихальних рухів, супроводжується подовженням паузи або короткочасною затримкою дихання (апное). Таке дихання називається періодичним. До аритмічних видів дихання відносять: дихання Чейна-Стокса, дихання Біота, дихання Грокко (рис. 31).
Дихання Чейна-Стокса (рис 31 в) – періодичне патологічне дихання, що характеризується тривалою (від кілька секунд до 1 хвилини) дихальною паузою (апное), після якої безшумне поверхневе дихання поступово посилюється по своїй глибині, стає гучним і досягає максимуму на 5-7 вдиху, потім дихальні рухи поступово слабшають, дихання стає поверховим і закінчується короткочасною паузою (апное). Хворий під час апное погано орієнтується в навколишнім оточенні або непритомніє, свідомість повертається у разі поновлення дихальних рухів. Дихання Чейна-Стокса обумовлене зниженням збудливості дихального центра при гострій або хронічній недостатності мозкового кровообігу, гіпоксії мозку, тяжкій інтоксикації і є прогностично несприятливою ознакою. Часто зустрічається під час сну у людей похилого віку з вираженим церебральним атеросклерозом, у хворих із хронічною недостатністю мозкового кровообігу, хронічною нирковою недостатністю (уремія), які приймають наркотичні засоби (морфій).
|
| |
|
|
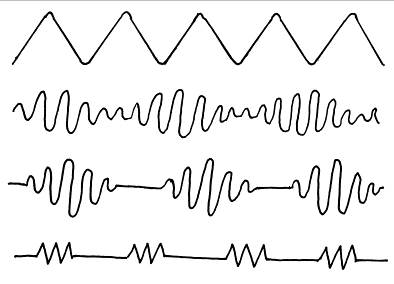
Рис. 31. Патологічні типи дихання:
а – велике дихання Куссмауля, б – хвилеподібне дихання Грокко, в – дихання Чейна-Стокса, г – дихання Біота.
"Хвилеподібне дихання" Грокко або дисоційоване дихання (рис 31 б) характеризується хвилеподібною зміною глибини дихання і відрізняється від дихання Чейна-Стокса відсутністю періодів апноє. Дихання Грокка обумовлене ураженням координаційного центру дихання, викликано хронічними порушеннями мозкового кровообігу; спостерігається при абсцесі головного мозку, менінгіті, пухлині мозку, іноді в період агонії.
Дихання Біота (рис. 31 г) – періодичне патологічне дихання, що характеризується ритмічними, але глибокими дихальними рухами, що чергуються через рівні проміжки часу з тривалими (від декількох секунд до півхвилини) дихальними паузами. Дихання Біота обумовлене глибоким розладом мозкового кровообігу і спостерігається у хворих на менінгіт та інші тяжкі захворювання головного мозку. Нерідко є ознакою близької смерті.
Таким чином, виявлені при статичному огляді патологічні форми грудної (емфізематозна, паралітична, лійкоподібна, човнувата, кіфосколіотична), асиметрія при статичному і динамічному огляді, участь допоміжних м'язів в акті дихання, порушення частоти, ритму, глибини і поява патологічних форм дихання (Чейна-Стокса, Біота, Грокко, Куссмауля) є характерними симптомами ураження дихальної системи і дозволяє виявляти бронхолегеневу патологію.
Дата добавления: 2016-02-09; просмотров: 19987;
