Показатель полноты охвата диспансерным наблюдением больных
определенным заболеваниемиспользуется для более глубокой оценки
организации работы по диспансеризации населения. Рассчитывают по формуле, %:

Для больных, страдающих социально значимыми заболевания-
ми (болезни системы кровообращения, сахарный диабет, злокачественные новообразования, психические расстройства и расстройства поведения, ВИЧ-инфекция, туберкулез и др.), этот показатель должен приближаться к 100%.
Показатель своевременности взятия больных под диспансерное наблюдениеявляется важной характеристикой работы медицинских учреждений и позволяет оценить, в течение какого периода времени больной с впервые в жизни установленным диагнозом взят на учет
для динамического наблюдения.

Как правило, для расчета этого показателя берут временной интервал с момента выявления заболевания до момента постановки больного на диспансерный учет, равный 1 году. В то же время для отдельных нозологических форм (бронхиальная астма, гипертоническая болезнь, язвенная болезнь желудка и др.) этот период временине должен превышать 30 дней.
«Основы организации лечебно– профилактической помощи городскому населению в условиях стационара.»
План:
1. Определение понятия больница. Номенклатура больниц. Структура больницы. Задачи городской больницы.
2. Первичная медицинская документация, используемая в стационарах.
3. Основные показатели деятельности стационара.
4. Пути реструктуризации стационарной медицинской помощи.
Стационарная (больничная, госпитальная) медицинская помощь в настоящее время является наиболее ресурсоемким сектором здравоохранения. В стационарных учреждениях сосредоточены основные материальные ресурсы отрасли (дорогостоящие здания, сооружения, оборудование, транспорт и др.), на содержание учреждений этого типа тратится в среднем 60–70% всех ассигнований, выделяемых на здравоохранение.
Оптимальной мощностью больницы следует считать 600–800 коек.
1. Лечебно-профилактические медицинские организации:
1.1. Больница (в том числе детская).
1.2. Больница скорой медицинской помощи.
1.3. Участковая больница.
1.4. Специализированные больницы (в том числе по профилю медицинской помощи), а также специализированные больницы государственной и муниципальной систем здравоохранения:
гинекологическая;
гериатрическая;
инфекционная, в том числе детская;
медицинской реабилитации, в том числе детская;
наркологическая;
онкологическая;
офтальмологическая;
психиатрическая, в том числе детская;
психиатрическая (стационар) специализированного типа;
психиатрическая (стационар) специализированного типа с интенсивным наблюдением;
психоневрологическая, в том числе детская;
туберкулезная, в том числе детская.
1.5. Родильный дом.
1.6. Госпиталь.
1.7. Медико-санитарная часть, в том числе центральная.
1.8. Дом (больница) сестринского ухода.
1.9. Хоспис.
1.10. Лепрозорий.
Наибольший объем стационарной помощи в стране выполняют больницы. В РФ под больницей подразумевают лечебно-профилактическое учреждение, оказывающее населению квалифицированную специализированную стационарную медицинскую помощь.
В задачи современной городской больницы для взрослых
входят:
• оказание больничной квалифицированной лечебно-
профилактической помощи по программе госгарантий;
• внедрение в практику здравоохранения современных методов
профилактики, диагностики и лечения на основе достижений меди-
цинской науки и техники, а также передового опыта других ЛПУ;
• развитие и совершенствование организационных форм
и методов работы учреждения, повышение качества лечебно-
профилактической помощи
и др.
Примерная организационная структура городской больницы
для взрослых :
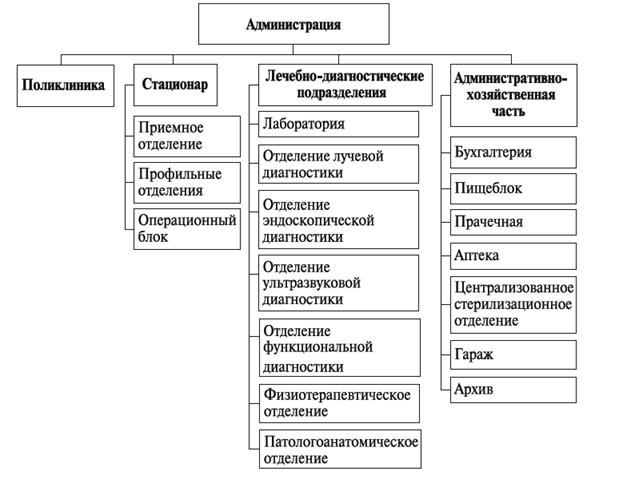
Деятельностью среднего и младшего медицинского персонала руководит главная медицинская сестра.
Первое знакомство больного со стационаром начинается с приемного отделения. Приемное отделение может быть централизованным и дентрализованным (для отдельных профильных отделений). В приемное отделение больницы пациенты попадают разными путями:
• по направлению из АПУ (плановая госпитализация);
• при доставке бригадами скорой медицинской помощи (экс-
тренная госпитализация);
• переводом из другого стационара;
• при самостоятельном обращении в приемное отделение
(«самотек»);
В задачи приемного отделения входят:
• прием больных, постановка предварительного диагноза
и решение вопроса о необходимости госпитализации;
• регистрация больных и учет их движения в стационаре;
• оказание при необходимости экстренной медицинской
помощи;
• санитарная обработка больных;
• выполнение функций справочного центра о состоянии
больных.
В больницах мощностью 500 коек и более в штате учреждения выделяют ставки врачей приемного покоя (хирург, терапевт, травматолог, рентгенолог и др.). Кроме того, врачи приемного покоя имеют возможность вызывать врачей других специальностей, которые в это время дежурят на отделениях. В больницах меньшей мощности в приемном покое дежурят врачи отделений в соответствии с графиком. Врачи приемного отделения должны иметь возможность круглосуточно проводить в экстренном порядке экспресс-анализы, рентгенологические, эндоскопические, ультразвуковые и другие
исследования.
В приемном отделении ведут «Журнал приема больных и отказов в госпитализации» (ф. 001/у), заводят «Медицинскую карту стационарного больного» (ф. 003/у) со всеми вкладышами: «Температурный лист» (ф. 004/у), «Статистическая карта выбывшего из стационара …» (ф. 066/у-02).
Из приемного отделения больной поступает в соответствующее стационарное отделение. Профиль и мощность отделений стационара определяют с учетом потребности населения в госпитальной помощи и структуры патологии. Штаты и оснащение зависят от числа коек и профиля отделения. Оптимальной мощностью стационарного отделения больницы считают 60–70 коек. Как правило, в больницах мощностью до 300 коек организуют отделения терапевтического, хирургического, гинекологического, педиатрического, инфекционного, неврологического, кардиологического, травматологического и других профилей. В больницах большей мощности
создаются узкоспециализированные отделения: урологическое, эн-докринологическое, пульмонологическое, челюстно-лицевой хирургии и др.
Возглавляет работу отделения заведующий. Заведующему отделением непосредственно подчиняется ординатор отделения, который является лечащим врачом. Врачу-ординатору отделения помогают палатные (посто-вые) медицинские сестры, которые непосредственно подчиняются старшей медицинской сестре отделения и выполняют следующие обязанности:
• своевременно и точно выполняют назначения лечащего врача;
• организуют своевременное обследование больных в ла-
боратории, диагностических отделениях (кабинетах), у врачей-
консультантов;
• наблюдают за состоянием больного: физиологическими
отправлениями, сном, весом, пульсом, дыханием, температурой;
• немедленно информируют лечащего врача (в его отсутствие
заведующего отделением или дежурного врача) о внезапном ухуд-
шении состояния больного, оказывают ему экстренную доврачебную
помощь;
• осуществляют санитарно-гигиеническое обслуживание фи-
зически ослабленных и тяжелых больных (умывание, кормление,
промывание по мере надобности рта, глаз, ушей и др.);
• изолируют больных, находящихся в агональном состоянии,
вызывают врача для констатации смерти, подготавливают трупы
умерших для передачи их в морг и др.
Наблюдение за тяжелыми больными должно проводиться активно, т.е. медицинская сестра и дежурный врач обязаны без вызова периодически их навещать.
В больнице строго соблюдают противоэпидемический и лечебно-охранительный режимы. Противоэпидемиологический режим должен обеспечиваться всем персоналом больницы, а контроль за ним осуществляет Центр гигиены и эпидемиологии.
Лечебно-охранительный режим – система мер, направленных на
создание оптимальных условий пребывания больных в стационаре, способствующих поднятию их общего психоэмоционального тонуса.
Основными элементами лечебно-охранительного режима являются:
• дизайн, рациональная планировка, размещение и оборудова-
ние палат и отделений (соответствующий интерьер отделений, изо-
ляция операционных блоков, перевязочных, организация маломест-
ных палат и др.);
• реализация принципа дифференцированного распределения
больных по палатам с учетом состояния здоровья, пола, возраста и др.;
• устранение или максимальное уменьшение воздействия не-
благоприятных факторов внешней среды (неудобные постели, пло-
хое освещение, низкая или излишне высокая температура в палатах,
дурные запахи, стоны или крики больных, шум, плохое лечебное пи-
тание и др.);
• борьба с болью и страхом боли (психологическая подготовка
к операциям, применение анестезирующих средств при болезнен-
ных перевязках, разумное использование болеутоляющих средств,
высокое мастерство техники инъекции и других манипуляций, отказ
от бесцельных исследований и др.);
• отвлечение больного от ухода в болезнь и преувеличенных
представлений о возможных неблагоприятных последствиях (худо-
жественная литература, любимая музыка, увлекательные беседы, жи-
вопись, телевидение, возможность заняться каким-либо любимым
делом, прогулки по территории больницы для ходячих больных, тру-
дотерапия в отделениях для хронических больных, различные игры
и воспитательно-педагогическая
работа в детских больницах и др.);
• организация режима дня больного (удлинение физиологиче-
ского сна, сочетание покоя с допустимой физической активностью
больных, общение с родственниками и близкими больного);
• разумное использование слова – одного из сильнейших
условных раздражителей, способного оказать значительное воздей-
ствие на течение патологического процесса и его исход (недопуще-
ние ятрогений);
• соблюдение персоналом медицинской этики (высокая куль-
тура медицинского персонала, чуткое, внимательное отношение к
больному, его родственникам, соблюдение врачебной тайны и др.).
Выписку пациента из больницы производят при полном его вы-здоровлении, необходимости перевода в другие специализированные
медицинские учреждения, стойком улучшении состоянии больного, когда дальнейшая госпитализация не нужна, хроническом течении заболевания, не поддающемся лечению в данном учреждении.
Больных, нуждающихся в медицинской реабилитации, направляют
в санаторно-курортные учреждения или центры восстановительной медицины.
Дата добавления: 2016-02-04; просмотров: 5014;
