Опускатель» нижнего века
Опущение нижнего века при взгляде книзу обеспечивается вертикальным движением так называемого «опускателя» нижнего века. Как указывалось выше, в анатомическом и гистологическом смыслах мышцы, опускающей веко, нет. Функцию движения обеспечивает нижняя прямая мышца глаза. Именно от нее отделяются фиброзные тяжи (капсуло-пальпебральная связка), вплетающиеся в нижнее веко. Сокращение нижней прямой мышцы приводит к натяжению фиброзных тяжей и опущению века.
Фиброзная капсуло-пальпебральная связка, отделяющаяся от нижней прямой мышцы, расщепляется вблизи нижней косой мышцы и окружает ее [97]. Оба эти слоя вновь срастаются впереди нижней косой мышцы и участвуют в образовании подвешивающей связки Локвуда (рис. 2.3.35).
Благодаря подобному соотношению тканей конъюнктива нижнего свода жестко фиксируется в «расщелине» между теноновой капсулой и нижней тарзальной мышцей.
2.3.19. Кровоснабжение и лимфатическое дренирование век и конъюнктивы
Веки исключительно обильно снабжены кровеносными сосудами.
Артериальная система век.Артериальная кровь в веки поступает из двух систем: наружной и внутренней сонных артерий. Происходит это следующим образом. Лицевая ветвь наружной сонной артерии пересекает нижнюю челюсть, что происходит спереди жевательной мышцы (т. masseter). Затем она направляется по диагонали к носу (рис. 2.3.36). Здесь она проходит ниже леватора губы (m. levator labii), располагаясь между леватором губы и лева-
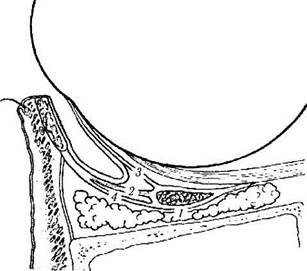
Рис. 2.3.35. «Опускатель» (ретрактор) нижнего века (по СоШп, 1989):
1 — нижняя подвешивающая связка (связка Локвуда). смешивающаяся с тяжем фиброзной ткани «опускателя» нижнего века, после того как она расщепляется и окутывает нижнюю косую мышцу; 2— нижняя тарзальная мышца; 3—нижняя подвешивающая связка нижнего свода, являющаяся частью фиброзной ткани «опускателя» нижнего века; 4 — ретрактор нижнего века
Распространяясь кпереди, капсуло-пальпебральная связка разделяется на три части. Наиболее внутренний ее слой представляет собой тенонову капсулу. Центрально расположенный слой направляется к хрящевой пластинке нижнего века и тарзальной части круговой мышцы глаза. В этих местах она с ними срастается.
Наружный слой соединяется с нижней частью глазничной перегородки (на 5,5 мм ниже ее).
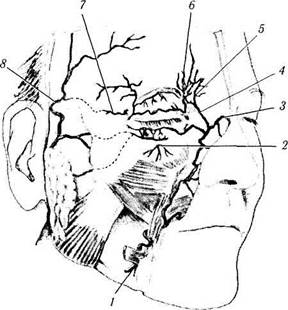
Рис. 2.3.36. Артерии лица:
/ — лицевая артерия; 2— подглазничная артерия; 3— дорзаль-ная артерия носа; 4— угловая артерия; 5 — надблоковая артерия; 6—надглазничная артерия; 7—слезная артерия; 8—поверхностная височная артерия
тором крыла носа. При этом артерия становится угловой артерией (a. angularis). Располагается она снаружи внутренней связки века на 6—8 мм ниже круговой мышцы века и на 5—6 мм впереди слезного мясца.
Угловая артерия перфорирует глазничную перегородку над внутренней связкой века и анастомозирует с ветвями глазничной артерии.
Поверхностная височная артерия (a. tempo-ralis superfacialis) является одной из двух ко-
Глава 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГЛАЗА
 нечных ветвей наружной сонной артерии. Она обильно анастомозирует с множеством артерий скальпа. Кпереди от уха артерия располагается поверхностно в плоскости поверхностной мышцы и от кожи отделена подкожной клетчаткой.
нечных ветвей наружной сонной артерии. Она обильно анастомозирует с множеством артерий скальпа. Кпереди от уха артерия располагается поверхностно в плоскости поверхностной мышцы и от кожи отделена подкожной клетчаткой.
От основного ствола поверхностной височной артерии отделяются три ветви, которые направляются к веку. Это лобная (ramus fron-talis), скуло-лицевая (рис. 2.3.36) и поперечная артерия лица (a. facialis trasversa). Последняя артерия направляется книзу и анастомозирует с лицевой артерией.
Окончания глазной артерии (a. ophthalmica) в коже лица представлены слезной (a. lacrima-lis), лобной (a. frontalis), надблоковой и носовыми артериями (a. dorsalis nasi). В коже также разветвляются ветви нижнеглазничной, внутренней верхнечелюстной артерий.
Верхнее веко кровоснабжается краевыми (маргинальными) артериями, образованными многочисленными глубокими анастомозами между слезной и носовой артериями. Соединение медиальных и латеральных сосудов приводит к образованию артериальных дуг, расположенных по краю века (arcus palpebralis superior et inferior) (рис. 2.3.37, см. цв. вкл.; 2.3.38).
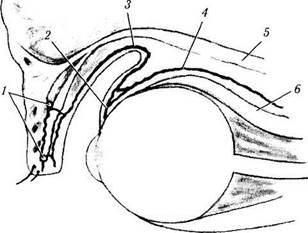
Рис. 2.3.38. Схема анастомозов между артериальными дугами века и передними ресничными артериями в области лимба:
/ — артериальные дуги хрящевой (тарзальной) пластинки верхнего века; 2 — эписклеральные анастомозы; 3 — задняя конъюнк-тивальная артерия; 4 — передняя ресничная артерия; 5 — лева-тор верхнего века; 6 — верхняя прямая мышца
Обычно медиально расположенные сосуды исходят из конечных носовых ветвей глазной артерии (a. ophthalmica), что происходит непосредственно перед проникновением ее через глазничную перегородку.
Поверхностно расположенная по краю века сосудистая дуга (краевая арка) лежит на передней поверхности хрящевой пластинки на расстоянии от края века в 2—3 мм. Это необходи-
мо учитывать при проведении реконструктивных операций.
Глубоко расположенная сосудистая дуга также лежит на хрящевой пластинке, но в пре-тарзальном пространстве (более нижняя часть постапоневротического пространства). Эта система кровоснабжает верхний конъюнктиваль-ный свод. Ее сосуды сообщаются с передними ресничными артериями, расположенными в области лимба (рис. 2.3.38). При иссечении «рога» леватора именно в этой области часто возникает интенсивное артериальное кровоизлияние.
В нижнем веке также расположена двойная краевая система сосудистых дуг. Возникает она из ветвей носовой артерии и анастомозирует с латеральной стороны с ветвями слезной артерии и скуло-височной ветвью поверхностной височной артерии.
Артериальная система конъюнктивы(рис. 2.3.37, 2.3.38). Артериальное кровоснабжение конъюнктивы обеспечивается:
1. Глубокой сосудистой дугой хрящевой
пластинки века.
2. Краевой (маргинальной) сосудистой ду
гой хрящевой пластинки.
3. Передними ресничными артериями;
4. Глубокой системой ресничных сосудов.
Как указано выше, глубокая дуга хрящевой
пластинки располагается в области верхней границы хрящевой пластинки между двумя частями леватора верхнего века. Ее перфорирующие ветви распространяются выше хрящевой пластинки, проникают через мышцу века и делятся на верхние и нижние конъюнктивальные ветви.
Нисходящие (нижние) ветви кровоснабжают проксимальные две трети конъюнктивы хряща века. Анастомозируют они с короткими ветвями краевой (маргинальной) артерии, которая проникает через хрящевую пластинку.
Восходящие (верхние) ветви направляются вдоль свода конъюнктивы к глазному яблоку. В области свода они переходят в задние артерии конъюнктивы (аа. conjunctivales posterio-res). Приблизительно в 4 мм от лимба эти артерии анастомозируют с передними артериями конъюнктивы (аа. conjunctivales anteriores). Вместе они кровоснабжают конъюнктиву глазного яблока.
Краевая дуга нижнего века (arcus palpebralis inferior) находится перед мышцей Мюллера. Она может исходить из слезной, поперечной лицевой или поверхностной височной артерий. Нередко она отсутствует вообще. В таких случаях хрящевая пластинка нижнего века, свод и бульбарная конъюнктива кровоснабжаются мышечными артериями, идущими от нижней прямой мышцы глаза.
От краевой (маргинальной) дуги отходят ветви, проникающие через хрящевую пластинку век. Распределяясь в конъюнктиве, они делятся на многочисленные ветви.
Брови и веки
 В кровоснабжении конъюнктивы участвуют также сосуды переднего отдела глаза. В переднем отделе глаза существуют глубокая и поверхностная системы кровоснабжения. Эти системы являются результатом разветвления глазной артерии и связи их с ветвями передних ресничных артерий [163, 164, 167].
В кровоснабжении конъюнктивы участвуют также сосуды переднего отдела глаза. В переднем отделе глаза существуют глубокая и поверхностная системы кровоснабжения. Эти системы являются результатом разветвления глазной артерии и связи их с ветвями передних ресничных артерий [163, 164, 167].
Глазная артерия образует две сосудистые системы. Глубоко лежащая система образуется благодаря медиальным и латеральным длинным задним ресничным артериям. Она образует глубокий коронарный артериальный круг, состоящий из большого артериального круга радужки (circulus arteriosus iridis major) и внутримышечного артериального круга ресничного тела. Эта система сообщается посредством перфорирующих склеральных артерий с поверхностным эписклеральным артериальным кругом, сформированным ветвями передних ресничных артерий.
Поверхностная сосудистая система состоит из артерий прямых мышц глаза (аа. mus-culares) и их передних ресничных ветвей. Каждая мышечная артерия отдает две передние ресничные артерии (аа. clliares anteriores). Исключением является наружная прямая мышца глаза, которая кровоснабжается только одной артерией.
Мышечные артерии проходят вперед к эпи-склере, прободают склеру и соединяются с большим кругом кровообращения радужки. В этом месте отделяются эписклеральные артерии, направляющиеся вперед и формирующие эписклеральный артериальный круг, который лежит в 1—5 мм позади лимба.
Эписклеральные ветви анастомозируют, образуя при этом глубокую эписклеральную капиллярную сеть — перикорнеальное сплетение. В области лимба эписклеральные артерии изгибаются и поступают в бульбарную конъюнктиву в виде передних конъюнктивальных артерий. Последние анастомозируют с ветвями задней конъюнктивальной артерии на расстоянии в 4 мм от лимба.
Перилимбальные ветви в конъюнктиве формируют поверхностную или конъюнктивальную часть перикорнеального сплетения. В области лимба эписклеральные артерии образуют краевые роговичные дуги, распространяющиеся в субэпителиальную ткань вплоть до периферии боуменовой оболочки. Отдают они ветви и к «палисадам» Фогта [29].
Каждая лимбальная артериола отдает капилляры формирующих сеть сосудов, расположенных в 4 ряда. Эти сосуды не пропускают флю-оресцеин, в отличие от сосудов бульбарной и тарзальной конъюнктивы. Наличие барьера связано с тем, что капилляры в области лимба обладают более толстым эндотелием и менее выраженной «пористостью» стенки [112].Именно этим можно объяснить различия в степени гиперемии при воспалительных состояниях глаза.
Конъюнктива хрящевой пластинки века и свод конъюнктивы кровоснабжаются сосудистыми дугами век. Перилимбальная конъюнктива и эписклера кровоснабжаются сосудами глубокого ресничного артериального круга посредством перфорирующих артерий склеры и передних ресничных артерий.
Столь обильное кровоснабжение век предполагает возможность развития различного типа заболеваний, характеризующихся поражением именно кровеносных сосудов или нарушением в них кровотока. Наиболее часто обнаруживаются доброкачественные опухоли — капиллярная и кавернозная гемангиома.
Венозная система(рис. 2.3.37, 2.3.39). Венозная кровь оттекает от век в поверхностные и глубокие вены лица. Лицевые вены образуются путем слияния лобной и надглазничной вен. Лицевая вена (v. facialis) примерно повторяет путь лицевой артерии, но лежит несколько кнаружи. Вблизи внутренней связки лицевая вена называется угловой (и. angularis). Часто она видна через кожу, отступя от связки на 6—8 мм. Угловая вена в верхнемедиальной части глазницы образует глубокие анастомозы с верхней глазной веной посредством надглазничной вены.
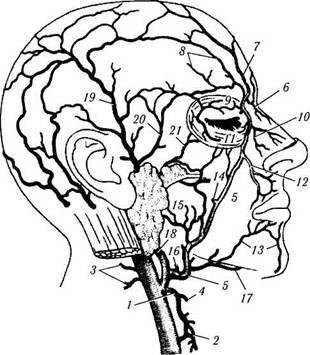
Рис. 2.3.39. Поверхностные вены головы:
/ — верхняя щитовидная вена; 2— средние щитовидные вены; 3 — грудино-ключично-сосцевидная вена; 4 — верхняя гортанная вена; 5 — лицевая вена; в — угловая вена; 7 — надблоковые вены; 8— надглазничная вена; 9—вены верхнего века; 10— наружные носовые вены; // — вены нижнего века; 12— верхняя губная вена; 13— нижние губные вены; 14 — глубокая вена лица; 15 — вены околоушной железы; 16 — наружная небная вена; 17 — подбородочная вена; 18 — задненижнечелюстная вена; 19 — поверхностные височные вены; 20 — средняя височная вена; 21 — поперечная вена лица
Глава 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГЛАЗА
Надглазничная вена распространяется горизонтально под круговой мышцей века и соединяется с лобной веной. В области уха надглазничная вена формирует глубокое преаурику-лярное сплетение, расположенное латеральней наружной связки века. В дальнейшем оно распространяется кзади в виде поверхностной височной вены.
Наличие анастомозов между безклапанны-ми венами глазницы и лица является причиной распространения на глазницу патологических процессов воспалительного характера. Особенно опасна септическая инфекция, распространяющаяся на структуры пещеристой пазухи (тромбоз) через угловую, надглазничную вены.
Второй системой сосудистых анастомозов является система, обнаруживаемая между лицевой веной и крыловидным венозным сплетением (plexus pterygoideus). Соединение обеспечивается глубокими лицевыми венами (рис. 2.3.40). Крыловидное сплетение напрямую соединяется с пещеристой пазухой и отдает ветви через нижнюю глазничную щель подглазничной вене.
Отмечается наличие особенностей венозного дренирования конъюнктивы век, конъюнкти-вального свода и бульбарной конъюнктивы.
Вены конъюнктивы распространяются параллельно артериям и превосходят их по коли-
честву. Пальпебральные вены дренируют тар-зальную конъюнктиву, свод и заднюю часть бульбарной конъюнктивы.
В верхнем веке между сухожилиями левато-ра располагается венозное сплетение, в которое впадают вены леватора верхнего века и верхней прямой мышцы глаза.
Сразу позади лимбальной дуги и впереди эписклерального артериального круга находится перилимбальный венозный круг. Состоит он из 1—3 параллельно лежащих и сообщающихся между собой сосудов. Эта сеть собирает кровь от структур глаза, расположенных в области лимба, периферии роговой оболочки и передних вен конъюнктивы. Затем венозная кровь поступает в радиальные эписклеральные коллекторные вены, а затем в вены прямых наружных мышц глаза. Они также получают кровь от эписклеральных вен и от вен, дренирующих глубокие структуры глаза.
Наружные (латеральные) вены века соединяются с группой ветвей слезной вены. Вены слезного мешка и носо-слезного протока поступают в нижнее венозное сплетение, вены слезного мешка, также стекающие в нижний ствол верхней глазной вены.
Лимфатическая система.Различают претар-зальное и посттарзальное сплетения лимфатических сосудов. Претарзальная (поверхностная)
 Рис. 2.3.40. Связь вен глазницы с венозной системой полости черепа и лица:
Рис. 2.3.40. Связь вен глазницы с венозной системой полости черепа и лица:
/ — верхняя щитовидная вена; 2— лицевая вена; 3— угловая
вена; 4— надблоковая вена; 5 — глубокая вена лица; 6 — на
ружная небная вена; 7 — задненижнечелюстная вена; 8 — верх- Рис. 2.3.41. Лимфатическое дренирование век:
нечелюстные вены; 9 — крыловидное сплетение; 10— средние
менингиальные вены; //—глубокие височные вены; 12— перед- / — щечные узлы; 2—верхнечелюстные узлы; 3— подчелюст-
ние ушные вены; 13 — вены околоушной железы; 14 — сустав- ные узлы; 4 — поверхностные (передние яремные) шейные узлы;
ные вены; /5 — шилососцевидная вена; 16 — вена крыловидного 5 — сосцевидные узлы; 6 — нижнеушные узлы; 7— предушные
канала узлы; 8 — глубокие околоушные узлы
Брови и веки
 система дренирует кожу и подкожную клетчатку, а также круговую мышцу глаза.
система дренирует кожу и подкожную клетчатку, а также круговую мышцу глаза.
Посттарзальное (глубокое) сплетение дренирует хрящ века, структуры, расположенные выше и ниже хряща, конъюнктиву и слезные железы. Обе системы связаны между собой при помощи лимфатических сосудов, проходящих через хрящ.
Отток лимфы из описанных сплетений происходит в две системы лимфатических сосудов века — медиальную и латеральную. Медиальная группа лимфатических сосудов дренирует медиальную часть века, слезный мешок. Лимфа при этом отводится в поднижнечелюстные лимфатические узлы (п. lymphatici submandibularis).
Поверхностно расположенная латеральная группа лимфатических сосудов дренирует наружную часть века и отводит лимфу в околоушные лимфатические узлы, лежащие спереди уха (п. parotidei) (рис. 2.3.41). В то же время глубоко расположенные латеральные сосуды дренируют конъюнктиву верхнего века, слезную железу и наружную треть нижнего века. Впадают они в глубокие околоушные лимфоузлы. Слезно-носовой канал дренируется лимфатическими сосудами носа.
Нервы век
Веки иннервируются лицевым (п. facialis), глазодвигательным (п. oculomotorius), а также ветвями тройничного нерва — глазной (п. oph-thalmicus), верхнечелюстной (п. maxilaris), которые, в свою очередь, являются ответвлениями тройничного нерва [175] (рис. 2.3.37, 2.3.42—2.3.44). Обнаруживаются также симпатические нервы, исходящие из верхнего шейного ганглия.
Лицевой нерв (VII) покидает мост и проникает в височную кость. Затем он проходит по внутренней стенке барабанной полости вместе с сенсорным и слуховым нервами. Миновав барабанную полость, он выходит из черепа через шилососцевидное отверстие (foramen stylomas-toideum), расположенное позади шиловидного отростка (processus styloideus). Лицевой нерв направляется к околоушной железе, где и разделяется на конечные ветви (рис. 2.3.42).
После выхода из шилососцевидного отверстия от лицевого нерва отделяются следующие ветви — задний ушной нерв (п. auricularis posterior), ветвь двубрюшной мышцы (ramus digastricus). После отхождения указанных ветвей лицевой нерв направляется вперед и несколько вниз. Затем он проходит одиночным стволом через паренхиму околоушной железы и на уровне середины ушной мочки делится на верхнюю и нижнюю ветви. Первая направляется в височную область, а вторая идет к углу нижней челюсти.
Обе ветви, находясь в околоушной железе, отдают анастомозирующие ответвления, в ре-
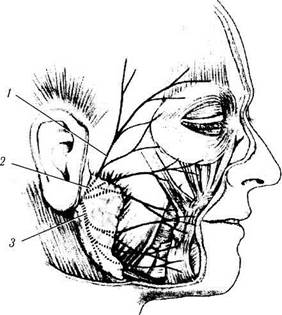
Рис. 2.3.42. Поверхностное разветвление лицевого нерва:
/ — височная ветвь; 2 — скуловая ветвь; 3 — шейно-лицевая ветвь с тремя отделяющимися ветвями — щечной, нижнечелюстной и шейной
зультате чего образуется сплетение околоушной железы (plexus parotideus). От этого сплетения ветви лицевого нерва подходят к мимическим мышцам. Среди них различают:
1. Височные ветви (г. temporalis), иннерви-
рующие в области век лобную мышцу, кру
говую мышцу глаза, мышцу, сморщивающую
бровь.
2. Скуловые ветви (г. zigomatici), также
участвующие в иннервации круговой мышцы
глаза.
3. Щечные ветви (г. buccales).
4. Краевая ветвь нижней челюсти (г. margi-
nalis mandibularis).
5. Шейная ветвь (г. colli). Перечисленные
ветви широко анастомозируют с чувствитель
ными ветвями тройничного нерва.
Таким образом, круговая мышца иннерви-руется височной, скуловой и щечными ветвями лицевого нерва.
Леватор верхнего века иннервирует верхняя ветвь глазодвигательного нерва (п. oculomotorius). «Опускатель» нижнего века иннервирует-ся нижней ветвью глазодвигательного нерва.
Чувствительные нервы являются ветвями тройничного нерва и распространяются следующим образом. Две чувствительные ветви тройничного нерва (п. ophthalmicus и п. maxilaris) проходят через глазницу и направляются к лицу. Расположение нервных кожных ветвей нерва и топографические особенности распределения их в коже приведены на рис. 2.3.43 и 2.3.44. Необходимо обратить внимание на
Глава 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГААЗА

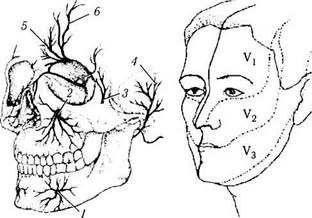
Рис. 2.3.43. Чувствительная иннервация лица:
/ — подбородочный нерв; 2— подглазничный нерв (V2); 3 —
скуло-лицевой нерв (V2); 4— ушно-височный нерв (V3): 5 — над-
блоковый нерв (V,); 6 — надглазничный нерв (V,)
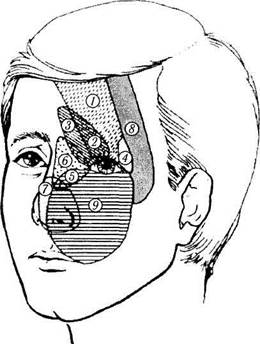
Рис. 2.3.44. Особенности чувствительной иннервации
век:
глазной нерв (V,) (/ — лобный; 2— надглазничный; 3—над-
блоковый; 4 — слезный; 5 — носоресничный; 6 — подблоковый;
7 — носовой); верхнечелюстной нерв (V2) (8 — скуловой;
9 — подглазничный)
перекрытие полей иннервации в носо-глазнич-ной области и в области наружной связки. Подглазничные разветвления этих нервов будут рассмотрены при описании глазницы.
Симпатические нервы иннервируют верхнюю и нижнюю гладкие мышцы хрящевой пластинки. Предполагают, что симпатические нервы проникают к веку по ходу глазодвигательного нерва, ветви глазничной артерии, а также вдоль ветвей тройничного нерва [44].
2.4. СЛЕЗНАЯ ЖЕЛЕЗА И СЛЕЗО-ОТВОДЯЩАЯ СИСТЕМА
2.4.1. Слезная железа
Слезная железа (gl. lacrimalis) выполняет ряд важных функций, обеспечивающих поддержание нормальной функции роговицы. Одной из них является участие секрета железы в формировании слезной пленки, покрывающей переднюю поверхность роговой оболочки [5].
Слезная пленка состоит из трех слоев. Это наружный, или поверхностный, «масляный слой» (секрет мейбомиевых желез и желез Цейса), средний «водянистый слой» и слой, прилежащий к роговице, состоящий из мукоид-ных веществ (секрет бокаловидных клеток и эпителиоцитов конъюнктивы). Средний «водянистый слой» является самым толстым. Сек-третируется он главной железой и добавочными слезными железами.
В водянистом компоненте слезной пленки содержится лизоцим (антибактериальный фермент, расщепляющий белок), IgA (иммуноглобулин) и бета-лизин (нелизосомный бактерицидный белок) [73]. Основной функцией этих веществ является предохранение органа зрения от микроорганизмов.
Слезная железа лежит в ямке слезной железы (fossa glandulae lacrimalis), расположенной с наружной стороны верхней части глазницы (рис. 2.4.1, 2.4.2).
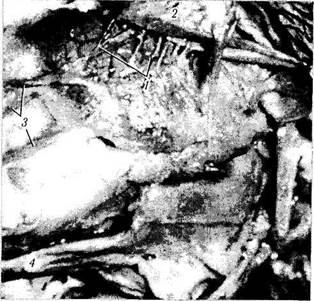
Рис. 2.4.1. Слезная железа и ее отношение к окружающим структурам (макропрепарат) (по Reeh, I98I):
1 — фиброзные тяжи (связка Соммеринга), распространяющиеся между слезной железой и надкостницей (2); 3—«задняя связка» слезной железы, сопровождающая вену и нерв; 4 — леватор верхнего века
Слезная железа и слезоотводящая система

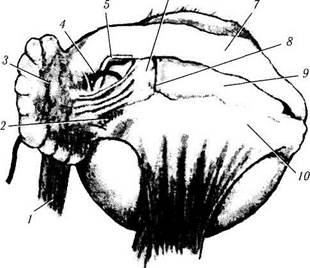
Рис. 2.4.2. Взаимоотношение глазничной и пальпебральной частей слезной железы:
/ — наружная прямая мышца глаза; 2 — мышца Мюллера; 3 — глазничная часть слезной железы; 4 — слезная артерия; 5 — слезный нерв: 6—пальпебральная часть слезной железы; 7 — пре-апоневротическая жировая клетчатка; 8 — отрезанный край апоневроза леватора верхнего века; 9 — апоневроз леватора верхнего века; 10 — связка Витнелла. Глазничная часть железы несколько отодвинута, в результате чего видны протоки и пальпебральная часть железы. Протоки глазничной части слезной железы проходят через паренхиму пальпебральной части или приращены к ее капсуле
Латеральный «рог» апоневроза леватора верхнего века разделяет слезную железу на большую (глазничную) долю, расположенную сверху, и меньшую (пальпебральную), лежащую снизу. Это разделение на две части неполное, поскольку сзади между обеими дольками сохраняется паренхима железы в виде мостика.
Форма верхней (глазничной) части слезной железы адаптирована к пространству, в котором она расположена, т. е. между стенкой глазницы и глазным яблоком. Размер ее составляет приблизительно 20x12x5 мм, а вес — 0,78 г.
Спереди железа ограничена стенкой глазницы и преапоневротической жировой подушкой. Сзади к железе прилежит жировая клетчатка. С медиальной стороны к железе прилежит межмышечная мембрана. Простирается она между верхней и наружной прямыми мышцами глаза. С латеральной стороны к железе прилежит костная ткань.
Поддерживается слезная железа четырьмя «связками». Сверху и снаружи она прикрепляется при помощи волокнистых тяжей, называемых связками Соммеринга (Sommering) (рис. 2.4.1). Сзади от нее отходит два или три тяжа волокнистой ткани, распространяющейся от наружных мышц глаза. В состав этой волнистой ткани входят слезный нерв и сосуды, идущие к железе. С медиальной стороны к железе подходит широкая «связка», являющаяся час-
тью верхней поперечной связки. Несколько ниже ее проходит ткань, несущая кровеносные сосуды и протоки в направлении ворот (hilus) железы. Снизу железы проходит связка Шваль-бе, прикрепляющаяся к наружному глазничному бугорку. Связка Швальбе также спаяна с наружным «рогом» апоневроза леватора верхнего века [5, 195]. Эти две структуры формируют фасциальное отверстие (слезное отверстие). Именно через это отверстие из ворот слезной железы выходят протоки вместе с кровеносными, лимфатическими сосудами и нервами. Протоки направляются кзади на небольшом протяжении в постапоневротическом пространстве и затем прободают заднюю пластинку леватора верхнего века и конъюнктиву и открываются в конъюнктивальный мешок на 5 мм выше наружного края верхней хрящевой пластинки.
Нижняя (пальпебральная) часть слезной железы лежит под апоневрозом леватора верхнего века в субапоневротическом пространстве Джонса. Состоит она из 25—40 не связанных между собой соединительной тканью долек, протоки которых открываются в проток главной железы. Иногда железистые дольки пальпебральной части слезной железы соединены с главной железой.
От конъюнктивы пальпебральная часть слезной железы отделена только с внутренней стороны. Эту часть слезной железы и ее протоки можно увидеть через конъюнктиву после того, как вывернуто верхнее веко [28].
Выводных протоков слезной железы приблизительно двенадцать. От двух до пяти протоков исходят из верхней (главной) доли железы и 6—8 из нижней (пальпебральной) доли. Большинство протоков открываются в верхневисочную часть свода конъюнктивы. Однако один или два протока могут открываться в конъюнктивальный мешок около наружного угла глазной щели или даже ниже него [65]. Поскольку протоки, исходящие из верхней доли слезной железы, проходят через нижнюю долю железы, удаление нижней доли (дакрио-аденэктомия) приводит к нарушению отведения слезы [218].
Микроскопическая анатомия.Слезная железа относится к альвеолярно-трубчатым железам. По строению она напоминает околоушную железу.
Светооптически определяется, что слезная железа складывается из многочисленных долек, разделенных волокнистыми прослойками, содержащими многочисленные кровеносные сосуды. Каждая долька состоит из ацинусов. Ацинусы отделяются друг от друга нежными прослойками соединительной ткани, называемой внутри-дольковой соединительной тканью, которая содержит узкие протоки железы (внутридолько-вые протоки). В последующем просвет протоков расширяется, но уже в междольковой соединительной ткани. При этом они называются вне-
Глава 2. ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГААЗА
 дольковыми протоками. Последние, сливаясь, образуют главные выводные протоки [115].
дольковыми протоками. Последние, сливаясь, образуют главные выводные протоки [115].
Ацинарные дольки состоят из центральной полости и эпителиальной стенки. Эпителиальные клетки цилиндрической формы и с базаль-ной стороны окружены прерывающимся слоем миоэпителиальных клеток [68, 141] (рис. 2.4.3).
Как правило, секреторная клетка обладает базально расположенным ядром с одним или двумя ядрышками. Цитоплазма секреторного эпителиоцита содержит нежную эндоплазма-тическую сеть, комплекс Гольджи и многочисленные секреторные гранулы [68] (рис. 2.4.4, 2.4.5). Цитоплазма также содержит умеренное количество митохондрий, сегменты грубой эн-доплазматической сети, свободные рибосомы, капельки липидов [133]. Определяются и то-нофиламенты. Цитоплазма секреторных эпите-лиоцитов отличается высокой электронноплот-ностью [263].
Секреторные гранулы имеют овальную форму и окружены мембраной (рис. 2.4.5). Они
различны по плотности и размеру [68]. Число этих гранул в цитоплазме секреторных клеток меняется от клетки к клетке. Некоторые клетки имеют большое количество гранул, почти заполняющих цитоплазму от апикальной до ба-зальной части; другие содержат относительно маленькое число гранул, в основном в апикальной части.
Диаметр секреторных гранул колеблется от 0,7 до 3,0 мкм. По периферии клетки гранулы большего размера, чем лежащие в центре. Предполагают, что изменение размера гранул в зависимости от их локализации в клетке характеризует различные стадии их созревания [5, 9, 68, 111, 178, 213, 263].
Хотя слезная железа относится к серозным, гистохимически показано, что часть секреторных гранул окрашивается положительно при выявлении гликозаминогликанов. Наличие гликозаминогликанов позволяет предположить, что слезная железа является модифицированной слизистой железой.
|
| WJ |
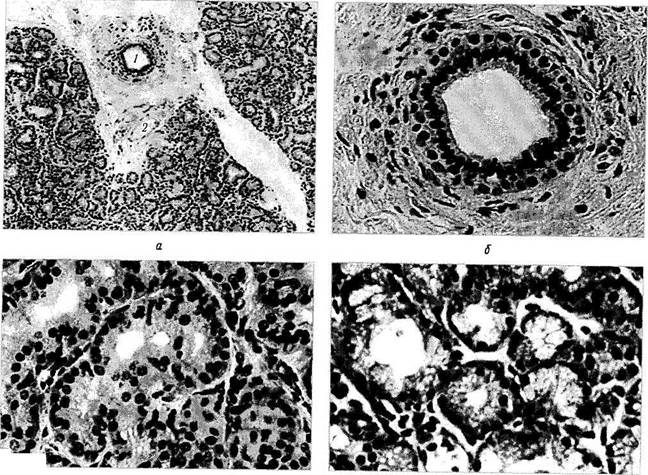
Рис. 2.4.3. Микроскопическое строение слезной железы:
но7ныйТог«п?!>Гй« Р ВД УЧаСТ°К междольковой соединительной ткани, содержащей выводной проток (/) и крове-
носный сосуд (2), б-большее увеличение предыдущего рисунка. Выводной проток выстлан двухслойным эпителием- в г - с"рое-ние альвеол. Железистый эпителии в состоянии «покоя» (в) и интенсивной секреции (г). При интенсивной секреции клетки содержат многочисленные пузырьки секрета, в результате чего клетки обладают пенистой цитоплазмой
Слезная жс\сза и еле ихчпводящая система
1 13

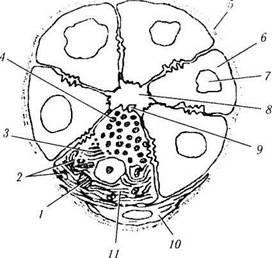
Рис. 2.4.4. Схема строения ацинуса слезной железы:
/ — капли липидов: 2 — митохондрии; 3 — аппарат Гольджи; 4 — секреторные гранулы; 5 — базальная мембрана; 6 — аци-нарная клетка; 7 — ядро; 8—просвет; 9 — микроворсинки; 10 — миоэпителиальная клетка: // — шероховатый эндоплазма-тический ретикулум
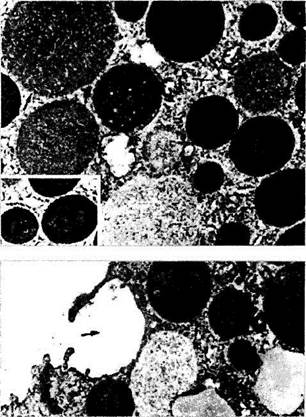
Рис. 2.4.5. Ультраструктурные особенности внутри-цитоплазматических гранул железистых клеток слезной железы:
Отмечается различная электронноплотность секреторных гранул. Часть гранул окружена мембраной. На нижней электронно-грамме видно высвобождение гранул в просвет ацинуса
Каким образом секреторные гранулы проникают в просвет ацинуса, до сих пор окончательно не установлено. Предполагают, что они выделяются путем экзоцитоза, подобно секрету ацинарных клеток поджелудочной и околоушной желез [178, 183, 200]. При этом мембрана, окружающая гранулы, сливается с мембраной апикальной поверхности клетки, а затем зернистое содержимое попадает в просвет ацинуса.
Апикальная поверхность секреторных клеток покрыта многочисленными микроворсинками. Соседние секреторные клетки соединяются при помощи межклеточных контактов (зона замыкания). Снаружи секреторные клетки окружены миоэпителиальными клетками, входящими в непосредственный контакт с базальной мембраной и прикрепляясь к ней при помощи структур, напоминающих десмосомы [178]. Сокращение миоэпителиальных клеток способствует выведению секрета.
Цитоплазма миоэпителиальных клеток насыщена миофиламентами, состоящими из пучков актиновых фибрилл. Вне миофибрилл в цитоплазме обнаруживаются митохондрии, свободные рибосомы и цистерны шероховатой эндо-плазматической сети. Наружную поверхность ацинусов окружает многослойная базальная мембрана, отделяя секреторные клетки от внут-ридольковой соединительной ткани.
Железистые дольки разделены волокнистой тканью. Внутридольковая соединительная ткань содержит немиелинизированные нервные волокна, фибробласты, многочисленные плазматические клетки и лимфоциты [213, 252]. Выявляются также фенестрированные и нефенестриро-ванные капиллярные сосуды.
Вокруг ацинусов, особенно между немиели-низированными нервными волокнами в интра-лобулярной соединительной ткани, гистохими-чески и ультраструктурно можно выявить до-стоточно высокую активность ацетилхолинэсте-разы (парасимпатическая иннервация) [252].
Большинство аксонов наполнены агрануляр-ными (холинергическими) пузырьками, а в некоторых содержатся зернистые пузырьки (адре-нергические) [252].
Протоки слезной железы представляют собой разветвляющиеся трубчатые структуры. Различают три отдела протоковой системы:
1) внутридольковые протоки;
2) междольковые протоки;
3) главные выводные протоки.
Стенка всех отделов протоков состоит из псевдомногослойного эпителия, который обычно состоит из 2—4 слоев клеток (рис. 2.4.3). Подобно секреторным клеткам, поверхность протоковых эпителиоцитов обладает микроворсинками. Соединяются между собой клетки при помощи межклеточных контактов (зона замыкания; поясок сцепления, десмосомы). Наружная поверхность базальных клеток волнистая и лежит на базальной мембране, прикреплясь к ней
[ 14
Дата добавления: 2016-02-04; просмотров: 1461;
