Транстемпоральная порция лицевого нерва
Внутренний слуховой проход
Двигательная порция ЛН и n.intermedius вступают во ВСП вместе с акустическим нервом. Акустический нерв вступает во ВСП ниже, в то время как ЛН располагается выше вдоль крыши ВСП (см. рис. 8 и 9).
Взаимоотношения между ЛН, акустическим и вестибулярным нервами показаны на рис. 10. Понимание этих тонких анатомических деталей взаимоотношения нерва необходимо при выполнении ретролабиринтной нейрэктомии.
| Интракраниальный сегмент ЛН от ствола головного мозга до дна ВСП покрыт только тонким слоем глии, что делает его очень уязвимым для любых хирургических манипуляций, но достаточно резистентным к медленным процессам компрессии и растяжения. Таким образом, ЛН в этой области может стать достаточно удлиненным и растянутым медленно растущей шванномой VIII-го нерва, но без грубого нарушения функции ЛН. | 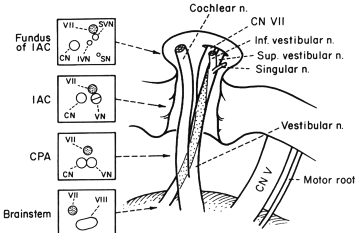
|
| Рисунок 10 Анатомические взаимоотношения лицевого, акустического и вестибулярного нервов на уровне дна ВСП (IAC), самом ВСП(IAC), в ММУ(CPA) и выхода из мозга. Левая сторона. |
Такая патология может сопровождаться редукцией ответа на вызванной ЭМГ и снижением слезовыделения, вкуса и слюноотделения благодаря сдавливанию n.intermedius.
На дне ВСП поперечный косой гребень, называемый crista falciformis, делит слуховой проход на верхний и нижний этажи. ЛН пересекает верхушку этого гребня и отделяется от верхнего вестибулярного нерва вертикальным костным гребешком, названным перегородкой Билла (Bill`s bar) доктором William House. С этой точки ЛН вступает в фаллопиев канал.
Следует отметить, что соединение мягкой мозговой оболочки с твердой мозговой оболочкой (arachnoid pia mater-dura mater junction) в основном располагается на дне ВСП, но может встречаться у новорожденных во внутреннем отверстии ВСП и даже самом фаллопиевом канале до ganglion geniculatum. Это имеет клиническое значение в случаях такой дистальной локализации, т.к. при R-контрастном исследовании может приводить к неполному заполнению ВСП контрастом. Кроме того, когда эта мозговая оболочка распространяется в фаллопиев канал, ликвор может омывать ЛН дистальнее вплоть до ganglion geniculatum, «пропуская» вирусный воспалительный процесс через ликвор с вовлечением ganglion geniculatum или ЛН.
Фаллопиев канал

| Ход ЛН в фаллопиевом канале уникален. Ни один другой нерв в организме не проходит в таком длинном костном канале. В интратемпоральной порции ход его напоминает букву «Z» и длина его здесь составляет 28-30 мм (см. рис. 11). Рисунок 11 Лицевой нерв на своем протяжении от выхода из мозга до шилососцевидного отверстия 5 раз меняет свое направление, приобретая при этом форму буквы «Z». Указаны протяженности различных сегментов ЛН. Правая сторона. |
Лабиринтный сегмент.
Лабиринтный сегмент ЛН лежит под средней черепной ямкой и является наиболее коротким (3-5мм.) и тонким из сегментов ЛН в фаллопиевом канале. Он проходит от дна ВСП до дистальной порции ganglion geniculatum. Наиболее узкой частью фаллопиевого канала является вход в него, где его диаметр в среднем составляет 0,68мм. ЛН занимает 83% пространства в канале в этом сегменте по сравнению с 73% - в канале в тимпанальной порции и 64% - в мастоидальном отделе.
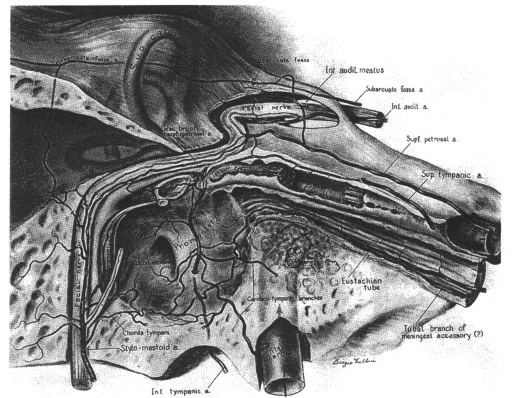
Волокна ЛН расположены свободно, без эпиневрального покрытия и физиологически сдавлены в фаллопиевом канале в латеральном направлении ВСП. ЛН уязвим в этой области из-за очень узкого хода, а также из-за уникального кровоснабжения его в этом месте. Здесь нет анастомозирующих артериальных аркад ( см. рис.12).
|
| Рисунок 12 Кровоснабжение ЛН в фаллопиевом канале. |
Термин «лабиринтный сегмент» возник благодаря тому, что эта порция ЛН лежит кпереди и медиально от ампулярных концов горизонтального и переднего полукружных каналов. ЛН, таким образом, граничит с передней частью преддверия. Кпереди от него находится основной завиток улитки.
Эти анатомические взаимоотношения ЛН с базальным завитком улитки являются критическими при нейрохирургическом доступе через среднюю черепную ямку. По Redleaf и Blough, расстояние между лабиринтным сегментом ЛН и основным завитком улитки составляет менее 0,5мм. Поэтому необходима крайняя осторожность при оперировании в этой области (минимальный диаметр алмазного бора составляет 0,6мм.)
Следует указать на структуры, рекомендованные William House в качестве опознавательных пунктов, в частности n.petrosus major. Позже U.Fisch популяризировал методику идентификации верхнего полукружного канала через eminencia arcuata.
В этом сегменте ЛН и n.intermedius покрыты dura mater и периостом во ВСП, и далее эта оболочка продолжается до конечных ветвей на лице и шее.
Лабиринтный сегмент включает ganglion geniculatum, от которого отходит первая ветвь ЛН, n.petrosus major, несущий секреторные волокна к слезной железе. Следующая ветвь, отходящая от ganglion geniculatum, n.petrosus externum, она непостоянна, несет симпатические волокна к a.meningea media. Третья ветвь – lesser petrosal nerve – соединяется с ветвями plexus tympanicus (от IX нерва). Этот нерв несет секреторные волокна к gl.paroticum. Вклад этого нерва к n.intermedius представляет альтернативный путь для парасимпатической иннервации gl.paroticum. Этим можно объяснить, почему в некоторых случаях разрыв n.Jacobsoni оказывает слабый эффект на слюноотделение в gl.parotis.
Ganglion geniculatum.
Ganglion geniculatum определяют как место внезапного резкого изменения направления, принимаемого ЛН в височной кости. Во время хирургической декомпрессии он выглядит розовым вследствие богатого внутреннего кровоснабжения по сравнению с другими бледными порциями нерва.
Он обычно покрыт толстым слоем кости, но иногда может быть покрыт тонкой пластинкой. В определенных случаях (в 15% височных костей) даже эта тонкая пластинка может отсутствовать, или нерв прилежит непосредственно к dura mater. Это наблюдается наиболее часто у новорожденных и делает ЛН очень уязвимым к хирургической травме, в том числе при подходе через среднюю черепную ямку, особенно у детей. Более того, кость tegmen tympany и пластинка средней черепной ямки этой области могут быть очень тонкими.
По опыту Mark May, эта область наиболее часто повреждается при травмах, сдавливаясь тонкими костными фрагментами. Изменение направления, принимаемое ЛН в области колена – другая причина, почему эта область – наиболее частое место повреждения при значительном натяжении нерва вдоль его оси в тимпанальном сегменте. Это может иметь место при продольных переломах пирамиды височной кости.
Факт того, что арахноидальная мягкая мозговая оболочка простирается до ganglion geniculatum (как проявление эмбрионального развития этой порции нерва), может объяснить, почему эта область – наиболее частое место локализации первичных холестеатом, сосудистых мальформаций, менингиом и шванном.
Тимпанальный (горизонтальный) сегмент
От ganglion geniculatum ЛН резко разворачивается назад, формируя колено, и входит в тимпанальную (горизонтальную) порцию фаллопиевого канала. Проксимальный конец тимпанальной порции располагается сразу позади processus cochleariformis и сухожилия m.tensor tympany.
Processus cochleariformis – очень полезный опознавательный пункт для обнаружения ЛН в случаях, когда другие структуры покрыты грануляционной тканью или холестеатомой, а также в случаях травмы.
Исследования Fisch и Yanagihara показали, что существует 2 наиболее узких места ЛН у взрослых (горлышко бутылки – «bottlenecks»): одно – это проксимальный отдел лабиринтной порции и другой – средний отдел тимпанальной порции. Так, узость лабиринтного сегмента может явиться предпосылкой для компрессии ЛН при параличе Белла или травме, а сдавливание в среднетимпанальном сегменте также может привести к повреждению ЛН.
Дистальный конец тимпанального сегмента ЛН лежит сразу над пирамидальным отростком, из которого выходит m.stapedius.
Полная длина тимпанального сегмента составляет 8-11 мм. В начале тимпанального сегмента фаллопиев канал формирует выпуклость между костным горизонтальным полукружным каналом и нишей овального окна. Тимпанальная стенка этой части фаллопиевого канала тонка и часто фрагментирована. Здесь часто встречаются дегисценции, обеспечивающие контакт между нервом и мукопериостом барабанной полости. У некоторых пациентов непокрытый ЛН может пролабировать в нишу круглого окна, частично или полностью закрывая подножную пластинку стремени и, таким образом, нерв может быть травмирован при операциях на стремени.
Хирург должен предвидеть аномалии ЛН в его тимпанальном сегменте, когда он обнаруживает врожденные деформации наковальни и стремечка.
Дистальный участок тимпанального сегмента ЛН расположен между задней костной стенкой слухового прохода и горизонтальным полукружным каналом, несколько ниже короткого отростка наковальни. Это несколько дистальнее пирамидального отростка, где фаллопиев канал делает еще один поворот, формируя второе колено – область, где ЛН также наиболее уязвим во время мастоидальной хирургии.
Дистальный участок тимпанального сегмента открывается хирургом через мастоидальный доступ при открытии лицевого кармана. В этой точке ЛН лежит латеральнее и дистальнее пирамидального отростка. Хирург может столкнуться с кровотечением, если кость тонка и оболочки обнажены во 2-м колене. Это кровотечение является полезным предупреждением того, что оболочки ЛН открыты. Такой же признак появляется в дистальном вертикальном сегменте на уровне шилососцевидного отверстия.
В случае хронической инфекции следует быть крайне осторожным, чтобы не столкнуться с патологической деструкцией кости в этой области, прикрытой грануляционной тканью. Наилучший способ избежать этого – идентифицировать нерв проксимальнее и дистальнее этой области.
В случаях переломов височной кости, проходящих через тимпанальный сегмент ЛН, он может быть сдавлен медиально смещенной наковальней. Другое наиболее частое место повреждения ЛН – это область его 2-го колена, в пирамидальном сегменте, т.к. обломки проходят через задний участок наружного слухового прохода.
Мастоидальный (вертикальный) сегмент
Второе колено, которое обозначает начало мастоидального сегмента, расположено несколько кзади и латеральнее от пирамидального отростка.
Этот изгиб нерва формирует пирамидальный сегмент. Нерв проходит далее вертикально вниз по передней стенке сосцевидного отростка к шилососцевидному отверстию. Мастоидальный сегмент – наиболее длинная часть его интратемпоральной порции. Расстояние между вторым коленом и шилососцевидным отверстием составляет в среднем 10-14 мм. (см. рис.11).
Этот сегмент ЛН имеет 3 ветви:
- Нерв m.stapedius
- Chorda tympany
- Нерв от аурикулярной ветви n.vagi.
Проксимальная часть мастоидального сегмента начинается от proc.pyramidalis.
Нерв m.stapedius расположен в глубине ЛН. При операциях на стремени или при декомпрессии ЛН следует соблюдать осторожность, т.к. грубые манипуляции с ветвью m.stapedius могут вызвать повреждение ЛН.
Нерв от аурикулярной ветви n.vagi начинается от for.jugulare, вступает в фаллопиев канал и присоединяется к ЛН несколько дистальнее точки, где начинается нерв m.stapedius. Волокна, воспринимающие болевую чувствительность с задней стенки наружного слухового прохода, возможно, начинаются от этого нерва, а также от ch.tympany. При манипуляциях на ЛН под местной анестезией в области задней стенки может наблюдаться выраженная боль.
Сhorda tympany – терминальная ветвь n.intermedius и обычно она отходит от дистальной трети мастоидального сегмента. Она проходит сзади наперед под молоточком и над наковальней. Ch.tympany пересекает барабанную полость и выходит из височной кости через fissura petrotympanica (canal of Hugier), после чего вступает в n.lingualis. Ch.tympani содержит секреторные волокна к подчелюстной и подъязычной слюнным железам. Она также несет специальные волокна вкусовой чувствительности от передних 2/3 языка и чувствительные волокна от задней стенки наружного слухового прохода: боль, температурную и тактильную чувствительность (более подробно о функции cy.tympany см. ниже).
Существует множество анатомических ориентиров, помогающих в идентификации мастоидального сегмента. ЛН обычно может быть обнаружен несколько глубже уровня короткого отростка наковальни, на линии между последним и передней поверхностью щели двубрюшной мышцы. ЛН будет располагаться кзади от ch.tympany и несколько латеральнее ампулярного конца заднего полукружного канала. Скелетонизация заднего полукружного канала помогает избежать его фенестрации.
Тимпаномастоидальный шов – еще один полезный опознавательный пункт, т.к. он лежит немного кпереди от ЛН и близко к ходу ch.tympany. Ch.tympany и ЛН расположены глубже этого шва. ЛН находится кпереди от sinus sigmoideus и покидает височную кость несколько кпереди и латеральнее sinus sigmoideus в точке, где щель двубрюшной мышцы (digastric ridge) огибает шилососцевидное отверстие.
Шилососцевидное отверстие
Лицевой нерв покидает фаллопиев канал через шилососцевидное отверстие. У новорожденных и детей младше 2-х лет ЛН выходит из черепа несколько глубже подкожных тканей, покрывающих кожу. После 2-хлетнего возраста, когда формируются сосцевидный отросток и тимпанальное кольцо, ЛН принимает более глубокую позицию. У взрослых он может располагаться на глубине до 5 см. от уровня кожи. После 2-х лет ЛН оказывается защищенным барабанной костью, сосцевидным отростком, восходящей ветвью нижней челюсти и фасцией между околоушной железой и хрящом наружного слухового прохода.
О поверхностной локализации ЛН сразу по выходе из височной кости у маленьких детей (от рождения и примерно до 4-хлетнего возраста) следует помнить хирургу. Чтобы избежать непреднамеренного повреждения ЛН, заушный разрез должен производиться, как указано на рис.13 (у детей) и рис.14 (у взрослых). Хирург в целях защиты ЛН может далее контролировать свои действия, располагая палец в области между сосцевидным отростком и углом нижней челюсти.
| 
|
| Рисунок 13 Височная кость новорожденного | Рисунок 14 Височная кость взрослого человека |
На рис.13 показано место выхода ЛН из височной кости у новорожденного (по отношению к тимпанальному шву и сосцевидному отростку) и рекомендуемое место разреза, на рис.14 обозначено типичное место разреза у взрослых пациентов.
В области несколько дистальнее шилососцевидного отверстия располагаются ветви затылочной артерии и венозного сплетения, которое лежит латеральнее ЛН. Эти сосуды могут дать значительное кровотечение в процессе доступа к ЛН. Тщательный гемостаз может быть достигнут без повреждения ЛН при использовании биполярного коагулятора. Использование зажимов для контроля над кровотечением в этой области рискованно и может обернуться повреждением ЛН.
Оболочки лицевого нерва и его декомпрессия
Оболочки, которые окружают лицевой нерв, включают:
- периост,
- эпиневрий,
- периневрий.
Поражения ЛН, в том числе и при параличе Белла, могут быть результатом повышенного интраневрального давления, и хирургическая декомпрессия часто используется у пациентов с параличами Белла для снижения этого давления. Только ли оболочки или также и костный канал приводят к сдавливанию ЛН от отека? Если это только кость, то только костный канал должен быть открыт, но если это и оболочки, открытие только кости является недостаточным. Выше было большое внимание уделено анатомическим взаимоотношениям между костным каналом и самим ЛН, как только он входит в фаллопиев канал и проходит через лабиринтный сегмент. Fisch считает, что сужение («горлышко от бутылки» - bottleneck) проксимального конца фаллопиевого канала может быть местом компрессии ЛН в случаях острого воспаления, в том числе при параличе Белла и herpes zoster cephalicus.
Исследования по измерению разницы диаметра ЛН и фаллопиевого канала в лабиринтном, тимпанальном и мастоидальном сегментах были выполнены Dobozi в 1973 году и опубликованы Esslen. Наименьшая разница (0,17мм.) между диаметрами нерва и костного канала – в лабиринтном сегменте, разница в 0,41мм. составляет в тимпанальном сегменте, и 0,54мм. – в мастоидальном сегменте.
Отношение ЛН к оболочкам внутри костного канала – такой же большой лимитирующий фактор в развитии эндоневрального набухания, как и расстояние между нервом и костью.
На рис. 15 и 16 показано, что ЛН в фаллопиевом канале в лабиринтном сегменте «плавает» в цереброспинальной жидкости, со смещением dura и периоста, лежащих в костном канале.
| Нерв выглядит как свободно лежащий, формируя многоволоконный образец без периневрального покрытия. Эти соотношения в лабиринтном сегменте обеспечивают достаточное пространство для отека. Двигаясь далее дистально по фаллопиевому каналу к ganglion geniculatum и тимпанальному сегменту, пространство для ЛН становится более тесным с dura, эпиневрием и периневрием, которые полностью заполняют канал между нервом и костью. Не остается пространства для отека, даже несмотря на то, что канал в тимпанальной порции значительно шире. Секционные исследования ЛН в среднетимпанальной порции показали, что это – наиболее узкое пространство, и канал в этом месте заполнен сосудами, периостом и свободной соединительной тканью, которая формирует эпиневрий. В этом случае плотная соединительная ткань, окружающая нерв, сдавливает его в одиночный пучок. | 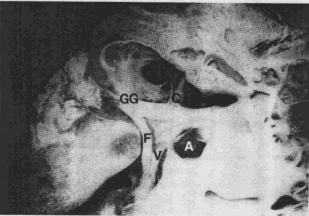
|
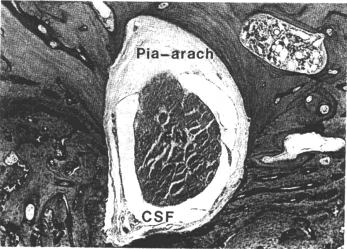
| Рисунок 15 Срез через правую височную кость, показывающий ЛН в его лабиринтном, коленчатом и тимпанальном сегментах. ЛН тесно прилежит к ампулярному концу горизонтального полукружного канала в его лабиринтном сегменте (C- pr.cochleariformis, F-ЛН, V-вестиб.нерв, A-ампула горизонтального и верхнего полукружного каналов, GG- gangl.geniculatum). | |
| |
| Рисунок 16 Срез на уровне лабиринтного сегмента ЛН(FN) в височной кости, демонстрирующий его свободное расположение в цереброспинальной жидкости (CSF) без периневрального покрытия. Между нервом и костным каналом остается пространство. |
Периневрий будет ограничивать набухание нерва в этой области, т.к. он лежит в более проксимальной порции тимпанального сегмента.
Анатомические взаимоотношения между ЛН и оболочками в мастоидальном сегменте соответствуют таковым в тимпанальной порции, хотя эпиневрий здесь значительно толще.
В принципе, увеличение интраневрального давления являющееся результатом воспалительного отека и ассоциирующегося с параличом Белла, должно быть устранено открытием периневрия. Действительно, Spencer et al. обнаружили, что эндоневральное содержимое выбухает при открытии периневрия, даже если ЛН выглядит нормальным. Однако размер грыжеподобного выпячивания, которое бывает при открытии периневрия в случаях острого паралича Белла, значительно больше, чем в здоровом ухе. Это особенно выражено при остром воспалении в случаях декомпрессии, произведенной в течение 10 дней.
Как было отмечено, поражение функции ЛН при параличе Белла возникает частично из-за повышенного интраневрального давления, возникающего вследствие вирусного иммунного воспалительного процесса. Если хирургическая декомпрессия эффективна, это давление в нерве не может быть снижено открытием только костного канала в лабиринтном сегменте. Кость фаллопиевого канала должна быть удалена и периневрий открыт на всем пути ЛН от меатального сегмента проксимальной лабиринтной порции (т.е. от внутреннего слухового прохода) до for.stylomastoideum.
Несмотря на логику этих рассуждений, мнения, открывать оболочки нерва при лечении паралича ЛН или нет, остаются противоречивыми.
Moldaver возражает против вскрытия оболочек нерва при параличе Белла. Он считает, что структурная организация периневрия делает его эффективным барьером для диффузии экзогенных белков, защищая нерв от инфекционных агентов. Открытие периневрия приводит к разрушению миелиновой оболочки волокон нерва, для которого он был барьером.
Spencer et al. показали, что открытие периневрия в нормальном нерве приводит к демиелинизации волокон, лежащих близко к хирургически открываемому эпи- и периневрию.
Случаями, когда открытие периневрия показано, являются:
- закрытые черепно-мозговые травмы;
- переломы височной кости;
- хирургическая ятрогенная травма.
На основании результатов клинических исследований можно сказать, что оболочки, включая периневрий, могут быть открыты без вреда для функции ЛН. Это не говорит о том, что волокна в области открываемых оболочек не повреждаются хирургом. Хотя показания для хирургической декомпрессии и вскрытию периневрия являются противоречивыми при лечении паралича Белла и herpes zoster, эта декомпрессия абсолютно необходима в диагностических целях при подозрении на травму или опухоль. Часто опухоли ЛН диагностируются только, когда вскрываются оболочки нерва с целью декомпрессии, и после вскрытия их обнаруживаются значительные разрушения ЛН глубже оболочек. Кроме того, если ЛН был поврежден (разорван), необходимо открывать оболочки его для определения протяженности повреждения для идентификации его проксимального и дистального концов для восстановления (шва).
Вскрытие оболочек нерва противопоказано при наличии гнойного воспаления в среднем ухе.
Кровоснабжение лицевого нерва
Корковое представительство двигательной области лица снабжается роландовой ветвью средней мозговой артерии. В мосту ядра ЛН и его двигательные аксоны получают кровь преимущественно от комбинации передней нижней мозжечковой артерии и короткой и длинной окружающих (circumferential) артерий.
Экстрамедуллярное кровоснабжение ЛН подробно изучено Nager. Оно имеет 3 основных источника (см. рис. 12):
1. передняя нижняя мозжечковая артерия (входит во внутренний слуховой проход в тесной связи с VII и VIII нервами);
2. пирамидная ветвь a.meningea media (идет вместе с n.petrosus major);
3. шилососцевидная ветвь a.auricularis posterior (входит в фаллопиев канал через шилососцевидное отверстие).
Несмотря на богатое кровоснабжение основных участков ЛН, сосудистая окклюзия может явиться фактором патогенеза паралича Белла, т.к. порция проксимальнее ganglion geniculatum уязвима для ишемической компрессии не только потому, что это наиболее узкое место фаллопиевого канала,но и вследствие уникальной сосудистой анатомии этой области. Не существует анастомозов между артериальными системами непосредственно проксимальнее от ganglion geniculatum, что делает этот сегмент ЛН уязвимым для ишемии от отека. Этот фактор может иметь место в патогенезе лицевого паралича вследствие эмболизации a.meningea media.
Chorda tympany
У новорожденных ch.tympany отходит от ЛН вне черепа, вступая в свой собственный канал, расположенный кпереди от for.stylomastoideum. Ch.tympany оказывается расположенной внутри височной кости примерно к концу 1-го года после рождения. Изменения ее расположения связаны с постнатальным развитием сосцевидного отростка. У взрослых этот отдельный канал для ch.tympany может сохраняться, но обычно она отходит от ЛН примерно на 4мм. проксимальнее for.stylomastoideum. Ch.tympany выходит из кости несколько глубже annulus tympanicus и проходит над наковальней и под шейкой молоточка, покидая барабанную полость через fissurа petrotympanica (canal of Hugier).
Существует мнение, что ch.tympany может играть важную роль в развитии паралича Белла: отомикроскопическое исследование у 10 из 20 пациентов (50%) с параличом Белла и у 3 из 10 (30%) с herpes zoster cephalicus выявило гиперемированную и отечную ch.tympany. В 3-х случаях острого паралича Белла, когда производилась тимпанотомия в течение 10 дней, ch.tympany оказывалась гиперемированной и увеличенной в 3 раза более ее нормальных размеров (нормальный цвет ее как у наковальни, размер составляет 1/3 ее диаметра).
Это наблюдение имеет 2 приложения:
1. Ch.tympany может быть вовлечена в активный воспалительный процесс;
2. Если нерв увеличен в 2-3 раза его нормального диаметра на уровне барабанной полости, возможно, что такое же увеличение имеет место и в фаллопиевом канале.
Если ch.tympany в норме занимает около 10% поперечного диаметра фаллопиевого канала, и если эта пропорция увеличивается в 2-3 раза, ch.tympany может значительно сдавливать двигательные волокна в оболочках ЛН. Chouard приводит работу Blatt, где сообщается, что резекция ch.tympany у кроликов приводит к ретроградной его атрофии и декомпрессии ЛН в фаллопиевом канале. Более того, возможно, что резекция ch.tympany не только обеспечивает декомпрессию ЛН интраневрально, но и может блокировать путь для инфекции, т.к. некоторые исследователи считают, что вирусы входят в фаллопиев канал через сh.tympany. По опыту M.May [1], резекция ch.tympany в комбинации с трансмастоидальной декомпрессией ЛН не имела отличий в обычном течении паралича Белла.
Точка отхождения ch.tympany от ЛН очень вариабельна. Она может отходить как от вертикального сегмента ЛН, от 2-го колена, пирамидального сегмента, или гораздо дистальнее уже после выхода ЛН из for.stylomastoideum, хотя обычно ch.tympany входит в фаллопиев канал в дистальной трети его мастоидального сегмента.
Боль в ухе
Факт того, что болевые импульсы могут передаваться через ch.tympany, было замечено Duchenne и Blan и подтверждены физиологическими и клиническими исследованиями Costen et al. Последующие исследования показали, что у человека ch.tympany – это прежде всего типичный чувствительный нерв, несущий, кроме того, компонент для специальной вкусовой чувствительности. Rosen отмечал значение ch.tympany для синдрома боли в ухе, основанной на локализации боли у 2-х пациентов при этой операции. Хочется отметить значение этих наблюдений в случае паралича Белла и herpes zoster cephalicus. Похоже, что вовлечение ch.tympany в вирусное воспаление и вирусный иммунный процесс при этих состояниях ответственно за обычно выраженную ушную боль, так же как нарушение вкуса, сопровождающее эти состояния.
Вкус
Афферентные волокна проходят от рецепторов передних 2/3 языка через барабанную полость и ch.tympany к его центральным окончаниям. Хирургические манипуляции, травма, инфекции и опухоли, вовлекающие среднее ухо, могут поражать эти пути. По данным M.May, кроме нарушений вкуса, при параличе Белла и herpes zoster cephalicus у 5% пациентов могут присутствовать онемение или металлический вкус во рту. Функция ch.tympany может быть исследована пре- и постоперационно исследованием симметрии субмандибулярного слюноотделения, исследованием передних 2/3 языка под бинокулярным микроскопом для выявления атрофии сосочков и исследованием вкуса с помощью лимонного сока.
Атрофия сосочков – объективный признак, который появляется в течение 5-10 дней после повреждения ch.tympany. Таким образом, отсутствие вкусовых сосочков является свидетельством того, что процесс длится более 10 дней. Это наблюдение полезно также в случаях хронического гнойного среднего отита, так как ch.tympany оказывается достаточно резистентной при остром среднем отите и даже при хроническом воспалении.
Nervus intermedius (nervus of Wrisbergi)
Лицевой нерв имеет 2 корешка: больший, двигательный корешок и меньший, n.intermedius. Этот последний нерв лежит между двигательным корешком и VIII нервом в мосто-мозжечковом углу и внутреннем слуховом проходе (см. рис.8 и 9). Эта порция нерва содержит преганглионарные парасимпатические волокна, идущие к gangl.submandibulare с постганглионарными связями к подчелюстной и подъязычной железам и для gangl.sphenopalatinum с постганглионарными связями для желез неба, слизистой носа и слезных желез. Nervus intermedius содержит также множество чувствительных волокон от клеток, расположенных в gangl.geniculatum.
Нервные волокна дистальнее от ganglion geniculatum
Представляет клинический интерес, что количество волокон ЛН дистальнее gangl.geniculatum больше числа волокон проксимальной части. Van Buskirk заявляет, что проксимальнее gangl.geniculatum находится 7000 волокон, а дистальнее gangl.geniculatum – 10000, 76% миелинизированных и 24% чувствительных. Нерв является наиболее толстым около начала его вертикального сегмента. Описано множество коммуникаций между ЛН и волокнами X и IX нервов, а также нервные узелки, располагающиеся в горизонтальном и вертикальном сегментах ЛН, от которых отходят различные сенсорные волокна. Эти исследования подтверждают теорию, что двигательная порция вовлекается вторично при лицевых параличах, будучи сдавленной набухшими чувствительными волокнами внутри фаллопиевого канала.
Анатомические коммуникации (см. рис. 17).
Обширные связи в ЦНС также имеют свое отражение в супрануклеарной анатомии ЛН. ЛН сообщается с вестибулокохлеарным нервом во внутреннем слуховом проходе, с gangl.oticum и симпатическими волокнами в области gangl.geniculatum и с аурикулярной ветвью n.vagi сразу по выходе из шилососцевидного отверстия.
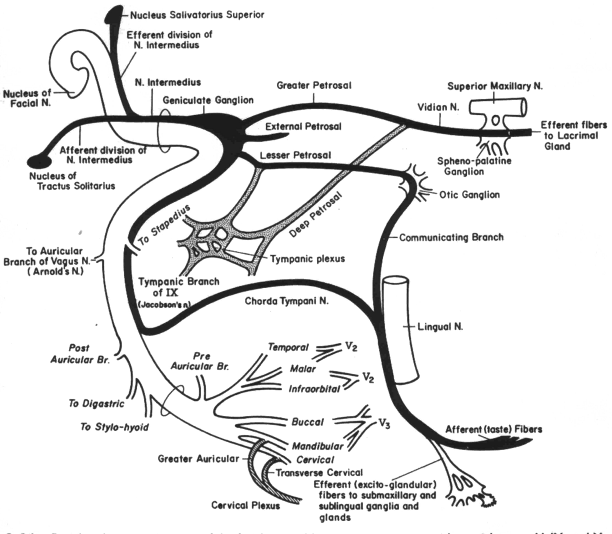
Рисунок 17 Периферические коммуникации ЛН. Показаны связи с краниальными нервами: V,IX, X и шейным сплетением.
После выхода из шилососцевидного отверстия ЛН сообщается с IX нервом, n.vagi, n.auricularis magnus и n.auriculotempolaris. Эти периферические ветви сообщаются позади уха с малым затылочным нервом, на лице – с ветвями тройничного нерва, а на шее – с n.cutaneus cervicalis. Эти связи могут объяснить боль в области сосцевидного отростка, уха, на лице, шее при параличах Белла и herpes zoster cephalicus; присутствие резидуальной чувствительности на лице после резекции V нерва, боль при злокачественных опухолях основания черепа после резекции V, VI, IX или X нервов, I или II шейного нерва или n.intermedius.
Дата добавления: 2015-07-07; просмотров: 1704;
