Артропластика по Ю. И. Вернадскому
В качестве интерпонируемого материала применяется свободно пересаживаемый дезпидермч-эированный лоскут кожи, полностью лишенный подкожной клетчатки (так как она вскоре рассасывается)
При необходимости в значительном разводе нии фрагментов челюсти из лоскута можно из готовить достаточно толстую (двух-, трехслои ную прокладку) и уложить ее между ними, зад ний конец этой прокладки используют для заполнения образующегося западения позади вот ви нижней челюсти (рис 242).
Деэпидермизированныи лоскут укрепляют путем фиксации его толстыми кетгуговыми шва ми к остаткам (кромкам) жевательной и меди альной крыловидной мышц, оставленных спе циально для этой цели у края угла челюсти Этот метод выгодно отличается от описанного выше

Рис 242 Схема использования деэпидермизированного лоскута в качестве межкостной прокладки и для устранения позадичелюстного западения по Ю И Вернадскому
метода А А. Лимберга, так как не требует многоэтапного хирургического вмешательства, связанного с заготовкой, миграцией и приживлением стебля
Недостатком метода Ю И. Вернадского является травматичность и длительность операции, хотя это и окупается ее одномоментностью
Для сокращения продолжительности операции рекомендуется осуществлять ее двумя группами хирургов: в то время когда первая группа производит остеотомию ветви челюсти и формирование нового сустава, вторая деэпидерми-зирует участок кожи, подлежащий иссечению, иссекает его и ушивает рану на донорской почве (обычно на передней поверхности живота).
Операцию по этому методу осуществляют на фоне постепенного (капельного) компенсатор-ного переливания крови
Как показали данные экспериментальных исследований нашего сотрудника В. Ф Кузьменко (1967), интерпонированная аутокожа надежно предохраняет концы костных фрагментов челюсти от сращения.
Уже через месяц после операции на концах кости (по линии распила) видна плотная костная пластинка (по типу замыкающей), форми рование которой заканчивается к концу 3-го ме сяца
Гистологически волокнистые структуры дёр мы, свободно пересаженной и помещенной между костными фрагментами в эксперименте, мало изменяются на протяжении первых 3 месяцев после операции Затем под воздействием нагруз ки происходит их склерозирование, огрубение и превращение в плотную фиброзную ткань. Наряду с этим уже к концу 1-й недели остатки подкожной клетчатки некротизируются; наблюдается также постоянная атрофия и гибель клеточных элементов их придатков.
Деэпидермизированныи лоскут срастается с костью и окружающими мышцами к концу 1-й недели, однако между двумя слоями кожи первые небольшие участки сращения появляются только спустя месяц после операции.
В дальнейшем слои кожи полностью не срастаются; остаются небольшие щелевидные пространства, лишенные выстилки либо выстланные плоским эпителием, выполняющие, по-видимому, роль суставной полости
Указанные изменения в интерполированной коже значительно зависят от нагрузки на нее Это подтверждается тем, что изменения, происходящие в коже вне интерпозиции (в зачелюстной области), несколько иного характера: волокнистые структуры кожи здесь более продолжитель ное время остаются малоизмененными, а клеточные элементы также значительно дольше сохраняют свою жизнеспособность. Кроме того, именно в коже, расположенной вне щели осте-
Ю И Вернадский. Травматология и восстановительная хирургия
отомии, на отдельных препаратах, приготовленных после умерщвления животного, спустя 3 месяца после операции наблюдались небольшие кисты.
В интерпонированной коже кисты не образовывались.
В клинике образование кист после артроплас-тики нами не наблюдалось.
Клинический опыт и данные гистологических исследований подтверждают возможность применения аутодермы в качестве прокладочного материала и для нивелирования зачелюстной впадины, возникающей после перемещения нижней челюсти вперед
Артропластика по I методу Г. П. Бернадскои и Ю. И. Вернадского (а.с. №547212, 1975)
По имеющимся данным об артропластике крупных суставов с применением белочной оболочки яичка (быков) и нашим наблюдениям можно сделать вывод, что этот вид интерпозиционного материала вполне применим и при артропластике височно-нижнечелюстного сустава
В связи с тем что использование филатовско-го стебля связано с нанесением больному неоднократно дополнительной травмы, а размеры семенника быка значительно превосходят размеры моделируемой головки нижней челюсти (а потому их приходится во время операции уменьшать в размере и ушивать), нами предложено использование для артропластики ксено-генной склерокорнеальной оболочки, которая обладает рядом преимуществ, а именно: она имеет меньшие размеры, чем белочная оболочка семенника, и хряшеподобную консистенцию;
при необходимости создания более широкой прокладки можно на головку нижней челюсти одеть 2-3 склеры.
После экстраорального обнажения ветви нижней челюсти производят мобилизацию головки нижней челюсти или горизонтальную остеотомию на границе верхнего и нижнего отделов ветви челюсти. Затем моделируют головку нижней челюсти (из нижнего фрагмента остеотомирован-ной ветви челюсти) и покрывают ее колпачком из склерокорнеальной оболочки быка.
Чтобы колпачок из склерокорнеальной оболочки не смещался во время движения головки нижней челюсти, его фиксируют швами (из хромированного кетгута) к кромке жевательной мышцы, оставляемой в области угла нижней челюсти во время ее пересечения Далее производят послойное зашивание раны; в углу ее оставляют выпускник на 1-2 дня.
Если необходимо некоторое смещение подбородка в более симметричное положение, вытяжение челюсти осуществляют обычно через блок на специальной балке или фиксируют ее к стержню, вмонтированному в гипсовую или по-
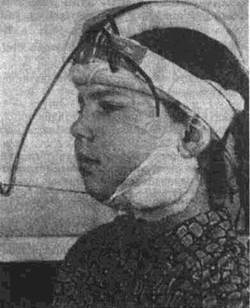
Рис 243 Шапочка В Ф Кузьменко для вытяжения нижней челюсти
ролоновую (по В. Ф. Кузьменко) головную шапочку (рис 243).
После операции вставляют прокладку между коренными зубами оперированной стороны, а после снятия швов сразу же назначают активную и пассивную функциональную терапию суставов
Этот метод лечения, показанный при неосложненном фиброзном и костном анкилозах, не сочетающихся с микрогенией, выгодно отличается тем, что в качестве прокладочного материала используют не аутогенный материал, пересадка которого связана с нанесением больному дополнительной травмы (например широкая фасция бедра, деэпидермизированная кожа, средняя часть филатовского стебля), а ксеноген-ная ткань — склерокорнеальная оболочка. В отличие от белочной оболочки семенников быка, этот материал может быть взят у любого рогатого скота Консервирование ксеногенной склерокорнеальной оболочки осуществляется обычным способом, например с помощью раствора №31-е А. Д. Белякова, в состав которого входят: натрия цитрат (1.0), глюкоза (3.0), фурацилин (0.01), спирт этиловый 95% (150), натрия бромид (0.2) и дистиллированная вода (85 0)
Хорошим дополнением к остеотомии и использованию той или иной прокладки является химическая или термическая обработка срезов кости. Некоторые авторы рекомендуют обжигать концы фрагментов кости дымящей азотной кис-
Глава 19 Контрактуры нижней челюсти и анкилозы височно нижнечелюстных суставов
лотой (в течение 1 2 мин до побурения) с пос ледующеи нейтрализацией насыщенным раство ром натрия гидрокарбоната Для этой цели ис пользуют обычную деревянную палочку или ме таллическии зонд, конец которого обвернут ватой, укрепленной нитью Пограничные мяг кие ткани следует при этом защищать марлевы ми тампонами
Можно также применять пиоцид, который наносят маленькими ватными шариками на по верхность срезов кости Пиоцид вызывает легкий ожог костного вещества подавляет остео-поэз и тем самым предупреждает рецидив анки лоза При отсутствии пиоцида можно обрабатывать кость диатермокоагулятором либо раскаленным на спиртовке штопфером, 96% спиртом, концентрированным раствором (1 10) калия перманганата и т п
После того как концы фрагментов кости обра ботаны химически или термически, а в щель остеотомии введен и закреплен тот или иной интер понируемыи материал, все отсепарованные ткани укладывают на прежнее место и верхний конец отсепарованнои жевательной мышцы подшивают несколько выше его прежнего положения
Устраняя анкилоз и нередко сопутствующую ему микрогению (ретрогнатию), следует учиты вать, что все мягкотканные прокладки биологи ческого происхождения со временем рассасыва ются и замещаются соединительной тканью, объем которой значительно меньше чем объем помещенной хирургом прокладки В связи с этим ветвь нижней челюсти постепенно «укорачива ясь» возвращается почти или полностью в свое прежнее положение, а это влечет за собой реци див микрогении (ретрогнатии) и связанной с этим асимметрии подбородка
Длительное вытяжение нижней челюсти, как и низведение ее головки у детей, или остеото мия ветви челюсти и широкое разведение фраг ментов по А А Лимбергу (1955) лишь на непродолжительное время обеспечивают срединное положение подбородка поддерживая у врача и больного иллюзию косметического благополучия Со временем рецидивировавшая асиммет рия лица начинает беспокоить пациента или его родителей и иногда возникает необходимость в дополнительных операциях (контурная пласта ка остеопластическое удлинение тела челюсти) для придания лицу симметричности
В связи с этим в последние годы хирурги стремятся применять (при наличии сочетания анки лоза и микрогении) прокладки из более стойкого биологического материала (костные, костно-хрящевые ауто , алло или ксенотрансплантаты) или металлические, металле керамические протезы эксплантаты либо использовать ступенеоб разный выступ ветви нижней челюсти (для уд линения ее высоты) и др
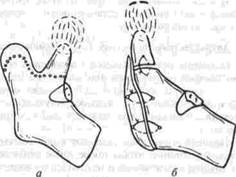
Рис 244 «Подвесная* артропластика височно-нижнечелки, тного сустава по В С Йовчеву (объяснение в тексте)
Дата добавления: 2015-08-04; просмотров: 1791;
