Лучевое исследование желудка и двенадцатиперстной кишки
Лучевое и эндоскопическое исследования составляют основу комплексной диагностики заболеваний желудка. Среди лучевых методов основное значение имеет рентгенологический. План рентгенологического исследования зависит от данных анамнеза и клинической картины болезни.
В условиях неотложной диагностики, т.е. при острых состояниях, больному производят рентгенографию органов грудной и брюшной полостей в вертикальном и горизонтальном положениях. Искусственное контрастирование пищеварительного канала выполняют лишь по особым показаниям.
Проверочные исследования желудка при диспансеризации осуществляют на специальных рентгенодиагностических аппаратах — гастрофлюорогра-фах —- под контролем рентгенотелевизионного просвечивания. Исследование проводят натощак. За 20—30 мин до него пациент кладет под язык 2—3 таблет-
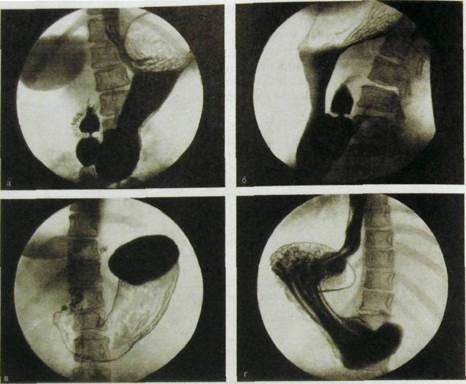
Рис. Ш.98.Серия гастрофлюорограмм желудка.
а—б — при вертикальном положении пациента в прямой и левой боковой проекциях; в—г — при горизонтальном положении на спине и на животе.
ки аэрона для релаксации желудка. В качестве контрастного вещества применяют специально приготовленную высококонцентрированную взвесь суль' фата бария, а для растяжения желудка используют гранулированный газообра-зующий препарат. Рентгеновскую съемку производят в нескольких стандартных проекциях при вертикальном и горизонтальном положениях пациента. Полученные снимки носят название «гастрофлюорограммы» (рис. Ш.98). Размер их в отличие от обычных рентгенограмм небольшой — 10x10 или 11x11 см, количество 8—12. Если на снимках обнаруживаются патологические изменения, то больного, как правило, направляют на фиброгастроскопию. Проведение проверочных массовых рентгенологических исследований оправдано в тех географических районах, где высока заболеваемость раком желудка.
Плановое рентгенологическое исследование желудка и двенадцатиперстной кишки производят по клиническим показаниям на универсальном рентгеновском аппарате, позволяющем выполнять серийную рентгенографию под контролем рентгенотелевизионного просвечивания. В настоящее время применяют два способа контрастирования желудка: прием внутрь бариевой взвеси или первичное двойное контрастирование — бариевой взвесью и газом.
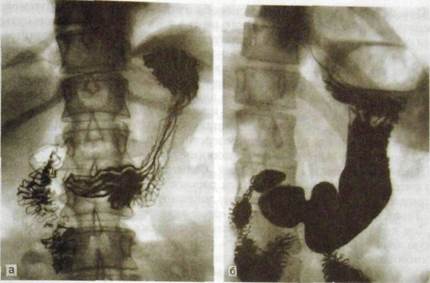
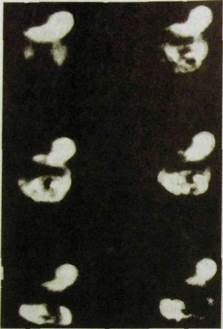
Рис. III.99. Рентгенограммы нормальных желудка и двенадцатиперстной кишки.
а —- при малом наполнении контрастной массой: видны складки слизистой оболочки желудка и кишки; б — при тугом наполнении.
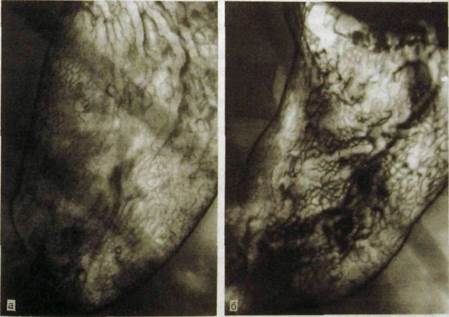
Рис. Ш.100.Прицельные рентгенограммы тела желудка (двойное контрастирование). Отображен тонкий рельеф слизистой оболочки.
а — мелкосетчатый (гранулярный) рельеф (так называемые желудочные поля); б — грубонодулярный рельеф при атрофическом гастрите.
При использовании первого способа пациент является в рентгеновский кабинет натощак. После небольшого глотка жидкой водной взвеси сульфата бария рентгенолог оценивает акт глотания, прохождение контрастной массы по пищеводу, состояние нищеводно-желудочного перехода. Затем он распределяет контрастную массу по межскладочным промежуткам желудка и делает серию рентгенограмм, фиксирующих складчатый рельеф слизистой оболочки желудка (рис. Ш.99). Далее пациент выпивает 100—150 мл жидкой водной взвеси сульфата бария, и врач изучает положение, форму, величину и очертания желудка, его тонус и перистальтику, ход опорожнения, состояние пилорического канала и двенадцатиперстной кишки. Снимки производят в разных проекциях и при разном положении тела больного.
При необходимости, кроме бария, больному дают выпить газообразующую смесь, в результате чего желудок растягивается газом и при этом возникает возможность получить некоторые дополнительные диагностические данные. Такой прием получил название «двойное контрастирование желудка».
Для первичного двойного контрастирования желудка применяют специальную бариевую взвесь, плотность которой в 4—5 раз выше плотности обычной взвеси. Она отличается однородностью, повышенной прилипае-мостыо к слизистой оболочке, обладает устойчивостью к флоккуляции, т.е. не выпадает в осадок в кислом содержимом желудка. Перед исследованием больному парентерально вводят метацин для релаксации пищеварительного канала. Затем в вертикальном положении исследуют пищевод после 2—3 глотков взвеси бария. После приема 50—70 мл контрастного вещества пациенту предлагают выпить газообразующий порошок. Дальнейшие исследования проводят в горизонтальном положении (рис. Ш.100). После нескольких поворотов вокруг продольной оси, во время которых совершается химическая реакция газообразования и происходит раздувание желудка и обмазывание его слизистой оболочки барием, производят серийную рентгенографию желудка и двенадцатиперстной кишки в различных проекциях, обычно в двух-трех передних (прямых и косых) и двух-трех задних (тоже прямых и косых). Рентгеноскопию выполняют главным образом для того, чтобы выбрать наилучшие проекции для рентгенографии. Анализ результатов исследования осуществляют по серии рентгенограмм.
4.2.1. Нормальные желудок и двенадцатиперстная кишка
До приема контрастной массы в желудке имеется небольшое количество воздуха. При вертикальном положении тела газовый пузырь расположен в области свода. Остальная часть желудка представляет собой валик с толстыми и максимально сближенными стенками.
Контрастная масса, проглоченная пациентом, при вертикальном положении тела постепенно переходит из пищевода в желудок и опускается от кардиального отверстия в тело, синус и антральяый отдел. Уже после первых небольших глотков бария вырисовываются складки слизистой оболочки желудка — появляется рельеф внутренней поверхности органа (см. рис. Ш.99). Этот складчатый рельеф непостоянен и отражает физиологическое состояние желудка.
В области свода наблюдаются различные варианты хода складок; обычно длинные и дугообразно направленные складки комбинируются здесь с поперечно и косо идущими. В теле желудка определяются 3—4 продольные слегка извилистые складки. В выходной части желудка преобладают косо и продольно идущие складки. Они сходятся к привратнику, продолжаются в его канале и в луковице двенадцатиперстной кишки. Однако начиная с верхнего перегиба двенадцатиперстной кишки рельеф слизистой оболочки резко меняется: появляются поперечно и косо расположенные короткие складки. Лишь в момент прохождения перистальтической волны они принимают продольное направление.
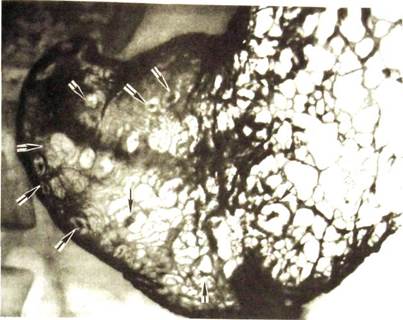
По мере раздувания желудка воздухом изменяются форма и толщина складок и в конце концов они исчезают. На снимках появляется изображение своеобразного ячеистого рисунка — тонкий рельеф внутренней поверхности желудка (см. рис. III. 100). Его образуют овальные и округлые возвышения величиной 2—3 мм — ареолы, или желудочные поля. Тонкий рельеф отличается от складчатого своим постоянством.
После приема всей контрастной массы желудок при вертикальном положении тела приобретает форму крючка (см. рис. 111.99). В нем выделяют основные отделы: свод, тело, синус, антральный отдел и привратник. Область вокруг кардиального отверстия называют кардиальной частью (в ней выделяют супра- и субкардиальный отделы). Место на малой кривизне, где тело желудка переходит в его выходную часть, называют углом желудка. Небольшую часть антрального отдела перед привратником — протяженностью 2— 3 см — именуют предпривратниковым (препилорическим) отделом. Канал привратника виден только в момент прохождения по нему бария.
В двенадцатиперстной кишке различают верхнюю, нисходящую и горизонтальную (нижнюю) части и три изгиба: верхний, нижний и двенадцатиперст-но-тощий. В верхней части кишки выделяют ампулу, или, по рентгенологической терминологии, луковицу. В луковице различают два кармана — медиальный и латеральный. В нисходящей части кишки можно выявить овальное возвышение — большой сосочек — место впадения общего желчного протока и протока поджелудочной железы {вирсунгов проток). Иногда вирсунгов проток впадает в кишку самостоятельно. В таких случаях рентгенологически иногда удается обнаружить второе овальное возвышение — малый сосочек двенадцатиперстной кишки.
Проявлениями мышечной деятельности желудка служат его сокращения и расслабления, которые можно зафиксировать на серии снимков, а также перистальтические волны, следующие от кардии к привратнику с интервалом примерно 20 с. Общая длительность прохождения волны по этой дистанции составляет около 20 с; 200 мл водной взвеси бария покидают желудок в течение lVi—3 ч. Пища задерживается в желудке гораздо дольше.
Более точные данные об эвакуации содержимого из желудка позволяет получить динамическая сцинтиграфия. Натощак пациенту предлагают завтрак общей массой 500 г. Его стандартный состав: 10 % манная каша, чай с сахаром, кусок черствого белого хлеба. В этот завтрак вводят "й1Тс-коллоид активностью 10—20 МБк. Сцинтиграфию начинают сразу же после окончания приема пищи (в вертикальном положении) и повторяют с заранее выбран-
|
ной периодичностью в течение 90 мин (рис. III. 101). Затем проводят компьютерный анализ серии сцинти-грамм желудка, строят результирующую кривую, по которой определяют период полуопорожнения желудка от стандартного завтрака. У здоровых людей его продолжительность равна в среднем 45 мин.
| Рис. III. 101. Серия гастросцинти-грамм. Эвакуация «меченого» завтрака из желудка в двенадцатиперстную и тощую кишку. |
Слизистая оболочка желудка способна извлекать из крови и накапливать 99тТс-пертехнетат. После его внутривенного введения на сцинтиграммах возникает «горячая зона», соответствующая местоположению желудка. Это свойство используют для выявления участков эктопированной слизистой оболочки желудка. Наиболее часто островки ее встречаются в пищеводе (так называемый берретовский пищевод) или в дивертикуле подвздошной кишки (меккелев дивертикул), располагающемся в ее дистальном отделе. В пищеводе эта патология может осложняться воспалением и развитием пептической язвы, а в меккелевом дивертикуле — дивертикулитом и кровотечением (эти осложнения чаще встречаются у детей первых 2 лет жизни). Для выявления эктопированной слизистой оболочки пациенту вводят в вену 10 МБк ""Тс-пертехне-тата. При локализации ее в меккелевом дивертикуле на сцинтиграмме можно увидеть зону скопления РФП в правой подвздошной области.
4.2.2. Заболевания желудка и двенадцатиперстной кишки
Показания к лучевому исследованию желудка весьма широки ввиду большой распространенности «желудочных» жалоб (диспепсические явления, боли в животе, отсутствие аппетита и т.д.). Рентгенологическое исследование проводят при подозрении на язвенную болезнь, опухоль, у больных с ахилией и анемией, а также с полипами желудка, которые по каким-либо причинам не удалены.
Хронический гастрит. В распознавании гастрита основную роль отводят клиническому обследованию больного в сочетании с эндоскопией и гастроби-опсией. Только путем гистологического изучения кусочка слизистой оболочки желудка можно установить форму и распространенность процесса и глубину поражения. Вместе с тем при атрофическом гастрите рентгеноло-
гическое исследование по эффективности и достоверности равноценно фиброгастроскопии и уступает только микроскопии биоптата.
Рентгенодиагностика основана на совокупности рентгенологических признаков и их сопоставлении с комплексом клинических и лабораторных данных. Обязательна сочетанная оценка тонкого и складчатого рельефа и функции желудка.
Ведущее значение имеет определение состояния ареол. В норме наблюдается мелкосетчатый (гранулярный) тип тонкого рельефа. Ареолы имеют правильную, преимущественно овальную форму, четко очерчены, ограничены неглубокими узкими бороздками, диаметр их варьирует от 1 до 3 мм. Для хронического гастрита характерны нодулярный и особенно грубонодулярный типы тонкого рельефа. При нодулярном типе ареолы неправильной округлой формы размером 3—5 мм, ограничены узкими, но глубокими бороздками. Грубонодулярный тип отличается крупными (свыше 5 мм) ареолами неправильной полигональной формы. Борозды между ними расширены и не всегда резко дифференцируются (см. рис. III. 100).
Изменения складчатого рельефа гораздо менее специфичны. У больных хроническим гастритом отмечается уплотнение складок. При пальпации форма их изменяется незначительно. Складки выпрямлены или, наоборот, сильно извиты, на их гребнях могут выявляться мелкие эрозии и полипопо-добные образования. Одновременно регистрируют функциональные нарушения. В период обострения болезни в желудке натощак содержится жидкость, тонус его повышен, перистальтика углублена, может наблюдаться спазм антрального отдела. В период ремиссии тонус желудка понижен, перистальтика ослаблена.
Язвенная болезнь желудка и двенадцатиперстной кишки. Рентгенология играет важную роль в распознавании язвы и ее осложнений.
При рентгенологическом исследовании больных язвенной болезнью желудка и двенадцатиперстной кишки перед рентгенологом стоят три главные задачи. Первая — это оценка морфологического состояния желудка и двенадцатиперстной кишки, прежде всего обнаружение язвенного дефекта и определение его положения, формы, величины, очертаний, состояния окружающей слизистой оболочки. Вторая задача зв-ключается в исследовании функции желудка и двенадцатиперстной кишки: обнаружение косвенных признаков язвенной болезни, установление стадии заболевания (обострение, ремиссия) и оценка эффективности консервативной терапии. Третья задача сводится к распознаванию осложнений язвенной болезни.
Морфологические изменения при язвенной болезни обусловлены как самой язвой, так и сопутствующим гастродуоденитом. Признаки гастрита описаны выше. Прямым симптомомязвы считается ниша. Этим термином обозначают тень контрастной массы, заполнившей язвенный кратер. Силуэт язвы может быть виден в профиль (такую нишу называют контурной) или анфас на фоне складок слизистой оболочки (в этих случаях говорят о нише на релье-

|
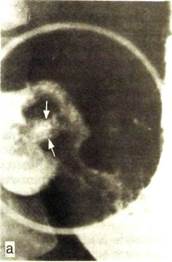
фе, или рельефной нише). Контурная ниша представляет собой полукруглый или остроконечный выступ на контуре тени желудка или луковицы двенадцатиперстной кишки (рис. III. 102). Величина ниши в общем отражает размеры язвы. Маленькие ниши неразличимы при рентгеноскопии. Для их выявления необходимы прицельные рентгенограммы желудка и луковицы.
При двойном контрастировании желудка удается распознать небольшие поверхностные изъязвления — эрозии. Они чаще локализуются в ант-ральном и препилорическом отделах желудка и имеют вид округлых или овальных просветлений с точечным центральным скоплением контрастной массы (рис. III. 103).
| Рис. III. 102. Большая язва (указана стрелкой) на малой кривизне тела желудка. На этом же уровне — пальцевидный спазм на большой кривизне. |
Язва может быть небольшой — диаметром до 0,3 см, средних размеров — до 2 см, большой — 2—4 см и гигантской — более 4 см. Форма ниши бывает округлой, овальной, щелевид-ной, линейной, остроконечной, неправильной. Контуры малых язв обычно ровные и четкие. Очертания больших язв становятся неровными из-за развития грануляционной ткани, скоплений слизи, сгустков крови. У основания ниши видны маленькие выемки, соответствующие отеку и инфильтрации слизистой оболочки у краев язвы.
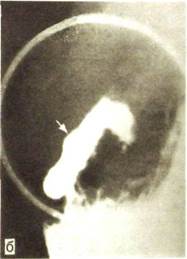
Рельефная ниша имеет вид стойкого округлого или овального скопления контрастной массы на внутренней поверхности желудка или луковицы. Это скопление окружено светлым бесструктурным ободком — зоной отека слизистой оболочки (рис. III. 104). При хронической язве рельефная ниша может быть неправильной формы с неровными очертаниями. Иногда отмечается схождение (конвергенция) складок слизистой оболочки к язвенному дефекту.
В результате рубцевания язвы на уровне ниши выявляют выпрямление и некоторое укорочение контура желудка или луковицы. Иногда рубцовый процесс достигает значительной степени, и тогда определяются грубые деформации соответствующей части желудка или луковицы, которая порой принимает причудливую форму. Рубцевание язвы в канале привратника или в основании луковицы может привести к стенозу привратни-к а или дуоденальному стенозу. Вследствие нарушения эвакуации содержимого желудок растягивается. В нем натощак обнаруживают
|
Рис. Ш.103. Прицельная рентгенограмма желудка (двойное контрастирование). Множественные эрозии (указаны стрелками).
|
|
Рис. Ш.104. Прицельные рентгенограммы луковицы двенадцатиперстной кишки, а — рельефная ниша (указана стрелками); б — ниша (указана стрелками) на контуре тени луковицы.
жидкое содержимое и даже остатки пищи. Прохождение контрастного вещества через канал привратника или стенозированную луковицу резко замедлено, иногда на несколько часов.
Существует ряд косвенных рентгенологических симптомов язвенной болезни. Каждый из них в отдельности не дает основания для установления диагноза язвы, но в совокупности их значение почти равно выявлению прямого симптома — ниши. К тому же наличие косвенных признаков заставляет рентгенолога с особым вниманием искать язвенный дефект, выполняя серию прицельных рентгенограмм. Признаком нарушения секреторной функции желудка является наличие в нем жидкости натощак. Этот симптом наиболее показателен для язвы луковицы двенадцатиперстной кишки. При вертикальном положении тела жидкость образует горизонтальный уровень на фоне газового пузыря в желудке. Важным косвенным симптомом является регионарный спазм. В желудке и луковице он обычно возникает на уровне язвы, но на противоположной стороне. Там образуется втяжение контура с ровными очертаниями (см. рис. III. 102). В желудке оно по форме напоминает конец пальца, отсюда название этого признака — «симптом указующего перста». При язве луковицы в период обострения, как правило, наблюдается спазм привратника. Наконец, при язвах отмечается симптом местной гиперкинезии, выражающийся в ускоренном продвижении контрастного вещества в зоне язвы. Этот симптом объясняют повышенной раздражимостью и двигательной активностью стенки в области изъязвления. С ним связан и другой косвенный признак — симптом точечной болезненности и местного напряжения брюшной стенки при пальпации области, соответствующей расположению язвы.
В стадии обострения язвенной болезни наблюдается увеличение ниши и расширение окружающего ее воспалительного вала. В период ремиссии отмечается уменьшение ниши вплоть до ее исчезновения (через 2—6 нед), нормализуются функции желудка и двенадцатиперстной кишки. Важно подчеркнуть, что исчезновение ниши не означает излечения, если сохранились симптомы нарушения функции. Только устранение функциональных расстройств гарантирует излечение или по крайней мере продолжительную ремиссию.
При язвенной болезни и хроническом гастрите нередко наблюдается дуоденогастральный рефлюкс. Для его выявления больному проводят динамическую сцинтиграфию. С этой целью ему внутривенно вводят РФП ""Тс-бутил-ИДА или родственное ему соединение активностью 100 МБк. После получения на сцинтиграммах изображения желчного пузыря (эти препараты выделяются с желчью) пациенту дают жирный завтрак (например, 50 г сливочного масла). На последующих сцинтиграммах удается наблюдать опорожнение пузыря от радиоактивной желчи. При недостаточности привратника она появляется в полости желудка, а при гастроэзо-фагеальном рефлюксе — даже в пищеводе.
Язвенную нишу может отдаленно напоминать дивертикул желудка— своеобразная аномалия развития в виде мешковидного выпячивания стенки пищеварительного канала. В 3/4 случаев дивертикул желудка расположен на задней стенке вблизи пищеводно-желудочного перехода, т.е. около кардиального отверстия (см. рис. 111.91). В отличие от язвы дивертикул имеет правильную округлую форму, ровные дугообразные конту-
ры, нередко хорошо сформированную шейку. Складки слизистой оболочки вокруг него не изменены, некоторые из них входят через шейку в дивертикул. Особенно часто встречаются дивертикулы в нисходящей и нижней горизонтальной частях двенадцатиперстной кишки. Рентгенологические признаки их такие же, только при развитии дивертикулита контуры выпячивания становятся неровными, слизистая оболочка вокруг — отечной, пальпация — болезненной.
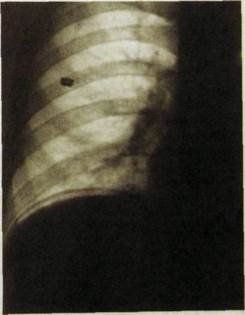
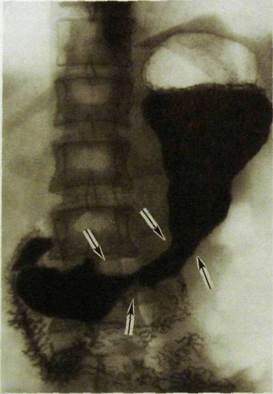
Важную роль играют лучевые методы в диагностике осложнения язвенной болезни. Прежде всего это относится к прободению язвы желудка или двенадцатиперстной кишки. Основным признаком прободения является наличие свободного газа в брюшной полости (рис. III. 105). Больного обследуют в том положении, в котором он привезен в рентгеновский кабинет. Газ, проникший в брюшную полость через перфорационное отверстие, занимает в ней наиболее высокие отделы. При вертикальном положении тела газ скапливается под диафрагмой, при положении на левом боку — в правом боковом канале, при положении на спине — под передней брюшной стенкой. На рентгенограммах газ обусловливает четко видимое просветление. При изменении положения тела он перемещается в брюшной полости, почему его и называют свободным. Газ может быть выявлен также при ультразвуковом исследовании
|
На пенетрацию язвы в окружающие ткани и органы указывают два признака: большие размеры ниши и ее фиксация. В пенетриру-ющих язвах нередко имеется трехслойное содержимое: газ, жидкость и контрастное вещество.
| Рис. Ш.105. Рентгенограмма верхнего отдела живота. Скопление газа под правой половиной диафрагмы в результате прободения язвы желудка. |
При подозрении на острое язвенное кровотечение обычно прибегают к неотложной эндоскопии. Однако ценные данные можно получить при рентгенологическом исследовании, которое целесообразно проводить, если фиброга-стродуоденоскопию выполнить невозможно или она не показана. После остановки кровотечения или даже в период продолжающегося кровотечения можно осуществить рентгеноскопию и рентгенографию желудка и двенадцатиперстной кишки с сульфатом бария, но при горизонтальном положении больного и без компрессии передней брюшной стенки.
 В результате рубцевания язвы привратника может развиться стеноз выходного отдела желудка. По рентгенологическим данным определяют степень его выраженности (компенсированный, с у б-компенсированный или декомпенсированный).
В результате рубцевания язвы привратника может развиться стеноз выходного отдела желудка. По рентгенологическим данным определяют степень его выраженности (компенсированный, с у б-компенсированный или декомпенсированный).
Рак желудка. Первоначально опухоль представляет собой островок раковой ткани в слизистой оболочке, но в дальнейшем возможны различные пути роста опухоли, которые предопределяют рентгенологические признаки малого рака (рис. III. 106). Если преобладают некроз и изъязвление опухоли, то ее центральная часть западает по сравнению с окружающей слизистой оболочкой — так называемый углубленны й р а к (рис. Ш.-Ю7). В этом случае при двойном контрастировании определяется ниша неправильной формы с неровными контурами, вокруг которой отсутствуют ареолы. Складки слизистой оболочки сходятся к изъязвлению, слегка расширяясь перед нишей и теряя здесь свои очертания.
При другом типе роста опухоль распространяется преимущественно в стороны по слизистой оболочке и в подслизистом слое -поверхностный, или плоскоинфильтрирующий, рак, растущий эндофитно. Он обусловливает участок измененного рельефа, в котором отсутствуют ареолы, но при этом в отличие от углубленного рака нет изъязвления и не отмечается конвергенции складок слизистой оболочки к центру опухоли. Вместо этого наблюдаются беспорядочно расположенные утолщения с неравномерно разбросанными по ним комочками контрастной массы. Контур желудка становится неровным, выпрямленным. Перистальтика в области инфильтрата отсутствует.
В большинстве случаев опухоль растет в виде узла или бляшки, постепенно все больше вдаваясь в полость желудка,— «возвышающийся» (э к з о ф и т н ы й) р а к. В начальной стадии рентгенологическая картина мало отличается от таковой эндофитной опухоли, но затем появляется заметное неравномерное углубление контура тени желудка, не участвующее в перистальтике. Далее образуется краевой или центральный дефект наполнения, по форме соответствующий опухоли, выступающей в просвет органа. При бляшковидном раке он остается плоским, при полипозном (грибовидном) раке имеет неправильную округлую форму с волнистыми очертаниями (рис* 111.108).
Следует подчеркнуть, что в большинстве случаев с помощью лучевых методов невозможно отличить ранний рак от пептической язвы и полипа, в связи с чем требуется эндоскопическое исследование. Однако рентгенологическое исследование очень важно как метод отбора больных для проведения эндоскопии.
При дальнейшем развитии опухоли возможны различные рентгенологические картины, которые, пожалуй, никогда не копируют одна другую. Однако условно можно выделить несколько форм такого «развитого рака». Большая экзофитная опухоль дает крупный дефект наполнения в тени заполненного контрастной массой желудка. Контуры дефекта неровные, но довольно четко отграничены от окружающей слизистой оболочки, складки которой в области дефекта разрушены, перистальтика не прослеживается.
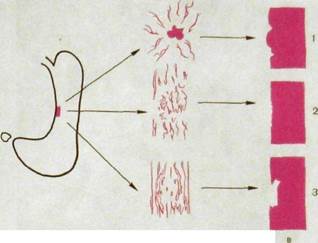
а б
Ряс. III. 106.Малый рак желудка (схема).
а — исходная опухоль; б — картина при двойном контрастировании; в — картина при тугом наполнении желудка. 1 — возвышающийся рак; 2 — поверхностный рак; 3 — углубленный рак.
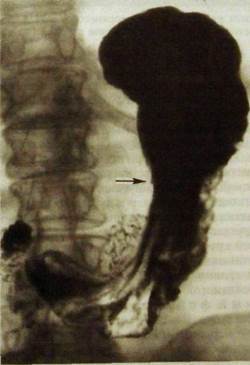
Рис. III.107. Незначительно углубленный рак с небольшим изъязвлением в центре (указано стрелкой).
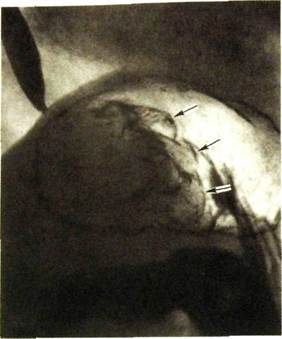
Рис. Ш.108. Прицельная рентгенограмма верхнего отдела желудка. Большая раковая опухоль с бугристой поверхностью (указана стрелками).
В ином «обличье» предстает инфильтративн о-я з в е н н ы й рак. При нем выражены не столько дефект наполнения, сколько разрушение и инфильтрация слизистой оболочки. Вместо нормальных складок определяется так называемый злокачественный рельеф: бесформенные скопления бария между подушкообразными и бесструктурными участками. Конечно, контуры тени желудка в области поражения неровные, а перистальтика отсутствует.
Довольно типична рентгенологическая картина блюдцеобраз-ного (чаше подобного) рака, т.е. опухоли с приподнятыми краями и распадающейся центральной частью. На рентгенограммах определяется округлый или овальный дефект наполнения, в центре которого выделяется крупная ниша — скопление бария в форме пятна с неровными очертаниями (рис. III. 109). Особенностью блюдцеобразно-го рака является сравнительно четкая отграниченность краев опухоли от окружающей слизистой оболочки.
Диффузный фибропластический рак ведет к сужению просвета желудка. В области поражения он превращается в узкую ригидную трубку с неровными контурами (рис. ШЛЮ). При раздувании желудка воздухом деформированный отдел не расправляется. На границе суженной части с непораженными отделами можно заметить небольшие уступы на контурах тени желудка. Складки слизистой оболочки в зоне опухоли утолщаются, становятся неподвижными, а затем исчезают.
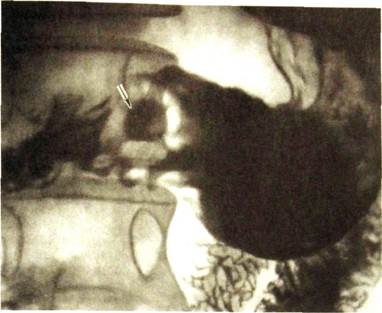
Ряс. III. 109. Чашеподобный (блюдцеобразный) рак желудка. В антральном отделе округлый дефект наполнения со скоплением контрастного вещества в изъязвлении (указано стрелкой).
Опухоль желудка может быть выявлена также при компьютерной томографии и ультразвуковом исследовании. На сонограммах выделяются участки утолщения стенки желудка, что позволяет уточнить объем опухолевого поражения. К тому же по сонограммам можно определить распространенность инфильтрата в окружающие ткани и обнаружить метастазы опухоли в лимфатических узлах брюшной полости и забрюшинного пространства, печени и других органах брюшной полости. Особенно наглядно ультразвуковые признаки опухоли желудка и ее прорастания в стенку желудка определяются при эндоскопической сонографии желудка. При КТ также хорошо визуализируется стенка желудка, что позволяет выявить ее утолщение и наличие в ней опухоли. Однако самые ранние формы рака желудка как при сонографии, так и при КТ обнаружить трудно. В этих случаях ведущую роль играет гастроскопия, дополненная прицельной множественной биопсией.
Доброкачественные опухоли желудка. Рентгенологическая картина зависит от типа опухоли, стадии ее развития и характера роста. Доброкачественные опухоли эпителиальной природы (папилломы, аденомы, ворсинчатые полипы) исходят из слизистой оболочки и вдаются в просвет желудка. Вначале среди ареол обнаруживают бесструктурный округлый участок, который можно заметить только при двойном контрастировании желудка. Затем определяют локальное расширение одной из складок. Оно постепенно увеличивается, принимая форму округлого или слегка продолговатого дефекта (рис. ШЛИ). Складки слизистой оболочки обходят этот дефект и не инфильтрированы.
|
Контуры дефекта ровные, иногда волнистые. Контрастная масса задерживается в небольших углублениях на поверхности опухоли, создавая нежный ячеистый рисунок. Перистальтика не нарушается, если не произошло злокачественного перерождения полипа.
| Рис. ШЛЮ. Фибропластический рак желудка (скирр). На значительном протяжении просвет желудка сужен, контуры его неровные (указано стрелками). |
Совсем иначе выглядят неэпителиальные доброкачественные опухоли (лейомиомы, фибромы, неврино-м ы и д р.). Они развиваются главным образом в под-слизистом или мышечном слое и мало вдаются в полость желудка. Слизистая оболочка над опухолью растянута, вследствие чего складки уплощены или раз-двинуты. Перистальтика обычно сохранена. Опухоль тоже может обусловить округлый или овальный дефект с ровными контурами. Послеоперационные заболевания желудка. Рентгенологическое исследование необходимо для своевременного выявления ранних послеоперационных осложнений — пневмоний, плевритов, ателектазов, гнойников в брюшной полости, в том числе поддиафрагмальных абсцессов. Сравнительно просто распознаются газосодержащие абсцессы: на снимках и при просвечивании удается обнаружить полость, содержащую газ и жидкость. Если газа нет, то поддиафрагмальный абсцесс можно заподозрить по ряду косвенных признаков. Он вызывает высокое положение и иммобилизацию соответствующей половины диафрагмы, ее утолщение, неровность очертаний. Появляются «сочувственный» выпот в реберно-диафрагмальном синусе и очаги инфильтрации в основании легкого. В диагностике поддиафрагмальных гнойников с успехом используют сонографию и компьютерную томографию, так как скопления гноя четко вырисовываются при этих исследованиях. Воспалительный инфильтрат в брюшной полости дает эхонеоднородное изображение: в нем нет участков, свободных от эхосигналов. Абсцесс характеризуется наличием зоны, лишенной таких сигналов, но вокруг нее вырисовывается более плотный ободок — отображение инфильтративного вала и пиогенной оболочки.
Рис. ГО.Ul. Прицельная рентгенограмма выходной части желудка. Крупный аде-номатозный полип на ножке (указан стрелкой).
Среди поздних послеоперационных осложнений необходимо упомянуть два синдрома: синдром приводящей петли и демпинг-синдром. Первый из них рентгенологически проявляется поступлением контрастной массы из культи желудка через анастомоз в приводящую петлю. Последняя расширена, слизистая оболочка в ней отечна, пальпация ее болезненна. Особенно показательна длительная задержка бария в приводящей петле. Для демпинг-синдрома характерно значительное ускорение опорожнения культи желудка и быстрое распространение бария по петлям тонкой кишки.
Через 1—2 года после оперативного вмешательства на желудке может возникнуть пептическая язва анастомоза. Она обусловливает рентгенологический симптом ниши, причем язва обычно крупная и окружена воспалительным валом. Пальпация ее болезненна. Из-за сопутствующего спазма наблюдается расстройство функций анастомоза с задержкой содержимого в культе желудка.
Дата добавления: 2015-06-12; просмотров: 3718;
