VENOSUS
Дефекты межпредсердной перегородки типа sinus venosus расположены высоко в предсердной перегородке выше foramen ovale и часто сочетаются с аномальным дренажом правой верхней легочной вены в латеральный аспект верхней полой вены. Полая вена увеличена в размерах для вмещения увеличенного потока крови, добавляемой аномально дренирующейся легочной веной. Коррекция дефекта вк^'о-чает перенаправление потока крови из легочной вены в пределах полой вены к высоко находящемуся дефекту межпредсердной перегородки, чтобы перенаправить легочную венозную кровь в левое предсердие.
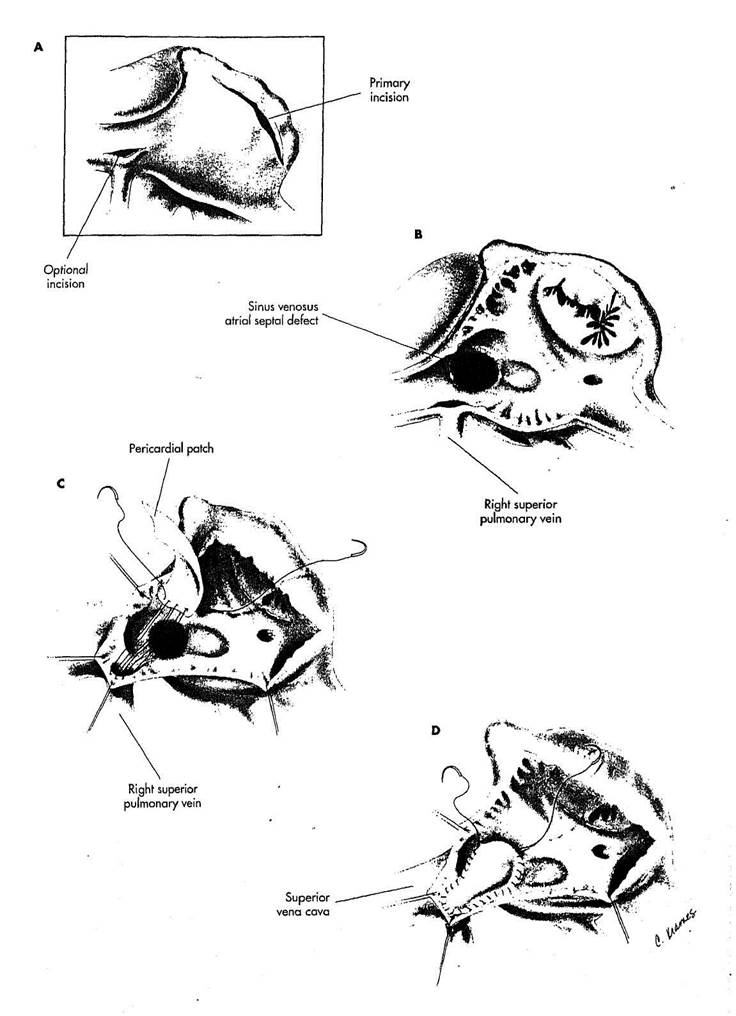
РИСУНОК 7-1
А. Верхняя полая вена высоко выделяется из перикардиальной складки и определяются пределы аномального дренажа правой верхней легочной вены в верхнюю полую вену. Участок канюляции для верхней полой вены выбирается по усмотрению хирурга - или через ушко предсердия, если верхняя полая вена большая или непосредственно в верхнюю полую вену выше аномального дренажа легочных вен. Нижняя полая вена каню-лируется через правое предсердие. Разрез правого предсердия параллельно ат-риовентрикулярной борозде. Этот разрез дает наименьшую вероятность, возникновения предсердной аритмии. Если устье правой верхней легочной вены в .точке, где она дренируется в верхнюю полую вену, легко не визуализируется через правую предсердную экспозицию, может быть сделан . необязательный разрез в верхней полой вене. Этот разрез должен быть полностью на полой вене и нельзя, чтобы он пересекал cavoatrial соединение или проходил в. область crista terminalis, чтобы не повредить синусовый узел.
B. На иллюстрациях правая пред-
сердная стенка удалена для ясности.
Sinus venosus дефект межпредсердной пе
регородки находится высоко в предсерд
ной перегородке выше foramen ovale.
Правая верхняя легочная вена дренирует
ся в верхнюю полую вену.
C. Прямоугольная перикардиаль-
ная заплата выкраивается из переднего
листка перикарда. Полипропиленовым
швом 4/0 на маленькой игле размещают четыре или пять петель шва от перикарда к верхнему краю устья правой верхней легочной вены, а затем перикардиальную заплату подтягивают в верхнюю полую вену. Эта техника позволяет точно приблизить заплату в максимально трудную точку коррекции. Если экспозиция ухудшена кавальной канюлей, может использоваться короткий период остановки кровообращения с удалением канюли из верхней полой вены, чтобы увеличить экспозицию.
D. Линия шва продолжается по часовой стрелке, обращая особое внимание на то, чтобы не сузить устье верхней полой вены. Созданный пассаж, должен занять заднюю стенку полой вены. Нужно внимательно следить за тем, чтобы линия шва не размещалась в переднем положении, которое могло бы вызывать обструкцию полой вены. В большинстве случаев полая вена достаточно увеличена возросшим кровотоком, чтобы разместить два пассажа кровотока. Когда имеется вопрос относительно адекватности ка-вального диаметра, полая вена может быть увеличена размещением второй перикардиальной заплаты в устье ВПВ. Коррекция заканчивается накладыванием швов против часовой стрелки вокруг нижнего края дефекта. Если предсердная перегородка интактна, foramen ovale иссекается, чтобы создать дефект межпредсердной перегородки, который затем закрывается таким же способом.
|
Правая легочная вена, дренирующаяся в нижнюю полую вену (Синдром "турецкой сабли")
, Единственная легочная вена, которая дренирует целиком все правое легкое, впадающая в нижнюю полую вену на уровне или несколько ниже диафрагмы. Этот дефект часто называется синдромом "турецкой сабли" из-за внешнего вида рентгеновского снимка грудной клетки. На правой границе сердца видна типично саблевидная форма.
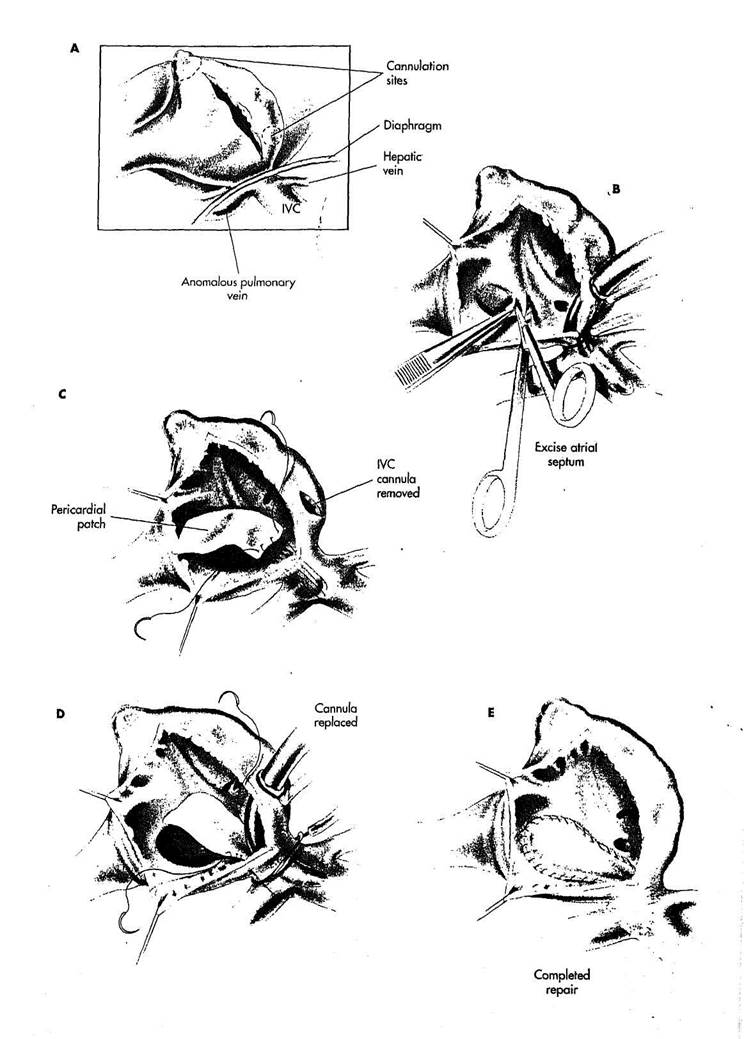
РИСУНОК 7-2
А. Аномальная легочная вена открывается в задний аспект нижней полой вены на уровне или несколько ниже диафрагмы. Аномальное соединение должно быть дифференцировано от соединения печеночных вен, которые открывают в полую вену спереди. Нижняя полая вена обычно увеличивается пропорционально увеличенному кровотоку, который ома должна вместить в результате аномального дренажа легочных вен. Верхняя полая вена канюлируется через ушко правого предсердия. Нижняя полая вена канюлируется через правое предсердие кпереди достаточно для того, чтобы позволить выполнить разрез правого предсердия непосредственно по нижней полой вене позади участка канюляции. Турникеты полой вены размещаются обычным способом, однако турникет на нижней полой вене, пережимает полую вену кверху от соединения с нижней легочной веной. Используется гипотермическая перфузия с охлаждением тела до 24 С.
В. Создается дефект межпред-сердной перегородки иссечением пред-сердной перегородки в области овальной ямки.
' С. Искусственное кровообращение временно прекращается, и канюля из нижней полой вены удаляется, чтобы позволить осуществить доступ к устью правой легочной вены. Прямоугольная пери-кардиальная заплата выкраивается из переднего листка перикарда. Несколько петель полипропиленового шва 4/0 размещаются между перикардиальной заплатой и нижним краем правой легочной вены до того, как заплата будет подтягиваться в нижнюю полую вену.
D. Туннель создается, приближая
перикард к задней стенке нижней полой вены и предсердной перегородки медиально и латерально, заботясь, чтобы устье нижней полой вены осталось широко проходимым и, в то же самое время, учитывая, что нужно оставить свободный дренаж правой легочной вены. Так как нижняя полая вена увеличена из-за увеличенного кровотока, обычно имеется достаточно места, чтобы обеспечить экспозицию и рабочее пространство, кроме младенцев и маленьких детей. Более низкий край аномального венозного соединения должен точно визуализироваться, а печеночные вены должны быть четко идентифицированы. Перикардиальная ?з-плата размещается между этими структурами с обеспечением адекватного выхода из нижней полой вены. Как только ли:-ря шва в предсердии закончена достаточно для того, чтобы экспозиция из-за венозной канюли не ухудшилась, канюля вставляется в нижнюю полую вену и страхуется турникетом.
Теплым перфузатом производится восстановление температуры тела, чтобы поднять ее до нормальных цифр, в то время как реконструкция продолжается.
Е. Коррекция заканчивается, приближая перикардиальную заплату к верхнему краю дефекта межпредсердной перегородки, который был создан предварительно, тем самым обеспечивая соединение правой легочной вены с левым предсердием через дефект межпредсердной перегородки. Линия шва размещается вправо от коронарного синуса так, чтобы область атриовентрикулярного узла не повредилась. Заплата должна иметь достаточную ширину, чтобы образовалась выпуклость в полость предсердия и таким образом обеспечивать полностью свободный пассаж крови.
|
Левая легочная вена, дренирующаяся в v. innominate
Левая верхнедолевая легочная вена (или полный легочный венозный дренаж левого легкого) дренируется v. innominate, впадающую в левую легочную вертикальную вену. Эта вертикальная вена - эквивалент добавочной левой верхней полой вены.
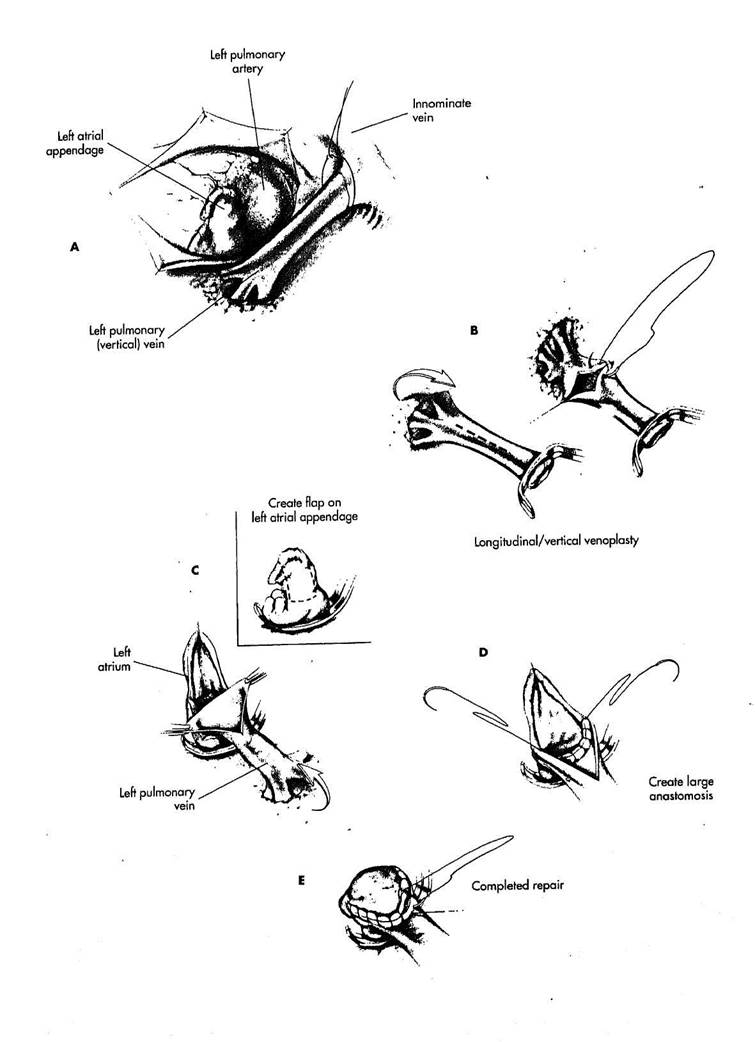
РИСУНОК 7-3
А. Если этот порок изолированная аномалия, операция выполняется из левой заднебоковой торакотомии. Пациент лежит на боку.
Грудная клетка открывается в ложе четвертого или пятого ребра. Вертикальная вена полностью мобилизуется. Перикард вскрывается, чтобы обнажить ушко левого предсердия. Вертикальная вена лигируется в месте соединения с веной innominate. Сосудистый зажим размещается на левой легочной вене, и вена пересекается около лигатуры, чтобы получить максимальную длину левой легочной вены.
В. Вертикальная вена должна быть ротирована книзу, чтобы приблизиться к левому предсердию. В течение этого вмешательства имеется существенный риск кинкинга вены. Выполняется пластика вены, чтобы уменьшить вероятность кинкинга. Вертикальная легочная вена рассекается продольно. Венозный разрез закрывается вертикально.
С. Ушко левого предсердия пережимается сосудистым зажимом у основания. На латеральных сторо"*х ушка предсердия делаются параллельные разрезы, начинающиеся на верхушке и продлевающиеся на осно"э~ ние. Разрезы соединяются у основания, чтобы создать лоскут предсердия. Тщательно осматривается внутренняя поверхность и иссекаются любые трабекулы, которые могут присутствовать. Легочная вертикальная вена - ротируется книзу, и передний конец ее лопатковидно выкраивается.
D. Создается широкий анасто
моз с левым предсердием. Кончик ве
ны анастомозируется с основанием
ушка левого предсердия. Используют
ся непрерывные стежки полипропиле
нового шва 5/0 или 6/0.
E. Лоскут левого предсердия
подшивается в лопаточковидно выкро
енную легочную вену. Этот анастомоз
не круглый, поэтому риск позднего
стеноза уменьшается.
Продолжение на следующей странице.
|
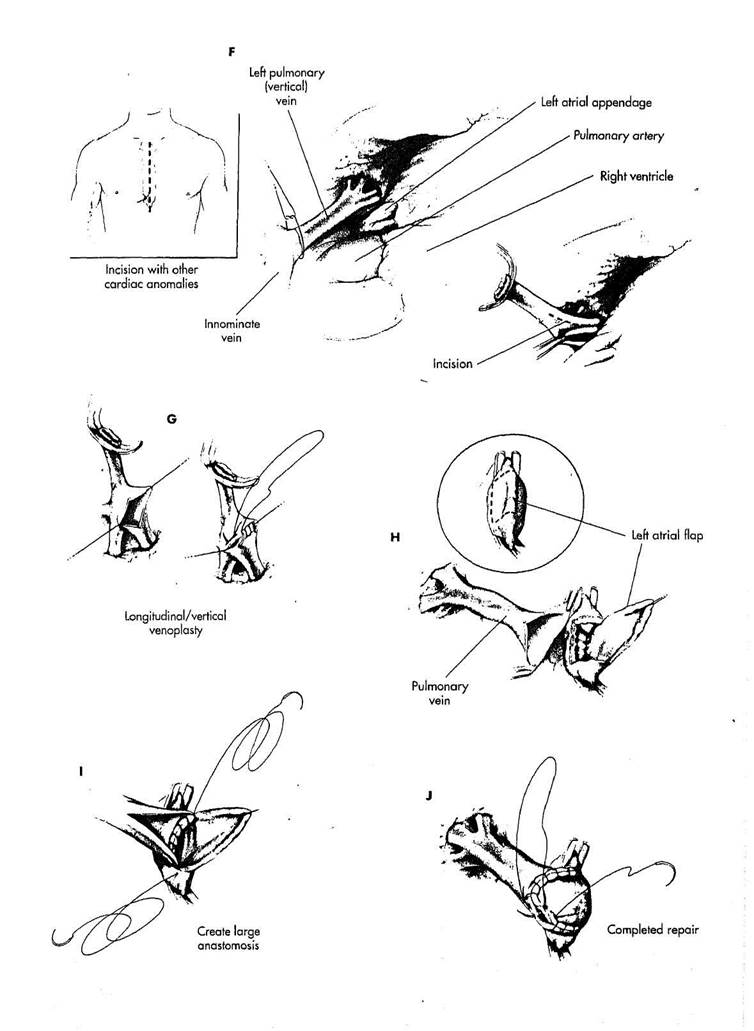
F. Если имеется дефект меж-предсердной перегородки или другое сочетанное внутрисердечное поражение, дефект коррегируется в условиях искусственного кровообращения через срединный разрез грудины. Тракци-онный стежок размещается в выводном отделе правого желудочка, чтобы позволить легочной артерии отойти вправо, обнажив ушко левого предсердия. Перикард рассекается латерально и кпереди от легочной артерии, чтобы обнажить аномальную левую легочную вертикальную вену. Аномальная легочная вена должна быть мобилизована полностью до соединения с безымянной веной. Вертикальная вена лигиру-ется близко к безымянной вене и разделяется. Вертикальная вена ротируется книзу для того, чтобы приблизиться к левому предсердию. Производится пластика вены, чтобы избежать патологической ее извитости. Продольный разрез на легочной вене выполняется как показано на рисунке.
G. Разрез закрывается
вертикально непрерывными стежками
полипропиленового шва 6/0. .
Н. Ушко левого предсер."л'я изолируется, накладывая сосудистый зажим у его основания. Зажим обычно используется, чтобы фиксировать ушко и направить его вверх для облегчения накладывания анастомоза. Небольшой участок латерального аспекта ушка создается параллельными разрезами у основания. Лоскут раскрывается, соединяя разрезы около основания ушка. Легочная вена отсе-паровывается, чтобы обеспечить больший периметр для анастомоза.
I. Кончик легочной вены ана-стомозируется с основанием ушка левого предсердия непрерывными стежками полипропиленового шва 6/0 или
5/0.
J. Между лоскутом ушка предсердия и отсепарованной легочной веной создается широкий анастомоз. Коррекция сочетанных внутрисердеч-ных дефектов выполняется в обычном объеме после завершения анастомоза.
|
8 ТОТАЛЬНЫЙ АНОМАЛЬНЫЙ ДРЕНАЖ ЛЕГОЧНЫХ ВЕН
КАРДИАЛЬНЫЙ ТИП
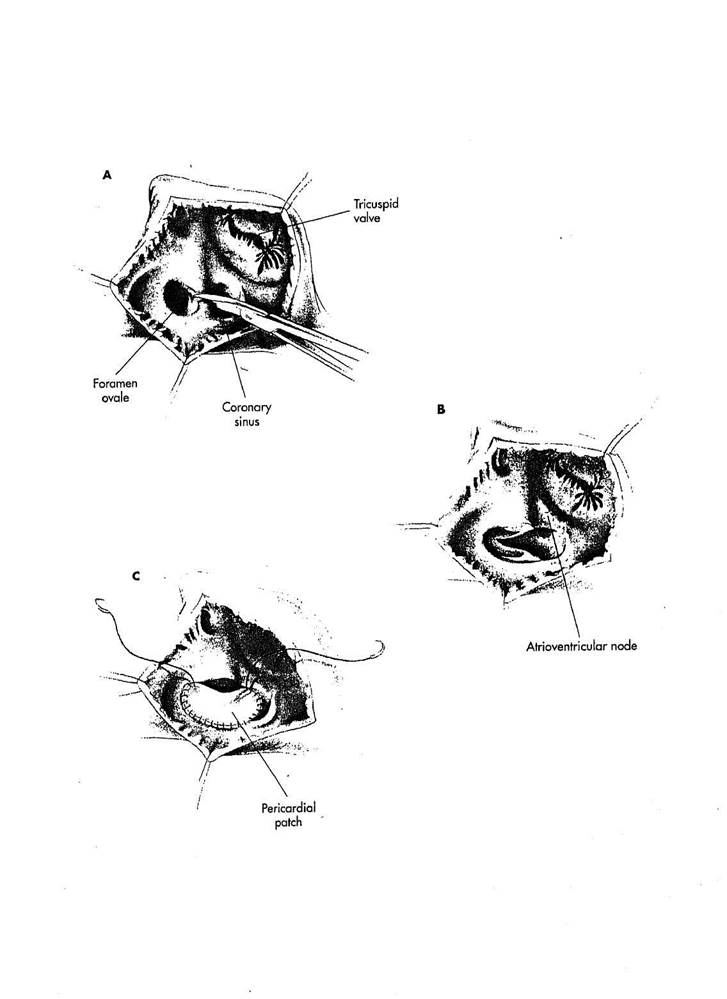
Имеются три типа тотального аномального дренажа легочных вен. Карди-альный тип,при котором все легочные вены дренируются в коронарный синус. Легочный венозный дренаж осуществляется непосредственно в правое предсердие. Операции при тотальном аномальном дренаже легочных вен могут быть выполнены, используя единственную венозную канюлю, вставляемую в ушко правого предсердия, с глубокой гипотермией и остановкой кровообращения, чтобы венозная канюля могла быть удалена для получения оптимальной внутрисердечной акспозиу-'*. Могут использоваться и две венозных канюли, причем, верхнюю полую вену каню-лируют у перикардиальной складки.
РИСУНОК 8-1
А. Разрез выполняется в правом предсердии параллельно атриовен-трикулярной борозде. Идентифицируется расширенный коронарный синус, который является местом аномального дренажа легочных вен. Мембрана foramen ovale иссекается, чтобы обеспечить большое отверстие в межпред-сердной перегородке. Общая стенка коронарного синуса и левого предсердия рассекаются, размещая ножницы в коронарный синус и левое предсердие через foramen ovale.
В. Этот разрез выполняется в левое предсердие, чтобы позволить осуществиться свободному дренажу крови из коронарного синуса в. главную часть левого предсердия. Атрио-вентрикулярный узел и пучок Гиса
должны оставаться кпереди от разреза и таким образом быть защищены от повреждения.
С. Выкраивается соответствующего размера заплата из переднего листка перикарда, чтобы закрыть предсердную перегородку. Чтобы сблизить перикард и перегородку, используется непрерывный полипропиленовый шов 4/0 с двумя иглами. В области атриовентрикулярного узла, линия шва размещается на несколько миллиметров глубже, внутрь коронарного синуса, а не по его краю, чтобы сохранить проводящую систему. Линия шва продолжается на латеральную стенку правого предсердия, чтобы не уменьшить размеры левого предсердия.
|
Супракардиальныи тип
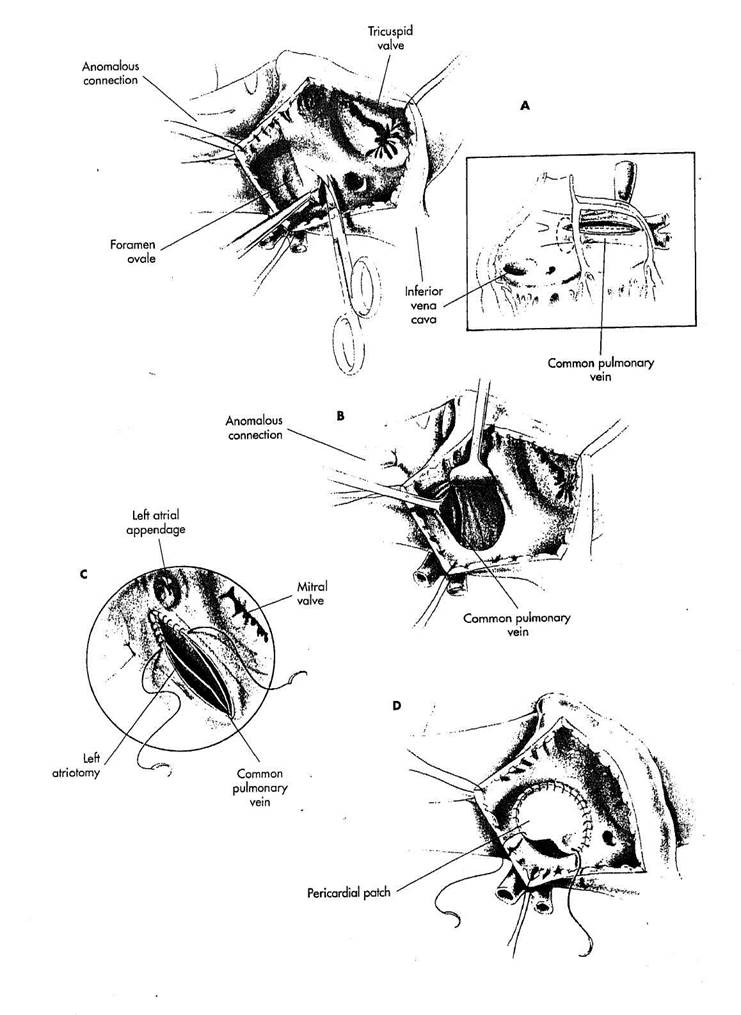
У пациентов с супракардиальным типомтотального аномального дренажа легочные вены сливаются позади левого предсердия. Сливающиеся вены связаны с вертикальной веной на этой же (левой) стороне, которая дренируется в левую безымянную вену.
РИСУНОК 8-2
A. Правая атриотомия выпол
няется параллельно атриовентрикуляр-
ной борозде, обеспечивая доступ к
межпредсердной перегородке. Часть
межпредсердной перегородки в облас
ти foramen ovale иссекается, обнажая
для анастомоза заднюю стенку левого
предсердия. Этот доступ обеспечивает
максимальную визуализацию области
анастомоза и уменьшает возможность
деформации анастомоза, потому что
коррекция выполняется в естественном
анатомическом положении.
B. Крючок, размещаемый на
предсердной перегородке обнажает
заднюю стенку левого предсердия.
Разрез сделан через заднюю стенку
левого предсердия от правой стороны
предсердной перегородки к основанию
ушка левого предсердия. Разрез мо
жет быть продлен на ушко левого
предсердия, если нужна большая дли
на разреза. Крючок размещается на в
верхнем крае левого атриотомного
разреза, чтобы обнажить общую лего
чную вену, которая находится непо
средственно позади левого предсердия
и закрыта перикардом. Разрез выпол
няется на всю длину общей легочной
вены, чтобы приблизиться к размеру
разреза в левом предсердии. Разрез
обычно проходит близко кбифурка
ции легочной вены ина правой, и на
левой стороне. Осматривается позиция
и направление верхних и нижних лего
чных вен на правой илевой стороне.
Аномальное венозное соединение с
безымянной веной (вертикальной вена) лигируется.
С. Анастомоз общей легочной
вены с разрезом в задней стенке ле
вого предсердия накладывается через
правое предсердие, используя поли
пропиленовую или polydioxanone нить
6/0 или 7/0. Анастомоз начинается
вверху левого угла разреза в общей
легочной вене. Начальные два или три
стежка накладываются по часовой
стрелке вокруг верхушки. Эти стежки
должны проводиться очень точно и
отдельно через вену и предсердие,
чтобы гарантировать точность закры
тия верхушки. Как только эти труд
ные стежки наложены и затянуты,
анастомоз сближается, и
накладывается остальная часть анастомоза край-в-край. Можно наложить несколько узловых швов в верхнем крае разреза общей легочной вене прежде, чем закончить анастомоз.
D. Для закрытия перегородки используется большая перикардиаль-ная заплата. Она может размещаться на латеральной стенке правого предсердия спереди от перегородки, чтобы избежать уменьшения размера левого предсердия. Для анастомоза используется непрерывный полипропиленовый шов 4/0, который начинается спереди и поднимается в противоположных направлениях вокруг септального дефекта.
|
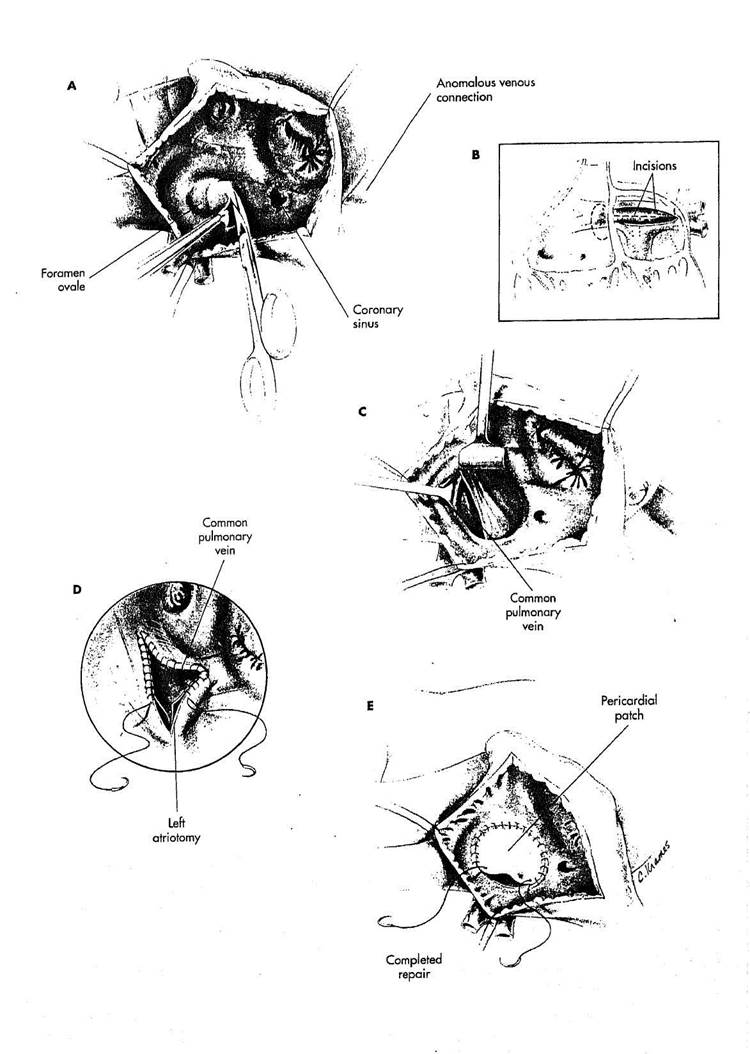
ИНФРАКАРДИАЛЬНЫЙ ТИП
При этой аномалии, легочные вены соединяются со сливающейся веной, которая находится сзади левого предсердия позади перикарда и проходит через диафрагму, вбирая в себя портальное венозное кровообращение. Коррекция выполняется, используя глубокую гипотермию и остановку кровообращения с удалением венозной канюли, чтобы увеличить экспозицию.
РИСУНОК 8-3
A. Выполняется правая атрио-
томия, и предсердная перегородка
иссекается в области foramen ovale.
B. К левому предсердию при
ближаются через резецированную
межпредсердную перегородку (пунк
тирный кружок). Разрез в задней
стенке левого предсердия сделан по
сливающимся легочным венам. Разрез
легочной вены будет в удобной пози
ции для анатомически правильного
анастомоза легочной вены с левым
предсердием. 4
С. Крючки заводятся через предсердную перегородку, чтобы обнажить заднюю стенку левого предсердия. Выполняется разрез в левом предсердии, продолжающийся от предсердной перегородки на правой стороне к основанию ушка левого предсердия на левой стороне. Затем крючки вводятся в левопредсердный разрез, чтобы обнажить сливающуюся легочную вену позади левого предсердия. В общей легочной вене выполняется Т-образный разрез, продолжающийся книзу по сливающейся легочной вене и латерально к бифуркации легочной вены на правой и левой сто-
ронах. Нужно обеспечить точное соединение верхних и нижних легочных вен на правой и левой сторонах. Общая легочная вена лигируется на уровне диафрагмы ниже нижних легочных вен.
D. Анастомоз общей легочной вены с задней стенкой левого предсердия выполняется непрерывным полипропиленовым или polydioxanone швом 6/0 или 7/0. Линия швов начинается в левой верхней части разреза в левом предсердии со стежками, накладываемыми по часовой стрелке, тем самым левое предсердие приближается к общей легочной,вене. Левое предсердие достаточно податливо, чтобы позволить точное сопоставление с Т-образным разрезом общей легочной вены. Может быть создан широкий анастомоз.
Е. Предсердная перегородка восстанавливается большой перикар-диальной заплатой, которая может пришиваться к латеральной стенке правого предсердия, чтобы не уменьшить полость левого предсердия. Используется непрерывный полипропиленовый шов 4/0.
|
9 COR TRIATRIATUM (ТРЕХПРЕДСЕРДНОЕ СЕРДЦЕ)
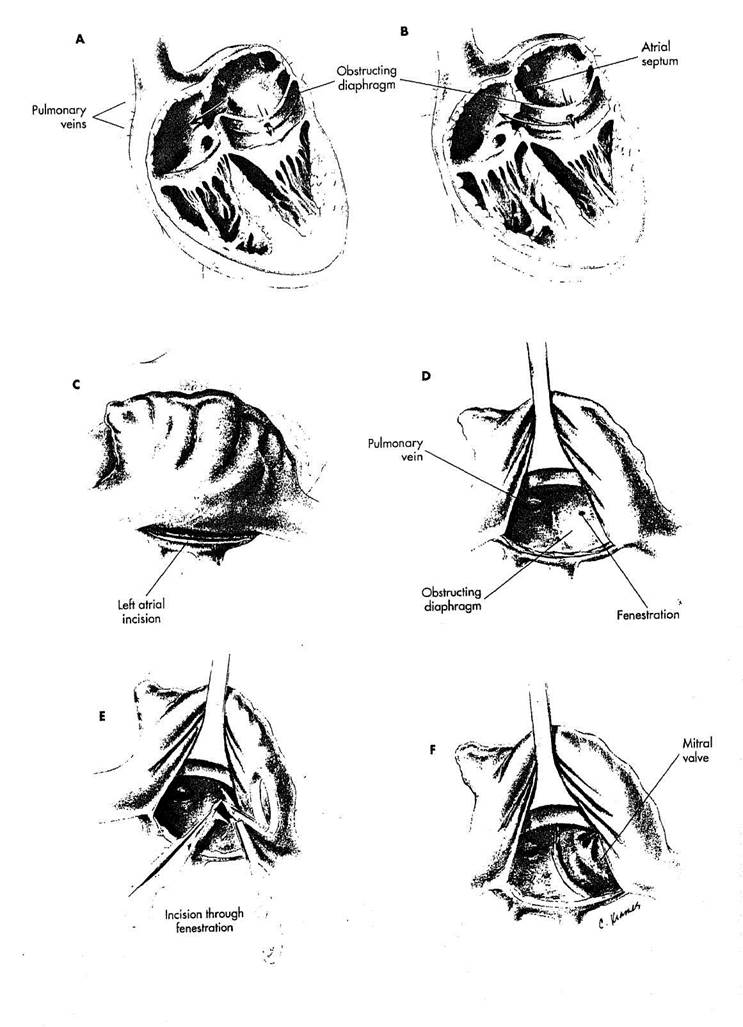
Cor triatriatum - врожденная патология сердца при которой фиброзно-мыше-чная мембрана делит левое предсердие на верхнюю или проксимальную камеру, куда впадает легочная вена и более низкую или дистальную камеру, которая содержит ушко предсердия и митральный клапан. Дефект - результат внутриутробной аномалии надлежащего слияния общей легочной вены с левым предсердием. 11о-скольку легочная вена соединяется с левым предсердием, стенка между ними обычно рассасывается, оставляя общую камеру. В cor triatriatum эта резорбция происходит неполностью, поэтому образуется диафрагма, разделяющая левое предсердие.
РИСУНОК 9-1
A. Foramen ovale может быть
связано с верхней камерой, так что
клинические особенности могут моде
лировать аномальный дренаж легоч
ных вен.
B. Иногда foramen ovale сооб
щается с дистальной камерой и пра
вым предсердием, напоминая по кли
ническим проявлениям митральный
стеноз. Мембрана или диафрагма,
разделяющая левое предсердие, все
гда интимно припаяна к предсердной
перегородке на медиальной стороне.
На латеральной стороне, диафрагма
присоединена к левой предсердной
стенке непосредственно ниже левых
легочных вен. Латеральная область
прикрепления несколько трудна для
выделения изнутри предсердия. Поэ
тому ее нужно выделять тщательно, с
учетом взаимоотношений левых легоч
ных вен, митрального клапана, ушка
предсердия, и коронарного синуса.
С. У более старших детей и взрослых всем условиям удовлетворяет доступ через левое предсердие, подобный тому, как он выполняется при операциях на митральном клапане. Используется стандартная техника искусственного кровообращения с двумя венозными канюлями. Необходимы турникеты на полые вены, потому что всегда имеется открытое foramen ovale. Разрез производится в левом предсердии на правой стороне позади меж-предсердной борозды.
D. Отведение межпредсердной перегородки кпереди обнажает внут-рипредсердную диафрагму с центральной фенестрацией. Легко идентифицируются все четыре легочные вены, но
в этой точке обычно не может визуализироваться ни одна из других структур в левом предсердии. Невозможность видеть все структуры - существенный недостаток этого доступа, но при сердцах большого размера из этого доступа можно произвести успешную коррекцию.
Е. Иссечение внутрипредсерд-ной диафрагмы начинается с расширения фенестрации к левой нижней легочной вене. Направление этого начального разреза удобно, но разрез не должен быть продлен слишком далеко, пока не идентифицированы структуры ниже диафрагмы. Ретракция и осмотр через разрез в диафрагме обнажит митральный клапан и позволит благополучно рассечь диафрагму дальше. В течение иссечения диафрагмы нужно соблюдать осторожность и защищать митральный клапан от повреждения. Поскольку рассечение мембраны приближается к левой стороне близко от левой нижней легочной вены и митрального клапана, эти две структуры должны быть идентифицированы, а мембрану нужно удалять между ними, принимая все меры предосторожности, чтобы не проникнуть через свободную стенку левого предсердия.
F. Полное иссечение
диафрагмы обеспечивает свободный пассаж крови и восстанавливает непрерывность легочных вен и митрального клапана. Коррекция заканчивается закрытием разреза левого предсердия.
Продолжение на следующей странице.
|
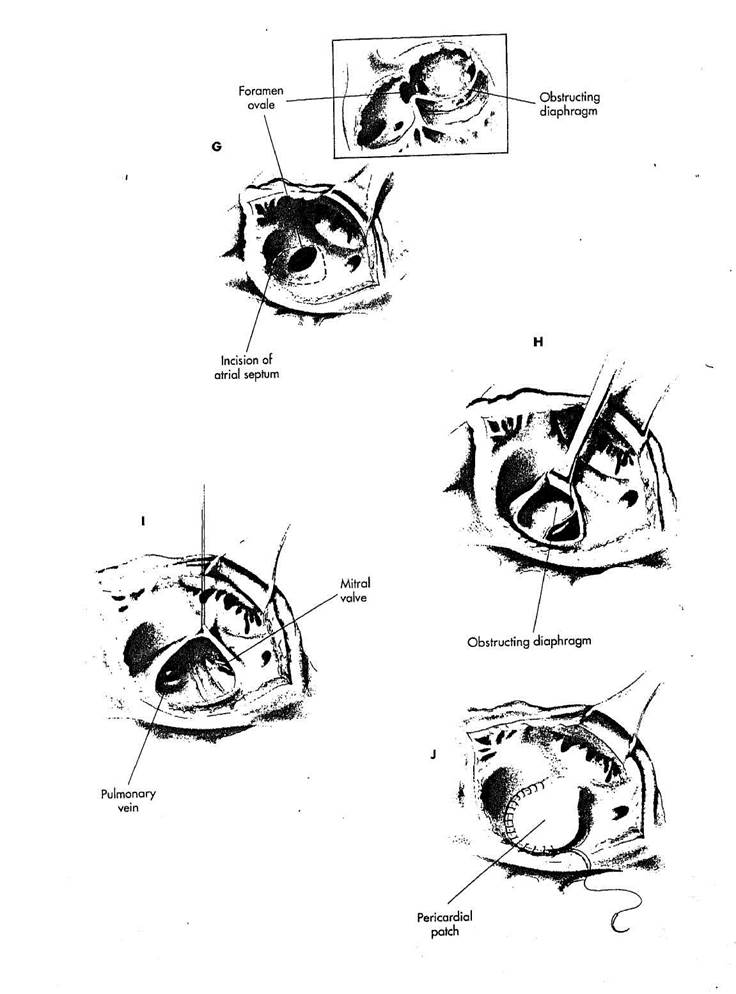
G. У младенцев и маленьких детей для максимальной внутрипред-сердной экспозиции, коррекция может быть выполнена под глубокой гипотермией с остановкой кровообращения. Единственная венозная канюля, проведенная через ушко правого предсердия, может быть удалена, чтобы улучшить экспозицию. Правая атрио-томия выполняется параллельно и рядом с атриовентрикулярной бороздой. Предсердная перегородка в области foramen ovale иссекается.
Н. Поскольку межпредсердная перегородка иссечена, обнажается точка, в которой присоединяется мембрана к предсердной перегородке в левом предсердии. Диафрагма визуализируется, так как межпредсердная перегородка иссечена. Эта техника доступа через межпредсердную перегородку делает внутрипредсердные структуры хорошо доступными и очень упрощает коррекцию этого дефекта на очень маленьких сердцах или даже у более старших пациентов. Крючок, размещаемый спереди на перегородке, помогает в экспозиции внутрипредсердной диафрагмы и позволяет оценить взаимоотношения митрального клапана и левых легочных вен.
I. Нужно ясно идентифицировать и исследовать четыре легочные вены, чтобы быть абсолютно уверенным, что все они нормально соединяются с сердцем. Митральный клапан сначала трудно визуализировать полностью, но как только мембрана рас-
секается, он становится виден лучше. Митральный клапан нужно четко визуализировать в латеральном его аспекте, где диафрагма близко присоединена к клапану. Диафрагма полностью иссекается таким образом, чтобы имелся свободный пассаж крови из митрального клапана. Рассечение с использованием ножниц начинается в предсердном септальном прикреплении и продолжает кзади и кпереди. Наиболее трудная часть рассечения - латеральная часть на левой предсердной стенке, где нужно не повредить митральный клапан и левое предсердное прикрепление левой нижней легочной вены. Глубину иссечения в этой области трудно измерить, и может возникнуть случайная перфорация свободной стенки задней части левого предсердия. Кроме того, можно вскрыться в коронарный синус. Диафрагма должна быть полностью удалена, чтобы гарантировать свободный поток крови из легочных вен в митральный клапан.
J. Межпредсердная. перегородка закрывается заплатой, изготавливаемой из переднего листка перикарда. Заплата пришивается к межпредсерд-ной перегородке, используя непрерывный полипропиленовый шов 4/0. Линия шва начинается спереди и первоначально продолжается в направлении против часовой стрелки вокруг верхнего края дефекта ниже верхней пол^й вены. Коррекция заканчивается накладыванием противоположного конца шва вокруг нижнего аспекта дефекта в направлении по часовой стрелке. Затем оба конца шва связываются.
|
Дата добавления: 2015-06-12; просмотров: 1412;
