Хронические шейные и поясничные боли
Шейные боли. Хронические боли в позвоночнике чаще всего наблюдаются в наиболее подвижных его отделах — шейном и поясничном. В грудном отделе хронические боли отмечаются реже. Исследовать шейный отдел позвоночника необходимо при одновременном изучении состояния верхних конечностей.
Деформирующий спондилоз шейного отдела позвоночника (spondylosis cervicalis, spondylosis uncovertebralis)—наиболее распространенная причина хронических болей в области шеи в преклонном возрасте. У лиц обоего пола после 55 лет рентгенологические признаки спондилоза чаще имеются, чем отсутствуют. Однако не все они жалуются на болевые симптомы. Клиническое проявление цервикального спондилоза вызывается патологическим состоянием межпозвонкового диска и возможными вторичными изменениями в телах позвонков, в задних межпозвонковых суставах (spondylarthrosis), в оболочках нервных корешков и позвоночных артериях.
Патологические изменения межпозвонкового диска обычно обусловлены возрастными дегенеративными нарушениями его структуры, реже — последствиями повреждения, ускоряющего старение диска, В патологический процесс может быть вовлечен любой межпозвонковый диск, но чаще всего поражаются между пятым и шестым, шестым и седьмым шейными позвонками. Патологическое состояние межпозвонкового диска вызывает типичные изменения смежных позвонков — передние маргинальные разрастания остеофитов (вентральный спондилоз). Деформирующий вентральный спондилоз иногда сочетается с остеохондрозом позвонков.
Артротические изменения в задних отделах тел позвонков, в области контакта крючковидных отростков (proc. uncinati) называют дорсальным унковертебральным спондилозом (spondylosis dorsalis, uncovertebralis). Маргинальные остеофиты, разрастающиеся на крючковидных отростках, могут быть изолированными, т. е. не сочетаться с изменениями в других участках тел позвонков. Остеофиты унковертебральных сочленений, проникая в межпозвонковые отверстия, сужают пространство и могут сдавливать проходящие в них нервные корешки
Симптомы цервикального спондилоза зависят от уровня поражения позвоночника. Они могут быть обусловлены а) давлением маргинальных остеофитов на нервные корешки и невральные оболочки (брахиаль-цая невралгия, головные боли); б) давлением на спинной мозг измененного диска, выпятившегося в спинномозговой канал (миелопатия), в) компрессией атероматозно измененных позвоночной и базилярной артерий (вертебробазилярная ишемия); г) давлением передних остеофитов на пищевод.
Симптомы сдавления нервных корешков возникают обычно у больных старше среднего возраста. Они проявляются парестезиями, поверхностной болезненностью кожи соответствующих дерматомов, глубокими болями, слабостью мышц плечевого пояса (трапециевидной, широкой мышцы спины, большой грудной мышцы), тугоподвижностью и болями суставов. Симптомы ограничены верхней конечностью. Начало болей крадущееся, почти каждый четвертый больной связывает их с легким повреждением, таким, как, например, спотыкание о ступеньку. Иногда боли появляются впервые не в шее, а в руке и кисти В таких случаях происходит типичная иррадиация болей от определенной точки надплечья, пусковой точки, дистально но латеральной стороне руки до локтя, иногда по лучевой поверхности предплечья, большого пальца (рис 185).
Головные боли шейного происхождения- шейная мигрень (migraine cervicale), имеющие пусковую точку в затылочнойпопасти (рис 186), бывают обычно односторонними, чаще всего правосторонними, они ирра-диируют вдоль большого или малого затылочных нервов (n. n. occipitalis major minor).
Через несколько часов после начала атаки односторонних головных болей появляются боли в одноименном глазу, в лобной области и верхней челюсти той же стороны. Движения шейного отдела позвоночника усиливают отраженные боли. По незнанию их принимают за невралгию тройничного нерва или за начальные симптомы опухоли головного мозга.
Осложнение шейного спондилоза сдавлением спинного мозга развивается медленно. Больные обычно жалится на боли и слабость в одной или обеих руках, слабость в ногах и затруднения, испытываемые при
ходьбе. Клиническая картина зависит от локализации и интенсивности изменений. В более тяжелых случаях развивается спастичность нижних конечностей. Походка меняется и больной ходит мелкими быстрыми шажками, медленно продвигаясь вперед.
Вертебро-базилярная ишемия вызывает головокружение, визуальные симптомы, одностороннее снижение слуха, иногда тошноты и обморочное состояние. Головокружение, провоцируемое вращением и разгибанием головы (vertigo cervicalis), обычно бывает кратковременным. При исследовании его необходимо отличать от головокружения на почве лаби-

Рис 185 Иррадиация болей при цервикальном спондилозе в руку.
Рис 186 Иррадиация болен при цевикальном спондилозе в голову.
ринтита (vertigo auricularis). В обоих условиях пассивное вращение головы вызывает у больного, лежащего на спине, головокружение. Но поворот всего больного при неизменном отношении головы к туловищу вызывает лабиринтное головокружение (vertigo auricularis, синдром Мётёге), а не вертебро-базилярное, обусловленное не переменой положения, а движением в шейном отделе позвоночника, вращением головы без туловища.
Визуальные симптомы проявляются снижением зрения, перед глазами появляются черные и белые пятна, темное пятно с зигзагообразными контурами, обманы зрения и диплопия. Между атаками вертебро-базилярной ишемии возможен нистагм. По силе тяжести симптом вертебро-базилярной ишемии бывает различным — от кратковременного головокружения до потери сознания (больной падает, как подкошенный).
Большие передние остеофиты (при вентральном спондилозе) могут иногда, надавливая на стенку пищевода, механически затруднять глотание, вызывая поперхивание (dysphagia).
При деформирующем шейном спондилозе наблюдается иногда «неустойчивый позвонок, перемещающийся кпереди и кзади при движениях шейного отдела позвоночника — сгибании и разгибании. Обнаруживается «неустойчивый» позвонок сравнением двух рентгенограмм:
одной, изготовленной при полном сгибании шейного отдела, другой — при полном разгибании.
Шейный синдром (syndroma cervicalis), т е. синдром вегетативно нервного раздражения, встречается в более молодом возрасте, чем деформирующий спондилоз, с которым он имеет много общих клинических признаков Больных беспокоит кроме иррадиирующих болей три симптома — нарушение равновесия, слуха и глотания Протекает шейный синдром атаками с интервалами, свободными от клинических симптомов. Во время приступа болей ригидные мышцы затылка удерживают голову в наклонном положении. Иррадиирующие колющие боли появляются на наружной стороне надплечья, плеча, вдоль ради альной стороны предплечья до луче-запястного сустава. Очень редко отраженные боли распространяются до пальцев. Боли усиливаются при, кашле и чихании. Мышцы надплечья, плече-лучевая и разгибатели пальцев чувствительны к давлению Сухожильные рефлексы трехглавой и двуглавой мышц снижены или отсутствуют. Описывают при шейном синдроме приступы, напоминающие грудную жабу (angina pectoris) или астму, протекающие с психическими нарушениями, брахиалгией и кардиалгией, с здервикальным парезом диафрагмы.
Вне острой фазы движения в шейном отделе позвоночника не ограничены. Морфологическим субстратом цервикального синдрома считают грыжу межпозвонкового диска в шейном отделе и маргинальные остеофиты унковертебрального деформирующего спондилоза, появляющегося в более раннем возрасте, чем обычно начинается деформирующий спондилоз.
Миофасциальные боли в области шеи могут возникать самостоятельно или в сочетании с деформирующим спондилозом. Иногда больной не подозревает о существовании у него в мягких тканях шейной области чувствительных к надавливанию болезненных мест, обнаруживаемых только при тщательном овдупывании. Они могут возникать в трапециевидной мышце, в глубоких мышцах шеи или только в области гребня затылочной кости. Боли бывают продолжительными, но не тяжелыми, они усиливаются при утомлении Нередко появляются отраженные боли в других местах, в задней части головы, надплечье и руке Миофасциальные болезненные очаги — частая причина головных болей, беспокоящих больного.
Для определения локализации и характера патологических измене ний при хронических шейных болях исследуют подвижность шейного отдела позвоночника с нагрузкой и без нее, определяют состояние нервных корешков плечевого сплетения. Исследуют:
1 Ротационные движения шейных позвонков при согнутой кпереди голове (нагрузка на тела позвонков), а затем кзади (нагрузка на межпозвонковые суставы).
2 Ротационные движения с одновременным давлением на голову сверху. При патологических изменениях тел позвонков, межпозвонко вых суставов и дисков появляются боли.
3. Исследуют подвижность шейного отдела позвоночника при разгрузке. Голову осторожно захватывают с боков и при движениях головы потягивают кверху. При изменениях межпозвонковых дисков, особенно при грыже диска, можно потягиванием за голову уменьшить боли. При отпускании головы боли снова усиливаются (исследование прово дят осторожно, помня о возможных воспалительных изменениях и повреждении).
4. Если голову больной наклонит набок, то межпозвонковые отверстия (foramina mtervertebralia) с выпуклой стороны искривления расширятся и боль уменьшится. Признак бывает положительным при процессах, суживающих межпозвонковые отверстия. Наклон головы в болезненную сторону с одновременным надавливанием на темя усиливает боли, иррадиируюшие в руку.
5 Боковой наклон головы при шейном спондилартрозе сам по себе болезнен, кроме того, растяжение раздраженного плечевого сплетения усиливает отраженные боли. Отраженные боли делаются еще сильнее если при боковом наклоне головы слегка потягивать за руку.
6 Если при разогнутой шее фиксировать голову руками и попросить больного откашляться, то появление или усиление болей подтверждает заподозренный шейный спондилоз.
7. При вовлечении в патологический процесс 6-го корешка (С6) сухожильные рефлексы двуглавой и плече-лучевой мышц ослаблены или отсутствуют. Чувствительность снижена по лучевой стороне большого пальца и по нижней части предплечья. Поражение 7-го шейного корешка (С7) вызывает ослабление или выпадение сухожильного рефлекса трехглавой мышцы и снижение чувствительности на тыле кисти, на указательном и третьем пальцах.
8 Давление на остистые отростки пораженных позвонков болезненно в мышцах, иннервируемых пораженными корешками, обнаруживаются чувствительные области (трапециевидная, ромбовидная, широкая мышца спины, большая грудная). В плечевом суставе пораженной стороны определяется иногда ограничение движений, в области наружного надмыщелка плечевой кости болезненность («теннисный» локоть), а так же «карпальный туннельный синдром».
9 Ход исследования больного направляется сравнительным симметричным измерением амплитуды движений шейного отдела позвоночника. Дифференциальная диагностика между мягкой грыжей и твердой грыжей вследствие ункартроза следующая:
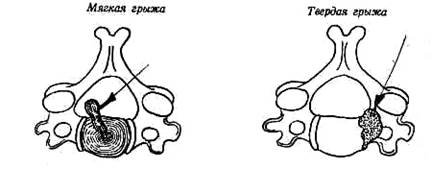
| Больному около 40 лет Часто после травмы Начало острое Монорадикулярчое поражение Двигательные нарушення++-Изолированные нарушения Симптом давления на темя + Рентгенография в 3/4— норма Миелография | Больной старше 40 лег Обычно спонтанно Состояние прогрессирующее Плюрираднкулярное Чувствительные нарушения Обычно связаны с цервикоцефалитическим синдромом Симптом давления на темя— Рентгенография в 3/4— сужение межпозвонковых отверстий Артериография позвоночной артерии |
«Поясничные боли». Причины поясничных болей различны симптомы однообразны, физикальные признаки скудны, а рентгенологические данные нередко бывают сомнительными Все это создает трудности при попытке конкретизировать диагноз поясничных болей. Желание поставить диагноз без тщательного и методичного исследования больного приводит к тому, что за причину болей принимают такое состояние, которое в лучшем случае может послужить только анатомической основой патологического процесса (сакрализация, тропизм, горизонтальный крестец, незаращение дужки позвонка без изменений содержимого спинномозгового канала и другие аномалии).
Поясничные боли при патологических изменениях в костном скелете, суставах позвоночника, мышечном аппарате поясничной области и связках обычно связаны с движениями и нагрузкой или с определенным, длительно вынужденным положением туловища. Заболевания внутденних органов, протекающие с болями в спине, не зависят от движений позвоночника. Из этого правила существуют исключения, например при остеохондрозе позвонков боли достигают наибольшей интенсивности в состоянии покоя или непосредственно вслед за ним.
В ходе исследования больного требуется: а) отграничить симптоматические поясничные боли, вызываемые отдаленными причинами, от собственно поясничных болей, б) определить точную локализацию заболевания или повреждения поясничной области, в) установить характер патологических изменений на основе всех полученных клинических данных, т. е. в результате всех проведенных исследований доставить диагноз.
Поясничные боли особенно часто обусловливаются дегенеративными изменениями в диске, которые могут начинаться в сравнительно нестаром возрасте. Они особенно часто являются основой патологических расстройств позвоночника. Наиболее обычными условиями, ведущими к появлению хронических поясничных болей, могут быть спондилоз, «пружинящая» спина, «неустойчивый» позвонок, деформации позвоночника и дефекты осанки, спондилартроз, миофасциальные боли, грыжа межпозвонкового диска, переломы, спондилолистез, анкилозирующий спондилит, заболевания позвонков.
Данные рентгенологического исследования существенны для выяснения причины болей, так как они позволяют исключить целый ряд заболеваний, таких, как анкилозирующий спондилит, спондилолистез, перелом. Наличие же на рентгенограмме признаков спондилоза не обязательно служит причиной поясничных болей так же, как и сужение нижних межпозвонковых пространств еще не доказательство грыжи межпозвонкового диска. Аномалии развития поясничного отдела позвоночника так часто бессимптомны, что видеть в них причину болей ошибочно.
Спондилоз является обычно рентгенологической находкой у людей среднего и старческого возраста, страдающих поясничными болями Но он чаете протекает бессимптомно и обнаруживается случайно при снимке, сделанном по совершенно иному поводу.
Появление симптомов спондилоза может быть спровоцировано или ускорено переутомлением или повреждением, тяжелым или легким. Симптомы дегенеративных изменений позвоночника неоднородны. Межпозвонковый хондроз характеризуется более резким ограничением подвижности позвоночника и большей болезненностью, чем остеохондроз позвонков. При остеохондрозе движения позвоночника относительно удовлетворительны, боли сильнее всего не при движениях позвоночника, а при переходе от покоя к движениям. Например, при вставании по утрам, когда больной немного походит, боли при остеохондрозе уменьшаются и усиливаются снова при длительном пребывании в вынужденном положении, например езде в автомобиле, длительном сидении у стола. Деформирующий спондилоз протекает клинически мягче межпозвонкового хондроза и остеохондроза позвонков, хотя рентгенологически обнаруживает большее обезображивание тел позвонков. Раньше всего краевые остеофиты деформирующего спондилоза появляются в зоне наибольшей нагрузки, например по передней поверхности тел позвонков в грудном отделе позвоночника, с вогнутой стороны первичной кривизны поясничного сколиоза. В сложной картине клинических симптомов трудно, а иногда невозможно решить на основании физикальных признаков, которое из дегенеративных изменений лежит в основе поясничных болей — хондроз, остеохондроз или деформирующий спондилоз.
«Пружинящая» спина возникает обычно в молодом возрасте, между 15 и 30 годами. Ее симптомы обусловлены полным или частичным разрывом над- и межостистых связок (Newman, 1952). Повреждение наступает в результате поднимания перед собой тяжести. Разрыв связок может произойти также при падении на ягодицы с разогнутыми коленными суставами, при падении с лестницы. Частичные разрывы заживают рубцом, болезненным под напряжением, полные разрывы ведут к расхождению остистых отростков. Иногда при разрыве межостиетых связок вовлекается в повреждение задняя продольная связка (lig. longitudinale post.) и annulus fibrosus диска. Поэтому «пружинящая» спина является предшественником грыжи диска. Анамнез повреждения может быть забыт.
Боли в пояснице, иррадиирующие в ягодицу и бедра, тупые, изводящие. Симптомы ослабевают при покое, но рецидивируют при напряжении. Разгибатели спины обнаруживают при исследовании явления спазма. Часто единственным признаком «пружинящей» спины является болезненность при надавливании на межостистыс промежутки между пятым поясничным и первым крестцовым или между четвертым и пятым поясничными позвонками.
«Неустойчивый» позвонок — хорошо распознаваемое состояние, при котором один, реже два позвонка перемещаются при сгибательно-разгибательных движениях в передне-заднем направлении. Смещение обычно происходит между третьим и четвертым или четвертым и пятым позвонками. «Неустойчивый» позвонок возникает при различных изменениях, дезинтегрирующих диски,— при межпозвонковом хондрозе, остеохондрозе позвонков, редко при деформирующем спондилозе, пружинящей спине, при повреждениях дужек или мелких суставов позвонков. Он наблюдается при рецидиве болей после оперативного удаления грыжи диска. Иногда «неустойчивый» позвонок обнаруживается при совершенно нормальной рентгенологической картине поясничного отдела позвоночника, сигнализируя о начале спондилоза. Единственным положительным клиническим признаком неустойчивого позвонка является боль при надавливании или поколачивании по остистому отростку пораженного позвонка. Ишиалгические боли при описанном состоянии обусловлены одновременно имеющейся грыжей диска.
Нарушения осанки и деформации позвоночника нередко обусловливают появление хронических поясничныхболей.В нормальных, ненарушенных условиях суставы позвоночника удерживаются в середине амплитуды своих движений. Деформация позвоночника сдвигает суставные поверхности из этого положения, устанавливая их вблизи предела амплитуды движений в каком-либо одном направлении. В создавшихся условиях позвоночный столб удерживается главным образом мышечным напряжением с вытекающей отсюда ранней утомляемостью мышц, недостаточностью их и болями. Плоская спина, сутулая спина, осаночный сколиоз, а также структурный сколиоз поясничного отдела позвоночника предрасполагают к раннему появлению поясничных болей. Структурный сколиоз поясничного отдела позвоночника, не резко выраженный, может оказаться своевременно нераспознанным и только значительно позднее развитие с вогнутой стороны первичной дуги искривления деформирующего спондилоза с болями дает возможность поставить запоздалый диагноз сколиоза —причины болей.
Врожденные аномалии развития, такие, как асимметрия задних межпозвонковых суставов, увеличение (лумбализация) или уменьшение (сакрализация) количества поясничных позвонков, другие отклонения в развитии позвоночника, сами по себе не являются источником болей. Возникающие же на их основе статико-динамические изменения могут обусловить поясничные боли. Например, односторонняя сакрализация пятого поясничного позвонка может явиться основой развития деформирующего артроза между поперечным отростком и крестцом (arthrosis transversosacralis).
Спондилартроз возникает в результате нарушения нормальных статико-динамических условий, например при смещенных переломах позвонков, других деформаций позвоночника и особенно часто при спондилозе. Боли и тугоподвижность позвоночника являются основными симптомами спондилартроза. Исследование обнаруживает мышечный спазм и уменьшение амплитуды движении.
Миофасциальные боли, как и в шейном отделе, больные ощущают в области мышечных прикреплений (рис 187): а) прикрепление длинных мышц спины (m. m. sacrospinales) в крестцовом треугольнике между линией остистых отростков крестца и задними верхней и нижней остями подвздошной кости (1); б) переход мышечной части длинной спинной мышцы в сухожильную кнаружи от линии остистых отростков третьего — пятого поясничных позвонков (2); в) прикрепление большой ягодичной мышцы (m gluteus max ) кнаружи от задней верхней ости подвздошной кости (3); г) переход мышцы, напрягающей широкую фасцию бедра (m tensor fasciae latae), в ягодичную фасцию (4); боли часто комбинируются с отводящей контрактурой; д) поперечно-крестцовое сочлене ние—articulatio transversosacralls (5); е) болезненность при повреждении меж- и надостистых связок — lig. inter , supraspinosus (б).
Грыжа межпозвонкового диска нередко служит причиной поясничных болей. В молодом возрасте, до тех пор пока пульпозное

Рис 187 Болезненные точки при поясничных болях Объяснение в тексте
ядро не подверглось перерождению, возможно его выпячивание через щель в волокнистом кольце. В более позднем возрасте выпавшие массы представляют собой дегенеративно измененную ломкую ткань диска — секвестр волокнистого кольца. Различают выпячивание (protrusio) и выпадение(prolaps) волокнистого секвестра. Если выпавший секвестр сохраняет связь с межпозвонковым диском, то это секвестрирующийся пролапс, если связь потеряна, то — секвестрированный пролапс. Клиническое значение приведенного деления состоит в том, что при выпячивании (протрузии) диска возможно обратное проскальзывание выпятившейся ткани в межпозвонковое пространство. В результате обратного проскальзывания симптомы корешкового раздражения исчезают. При секвестрирующемся выпадении обратное проскальзывание выпавших масс теоретически также возможно Это так называемый подвижный секвестрирующийся пролапс межпозвонкового диска. При секвестрированном или, как говорят, свободном пролапсе обратное проскальзывание диска невозможно, раздражающее влияние дискового секвестра на нервные корешки остается до тех пор, пока раздражающий фактор не будет удален.. Самоизлечение при секвестрированном пролапсе, т. е. исчезновение клинических симптомов, возможно в редких случаях. Малого размера секвестр сморщивается или замуровывается в теле позвонка, что приводит к снятию раздражающего фактора.
Смещение секвестра (протрузия, пролапс) в межпозвонковое пространство или позвоночный канал обусловливает раздражение нервных корешков, проявляющееся клинически невралгией (радикулярной брахи-алгией в шейной области и ишиалгией в поясничной).
Клиническое исследование при хронических поясничных болях ввиду однообразия и малого количества физикальных симптомов должно быть тщательным и методичным. Если результат какого либо звена исследования оказался неясным, к нему нужно вернуться. Результаты исследования должны быть точными, недвусмысленными, иначе будут получены ложные данные.
При распознавании причины поясничных болей исследование должно выяснить: а) обусловлены ли боли изменениями позвоночника, его связочного аппарата, мышцами спины или же они вызваны не ортопедическими заболеваниями, б) локализацию патологического процесса (в телах позвонков, суставах и связках, мышцах); в) определить характер заболевания (диагноз).
Суммируя сказанное, можно выделить следующие узловые вопросы диагностического процесса.
1. Точно и последовательно собранный анамнез дает ключ к распознаванию заболевания Выяснение особенностей заболевания должно начинаться с первых ощущений, с первоначального появления болей и продолжаться через ремиссии и обострения. Если заболевание протекало скрыто с неясными ощущениями, то и это должно быть отмечено, так как отрицательные анамнестические данные при распознавании причины болей могут иметь положительное значение У женщин должны быть получены сведения о беременностях, их течении, исходе.
2. Необходимо выяснить, что облегчает боли? Уменьшаются ли боли в покое, после отдыха? Что усугубляет боли? При туберкулезе и новообразовании упражнения и резкие движения усиливают боли. Усиливаются ли боли по утрам. Уменьшаются ли боли при каком-либо определенном положении в постели или, наоборот, усиливаются? Имеют ли боли характер рецидивирующих атак, спонтанных, связанных с движением?
3. Осмотр больного в положении стоя должен выяснить строение тела и осанку; нарушение осанки, плоская, сутулая спина являются иногда источником болей в поясничной области. Изучают положение таза, его наклон, обусловленный неравенством длины ног.
4. Особое внимание должно быть обращено на форму поясничного отдела позвоночника. Лордоз может быть усилен и удлинен, может распространяться на нижнегрудной отдел позвоночника, что наблюдается при пояснично-бедренной разгибательной ригидности. Спинная борозда в таких случаях углублена выступанием напряженных длинных мышц спины. Поясничный лордоз может быть сглажен, может отсутствовать или смениться кифозом (выпячивание, выпадение межпозвонкового диска). Структурный сколиоз поясничного отдела у взрослых проявляется поясничными болями, с вогнутой стороны искривления обнаруживаются, как правило, большие остеофиты деформирующего спондилоза. Во время атаки невралгических болей, вызванной грыжей диска, появляет ся декомпенсированный лумбишиалгический сколиоз (scoliosis ischiadica).
Рельеф спины, определяемый развитием мышц и степенью мышечного напряжения, дает ценные сведения о болезненности поясничного отдела. Два мышечных вала, выступающих по бокам спинной борозды, лучше всяких слов больного свидетельствуют о поясничных болях.
5. При осмотре лежа на спине обращают внимание на позу, принимаемую больным. При заболевании пояснично крестцового отдела боль ной, лежа на спине, испытывает неудобство и стремится скорее согнуть ноги в тазобедренных и коленных суставах Невозможность лежать на определенном боку из-за болей свидетельствует о заболевании одноименного крестцово-подвздошного сочленения. По тому, как лежит больной, можно узнать, преувеличивает ли он симптомы (сознательно иля несознательно) или нет. Больной, который при стоянии не мог согнуть спину, может неожиданно, лежа, согнув коленные и тазобедренные суставы, полностью согнуть спину.
6. Исследование движений проводят в положении больного стоя и сидя, с нагрузкой и без нее. При наклоне кпереди следят за размахом и ритмом движения, в котором принимает участие каждый позвонок. Если при сгибании позвоночника кпереди отдельные позвонки не участвуют в этом движении, то это хорошо видно при осмотре сзади. Выключение из ритма движения отдельных позвонков наблюдается при заболеваниях тел позвонков (травматическая компрессия, опухолевые метастаэы). При спондилитах блокирован мышечным напряжением весь позвоночник ц это не дает возможности обнаружить фиксацию отдельных позвонков. При движении определяют момент появления болей.
Разгибание позвоночника в положении стоя перемещает нагрузку кзади, болезненность, возникающая при таком движении, указывает на заболевание задних межпозвонковых суставов (спондилартрит? спондил-артроз?).
Если хотят исключить при движении участие таза, исследование проводят в положении больного сидя. Ограничение подвижности позвоночника во всех направлениях (концентрическое) типично для воспалительного заболевания позвоночника (спондилит, спондилартрит). При невоспалительных заболеваниях движения позвоночника, по крайней мере в одном каком-либо направлении, не ограничены. Сгибание кпереди с изгибом обычно наблюдается при механическом раздражении нервных корешков (чаще всего грыжей диска).
7. Исследование подвижности с нагрузкой проводят в выпрямленном положении при наклоне кпереди и кзади. Если при поражении тел позвонков, например спондилитом, больной вытянет руки перед собой, то появляются боли в связи с перемещением нагрузки на тела позвонков. Такое перемещение нагрузки на тела позвонков можно получить, удерживая вытянутыми кпереди руками некоторый груз. Давление на тела позвонков можно получить легким толчком на голову или на плечи при выпрямленном или согнутом кпереди положении больного.
8 Поколачивание по остистым отросткам вызывает изолированную болезненность при «неустойчивом» позвонке, протрузии диска, при переломах тел позвонков или разрушении их патологическим процессом (воспалительным, новообразованием).
9 Ощупывание надавливанием в межостистых промежутках обнаруживает западение и болезненность при разрыве над- и межостистых связок («пружинящая» спина).
10 Неврологическое исследование имеет большое значение для распознавания причины поясничных болей и главным образом для определения места поражения.
Мышечный спазм длинных разгибателей спины резче выражен на стороне протрузии диска В нижних конечностях протрузия или пролапс диска вызывает поверхностные боли и нарушения чувствительности чаще всего в зоне, иннервируемой корешками L3—L4, L4—L5 или L5—S1.
11. Боли появляются или усиливаются при повышении давления внутри спинномозгового канала, например при чихании, кашле, сдавле нии яремных вен.
В зависимости от уровня выпадения диска наблюдаются изменения рефлексов. Ахиллов рефлекс исчезает при давлении выпятившегося диска L5—S1, коленный рефлекс — при выпячивании диска L3—L4, давление диска L4—L5 не изменяет сухожильных рефлексов ноги.
Признак Lasegue Поднимание разогнутой в коленном суставе ноги вызывает натяжение задних мышц бедра и седалищного нерва. Боли, появляющиеся при этом, возникают при заболевании крестцово-подвздошного сочленения одноименной стороны и при раздражении ко решков, образующих седалищный нерв. Если при поднимании разогнутой ноги производить тыльное разгибание голеностопного сустава, то появление или усиление болей означает, что имеется раздражение седалищного нерва Разгибание голеностопного сустава поднятой ноги при заболевании крестцово-подвздошного сочленения не вызывает болей и не усиливает их Усиление ишиалгии может происходить также при пе реразгибании большого пальца поднятой ноги.
Раздражение третьего-четвертого поясничных корешков проверяют, уложив больного на живот. Захватив ногу с больной стороны над голеностопным суставом, сгибают ее в коленном суставе до соприкосновения пятки с ягодицей (рис. 188). Этим достигается растяжение бедренного нерва. При раздражении бедренного нерва появляются боли, таз на пораженной стороне приподнимается, так как сгибание тазобедренного сустава расслабляет бедренный нерв.
 С дифференциально-диагностической точки зрения важно
С дифференциально-диагностической точки зрения важно
1. Отличить механически обусловленную невралгию седалищного нерва от неврита
2 Исключить раздражение корешков, вызываемое не грыжей диска, а другими причинами
Рис 188 Исследование бедренного нерва Симптом поднятия таза при сгибании голени.
Боли при растяжении седалищного нерва (признак Lasegue) могут наблюдаться как при неврите, так и при механической ишиалгии. Но при неврите боли не усиливаются от кашля, чихания, от повышения давления внутри спинномозгового канала. Давление на точки Valleix при механической ишиалгии безболезненно в отличие от истинного неврита.
Диагноз ишиалгии (брахиалгии) говорит только о наличии определенного симптомокомплекса, но не вскрывает причины последнего. Экстрамедулярные, интрадуральные и экстрадуральные опухоли, опухоли позвоночника и варикозные узлы внутри позвоночного канала могут при известных обстоятельствах обусловить монорадикулярные невралгии, подобные невралгии от протрузии диска. Однако при опухолях спинного мозга боли при постельном режиме обычно усиливаются, чего не наблюдается при грыже диска.
При уточнении причин поясничных болей должно быть проведено ректальное исследование, дающее возможность исключить заболевания органов таза. Необходимо иметь в виду возможные заболевания крестцово поясничного и крестцово-подвздошного сочленений, с которыми необходимо считаться при распознавании причин поясничных болей.
Исследование функции мышц туловища.О состоянии мышц туловища, о мышечной силе и мышечном балансе мы получаем впечатление по тому, может ли больной самопроизвольно выправить искривление позвоночника. Больного просят выпрямиться. Выпрямление позвоночника легче происходит, если больной поднимет вверх руки и по возможности вытянется. Исследование имеет большое значение для диагностики нарушения осанки. С помощью описанного приема анатомическую деформацию позвоночника (например, структурный сколиоз) можно отличить от порочной осанки. Цель исследования — выяснить, имеется ли у больного достаточная мышечная сила туловища для исправления искривления позвоночника. Отсутствие коррекции может быть обусловлено фиксированной деформацией позвоночника или слабостью мышц, лишенных силы для удержания правильной осанки. Во втором случае легкое вытягивание стоящего ребенка за голову полностью выравнивает позвоночник, чего нельзя достичь при структурных изменениях его.
При исследовании функции отдельных мышц туловища или мышечных групп клиническое значение имеют сравнительное определение мышечной силы на обеих сторонах туловища, выявление нарушения мышечного баланса, а не абсолютная сила мышц Такое исследование не требует специальной аппаратуры и может быть проведено в любых условиях.
Силу мышц разгибателей спины (m.m. erectores trunci) определяют, уложив больного поперек высокой кушетки лицом вниз, туловище остается на весу, ноги удерживает помощник. Исследуемый сгибает туловище, чтобы коснуться руками пола. Если он может из согнутого положения разогнуть позвоночник и удержать туловище на весу, противодействуя давлению, оказываемому врачом, то сила мышц нормальна. Рекомендуют у детей оценивать мышечную силу разгибателей спины по секундомеру — в течение какого времени ребенок может удержать разогнутое туловище. Такое же исследование проводят, уложив больного на один, а затем на другой бок для определения силы боковых мышц туловища (Ляндрес, Закревский, 1967).
Передняя зубчатая мышца (m. serratus ant.). Стоя позади больного, оттягивают кзади его руки, согнутые в локтях при противодействии больного. Если передняя зубчатая мышца ослаблена, то лопатка смещается кзади и устанавливается в крыловидное положение. Силу передней лестничной мышцы удобно также исследовать, предложив больному упереться в стену руками, согнутыми в локтях. Положение лопатки может меняться также при параличах трапециевидной и ромбовидной мышц.
Силу большой грудной мышцы (m. pectoralis major) определяют в положении стоя. Расположившись лицом к больному, исследующий захватывает его руки, поднятые кпереди до горизонтали, в области луче-запястных суставов и старается развести их в стороны при противодействии больного.
Мышцы живота (по Risser, 1964). Больной лежит на спине с согнутыми коленями, руки уложены над головой Исследующий отмечает положение пупка при лежании больного в исходном состоянии. Больной начинает медленно поднимать голову, затем туловище; при этом пупок меняет свое положение. Передвижение пупка книзу во время приподнимания головы указывает на относительную слабость верхних мышц живота, передвижение пупка кверху — на слабость нижних мышц живота.
Силу боковых мышц живота справа и слева изучают следующим образом: больной лежит на спине с руками, уложенными по бокам туловища. Локти согнуты под прямым углом, кулак, обращенный кпереди,— в воздухе. Больного просят толкать к потолку кулак одной руки, а затем другой, исследующий, захватив руки больного в области луче запястных суставов, оказывает этому движению сопротивление. Слабость мышц имеется в том случае, если при указанном исследовании ребра смещаются в сторону от пупка, увеличивая расстояние между пупком и ребрами.
По Risser (1964), при слабости нижних мышц живота наблюдается искривление в нижнепоясничном отделе позвоночника и косое положение таза; при слабости верхних мышц живота — искривление в верхнепоясничном или пояснично-грудном отделах. Слабость зубчатых мышц угрожает искривлением в нижней части среднегрудного отдела позвоночника, а слабость грудных мышц—искривлением позвоночника в средне-грудном отделе.
Межреберные мышцы (m.m. intercostales). Абсолютную силу межреберных мышц определить трудно, но асимметрию движений с обеих сторон грудной клетки можно установить сравнительно просто. Врач охватывает кистями рук и пальцами грудную клетку на уровне сосков больного так, что отведенные большие пальцы соприкасаются спереди по средней линии. Кисти рук врача расслаблены и движения грудной клетки, охваченной пальцами, при вдохе и выдохе смещают пальцы по отношению к движущейся грудной клетке При нормальном акте дыхания между кончиками больших пальцев появляется равномерное расхождение в несколько сантиметров. При одностороннем параличе межреберных мышц движения обнаруживают только на одной, непарализованной стороне. Парез межреберных мышц проявляется асимметричным расхождением больших пальцев. Исследование бывает успешным при известном навыке, чего можно достичь упражнениями сравнительно просто. Паралитический сколиоз характеризуется потерей движений грудной клетки с выпуклой стороны искривления При идиопатическом сколиозе нет ясно различимой асимметрии движений грудной клетки даже при резко выраженной деформации. Размах и глубина движений грудной клетки могут быть при идиопатическом сколиозе уменьшены, но они одинаковы с обеих сторон (James, 1967).
Наглядным доказательством паралича межреберных мышц при паралитическом сколиозе служит опущение ребер на выпуклой стороне искривления, так называемый коллапс ребер, хорошо видимый на рентгенограмме Количество коллабированных ребер соответствует протяженности первичной дуги искривления (James, 1967)

Рис. 189 Больной в раме Гаглунда.
Квадратную поясничную мышцу (m quadratus lumborum) удобнее всего исследовать в стоячем положении больного. Больного просят приподнять таз попеременно с одной и с другой стороны силой мышечного напряжения. Врач устанавливает большие пальцы рук на передних верхних остях подвздошных костей (spina iliaca ventralis sup.), а кончики остальных пальцев располагает на ребрах. Расстояние между ребрами и тазом измеряют раздвинутые пальцы врача. Пользуясь напряжением ягодичных мышц, разгибателей позвоночника (m erector spinae) и широкой мышцы спины (m latissimus dorsi), больной может производить не умышленно обманные движения, раскачивание таза в стороны. Сблизить гребень подвздошной кости с ребрами могут только квадратные поясничные мышцы.
Клиническое измерение дуги искривления позвоночника. Искривления позвоночника, обнаруженные при исследовании, могут быть зафиксированы путем измерения расстояния точек, наиболее отстоящих от вертикальной оси тела. Пользуются иногда для документации исходной степени сколиоза свинцовой проволокой или гипсовым бинтом; последние укладывают вдоль линии остистых отростков, а затем переносят на бумагу и контуры обводят карандашом.
Описанные способы неточны, возникающие при повторных измерениях ошибки маскируют происходящие изменения. О несоответствии линии остистых отростков истинной картине бокового искривления позвоночника выше было сказано. Наиболее пригодным методом является измерение по рентгенограмме, о чем будет сказано ниже. фотографирование больного в раме Haglund (рис 189) служит хорошим добавлением к рентгенограмме.
Дата добавления: 2015-06-12; просмотров: 963;
