Синдром передней лестничной мышцы
Эта мышца относится к тем, места прикрепления которых находятся не только в пределах шеи, но и за ними. Начинаясь от передних бугорков поперечных отростков Сш-Qv, мышца прикрепляется к бугорку Лисфранка 1 ребра. Она наклоняет голову в свою сторону, а при двустороннем действии — вперед. Иннервация С5-С7. Через острый угол, образуемый мышцей и ребром, проходит подключичная артерия, нижний ствол плечевого сплетения, а впереди мышцы располагается подключичная вена.
Т.к. нижний ствол плечевого сплетения и подключичная артерия могут подвергаться травматизации не только лестничной мышцей, но нередко и добавочным шейным ребром, остановимся сначала на этих видах патологии. Мы встречали шейное ребро у 6% больных шейным остеохондрозом, как и в популяции вообще (Майкова-Строганова B.C., 1952).
Детальное описание клинической картины шейного ребра относится к 1905 г. (Murphy J.). Этому вопросу посвящена большая литература (Спижарный И. К., 1901; Тихонов П.А., 1905; Сокол С.Я., 1911; Смирнов А.А., 1924; Adson A., Coffey J., 1927; Сурков А.Д., 1927, 1929; Булгаков Б.В., 1928; Мануйлов В.П., 1928; Яхнич Н.М., Бухман Л.И., 1934; Кипер-вас И.П., 1975 и др.). По классификации В.А.Грубера (1969), различают четыре степени шейных ребер: I — шейное ребро не простирается за пределы поперечного отростка первого грудного позвонка; II — ребро выходит за этот предел, но не доходит до хрящевой части первого грудного ребра; III — ребро доходит до грудины, соединяясь с ней при помощи связок; IV — шейное ребро сформировано наподобие грудных ребер и непосредственно соединяется с грудиной. Некоторые авторы полагают, что массивный поперечный отросток Суп — короткие шейные ребра чаще проявляются клинически, чем длинное добавочное ребро (Кроль М.Б., 1936; Рейнберг С.А., 1964 и др.).
Клинически заболевание проявляется в среднем у 10% носителей шейных ребер, обычно в возрасте после 18-20 лет в связи с травматизацией сосудов и нервов, после переутомления и других провоцирующих воздействий.
Характерен внешний облик больных: низко опущенные плечи, «тюленеподобный» вид. Ребро нередко удается прощупать в надключичной ямке. Симптоматика шейного ребра при сдавлении нервно-сосудистых элементов складывается из парестезии в руке, побледнения и снижения температуры кисти, иногда ее отека, ослабления пульса лучевой артерии, слабости и гипотрофии мышц кисти. Нередко отмечается аневризма подключичной артерии (Покровский А.В. и соавт., 1976).
При том варианте, когда с шейным ребром спаяна стено-зированная подключичная артерия, ишемия васкуляризи-рованного плечевого сплетения может обусловить прогре-диентный атрофический парез мышц кисти. Отмечается и интермиттирующее исчезновение пульса на глубоком вдохе (Bergquist E. et ah, 1975).
Наряду с синдромом шейного ребра, рассматривают синдром высокого I ребра или реберно-ключичный синдром, или синдром верхнего выхода — outlet-syndrome (Falconer М., Weddel G., 1943; Кипервас И.П., 1973; McCormic С. et al, 1981 и др.) — сужение промежутка между ключицей и аномально высоким первым ребром с соответствующим сдавлением нервно-сосудистого пучка. При этом возникает расстройство венозного и артериального кровообращения (Hoff H., Tschabitscher R., 1958; Лурье А.С., 1968), описано и церебральное сосудистое осложнение (Peper J., 1960).
Сужение реберно-ключичного промежутка возможно и при некоторых вариантах расположения шейного ребра (Rawkins M., 1962), и в результате гипертрофии подключичной и других мышц данной области. Сдавление нервно-сосудистого пучка могут вызывать переломы ключицы, I ребра со смещением отломков, врожденные и приобретенные деформации ключицы и I ребра, подвывих I ребра (Lee R. et al., 1993). Способствующим фактором может быть оттягивание руки книзу при подъеме и переносе тяжестей, при значительной шейной ротации (Lindgren К., 1990). Опускание плечевого пояса и сужение реберно-ключичного промежутка часто наблюдаются у женщин после беременности и родов и у мужчин в возрасте 40-50 лет при увеличении массы тела.
В клинической картине ведущее место занимают диффузные боли и парестезии, особенно ночные, в руках. Боли начинаются от плеча и отдают в ладонь и пальцы. Парестезии в области кисти остаются и по исчезновении боли. При глубоком вдохе, отведении плеч книзу и кзади возникает ощущение тяжести в области плечевого пояса и верхних конечностей. Некоторые больные жалуются, что не могут управлять автомашиной, поднимать тяжести, спать на боку или на спине. В пользу роли сосудистого фактора говорит тот факт, что у многих больных исчезает или ослабевает пульс на лучевой артерии, они не могут работать с поднятыми вверх руками (нередкая жалоба штукатуров). На рентгенограммах находят шейные ребра и гипертрофированные поперечные отростки, деформации ключицы, высокие первые ребра в боковой проекции, определяется увеличение дуги ребра и угла ключицы по отношению к горизонтальной и фронтальной плоскостям. Нередко отмечают сколиоз шейно-грудного отдела позвоночника, сужение реберно-ключичного пространства на соответствующей стороне. Возможны миофасциальные боли в подключичной мышце (Travel! J., Simons D., 1983).
Патогномоничны и ключично-реберные пробы, ведущие к сужению одноименной щели: развертывание и опускание плеч и отведение руки вызывает исчезновение или ослабление пульса на лучевой артерии, а под серединой ключицы появляется систолический шум. При отведении плеча назад и опускании его вниз исчезает пульс на лучевой артерии, возникают акроцианоз и ощущение онемения руки. При сужении реберно-ключичного пространства кончик указательного пальца, введенный в реберно-ключич-
Ортопедическая неврология. Синдромология
|
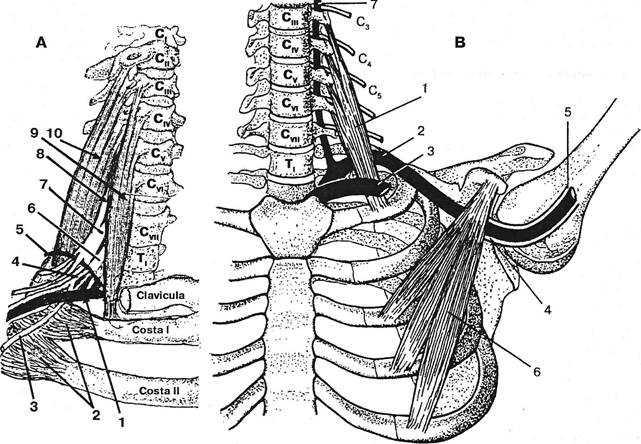
Рис. 5.8. Лестничные и малая грудная мышцы и компремируемые ими нервы и сосуды. А — вид спереди-сбоку, В — вид спереди. 1 — подключичная артерия, 2 — зубцы передней зубчатой мышцы, 3 — длинный нерв туловища, 4 — место отхождения длинного нерва туловища от ствола плечевого сплетения, 5 — поперечная артерия шеи, 6 — средний первичный ствол плечевого сплетения, 7 — верхний первичный ствол сплетения, 8 — пятый шейный канатик, 9 — передняя лестничная мышца, 10 — средняя лестничная мышца, 11 — передняя лестничная мышца, 12 — подключичная артерия, 13 — подключичная вена, 14 — латеральный и 15 — медиальный стволы плечевого сплетения, 16 — малая грудная мышца.
Рисунок дает повод для размышлений о скаленоторакальных координаторных взаимоотношениях лестничных мышц с m.m.pectorales (пекталгия) и m.m.serratus (скапулальгия).
ный промежуток, вызывает исчезновение пульса. При изменении положения головы и рук у больных уменьшается пульс на лучевой артерии, снижается плечевое артериальное давление, появляется шум на подключичной артерии, усиливаются симптомы сдавления плечевого сплетения (Falconer M., WeddellG., 1943; GilroyJ., Meyer J., 1963; Kunep-вас И.П., 1975).
Проба Аллена: повернув голову в здоровую сторону, больной сгибает в локтевом суставе руку, поднятую выше горизонтали. Проба Эдсона: повернув голову в больную сторону, пациент отводит назад опущенную руку. Проба положительна в обоих вариантах, если при ее выполнении исчезает пульс на больной стороне.
По материалам нашей клиники, шейные ребра выявляются чаще всего в возрасте 40-50 лет, когда присоединяется остеохондроз (Кипервас И.П., Шмидт И.Р., 1965).
При оценке значения ряда патогенетических факторов указывают на растяжение и ангуляцию нижнего первичного ствола плечевого сплетения или подключичной артерии
над добавочным ребром, подобно натяжению струны скрипки над «кобылкой». Во время операции обнаруживали фиброзные тяжи, связывающие поперечный отросток Суп или его добавочное ребро с ключицей или первым ребром, ангуляцию сплетения под этими образованиями. При наличии шейного ребра передняя лестничная мышца прикрепляется не к первому, а к добавочному шейному ребру, между которым сдавливаются указанные мягкие образования. Поэтому A.Adson и J.CofFey (1927), С.Л.Дашаян (1929), K.Lang (1969) применили при всех описанных реберных синдромах вместо сложной операции удаления шейного ребра значительно более простое вмешательство для декомпрессии подключичной артерии и плечевого сплетения — перерезку передней лестничной мышцы.
Т.к. боли и парестезии и другие проявления реберно-ключичного дискомфорта подобны таковым при других нейроваскулярных синдромах этой области, дополнительное, а порою и решающее значение приобретают ангиогра-фические и другие методы лучевой диагностики (Gilroy J.,
Глава V. Синдромы шейного остеохондроза
|
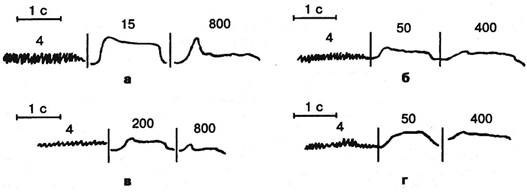
Рис. 5.9. Миограммы
больного М., 42 лет. Диа
гноз: хронический холе
цистит, остеохондроз
Civ-v (++), синдром пе
редней лестничной
мышцы справа: а — мио-
грамма левой трапецие
видной мышцы; б —
правой трапециевидной;
в — левой дельтовидной;
а и в — реакция песси-
мум при 800 Гц, б и г —
при 400 Гц.
Meyer J., 1963; Лурье С.Я., 1973; Кипервас И.П., 1975, 1985; Бакулев и соавт., 1967и др.). Постановке диагноза способствуют описанные выше ключично-реберные пробы.
В 1934-1937 гг. C.Naffziger сообщил о благоприятном результате скал енотомии у больных брахиальгией при отсутствии шейного ребра. В 1938 г. этот же автор, хотя совместно с W.Grant, сообщил уже о 9 больных, оперированных им, и о 51 наблюдении из литературы: у всех при отсутствии шейного ребра были симптомы, характерные для этой аномалии. С тех пор говорят о синдроме передней лестничной мышцы, или о синдроме Нафцигера, или о скаленус-синд-роме, т.к. вовлекаться в процесс может и средняя лестничная мышца (Wanke R, 1936). Условия возможной компрессии нервных и сосудистых элементов данной мышцей показаны на. рис. 5.8.
Заболевание нередко развивается у лиц, часто носящих тяжести на плечах, при непосредственной травме мышцы, наследственных вариациях ее развития. RJanzen (1949) придает значение изменению позы в связи с асимметричным развитием тела. И.П.Кипервас (1980) указывает также на роль верхушечного туберкулеза и плеврита. Такие же влияния на мышцу со стороны диафрагмы и сердца отметили Ф.Пинелес (1927), Z.Naffziger (1937), B.Judovich и W.Bates (1954).
Особое значение придается проведению патологических импульсов через диафрагмальный нерв, имеющий отношение к среднешейным сегментам спинного мозга, которые иннервируют и лестничные мышцы. Известно, что шейные корешки и диафрагмальные нервы, в свою очередь, связаны с симпатическими и парасимпатическими образованиями, иннервирующими и другие внутренние органы. В связи с этим мы изучили вопрос с учетом возможного рефлекторного механизма синдрома при шейном остеохондрозе (1959). Позвоночник, к которому прикрепляется данная мышца, может быть не в меньшей степени источником патологических импульсов в ее адрес, чем пораженные внутренние органы или другие патологические очаги. Поэтому в целях определения роли висцеральных и вертебральных очагов мы изучили скаленус-синдром при заболеваниях ряда внутренних органов (Попелянский Я.Ю., 1969). Было обследовано 373 больных с поражением внутренних органов: заболевания легких были у 138, сердца — у 24, желчного пузыря — у 156. Проводилось клинико-рентгенологическое исследование, а функциональное состояние нервно-мышечных синапсов оценивалось электромиографически. Состояние сосудов руки определялось осцилло- и плетизмо-графически, а также с применением пробы W.Otto (1959).
Те или иные проявления скаленус-синдрома были выявлены у 283 больных. Чаще всего отмечалась болезненность мышц у всех больных с данным синдромом или напряжение ее у 73% и утолщение — у 40%. Припухлость в надключичной ямке имелась у 44%. Исследования подтвердили роль патологической импульсации пораженного внутреннего органа: среди 286 больных с изменениями передней лестничной мышцы у 256 они развивались на стороне пораженного внутреннего органа. Проявления скаленус-синдрома нередко усиливались параллельно усилению висцеральных симптомов. Однако скаленус-синдром развивается лишь у части больных с поражением названных внутренних органов. Каковы же дополнительные условия, превращающие возможность скаленус-синдрома в действительность?
Среди наших больных с изменениями передней лестничной мышцы 77% составляют лица старше 40 лет (разница по отношению к числу лиц моложе 40 лет статистически достоверна). Поэтому представляло интерес изучение тех свойственных старшим возрастным группам факторов, которые могут способствовать развитию скаленус-синдрома при наличии определенной висцеральной патологии. В поисках таких факторов мы обратились к выявлению возрастной дистрофической патологии шейного отдела позвоночника, который так же, как и некоторые внутренние органы (легкие, желчный пузырь, сердце), имеет единый с передней лестничной мышцей источник спинальной иннервации — среднешейные сегменты.
Среди наших больных шейным остеохондрозом синдром передней лестничной мышцы в выраженной форме отмечен в 23%. В свою очередь, остеохондроз у лиц со скаленус-син-дромом, как было подтверждено нашими прежними работами, становится источником импульсов, формирующих скаленус-синдром. Давлением на остистые отростки шейных позвонков мы вызывали появление биоэлектрической патологической активности со стороны передней лестничной мышцы. Специальное исследование по методике П.К.Анохина показало, что на стороне развивающегося скаленус-синдрома снижается лабильность нервно-мышечного аппарата надплечья (рис. 5.9). Данные электромиографического исследования свидетельствуют о функциональных изменениях среднешейных спинальных сегментов. Такими оказались условия, в которых формировался скаленус-синдром. Происходит суммация висцеральной и вертебральной патологической импульсации, адресуемой в область надплечья и, в первую очередь, в область передней лестничной мышцы. При этом изменения мышцы зачастую сохраняются и после излечения заболевания внутренних органов. Таким образом,
Ортопедическая неврология. Синдромология
передняя лестничная мышца особенно быстро и интенсивно реагирует на некоторые интероцептивные раздражители, а возникающие при этом симптомы сравнительно стойки. A.Ochsner et al. (1935) при гистологическом исследовании участков передней лестничной мышцы установили, что у больных с синдромом Нафцигера имеется атрофия мышечных пучков с разрастанием соединительной ткани. Исследования биоптатов передних лестничных мышц, проведенные в нашей клинике, выявили различные дистрофические нарушения: атрофию, дисковидный распад, очаговый миолиз, вакуольную дистрофию и пр. (см. рис. 3.18 а). В соединительной ткани увеличивалось количество клеточных элементов, появлялся отек, происходил ряд изменений в сосудах. В конечном итоге в мышце возникал дистрофический рубцовый процесс с переходом в фиброз и склероз. Также и в фасциальных отрогах отмечались дистрофические изменения. В патологический процесс вовлекался весь «мягкий» каркас шеи. Мышечные волокна при этом деформировались, сморщивались, разрывались. Нередко, наоборот, наблюдалась гипертрофия мышечных волокон или неравномерная их толщина. Вовлечение фасциальных элементов в рубцовый процесс ведет к сдавлению нервов и сосудов. Компрессии их может способствовать и ослабление амортизирующей роли фасциальных образований.
Напряженная передняя лестничная мышца, как показали наши электромиографические исследования (1961), оказывает не только механическое воздействие на нервные и сосудистые структуры. Будучи широким полем проприо-цепции, она является и источником патологической им-пульсации, которая рефлекторно вызывает ряд изменений на расстоянии. Напряжение этой мышцы влияет, в частности, на электроактивность мышц, не иннервируемых нижним стволом плечевого сплетения: дельтовидной и трапециевидной противоположной руки. На своей стороне нередко возникают напряжение и болезненность большой грудной мышцы (Lewit К., 1985). Эти рефлекторные тонические влияния на отдаленные мышцы исчезали после но-вокаинизации передней лестничной мышцы. Следовательно, она является их источником. О том же свидетельствует лечебный эффект новокаинизации передней лестничной мышцы у больных плечелопаточным периартрозом, после чего уменьшаются мышечно-контрактурные явления в области плечевого сустава. Подтвержден рефлекторный характер и многих сосудистых изменений. Эти рефлекторные воздействия, идущие с мышцы на сосуды (Попелян-ский Я.Ю., 1960, 1961, 1962; Гордон КБ., Попелянский Я.Ю., I960; Кипервас И.П., 1966, 1976), осуществляются по механизму моторно-висцеральных рефлексов (Могендович М.А., 1957). Проприорецепторами богаты не только мышцы, но и их сухожилия в периартикулярных областях шеи, руки, в особенности в области плечевого сустава. Отсюда роль рывковых движений руки как источника проприоцептив-ной импульсации. Периартикулярные ткани в местах прикрепления к костным выступам являются, с одной стороны, «адресатом», куда направляются патологические импульсы из пораженного позвоночника и корешков. Эти же ткани, с другой стороны, являются источником патологических импульсов, направляющихся к соответствующим сегментам спинного мозга и к шейным позвонкам. О роли проприо-цептивных импульсов в развитии некоторых вегетативно-сосудистых проявлений остеохондроза мы судили по ряду
клинических примеров: сосудистые изменения со стороны руки и сердца под влиянием мышечной деятельности. О роли тех же импульсов говорят и результаты электромиографического исследования мышц руки до и после новокаинизации передней лестничной мышцы.
Клинические особенности синдрома передней лестничной мышцы определяются в первую очередь характерными анатомическими взаимоотношениями (см. рис. 5.8).
Шейные нервы, направляясь от межпозвонковых отверстий к вершинам поперечных отростков, покрыты сухожилием передней лестничной мышцы. Плечевое сплетение располагается, как в сфинктере, между передней и средней лестничными мышцами. Особенно неблагоприятны условия для нижнего первичного ствола сплетения, образованного из корешков Cs-Ti. Он направляется горизонтально или несколько вверх, огибая одно ребро, где он может растянуться и подвергнуться сдавлению между передней лестничной мышцей и костью. Передняя лестничная мышца и длинная мышца шеи вместе с куполом легкого образуют треугольник с вершиной на уровне поперечного отростка Cvi и основанием в области купола легкого.
Клиническая картина складывается из местных и отраженных проявлений миодистонии и нейродистрофии мышцы и из вторичных компрессионных признаков.
В связи с напряжением мышцы больной жалуется на остро или подостро развивающуюся боль и скованность в шее, чаще по утрам, на вынужденное положение головы. Одновременно, в связи со сдавлением нейрососудистых структур под напряженной мышцей, возникает чувство тяжести в руке и боль. Она может быть легкой, ноющей, но и крайне резкой, «раздирающей», усиливается нередко в ночное время, особенно при глубоком вдохе, при наклоне головы в здоровую сторону, распространяется иногда на плечевой пояс, подмышечную, межлопаточную области, молочную железу и передние отделы грудной клетки. Поэтому в ряде случаев возникает подозрение на поражение коронарных сосудов. Боли усиливаются также при отведении руки, при бритье, рисовании, при воздействии вибрации (Kakosy Т., Horvath Т., 1969) и пр. Данные о спонтанных болях согласуются с результатами введения гипертонического раствора в мышцу: боли появлялись в дельтовидной области, в шее (Steinbrocker О. et al, 1953). При компрессии нервных стволов появляются ощущения покалывания и онемения в руке, чаще по ульнарному краю кисти и предплечья. Нет сомнения, что многие симптомокомплексы, связанные патогенетически с патологией передней лестничной мышцы, в прошлом относились к таким нозологическим единицам, как «утренние онемения» (Putnamy, 1880), ночные параличи (Mitchell J. К., 1881), акропарестезии (Schultze, 1893, цитата по R.Wartenberg, 1957), статическая парестетическая брахиаль-гия и ночная дизестезия рук (Wartenberg R., 1936, 1957), ночная брахиальгическая парестезия (Schulte, цитата по P.Duus, 1948), синдром шейно-спинального выхода (Nelson Р., 1957).
Болевым ощущениям часто сопутствует гипоальгезия в зоне иннервации нижнего первичного ствола плечевого сплетения. Отмечаются припухлость надключичной ямки и болезненность передней лестничной мышцы. Она под пальцами ощущается уплотненной, увеличенной в размере. Когда вовлекается нижний ствол плечевого сплетения, возникает гипотрофия мышц кисти, выраженная главным образом в зоне гипотенара.
Глава V. Синдромы шейного остеохондроза
Гипотрофию гипотенара, гипоальгезию и парестезии по ульнарному краю кисти и предплечья связывают с компрессией нижнего первичного ствола плечевого сплетения, а вегетативные нарушения — с компрессией подключичной артерии и раздражением симпатических волокон артерии и плечевого сплетения (Stopford J., Telford J., 1919, 1920; AdsonA., Coffey J., 1927; HoffH., TschabitscherG., 1928). В редких случаях описывались и боли в брюшной полости в силу воздействия мышцы на диафрагмальный нерв (Cade A., Partuier L., 1919). Слабость руки может быть резкой, по динамометру до 0. Это, однако, не истинный паралич, т.к. с исчезновением сосудистых нарушений и болей после но-вокаинизации передней лестничной мышцы исчезает и слабость руки. На пораженной стороне уменьшена амплитуда артериальных осцилляции, видоизменяется осциллографи-ческая картина (Боголепов Н.К. и соавт., 1975). Амплитуда осцилляции, равно как и артериальное давление на руке, может претерпевать изменения под влиянием напряжения передней лестничной мышцы, например, при отведении головы в здоровую сторону. В кисти отмечают припухлость, цианотичность или бледность, изменение (чаще понижение) кожной температуры, огрубение кожи, ломкость ногтей, остеопороз костей кисти. Кроме рефлекторных симптомов поражения кровеносных сосудов, синдром включает в себя, хотя и не облигатные, но нередкие нерефлекторные признаки патологии лимфатических сосудов. У некоторых больных на стороне синдрома отмечается мягкая надключичная припухлость.
В течение ряда лет патология передней лестничной мышцы рассматривалась изолированно как местный процесс, вне рефлекторных воздействий на лестничную мышцу и вне раздражения ее рецепторов при поражении шейных корешков. Отдельные авторы указывали на рефлекторный характер напряжения мышцы в ответ на импульсацию из позвоночника (Вису Р.С., Oberhill H., 1956; Попелян-ский Я.Ю., 1959; Samibon R., 1959). Иннервируемая корешками С3-С7 мышца легко приходит в состояние тонического напряжения при их раздражении, легче и в большей степени, чем другие мышцы шеи, что было показано нашими электромиографическими исследованиями. У больных с синдромом передней лестничной мышцы часто наблюдаются не только симптомы компрессии нижнего первичного ствола плечевого сплетения, но и компрессионные корешковые симптомы в связи с шейным остеохондрозом (Spurting R., Scoville W., 1944; Kristoff K, Odom G., 1947; Junge H., 1952; Judovich В., Bates W., 1954; Попелянский Я.Ю., 1959; Кипервас И.П., 1975). При разграничении симптомов корешковой компрессии и компрессии нервно-сосудистых образований в области лестничных мышц надо учитывать следующее дифференциально-диагностическое соображение. Спастически сокращенная при раздражении передняя лестничная мышца вызывает ряд патологических проявлений из-за растяжения, если повернуть голову в противоположную сторону. В этих условиях подключичная артерия сдавливается между лестничной мышцей и I ребром. Поворот же головы в сторону пораженной мышцы не может вызвать этих симптомов. Если поворот головы с нагрузкой на нее или без в больную сторону вызывает парестезии и боль в дерматоме Сб и Cq, решающая роль лестничной мышцы исключается. В таких случаях парестезии и боли должны быть объяснены компрессией корешков Сб или С7. То же от-
носится и к корешку Cs, хотя дифференциация в этом случае труднее: симптомы поражения нижнего ствола плечевого сплетения — это симптомы, отмечаемые и при поражении корешка Cs. Кроме указанных выше отличительных признаков следует учесть, что зона гипоальгезии и компрессии корешка С% простирается высоко: до шеи, чего не бывает при синдроме передней лестничной мышцы. Имеет значение и то, что синдром отличается большей выраженностью вазомоторных явлений в руке. Важное значение при указанной дифференциации имеет, естественно, проба с новокаинизацией самой мышцы (Gage M., 1939). При синдроме лестничной мышцы уже на второй-третьей минуте после блокады исчезают боли и парестезии. Сила в руке нарастает, кожная температура меняется в сторону нормализации (чаще повышается), изменяются осцилляции. Если вся клиническая картина обусловлена только патологическим напряжением мышцы, после новокаинизации ее исчезают почти все симптомы, особенно в свежих случаях. Если же синдром передней лестничной мышцы является «вторичным», обусловленным поражением корешка или рефлекторным воздействием на мышцу из другого патологического очага, то после новокаинизации остаются симптомы основного заболевания. Приводим характерное наблюдение.
Больной К., 34 лет,страдает остеохондрозом с задне-боковой грыжей диска Cvi-vn слева, компрессией корешка С7 слева. Синдром передней лестничной мышцы.
В течение 5 лет периодически повторялись стреляющие боли в левом предплечье, больше по ночам и при движениях в плечевом суставе. Ночью при сильных болях испытывает императивные позывы к мочеиспусканию. В последние дни — ощущение онемения II и латерального края III пальцев левой кисти. Пять ночей не спит из-за болей в левом плече.
Объективно. Положение головы вынужденное, поворачивает ее вместе с туловищем. Она несколько наклонена на правое плечо. Напряжена верхняя часть правой трапециевидной мышцы, но в значительно большей степени напряжены трапециевидная, группа лестничных и мышца, поднимающая лопатку слева. Резко ограничен и болезнен поворот и наклон головы влево. Менее ограничены движения назад и вперед. Значительно снижена сила трехглавой мышцы. Эта мышца, а также большая круглая дряблы на ощупь. Гипотрофична мускулатура те-нара и первого межкостного промежутка. Сила сжатия справа — 45 кг, слева — 30 кг. На фоне равномерной гиперрефлексии отмечается резкое снижение рефлекса с левой трехглавой мышцы. Крайне болезненны слева точки Эрба, надэрбовские, передняя лестничная мышца, клювовидный отросток. Левая кисть несколько отечна, бледно-синюшная. Гипоестезия в зоне радиального края ладони, особенно грубо в зоне 11-111 пальцев и вверх по предплечью.
На рентгенографии выявлен кифоз на уровне Cv-Cvr Cvii. Резко уплощен диск Cvi-vit, противолежащие замыкающие пластинки утолщены, имеются задние и передние экзостозы противолежащих углов тел. Все эти явления в меньшей степени выражены на уровне Cv-vi- На снимках в прямой и косой проекциях определяются унковертеб-ральные разрастания Cv-vi слева. Выраженный нижнешейный спондилоартроз, наиболее грубый в области Cv-vi-
Ортопедическая неврология. Синдромология
)
Больному введено 2 мл 2% раствора новокаина в левую переднюю лестничную мышцу. Через 2 минуты стало легче производить движения, в руках уменьшилась боль. Появилось ощущение потепления левых II и III пальцев (они «отошли»). Сила осталась прежней — 30 кг. Чувствительность без перемен. Пальцы несколько порозовели. Стали мягче мышцы шеи слева. Наклоны головы стали безболезненными, объективно увеличился лишь объем поворота влево. Через два дня почти исчезли ощущения онемения в III пальце, отечность и синюшность кисти. Стал спать. Через две недели после четырех блокад боль в плече уменьшилась. Стало исчезать ощущение онемения и по наружному краю II пальца. Начал испытывать тупую боль в нижнешейном отделе позвоночника. Сон улучшился. После пятой блокады стал спать хорошо. Болей почти не стало. Ощущение онемения лишь в кончике II пальца. При осмотре через четыре месяца никаких жалоб. Остались только ощущение онемения II пальца левой руки и тут же гипоальгезия.
Больной вызван через четыре года. Сообщил, что три года назад в течение месяца беспокоили боли в правой руке. С тех пор чувствует себя хорошо. Много занимается физкультурой, плавает. Болей не испытывает. Только при ношении больших тяжестей в руках чувствует ноющую боль в области нижнешейных позвонков. Остается ощущение онемения в кончике II пальца левой руки. Мышцы надплечья, плеча и предплечья развиты хорошо. Кожа левого тенара более морщиниста, чем на правой руке, дрябловата мускулатура тенара и первого межкостного промежутка левой руки. Легкая, но четкая гипоальгезия кожи II пальца и во всей зоне С7 слева. Гиперрефлексия на ногах.
Таким образом, у описанного больного достигнутое блокадами расслабление передней лестничной мышцы привело к значительному улучшению: исчезли некоторые вегетативные симптомы (синюшность и припухлость кисти), уменьшились боли, изменились характер и зона парестезии. Гипоальгезия же, двигательные нарушения и изменения рефлексов — симптомы выпадения со стороны корешка С7 остались. Они, следовательно, обусловлены непосредственным поражением корешкового нерва. Однако корешковое поражение усугубляется включением в патологический процесс нового звена — поражения передней лестничной мышцы. Вот почему после новокаинизации ее уменьшились и корешковые боли. Подобного рода явления некоторые авторы отмечали и после скаленотомии вследствие исчезновения сколиоза: со снятием мышечного напряжения увеличивалось расстояние между позвонками (Shenkin H., 1951).
В связи с патологией передней лестничной мышцы следует упомянуть и о синдроме Пауэрса (Powers S.R. et ai, 1961). Соответствующая симптоматика будет рассмотрена позже. Здесь же укажем и на обусловленность клинических проявлений воздействием передней лестничной мышцы на устье позвоночной артерии при ее аномальном латеральном отхождении от подключичной. Н.В.Верещагин (1980) указывает на возможное компремирующее воздействие и со стороны длинной мышцы шеи. Н.К.Боголепов, Г.С.Бурд и А.Н.Селезнев (1974) склонны даже включать в качестве органического компонента скаленус-синдрома «дисцирку-ляцию в субклавиовертебрально-базилярной системе», равно как и целый ряд отраженных вегетативных нарушений.
Б.М.Никифоров и И.Я.Руденко (1972) наблюдали острое нарушение мозгового кровообращения в связи со стенозом устья позвоночной артерии при добавочном шейном ребре и воздействии лестничной мышцы.
Следует учесть, что поражение лестничных мышц является не изолированным симптомом, а составной частью синдрома поражения многих мышц шеи. Болезненность верхних отделов передней лестничной мышцы (надэрбов-ские точки) в такой же мере указывает на заинтересованность ее, как и болезненность нижней части мышцы — это признаки нейродистрофических нарушений в местах прикрепления мышц к костным выступам. Такие же нейродис-трофические нарушения у больных шейным остеохондрозом мы наблюдаем и в области плечевого пояса и лопатки. Таким образом, практически синдром передней лестничной мышцы обычно входит в ансамбль других рефлекторных нейродистрофических феноменов. Нельзя не согласиться с В Judovich и W.Bates (1954), приводившими большой перечень патологических процессов, которые могут вызвать рефлекторное напряжение передней лестничной мышцы. Сюда относятся интраспинальные опухоли, воспалительные и опухолевые поражения позвоночника, поражение Сц-С7 корешков, раздражение диафрагмального нерва, инфаркт миокарда, обызвествление надостной мышцы (Bishop, 1939 — по Judovich В., Bates W., 1954) и пр.
В нашей клинике было показано, что и механические воздействия спастически сокращенной передней лестничной мышцы на нервные образования сложнее, чем это представлялось до сих пор (Кипервас И.П., 1966, 1975). Мышца обильно связана со многими фасциальными влагалищами, пронизываемыми нервами. Перемещение мышцы и фасциальных влагалищ способствует растяжению многих нервных стволиков. Некоторые из этих нервов пронизывают переднюю лестничную мышцу. Наблюдались, в частности, анастомозы диафрагмального и пятого шейного нервов, которые пронизывали мышцу (Кипервас И.П., 1966, 1975). Болезненность передней лестничной мышцы мы отметили более чем у половины больных шейным остеохондрозом. Интересно, что в большинстве случаев у этих же пациентов были болезненны и надэрбовские точки, и верхняя точка Эрба. Среди больных с синдромом плечелопаточного пери-артроза болезненность передней лестничной мышцы отмечена в среднем в 70%, как и среди больных эпикондилезом плеча. Все это указывает на то, что поражение лестничных мышц — лишь одно из проявлений рефлекторных нейродистрофических изменений в местах прикрепления мышц к костным выступам в области шеи, плечевого пояса и руки. Связанные с этим контрактурные явления присущи не только передней лестничной, но и другим мышцам шеи. Однако анатомические особенности передней лестничной мышцы и ее отношение к нервным и сосудистым структурам делают ее особенно важной в формировании ряда вторично возникающих патологических нарушений. Нарушения эти вовсе не ограничиваются изменениями в чувствительной и двигательной сферах в области гипотенара и мизинца. Вегетативно-сосудистые изменения в связи с воздействием на подключичную артерию и ее симпатическое сплетение объясняют и боли в области грудной клетки. Они в таких случаях связаны, как мы полагаем, не только с болезненностью в зоне прикрепления мышцы, но и с вазомо-торикой внутренней грудной артерии, отходящей, в свою
Глава V. Синдромы шейного остеохондроза
чередь, от подключичной. То же касается и упомянутых вегетативно-сосудистых симптомов со стороны позвоночной артерии, также отходящей от подключичной артерии.
Таким образом, передняя лестничная мышца играет важную роль в развертывании ряда патологических проявлений при шейном остеохондрозе. Будучи одной из мышц, непосредственно прикрепляющихся к позвоночнику, она при шейном остеохондрозе вовлекается нередко в нейродистро-фический процесс, поражающий диски и позвонки. Мышца при этом напрягается, вызывая как механическое воздействие на нижний ствол плечевого сплетения и подключичную артерию, так и рефлекторное воздействие на различные сосуды и мышцы. Само по себе напряжение передней лестничной мышцы является составной частью синдрома напряжения многих мышц шейной области — синдрома шейных прострелов в широком смысле этого понятия. Это касается, в частности, тонических и нейродистрофических реакций со стороны упомянутых мышц косых, поднимающих лопатку, а также средней лестничной мышцы.
Синдром средней лестничной мышцы (цервико-скапулалгия)
Этот синдром с его невральными, мышечными и сосудистыми проявлениями был нами описан в 1996-2000 г.г. К соответствующим клинико-анатомическим и клинико-физи-ологическим наблюдениям побудили нас размышления над синдромом M.Personage-J.Turnera (1948). Эта клиническая форма еще определяется как невральгическая амиотрофия. Заболевание начинается болями в надплечье и лопатке (отсюда — неадекватное слово «невральгическая»). Через несколько дней боли исчезают. Позже развивается амиотрофия в тех же территориях. Многие справедливо связывали процесс с патологией где-то в области плечевого сплетения, но во всем остальном объяснения клинической картины различными авторами были надуманными (инфекции, шейный остеохондроз). Не было и ответа на вопрос, да он и не ставился: почему столь грубая скапуло- и брахиаль-гия — если она обусловлена невральным процессом — не оставляет гипальгезии в области лопатки? Почему атрофии доминируют в передней зубчатой мышце (лопатка становится крыловидной, иногда перпендикулярной к грудной клетке)? J.Johnson и H.Kendall (1955) даже озаглавили свою статью «Изолированное поражение передней зубчатой мышцы».
Секрет — в анатомо-физиологической ситуации, создаваемой патологией средней лестничной мышцы. Она, казалось бы, ординарная (средняя) среди трех лестничных мышц. Между тем она соприкасается с длинным нервом туловища и поперечной артерией шеи, а иногда и охватывает их. Это чревато весьма неординарными клиническими проявлениями. Если остальные две лестничные мышцы иннер-вационно связаны с шеей, передними отделами верхних ребер и рукой, то средняя через кровоснабжение связана и с областью лопатки.
Средняя лестничная мышца — самая широкая среди трех «близнецов». Верхняя головка начинается выше других — уже с Сц (с задней поверхности заднего бугорка поперечного отростка), а нижняя — с Суп- Существенна и богатая иннервация — С2-С7. Широкое сухожилие мышцы прикрепляется к задней поверхности I ребра латеральнее места при-
крепления передней лестничной мышцы (см. рис. 5.8 а). Широкий поперечник и многосегментарность указывают на особое значение мышцы в движениях шеи и на сложность ее координаторных задач. В межлестничном промежутке патологически измененная мышца угрожает тем же нервно-сосудистым структурам, которым угрожает и передняя лестничная мышца. Средняя же лестничная мышца угрожает, кроме того, и длинному нерву туловища, и поперечной артерии шеи. Эти стволы иногда, как упомянуто выше, пронизывают и самую мышцу (Grant C.B., 1978). В наших исследованиях это подтвердилось лишь в отношении поперечной артерии шеи (Попелянский Я.Ю., Марков О.Н., 2000). Длинный нерв туловища на материале 18 трупов ни разу не протыкал мышцу. Это подтверждается косвенно и тем, что максимальный М-ответ при стимуляционной нейромио-графии у основания шеи получается в точке между передней и средней лестничными мышцами. Отходя от среднего или нижнего первичного ствола плечевого сплетения, нерв направляется вниз по наружной поверхности средней лестничной мышцы. Далее, идя позади нижележащих стволиков плечевого сплетения и подключичной артерии, он направляется по наружной поверхности верхних зубцов передней зубчатой мышцы. Он ложится вдоль аксиллярной линии перпендикулярно направлению ребер к внутренним отделам лопатки. Здесь же разветвляется и нисходящая ветвь поперечной артерии шеи.
Поперечная артерия шеи и в начальных своих отделах как бы содружественна по отношению к длинному нерву туловища. Она начинается от подключичной артерии после ее выхода из межлестничного промежутка. Иногда она, как упомянуто, пронизывает среднюю лестничную мышцу, проходит между ветвями плечевого сплетения и ложится под мышцу, поднимающую лопатку. У верхнего медиального угла лопатки она делится на восходящую и нисходящую ветви. Восходящая кровоснабжает мышцу, поднимающую лопатку, нисходящая же располагается вдоль медиального края лопатки между прикреплением ромбовидной и передней зубчатой мышц. Она кровоснабжает эти две мышцы, а также широкую мышцу спины. В зоне передней зубчатой и ромбовидной мышц находятся анастомозы с ветвями подлопаточной артерии. В случаях обширной ишемии плечевого сплетения артериографически находили непроходимость подключичной артерии (при стенозе позвоночной артерии — Hindfelt В., 1982). Нередко наблюдается лимфостаз в подключичной области.
Таким образом, в области средней лестничной мышцы и в прилежащем межлестничном промежутке существуют условия для компрессии и других видов патологии как поперечной артерии шеи, так и длинного нерва туловища. Эти два ствола кровоснабжают и моторно иннервируют область лопаточных мышц, в первую очередь переднюю зубчатую на уровне верхних ребер. При поражении длинного нерва туловища возникает вялый парез передней зубчатой мышцы — картина крыловидной лопатки. Поражение нерва подтверждается рядом показателей ЭМГ (Johnson J.Т.Н., Kendahl И.О., 1955; Попелянский Я.Ю., Марков О. Н., 2000).
При нарушении проходимости поперечной артерии шеи в условиях дефицита коллатерального кровообеспечения возникает ишемия в зоне васкуляризации тканей нисходящей ветвью артерии лопаточной области. Поражается в первую очередь передняя зубчатая мышца. Такой констелляции
Ортопедическая неврология. Синдромология
клинических проявлении не дает никакая другая локализация (кроме средней лестничной мышцы).
Нам казалось, что в опыте неврологической синдромо-логии такая констелляция (такой прецедент) есть — это синдром Персонейдж-Тернера, один из вариантов плечевых плексопатий. Заболевание проявляется болями в плече с последующей атрофией мышц лопатки и надплечья. Синонимы: невральгическая амиотрофия, острый плечевой радикулит, нейропатия плечевого сплетения, сывороточный плечевой неврит, военный неврит плечевого пояса.
В типичных случаях заболевание начинается остро резкими болями. Они возникают по ночам или по утрам, ощущаются в области лопатки, надплечья и в проксимальных отделах руки (см. стеноскапулия, 5.1). Через несколько дней, реже — через одну-три недели развивается выраженный атро-фический парез мышц половины плечевого пояса и проксимальных отделов руки. В типичных случаях признаки перед-нерогового поражения на электромиограмме отсутствуют; снижена лишь амплитуда биопотенциалов. У всех наших больных отмечалось напряжение болезненной средней лестничной мышцы, обычно одновременно с напряжением — и болезненность передней лестничной мышцы.
Напряжение средней лестничной мышцы выявлялось в момент вдоха при наклоне головы в больную сторону против сопротивления ладони врача. Мышца легко обнаруживается латеральнее передней лестничной. Для растяжения мышцы голова пациента наклоняется в противоположную сторону — условие, при котором часто усиливаются болезненность и спонтанные боли. У всех обследованных больных был уменьшен объем наклона головы в сторону, противоположную локализации процесса. J.Trawell и D.Simons (1983) указывали на болезненную зону мышцы несколько ниже угла нижней челюсти. При пальпации мышца на больной стороне обычно плотнее и увеличена в объеме. Ограничен объем пассивных наклонов головы в «здоровую» сторону. Спонтанной же позы наклона головы в сторону патологически напряженной мышцы мы не наблюдали ни разу.
Все описанные клинические проявления мы в отдельных наблюдениях отмечали и через полгода, когда полностью восстанавливались объем и сила мышцы (описания визуально и ЭМГ определяемых фасцикуляций мы неизменно встречаем лишь тогда, когда имеет место расширительное понимание синдрома — не в случаях истинного синдрома Персонейдж-Тернера).
Для данного синдрома нехарактерна переднероговая ми-елопатическая локализация. Не локализуется процесс и в корешковом нерве, так как для синдрома не свойственны явления выпадения чувствительности. Атрофический парез отражает патологию двигательного нерва, каковым и является длинный нерв грудной клетки, иннервирующий переднюю зубчатую мышцу. Это поражение двигательного, а не чувствительного нерва. Однако основной симптом дебюта заболевания — острейшие боли в области лопатки (а иногда и надплечья, плеча) не находили объяснения при прежних патогенетических трактовках синдрома. Такого нерва, который обеспечивал бы и моторику, и чувствительность в области передней зубчатой мышцы, нет. Да и грубых явлений выпадения кожной чувствительности при давно (1964) описанном синдроме Персонейдж-Тернера нет. Ино-
гда описывают легкие гиперестезии у верхнего угла лопатки и латеральнее, якобы в зоне иннервации подмышечного нерва. На поверку, как показал наш сотрудник О.Н.Марков (2000), это никакая не нервноствольная гипальгезия, а зона склеротомных болей и вегетативного характера гиперестезии. Источником их является место прикрепления мышц у верхнего внутреннего угла лопатки. Почему же боли?
Боли при синдроме Персонейдж-Тернера начинаются инсультообразно, чаще ночью или по утрам. Они рвущие, мозжащие, жгучие, очень сильные, без четко ограниченного болевого рисунка в области лопатки, надплечья, иногда плеча. Они напоминают боли при стенокардии или инфаркте миокарда или при синдроме длительного раздавливания, при ишемических (фолькмановских) контрактурах. В этой связи целесообразно представить себе симметрию сердца и лопатки, если глядеть на туловище в профиль. В одну сторону от аорты отходит коронарная артерия, а в другую — сосуды, обеспечивающие кровоснабжение надплечья и руки. Не удивительно, что у больных инфарктом миокарда флексия и абдукция левой руки (фиксация лопатки) часто провоцируют сердечную боль, что было отмечено еще полстолетия назад (Travel! J., Rinzler H., 1952).
Инфаркт сердечных сосудов описан детально, инфаркт же в области «симметричных» сосудов не привлекал внимания клиницистов (Попелянский Я.Ю., 1996). Между тем, как и после инфарктных сердечных болей, и после столь сильных описываемых лопаточно-плечевых болей, как мы видим, не остается существенных явлений выпадения в сфере чувствительности. Короче, «невральгия» в данном случае обусловлена не невральным, а ишемическим процессом — в соме, а не в нервных волокнах. Процесс обратим: двигательные нарушения в течение полугода претерпевают обратное развитие.
Что касается характера патологического процесса в средней лестничной мышце, сбор материала только начинается.
Описываемый патологический процесс, чтобы оформиться как сочетанное поражение мышцы и двух стволов (нервного и сосудистого), требует, как уже упоминали, фатальной констелляции ряда факторов. Они должны быть связаны с генетическими и приобретенными нарушениями типа демиелинизирующей плексопатий и закупоривающей или компрессионной вазопатии. До настоящего времени указывали и на инфекционные, и инфекционно-аллергиче-ские (в частности на вакцинации) факторы, на травмы, на возраст (средний) и пол (преобладание мужчин). Следовательно, речь идет не о моноэтиологическом процессе. Серьезное изучение этих вопросов только начинается1.
Мы изучали данное страдание в условиях вертеброневро-логической клиники, и почти у всех были в анамнезе другие проявления шейного остеохондроза. Однако сам по себе остеохондроз ни в одном из наших наблюдений не был основным источником поражения данной мышцы (как это часто бывает при синдроме передней лестничной мышцы).
Итак, описываемый синдром обусловлен первичным поражением среднелестничной мышцы, ее патологическим воздействием на территориально связанные с нею стволы — длинный нерв туловища и поперечная артерия шеи. Стволы эти направляются к передней зубчатой мышце, чье ишеми-ческое и невральногенное поражение лежит в основе скапу-
1 Это относится и к изучению не только этиологии, но и патоморфологии ряда клинических проявлений. Достаточно указать на то, что до сих пор не изучена патоморфология ишемического процесса в лопаточных мышцах при данном синдроме и при инфаркте миокарда.
Глава V. Синдромы шейного остеохондроза
лальгии и локальной амиотрофии. Только этот патофизио-лого-клинический комплекс, реализующийся в предрасполагающих условиях локальных гематологических и гемоди-намических нарушений, составляет сущность лестнично-зубчатого синдрома. «Невральгическая» же амиотрофия обозначала по существу не синдром, а болезнь: а) синдром, б) травматический генез (этиология) у военнослужащих, носивших тяжести на плечах.
Клинические проявления не ограничивались одним синдромом, в частности, с более разнообразными расстройствами чувствительности и моторики (повреждение речевого сплетения).
Болезнь шире синдрома, но и менее очерчена. С другой стороны, сам цервикальный синдром, особенно его вертеб-роневрологический аспект, не был учтен адекватно. В заключение приводим характерный пример.
Больная Ч., 41 год.В течение ряда лет периодически испытывала боли в шее и межлопаточной области. Последнее обострение началось с внезапного появления резких сжимающих болей в правой надключичной и лопаточной области. Боль провоцировалась глубоким дыханием, резким движением руки и наклоном головы влево, через три дня она стала менее острой и оставалась в течение трех недель —до поступления больной в отделение. Внутренние органы в норме, артериальное давление 118/80 мм. рт. ст. Крыловидность правой лопатки, надключичная псевдоопухоль Ковтуновича справа. Ограничение движений в шее из-за напряжения лестничных мышц справа: поворот вправо — 60°, влево — 50°, наклон вправо — 44°, влево — 38°. Выраженная атрофия, диффузная болезненность и слабость передней зубчатой мышцы справа, напряжение и болезненность подлопаточной мышцы. Наиболее выражены напряжение и болезненность (3 степень) средней лестничной мышцы с отдачей в лопатку. Болезненность в зоне верхне-внутреннего угла лопатки, непостоянная легкая гипальгезия в этой зоне. Рентгенографически: шейный лордоз сглажен, уменьшена высота диска Cv-vi, артроз Civ-v, Cv-vi- Ротация позвонков среднешейного отдела вправо. Болезненны остистые отростки Cv, Cvi. ЭМГ: скорость проведения импульса длинного грудного нерва справа уменьшена — 65,3 м/с, слева — 61,2 м/с. Снижена амплитуда М-ответа.
Синдром мышцы, поднимающей лопатку («лопаточно-реберный синдром»)
Частое вовлечение какой-либо мышцы в рефлекторный тонический или дистрофический процесс еще не является поводом для выделения соответствующего синдрома. В этом случае поражение мышцы, поднимающей лопатку, можно обозначить как синдром только лишь в кавычках. То же касается другого обозначения — «лопаточно-реберный синдром» (Michele A. et al, 1950, 1968). Он отражает роль лопаточно-реберных, т.е. костных элементов, вовлекаемых в данную патологию вместе с их ближайшими мягкими структурами: связками, слизистыми сумками. Роль этих структур подтверждается тем, что клинические проявления часто обнаруживаются у лиц с недостаточной конгруэнтностью поверхностей лопатки и грудной клетки. Это субъекты с «круглой» или плоской спиной.
Согласно A. Sola и R.Williams (1956), а также J.Travell и D.Simons (1983), поражение мышцы, поднимающей ло-
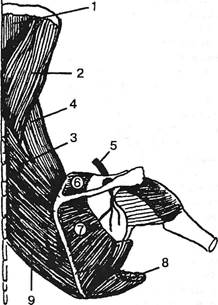
Рис. 5.10. Схематическое изображение некоторых мышц лопатки и надлопаточного нерва: 1 — полуостистая головы; 2 — ременная головы; 3 — малая ромбовидная; 4 — поднимающая лопатку; 5 — надлопаточный нерв; 6 — надлопаточная; 7 — подлопаточная; 8 — большая круглая; 9 — большая ромбовидная.
патку, встречается исключительно часто, выступая в качестве основной причины «болезненной скованной шеи» или кривошеи.
Развитию же страдания способствуют функциональные факторы: перенапряжение мышц, фиксирующих лопатку. Наиболее выраженные изменения находят в мышце, поднимающей лопатку. Это мышца второго слоя спины. Прикрытая трапециевидной, она лентовидно простирается в заднебоковых отделах шеи (рис. 5.10). Места ее начала — задние бугорки поперечных отростков четырех верхних шейных позвонков. Мышца аналогична лестничной, начинающейся от передних бугорков поперечных отростков шейных позвонков. Если передняя лестничная прикрепляется к первому ребру, описываемая мышца прикрепляется к верхнему отделу медиального края лопатки и к верхнему ее углу. Обе мышцы, подобно упругим вантам, обеспечивают движения шеи в передне- и заднебоковом направлениях и ее динамическую фиксацию. По отношению же к верхнему углу лопатки мышца осуществляет тягу его вверх и внутрь, а надостная, начинающаяся от стенок надостной ямки, особенно от верхнего угла лопатки, осуществляет ее тягу кнаружи при фиксированном плече. Это относится и к подостной мышце. Описанные отношения крайне важны, т.к. в надостной мышце часто локализуются болезненные мышечные уплотнения, здесь часто испытываются спонтанные боли при лопаточно-реберном синдроме. J.Travell и D.Simons (1983), а также A.Sola и R.Williams (1956) указывают на то, что поражение этой мышцы встречается исключительно часто, выступая в качестве основной причины «болезненной скованной шеи» или кривошеи.
Больные с «лопаточно-реберным синдромом» жалуются на чувство тяжести, ноющие и мозжащие боли вначале в об-
9-886
Ортопедическая неврология. Синдромология
ласти лопатки, ближе к ее верхне-внутреннему углу, затем и в надплечье, с отдачей в плечевой сустав, реже, в плечо и по боковой поверхности грудной клетки. Одновременно болевые ощущения испытываются в шее, особенно при динамических нагрузках на нее, зачастую при перемене погоды. Эти перегрузки определяют во многом хронически-ре-цидивирующее течение. «Триггерный пункт» — наиболее болезненная зона, при давлении на которую боли отдают в надплечье и шею — место прикрепления мышцы, поднимающей лопатку. Паравертебральные точки В.Г.Лазарева (1936) на уровне Тщ-Ту, видимо, связаны с явлением нейро-остеофиброза в том же пункте и в капсулах соответствующих поперечно-реберных суставов. A.Abrams еще в 1910 г. в книге «Spondylotherapy» обратил внимание на особенности физикальных показателей в вертебро-паравертебральной зоне на уровне Trv-Tvi. Это уровень бифуркации трахеи. При фонендоскопии здесь определяется тупость, распространяющаяся больше вправо, особенно при увеличении бронхиальных желез. Автор указывает при этом и на признак Петрушевского — болезненность между лопатками. Стимуляция этих пунктов давлением сопровождается усилением или возникновением болей в лопаточно-плечевой области. При движении лопатки нередко определяется характерный хруст в области ее внутреннего угла. Диагностике синдрома способствует и проба с новокаиновой инфильтрацией мышцы вблизи места прикрепления ее к лопатке. Е.С.Заславский (1976) выявил у больных с поражением мышцы, поднимающей лопатку, электромиографические и микроциркуляторные сдвиги, характерные для нейродис-трофического процесса.
При дистрофических поражениях позвоночника верхнелопаточные боли наиболее часто возникают у лиц с поражением ПДС Cjv-v и реже — CV-vi (Попелянский А.Я., 1978; Заславский Е.С., 1979).
Описываемый синдром — проявление патологии не только данной, но и некоторых соседних мышц: вертикальной порции трапециевидной, надостной, подостной, подлопаточной и др. Вместе с костно-хрящевыми структурами мышечно-фиброзные ткани шеи при их поражении в верхних отделах являются источником иррадиационного болевого вегетативного синдрома в краниовертебральной области. Включение в патологию данной, как и других шейных мышц, определяется не только их локальными особенностями. Т.к. тонус повышается, мышцы шеи предпочтительнее других поражаются при невротических головных болях напряжения. Это касается, в частности, синдрома мышцы, поднимающей лопатку (Четких Н.Л., 1992). Поражение нижних ПДС шейного отдела позвоночника является чаще источником подобных брахио-пекторальных синдромов. Их окраска определяется соответствующими анатомо-физио-логическими особенностями верхнего, среднего и нижнего уровней цервикальной патологии (Albert И., 1963; Попелянский А.Я., 1978). Так, при дистрофической патологии верхнешейного уровня вертебральный синдром характеризуется ограничением поворотов головы. В этих условиях, по данным А.Я.Попелянского (1978), возможные еще ротационные движения шеи мало отражаются на сосудистых реакциях, возникающих в ответ на искусственное растяжение сплетения позвоночной артерии. Во время же наклонов головы, которые при верхнешейной патологии сохранились в достаточной мере, упомянутые сосудистые реакции угне-
тены. Другими словами, угнетаются реакции на сохраненные, но потому опасные, т.е. не обеспечивающие защитной иммобилизации, движения.
При поражении среднего и нижнего уровней, когда больше ограничены наклоны головы, упомянутое угнетение сосудистых реакций наблюдается в ответ на повороты головы. Другая особенность вертебрального синдрома верхнего уровня, по наблюдениям того же автора, — это относительно неблагоприятное течение, нередко с тяжелыми экзацер-бациями церебральных проявлений. Особенности вертебрального синдрома нижнешейного уровня — это преобладание супрабрахиальгической и скапулальгической иррадиации боли при искусственном раздражении рецепторов пораженного диска, большая, чем при верхнем уровне, частота и продолжительность обострений. Особенности вертеб-ральной патологии среднешейного уровня — отсутствие альгических иррадиации за пределы шеи, выраженная скованность шейного отдела; в анамнезе и статусе этих больных весьма часто встречаются сопутствующие заболевания внутренних органов.
Скапулальгию при данном синдроме не следует смешивать со специфическим синдромом Персонейдж-Тернера (см. 5.1.1.5).
5.1.2.4. Синдром малой грудной мышцы
Синдром обусловлен мышечно-тоническими, нейродис-трофическими нарушениями в этой мышце и сдавлением проходящего под ней нервно-сосудистого пучка.
Малая грудная мышца — треугольной формы, залегает позади большой грудной. Начинается тремя-четырьмя зубцами между костной и хрящевой частями II-V ребер. Поднимаясь косо кнаружи и кверху, она постепенно суживается и прикрепляется коротким сухожилием к клювовидному отростку лопатки. Иннервируется передними грудными нервами, исходящими из надключичной части плечевого сплетения. Нервно-сосудистый пучок на плече может придавливаться позади малой грудной мышцы под клювовидным отростком лопатки к головке плечевой кости. При этом подключичная артерия компремируется в месте ее перехода в подмышечную: между мышцей и клювовидным отростком (см. рис. 5.8). Иногда там же может сдавливаться и вена. Компрессия этих образований может быть вызвана сильным отведением руки (гиперабдукция при наркозе, иммобилизации плечевой кости, во время сна с запрокинутой за голову рукой и пр.). Отсюда еще одно название некоторых вариантов синдрома — гиперабдукционный. Не только при патологическом состоянии мышцы, но и у большинства здоровых людей пульс лучевой артерии исчезает или становится слабым при разведении рук в стороны и подъеме их вверх на 45-180° почти до упора в виски. Считалось, что синдром малой грудной мышцы возникает вследствие мак-ротравматизации, а также при микротравматизации из-за часто повторяемых движений, указанных выше (Wright P., 1945; Mendlowiz М., 1945; Lang Е., 1959; HoffH., Tschabitcher, 1958). При этом трофика в мышце нарушается, происходят и контрактурные изменения, что приводит к сдавлению стволов плечевого сплетения и подключичной артерии. Более всего страдает при этом латеральный вторичный ствол плечевого сплетения, который иннервирует малую грудную мышцу. Это обстоятельство еще более усиливает ее спазм.
Глава V. Синдромы шейного остеохондроза
Клиническая картина при трактовке данного синдрома как местного без учета других очагов, импульсация из которых вызывает напряжение мышцы, представлялась следующим образом.
Больные испытывают ломящие или жгучие боли в области данной мышцы, больше на уровне III-V ребер. Вегетативный оттенок их подтверждается и тем, что они нередко усиливаются ночью. Чаще все же боли испытываются при движениях, требующих сокращения или растяжения мышцы. Последняя обнаруживает болезненность при пальпации: рука пациента приподнята над головой, врач II-IV пальцами обхватывает большую грудную мышцу и отодвигает ее из подмышечной области в медиальном направлении. При этом мышца определяется как напряженная, плотная, в ней иногда прощупываются болезненные узлы. Ее можно прощупать и сквозь расслабленную большую грудную мышцу в момент глубокого вдоха. Для этого больной должен прижать руку к туловищу, отвести ее кзади и книзу. Щипковой пальпацией можно обследовать мышцу через подмышечную впадину, проводя свой большой палец под большую грудную мышцу до определения массы малой грудной. Ее захватывают пальцами вместе с большой грудной мышцей. Болезненность определяется также и в месте прикрепления мышцы к клювовидному отростку, в области ее начала на границе между хрящевой и костной частями II-IV ребер. В месте наибольшей болезненности с диагностической и лечебной целью можно вводить 5-10 мл 0,25-2% раствора новокаина. Инфильтрацию мышцы можно произвести как через подмышечную область, так и через толщу большой грудной мышцы. Эффект наступает через 5-7 минут: уменьшаются боли и парестезии, увеличивается объем движений в плечевом суставе.
Больных беспокоят парестезии в области передней грудной стенки и ульнарного края предплечья и кисти, слабость в руке, больше в дистальных отделах. Двигательные нарушения преобладают обычно в мышцах, иннервируемых срединным нервом. Гипоальгезия часто отмечается в зоне иннервации локтевого нерва. Повреждения верхних отделов мышцы при маммэктомии нередко сопровождаются грубыми явлениями выпадения со стороны всего локтевого нерва. Вегетативные нарушения выступают в форме побледнения и отечности кисти, а также изменений пульса, являющихся следствием не только компрессии подкрыльцевой артерии, но и раздражения ее симпатического сплетения. Признаком уменьшения просвета подкрыльцевой артерии является систолический шум во время отведения и поднимания руки.
Исследования, в том числе электромиографические, проведенные в нашей клинике И.П.Кипервасом (1975), Е.С.Заславским (1976), И.Б.Гордоном и соавт. (1971), а также М.А.Чоботасом (1973) и др., показали, что описанная картина редко выступает в изолированном виде и обычно сопровождается мышечно-тоническими, нейродистрофическими симптомами шейного остеохондроза или поражениями на грудном уровне и в других мышцах и зонах. Отмечали сопутствующие симптомы со стороны передней лестничной мышцы, позвоночной артерии. Травмы и другие местные поражения мышцы являются дополнительными и провоцирующими факторами, которые под влиянием импульсов из больного позвоночника или другого очага патологической импульсации превращают возможность синдрома в действительность. Все это обусловлено рефлекторным напряжением
мышцы. Что же касается случаев, когда нервно-сосудистый пучок сдавливается под клювовидным отростком лопатки сухожилием малой грудной мышцы во время чрезмерного отведения руки, то этот симптомокомплекс, характеризующийся больше субъективными нарушениями (боли и парестезии) и реже — легким парезом руки, преимущественно механического происхождения. Гиперабдукционным следует называть только данный вариант синдрома.
Плечевое сплетение может быть сдавлено не только передней лестничной и малой грудной, но в некоторых случаях также лопаточно-подъязычной мышцей. Сухожильная перемычка и, в большей степени, латеральная головка ее подключичной области располагаются над лестничными мышцами по линии, как бы пересекающей их (см. рис. 5.8). Больные испытывают боли в плече и шее, особенно при отведении руки назад и головы в противоположную сторону. Боли и парестезии усиливаются при давлении на область гипертрофированного латерального брюшка, что соответствует зоне средней и передней лестничных мышц (Adson A., 1927; Fiske С, 1952; Sola A.E. et ai, 1955). Больные испытывают боли в плече и шее, особенно при отведении головы в противоположную сторону, при давлении на латеральную головку мышцы (область передней и средней лестничных мышц). О патологии данной мышцы следует помнить при дифференциации синдромов лестничных и грудных мышц с другими видами патологии, проявляющимися компрессией плечевого сплетения. В какой мере синдром малой грудной мышцы связан с шейным остеохондрозом, сочетаясь с проявлениями шейной дистрофической патологии, можно судить по сочетанию его с плечелопаточным периартро-зом. Этот последний синдром характеризуется тоническим напряжением мышц, приводящих плечо, в том числе большой грудной мышцы.
Дата добавления: 2015-04-07; просмотров: 3091;
