КОММУНИКАНТНЫЕ ВЕНЫ
ВАРИКОЗНАЯ БОЛЕЗНЬ
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ВЕНОЗНОЙ СИСТЕМЫ
ВАРИАНТЫ АНАТОМИЧЕСКОГО СТРОЕНИЯ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ
Венозная система нижних конечностей в отличие от артериальной характеризуется большим разнообразием анатомического строения. Наиболее полные исследования крайних типов изменчивости венозной системы были проведены школой В. Н. Шевкуненко, и в частности А. Н. Максименковым (1949). Изучение заболеваний вен нижних конечностей, и в первую очередь варикозной болезни, должно основываться на определении индивидуальных особенностей анатомического строения венозной системы. Знание вариантов анатомического строения вен особенно важно для правильной интерпретации данных флебографических исследований и индивидуального выбора наиболее рационального оперативного вмешательства.
Имеется явная взаимосвязь между количеством и локализацией коммуникантных вен, с одной стороны, и типом анатомического строения вен—с другой. Даже визуальная оценка характера анатомического строения поверхностных вен конечности может служить хорошим ориентиром в определении варианта анатомического строения всей венозной системы нижней конечности. Благодаря широкому применению вазографических исследований такого рода параллели легко подтверждаются.
Определение варианта анатомического строения венозной системы конечностей имеет и прикладное значение, так как позволяет предполагать наличие большого или, напротив, малого числа коммуникантных вен, а следовательно, применения дополнительных методов исследования для оценки состояния этих вен. В зависимости от варианта анатомического строения венозной системы конечности может избираться тот или иной способ или прием оперативного вмешательства, объем его при этом возрастает или, напротив, уменьшается.
Среди проявлений варикозной болезни встречается варикозное расширение вен на латеральной поверхности голени и бедра. Возникновение патологических расширений вен в этой области связано с аномалиями развития венозной системы нижней конечности, что также может быть отнесено к вариантам анатомического строения вен.
При таких проявлениях варикозной болезни в пределах голени встречается большое число несостоятельных перфорантных вен, что диктует необходимость их тщательной перевязки. Следует отметить, что у этих больных нередко отсутствуют патологические изменения в системе большой и малой подкожных вен, что может являться основанием для проведения оперативного вмешательства только на патологически расширенных венах латеральной поверхности голени и бедра. Такой вид изолированной патологии поверхностных вен встречается в 2—3 % наблюдений.
В зависимости от особенностей анатомического строения вен патологические процессы в них могут развиваться различным образом. А. Н. Максименков (1949) выделяет три разновидности анатомического строения вен конечности в зависимости от степени редукции первичных вен.
Вены тыльной поверхности стопы имеют широкое сетевидное ветвление, из которого формируются основные венозные стволы голени. В одних случаях поверхностные вены стопы представлены многопетлистой двухслойной сетью, в которой трудно дифференцировать медиальную и латеральную краевые вены, являющиеся соответственно истоками большой и малой подкожных вен. Вследствие обилия анастомозов между парными общими пальцевыми венами не выражена и тыльная венозная дуга. При этом имеется также большое число анастомозов с венами подошвы. Такое строение тыльных вен стопы наблюдается при задержанной редукции первичных вен (рис. 1, а). Расположены вены над поверхностной фасцией в толще подкожной жировой клетчатки.
Второй вариант анатомического строения тыльных вен стопы можно рассматривать как крайнюю степень редукции первичных вен (рис. 1, 6). Тыльная венозная сеть стопы практически отсутствует, но венозная дуга и краевые вены отчетливо выражены. Медиальная краевая вена спереди медиальной лодыжки продолжается на голени в большую подкожную вену. Латеральная краевая вена позади наружной лодыжки продолжается в малую подкожную вену. Анастомоз между краевыми венами образует тыльную венозную дугу стопы, в которую впадают одиночные общие пальцевые вены, связанные друг с другом небольшим числом анастомозов. Имеются анастомозы и с подошвенными венами в виде небольшого числа мелких вен.
Третий, наиболее широко распространенный вариант анатомического строения тыльных вен стопы занимает как бы промежуточное положение между крайними вариантами строения вен. При первом и третьем вариантах строения вен, помимо оттока крови из вен стопы в большую и малую подкожные вены, он осуществляется из тыльных вен стопы в поверхностные вены передней поверхности голени. Во время удаления большой и малой подкожных вен вмешательство на тыльных венах стопы
обычно не производится. Однако при послеоперационных рецидивах варикозного расширения поверхностных вен именно они часто оказываются патологически расширенными как на стопе, так и на голени. В клетчатке подошвенной поверхности стопы располагается обильная мелкопетлистая венозная сеть, большим числом анастомозов связанная с венами тыла стопы. Во время ходьбы, при опоре на стопу кровь из подошвенных поверхностных вен преимущественно вытесняется в тыльные поверхностные вены стопы.
Как на стопе, так и на голени и бедре различают три основных варианта строения поверхностных вен. Вены передневнутренней поверхности голени относятся к системе большой подкожной вены. В одном из вариантов строения вены внутренней поверхности голени представлены сложной сетью, в которой бывает затруднительным выделить основной ствол большой подкожной вены. При этом имеются множественные связи с системой малой подкожной вены и венами стопы. При этом варианте строения вен обычно выявляется большое число коммуникантных вен не только в пределах стопы и голени, но и на бедре (рис. 2, а).
Второй вариант строения вен — проявление крайней степени редукции первичных вен. Большая подкожная вена представлена хорошо выраженным одиночным стволом с небольшим числом мелких притоков. Связи с системой малой подкожной вены нередко отсутствуют, а количество перфорантных вен минимальное (рис. 2, 6).
Обычно встречающийся третий вариант анатомического строения вен внутренней поверхности голени занимает промежуточное место между крайними типами. При этом удается проследить два крупных притока большой подкожной вены. Один из них собирает кровь с передней, а второй — с заднемедиальной поверхности голени. Последний имеет наибольшее количество связей с глубокими венами голени. Оба притока впадают в основной ствол вблизи коленного сустава.
При оперативном лечении варикозной болезни—перевязке перфорантных вен в бассейнах этих притоков основного ствола большой подкожной вены приходится уделять наибольшее внимание. Так, если даже одна из расширенных вен остается не перевязанной, возникает рецидив расширения поверхностных вен в ближайшие месяцы после операции.
В подкожной жировой клетчатке задней поверхности голени проходят вены, отводящие кровь от латерального края стопы и заднелатеральной поверхности голени.
В одних случаях среди сети вен трудно выделить основной стол малой подкожной вены. Нередко наблюдается как бы удвоение основного ствола. При этом типе строения вен имеется наибольшее количество связей как с системой большой подкожной вены, так и с глубокими венами. Поэтому у такой кате-
гории больных при варикозной болезни оперативные вмешательства наиболее кропотливы и сложны (рис. 3, а).
При сетевидном строении вен наблюдается аномалия впадения малой подкожной вены. Она может впадать не в подколенную вену, а в большую подкожную в пределах бедра, в бедренную или в нижнеягодичные вены. Сетевидное строение вен этой области является следствием задержанной редукции первичной венозной сети и краевои малоберцовой вены. Учет возможности таких вариантов строения и мест впадения малой подкожной вены потребует в случаях варикозной болезни применения индивидуального флебографического обследования и соответствующей тактики оперативного лечения.
При крайней степени редукции первичных вен малая подкожная вена имеет один ствол с небольшим числом притоков и плохо выраженными связями с большой подкожной веной и глубокими венами голени (рис. 3, 6).
Обычно малая подкожная вена также представлена одним стволом, но связи ее с системой большой подкожной вены и перфорантными венами более отчетливые, чем в предыдущем варианте строения. При варикозной болезни выявляются связи притоков малой подкожной вены с мышечными венами и большой подкожной веной, особенно в области коленного сустава. В большинстве случаев малая подкожная, вена располагается в подкожной жировой клетчатке в пределах нижней трети или нижней половины голени. В средней и верхней трети голени она обычно располагается между листками глубокой фасции. Наблюдаются варианты впадения малой подкожной вены в подколенную. Наиболее часто местом слияния вен является средний отдел подколенной вены. На флебограмме это место определяется несколько выше суставной щели.
Варикозное расширение вен в подколенной области не всегда возникает вследствие патологических изменений малой подкожной вены или ее притоков. Оно может быть обусловлено расширением ветвей большой подкожной вены и локальными расширениями отдельных подкожных вен, связанных с коммуникантными венами. В подколенной области встречается сравнительно большое число анатомических вариантов строения подкожных вен. По данным П. П. Булгакова (1975), основанным на 218 исследованиях, малая подкожная вена впадала в подколенную вену в 70, 6% наблюдений. Из этого числа в 31, 2% устье малой подкожной вены располагалось в верхнем углу подколенной ямки. В 22, 5 % наблюдалось высокое впадение малой подкожной вены в вены бедра и в 6, 9 % она впадала в глубокие вены в пределах верхней трети голени. Известно много вариантов впадения малой подкожной вены (рис. 4).
В пределах бедра поверхностные вены также имеют ряд вариантов анатомического строения. При задержанной редукции первичных вен на передней поверхности бедра подкожные вены
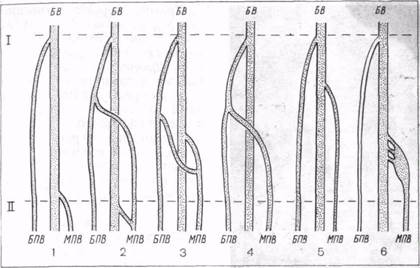
Рис. 4. Варианты уровня впадения малой подкожной вены (1, 2, 3, 4, 5, 6— номера вариантов).
БВ — бедренная вена; БПВ — большая подкожная вена; МПВ — малая подкожная вена. I — уровень впадения большой подкожной вены; II — обычный уровень впадения малой подкожной вены.
образуют крупнопетлистую сеть, в которой трудно дифференцировать основной ствол большой подкожной вены. Она может быть представлена двумя и даже тремя стволами (рис. 5). В нижней трети бедра ствол большой подкожной вены часто бывает удвоенным. В верхней трети бедра разрозненные стволы обычно перед впадением в бедренную вену сливаются в один ствол. Сравнительно редко встречается раздельное впадение стволов большой подкожной вены.
Притоки основных стволов связаны друг с другом большим числом анастомозов. Проксимальные притоки большой подкожной вены: 1. поверхностная надчревняя вена. 2. поверхностная вена, 3. окружающая подвздошную кость 4. наружные половые вены— в таких случаях впадают в основной или добавочный ствол большой подкожной вены (рис. 6, а). При сетевидном строении вен, как правило, имеются крупные анастомозы между поверхностными и глубокими венами. В случаях крайней степени редукции первичной венозной сети большая подкожная вена представлена в пределах бедра крупным одиночным стволом. Количество притоков невелико, так же как и анастомозов между ними. Анастомозы с глубокими венами бедра немногочисленны. Проксимальные притоки впадают в основной ствол в области овальной ямки или несколько дистальнее (рис. 6, 6).
|
Третий вариант строения поверхностных вен бедра занимает промежуточное положе ние как по числу притоков, так и по количеству связей с глу бокими венами по сравнению с двумя предыдущими вариан тами и встречается значи тельно чаще других.
Подкожная жировая клет чатка нижней конечности раз деляется поверхностной фас цией на два слоя. В поверхно стном слое располагаются мел- кие вены, а более крупные стволы находятся во втором слое -подкожной" клетчатки., под поверхностной фасцией. Под слоем подкожной жировой клетчатки трудно проследить характер анатомического строения большой подкожной вены. Однако особенности анатомии поверхностных вен стопы и голени могут служить косвенным признаком типа строения под кожных вен бедра. При вари козной болезни характер ана томического строения вен про- слеживается более отчетливо, кроме того, возможна и паль пация расширенных вен в тол ще клетчатки.
| Рис. 5. Большая подкожная вена представлена двумя стволами. Клапаны бедренной и большой подкожной вен несостоятельны. |
В соответствии с типами строения поверхностных. вен имеются различия и в анато мическом строении глубоких вен конечности. Так, в одних случаях глубокие вены стопы представлены крупными парными или даже утроенными стволами. Соединяясь друг с другом, они образуют венозную дугу. Все венозные стволы соединены между собой анастомозами. Большое количество анастомозов находится в области медиальной лодыжки. Это анастомозы между подошвенными венами, а также между подошвенными и большой подкожной венами. Плантарная латеральная вена также связана большим количеством анастомозов с малой подкожной веной, имеющей, в свою очередь, множественные истоки (рис,
7, а). При таком типе строения вен отток крови из глубоких вен
стопы осуществляется в одинаковой мере как в задне-берцовые, так и в поверхностные вены голени.
Для другого варианта строения глубоких вен характерно наличие удвоенных или одиночных стволов, анастомозы между которыми незначительны. Наружная и внутренняя плантарная вены, а также образуемая ими дуга удвоены. В области меди-
альной лодыжки анастомозы между этими венами незначительны. Плохо выражены связи между глубокими венами стопы и большой подкожной веной. Поэтому кровь из глубоких вен оттекает преимущественно в заднеберцовые вены голени. Такие варианты строения вен встречаются сравнительно редко (рис. 7, 6). Наиболее распространен анатомический вариант строения вен, занимающий промежуточное положение между крайними типами изменчивости.
Анатомические варианты строения вен голени также подразделяются на три разновидности. В переднем мышечном ложе на межкостной мембране между передней большеберцовой мышцей, длинным разгибателем пальцев в пределах верхней поло-
вины голени и длинным разгибателем большого пальца в нижней половине расположен пучок передних большеберцовых сосудов. Сопровождающие переднюю берцовую артерию вены бывают представлены различным образом. Так, при варианте сетевидного строения поверхностных и глубоких вен нижней конечности переднеберцовые вены обычно парные и связаны между собой многочисленными крупными анастомозами
(рис. 8, а). Мышечные притоки передних большеберцовых вен анастомозируют с малоберцовыми, а ствол передних большеберцовых вен связан анастомозами непосредственно с поверхностными венами голени.
При крайнем типе редукции первичных вен, когда и поверх-
ностные вены не образуют сетей, а глубокие представлены одиночными стволами, передние большеберцовые вены, обычно парные, имеют между собой небольшое количество анастомозов. Связи с поверхностными венами и малоберцовыми единичны (рис. 8, 6). Сравнительно редко встречаются не парные, а одиночные стволы передних большеберцовых вен.
Сопровождающие заднеберцовую артерию одноименные вены при варианте сетевидного строения вен бывают представлены несколькими стволами с большим количеством анастомозов между ними. Обычно наблюдается большое число анастомозов между глубокими и поверхностными венами. Проходят анастомозы через толщу камбаловидной и головки икроножных мышц (рис. 9, а). Для другого варианта строения вен характерно наличие отдельно идущих заднеберцовых и мышечных вен с малым количеством анастомозов. Связи с поверхностными венами единичны (рис. 9, 6). Более часто встречается третий (промежуточный) вариант строения вен.
|
|
Рис. 10. Варианты уровня формирования ствола подколенной вены. а—на уровне суставной щели; б — выше уровня суставной щели;
Строение подколенной вены, как и уровни формирования ее основного ствола, различно в зависимости от общего типа строения вен. В случаях задержанного преобразования первичных вен относительно короткий крупный ствол подколенной вены часто сопровождают крупные вены, связанные друг с другом и основным стволом. При выраженной редукции первичных вен подколенная вена представлена одиночным стволом, располагающимся латеральнее соответствующей артерии. Ствол подколенной вены в таких случаях формируется низко, почти на
|
| Рис. 10. в — ниже уровня суставной щели. |
уровне начала длинного сгибателя большого пальца. Связи подколенной вены с поверхностными единичны.
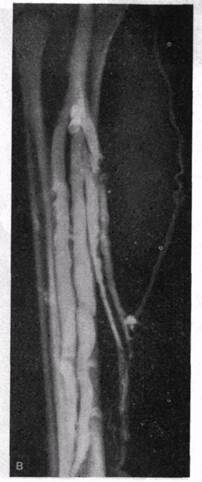
Более часто встречается средний тип строения вен, когда имеет место высокое формирование ствола подколенной вены. На приведенных флебограммах отчетливо видны варианты формирования ствола подколенной вены — выше уровня суставной щели, на ее уровне и в пределах голени (рис. 10, а, б, в).
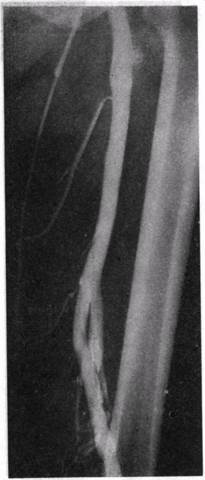
Особенности анатомического строения глубоких вен бедра соответствуют трем наиболее распространенным типам. При неполном преобразовании первичных вен встречается полное удвоение бедренной вены или только отдельных ее участков (рис. 11). Крупные притоки ее (глубокая вена бедра, медиальные и латеральные вены, окружающие бедренную кость, а также внутренние мышечные ветви) широко анастомозируют между собой и основным стволом. Большое число анастомозов связывают глубокие вены бедра с венами таза, венами задней поверхности бедра и запирательными венами. Имеется большое число анастомозов и с поверхностными венами бедра (рис. 12, а).
В случаях крайней степени
преобразования первичных вен бедренная вена на всем протяжении представлена одиночным стволом, так же как и глубо
кая вена бедра. Крупные притоки и мышечные вены бедны ана стомозами. Слабо развиты или вообще отсутствуют анастомозы
с системами ягодичных, запирательных и внутритазовых вен
Промежуточный тип строения глубоких вен бедра встречается
наиболее часто (рис. 12 б)
Глубокая вена бедра образуется в результате слияния мышечных
притоков и впадает в бедренную вену. Уровень впадения глубокой
вены бедра не постоянен и может варьировать
|
| Рис. 11. Локальное удвоение бедренной вены. |
в пределах верхней четверти бедра, но чаще находится на 6—7 см ниже паховой связки. На флебограммах устье глубокой вены бедра чаще определяется на уровне внутреннею вертела бедренной кости. Основной ствол глубокой вены бедра в зависимости от варианта общего строения вен конечности может иметь различную длину—от 5 до 20 см. При рассыпном типе строения вен глубокая вена бедра может быть представлена парными венами сравнительно небольшого диаметра. Диаметр одиночного ствола вены в ее среднем отделе также подвержен значительным индивидуальным колебаниям — в пределах от 5 до 10 мм. В проксимальном отделе ветви глубокой вены бедра анастомозируют с ягодичными венами, а в дистальных отделах бедра — с подколенной веной.
Различают три типа строения глубокой вены бедра. По данным 100 флебографических исследований мы выявили следующие соотношения анатомических вариантов строения глубокой вены бедра. Одиночный длинный ствол с мелкими притоками наблюдался в 34 %, одиночный короткий ствол с множественными притоками
выявлен в 47%. Удвоение ствола глубокой вены бедра наблюдалось в 19%. Вены, огибающие бедро, иногда впадают не в бедренную, а в глубокую вену бедра (рис. 13).
Определение варианта анатомического строения вен имеет большое прикладное значение в отношении как прогнозирования дальнейшего развития варикозной болезни, так и выбора наиболее рациональных видов оперативных вмешательств. Клинические наблюдения свидетельствуют, что в случаях тромбозов глубоких вен более полная компенсация оттока крови наблюдается при сетевидном, рассыпном типе строения вен, когда

|

|

|
Рис. 13. Анатомические варианты строения глубокой вены бедра и ее связи с подколенной веной.
имеется большое число анастомозов между различными отделами венозной системы конечности. Варикозная болезнь, развивающаяся при магистральном типе строения вен (при крайней степени редукции первичных вен), протекает более благоприятно и реже достигает третьей стадии развития. При этом коррекция относительно недостаточных клапанов глубоких вен обеспечивает более надежное улучшение венозного кровотока.
Знание типов анатомической изменчивости вен нижних конечностей значительно облегчает интерпретацию данных флебографических исследований. Легче анализировать результаты оперативного лечения после применения идентичных операций, а также выявлять причины рецидивов варикозного расширения поверхностных вен.
КОММУНИКАНТНЫЕ ВЕНЫ
В единой венозной системе нижней конечности коммуникантные вены обеспечивают сообщение между глубокими и поверх- ностными венами. В физиологических условиях коммуникантные вены создают более совершенные условия оттока крови из поверхностных вен в глубокие, за исключением стопы, где примерно 50 % вен служат для оттока из глубоких вен в поверхностные. При интенсивной работе мышц нижних конечностей благодаря коммуникантным венам облегчается отток крови из
надфасциально расположенных тканей. Коммуникантные вены обеспечивают отток крови из глубоких вен стопы по малой и большой подкожным венам в обход мышечного насоса голени и бедра.
Количество, размеры и локализация коммуникантных вен весьма вариабельны. В значительной мере их число зависит от варианта анатомического строения вен. В случаях задержанной редукции первичных вен имеется чрезвычайно большое число коммуникантных вен, но при выраженной редукции первичных вен количество их резко уменьшается. Иными словами, большое число сообщений между поверхностными и глубокими венами встречается при рассыпном типе строения вен, а при магистральном типе строения вен количество таких связей поверхностных вен с глубокими ограничено.
Первое наиболее полное описание коммуникантных вен произведено русским ученым Ю. X. Лодером в 1803 г. Он разделил коммуникантные вены на прямые, соединяющие основные стволы подкожных вен с глубокими, и непрямые обеспечивающие связь притоков подкожных вен с глубокими венами. В последнее время прямыми принято считать коммуникантные вены, впадающие в основные стволы глубоких вен, а непрямыми — соединяющие поверхностные вены с мышечными притоками глубоких вен [Аскерханов Р. П., 1960; Савельев В. С., Думпе Э. П., Яблоков Е. Г., 1972].
Перфорантными называются отделы коммуникантных вен на уровне прохождения их через отверстия в глубокой фасции. Начинаются коммуникантные вены от поверхностных одним или несколькими сводами. После слияния одиночный ствол проходит через фасцию и снова может делиться на ветви, впадающие в одну или несколько глубоких вен.
В зависимости от варианта анатомического строения вен нижней конечности число коммуникантных вен варьирует в широких пределах: по данным И. А. Костромова (1951)—от 53 до 112. Г. Я. Еча (1957) при сетевидном строении вен обнаруживал в среднем 30, а при магистральном—в среднем 16 коммуникантных вен. Вследствие большой вариабельности строения вен данные различных авторов об общем количестве коммуникантных вен обычно не совпадают. Тем не менее в типичных местах они встречаются с большим постоянством.
В физиологических условиях диаметры коммуникантных вен небольшие, обычно от 0, 01 до 2 мм, редко встречаются и более крупные—до 3 мм. В зависимости от толщины мягких тканей изменяется и длина таких вен: в нижней трети голени—10— 20 мм, а в средней трети—86—100 мм. Абсолютное большин ство коммуникантных вен имеет клапаны, расположенные преимущественно в надфасциальной части сосудов. Ориентированы клапаны для обеспечения кровотока из поверхностных вен в глубокие, хотя, по данным отдельных авторов [Еча Г. Я., 1957],
встречаются одиночные вены с клапанами, пропускающими кровь из глубоких вен в поверхностные. Имеются сообщения о наличии бесклапанных вен, беспрепятственно пропускающих кровь в обоих направлениях: из поверхностных—в глубокие и из глубоких—в поверхностные вены. Такие бесклапанные коммуникантные вены иногда встречаются в области суставов— коленного и голеностопного, а также в нижней трети голени.
Наибольшее число, около 50%, коммуникантных вен стопы не имеют клапанов, что объясняет особенности кровотока в этой области. Кровь от стопы может преимущественно оттекать из глубоких вен в поверхностные или, наоборот, в зависимости от функциональной нагрузки и условий оттока крови по глубоким и поверхностным венам конечности. Благодаря наличию таких сообщений обеспечивается возможность компенсации оттока крови при окклюзиях глубоких вен.
Коммуникантные вены играют важную роль в патогенезе варикозной болезни. Эффективная деятельность плантарного насоса и мышечных насосов конечности осуществляется при наличии нормально функционирующих венозных клапанов, в том числе и коммуникантных вен. В случаях несостоятельности венозных клапанов возникает патологический ретроградный кроваток, приводящий к патологическим расширениям вен. Под влиянием ретроградного кровотока через устья большой и малой подкожных вен, через коммуникантные вены развивается варикозное расширение поверхностных вен — основной признак варикозной болезни. При эктазиях глубоких вен и относительной недостаточности клапанов в глубоких венах возникает гипертензия, распространяющаяся по коммуникантным венам в надфасциально расположенную область микроциркуляции в мягких тканях. В результате развиваются их трофические изменения в виде гиперпигментации кожи рубцового перерождения подкoжнoй жировой клетчатки, образования трофических язв.
Современные принципы хирургического лечения варикозной болезни предполагают удаление расширенных поверхностных вен, устранение патологического кровотока из глубоких вен в поверхностные по расширенным коммуникантным венам, нормализацию кровотока в глубоких венах путем восстановления нарушенной функции некоторых клапанов.
Для устранения кровотока из глубоких вен в поверхностные производятся над- и субфасциальная перевязка и пересечение несостоятельных коммуникантных вен. Этот этап операции имеет чрезвычайно важное значение, так как, оставшаяся неперевязанной, такая несостоятельная вена сравнительно быстро приводит к рецидиву варикозного расширения поверхностных вен. Поэтому знание типичной, часто встречающейся, локализации коммуникантных вен имеет большое практическое значение.
|
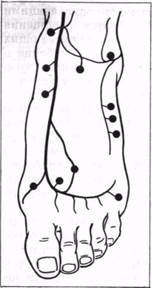
| Рис. 14. Локализация коммуникантных вен стопы. |
Коммуникантные вены стопы по сравнению с другими отделами нижней конечности обеспечивают возможность кровотока в обоих направлениях. По данным В. Г. Гладких (1977), в физиологических условиях 56 % таких вен на стопе не содержат клапанов. Естественно, что при варикозной болезни число несостоятельных коммуникантных вен, обеспечивающих возможность кровотока из глубоких вен в поверхностные, возрастает. Несмотря на очевидную роль коммуникантных вен стопы в распространении кровотока и гипертензии из глубоких вен в поверхностные вены стопы, а следовательно, и поверхностные вены голени, хирурги обычно пренебрегают вмешательствами на венах стопы. Такая тактика оперативного лечения варикозной болезни представляется нам необоснованной.
Оперативные вмешательства по поводу варикозной болезни должны преследовать цель устранения крово-
тока из глубоких вен в поверхностные не только на голени и бедре, но и на стопе. В зависимости от варианта анатомического строения количество связей глубоких и поверхностных вен в пределах стопы бывает различным. По данным В. Г. Гладких (1977), на тыльной поверхности стопы насчитывается 12 постоянных коммуникантных вен (рис. 14). При наличии расширения вен в области стопы и голеностопного сустава, особенно в случаях предполагаемого удаления большой и малой подкожных вен, мы считаем необходимым производить перевязку коммуникантных вен на стопе. Если малая подкожная вена не удаляется, такие вены перевязываются преимущественно в истоках большой подкожной вены.
При варикозной болезни в пределах голени и бедра количество несостоятельных коммуникантных вен бывает различным в зависимости от стадии развития заболевания и варианта анатомического строения вен. Однако, за редким исключением, практически у всех больных удается выявить несостоятельные коммуникантные вены.
На основании патологоанатомических исследований вен нижних конечностей при наличии варикозного расширения поверхностных вен R. Sherman (1949) выявил несостоятельные коммуникантные вены в 90%. И. А. Костромов (1951) обнаруживал их при варикозном расширении поверхностных вен во всех
| а |
| б |
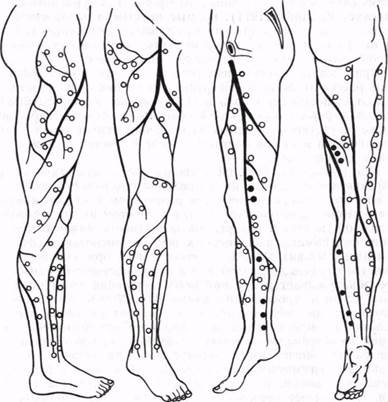
Рис. 16. Локализация коммуникантных вен нижней конечности по van Limborgh.
Белый кружок — коммуникантная вена; черный кружок — несостоятельная ком-муникантная вена.
случаях. В клинической практике во время выполнения оперативных вмешательств обычно производятся перевязка и пересечение 6—8 коммуникантных вен, что составляет небольшую часть от их общего количества. Остальные коммуникантные вены практически не изменены. Кроме того, следует отметить, что примерно у 80 % оперируемых больных такие несостоятельные вены перевязываются в наиболее типичных местах их локализации. Поэтому изучение схем типичной локализации коммуникантных вен имеет большое практическое значение. Наиболее
подробная схема этих вен приводится van Limborgh (1962) — рис. 15, а, б и 16.
Большое число анатомических форм коммуникантных вен выделяет Е. Stolik(1971): прямые простые и раздвоенные, непрямые простые и раздвоенные, сложные, атипичные (см. рис. 15, в). Таким образом, коммуникантные вены по своей функции значительно сложнее, чем представлялось ранее.
Приведенные схемы свидетельствуют, что коммуникантные вены рассеяны по всей поверхности конечности и, несомненно, играют существенную роль в оттоке крови из надфасциально расположенных мягких тканей конечности. Это подтверждается также отсутствием заметных затруднений оттока крови от кожи и подкожной жировой клетчатки после удаления большой и малой подкожных вен.
При варикозной болезни наиболее часто патологические расширения вен возникают на медиальной поверхности конечности. В этих же областях конечности в основном и обнаруживаются расширенные коммуникантные вены. Местом их постоянной локализации является внутренняя поверхность нижней трети голени, где, помимо расширенных вен, развиваются трофические изменения мягких тканей, включая и язвообразование. В большинстве случаев под язвой или в непосредственной близости от нее обнаруживается крупная несостоятельная коммуникантная вена. Степень трофических изменений мягких тканей соответствует стадии заболевания, но не зависит от числа несостоятельных коммуникантных вен. Характер паталогических изме -нений надфасциальных мягких тканей в первую очередь обусловлен патологическим ретроградным кровотоком по этим венам, нарушениями оттока крови по глубоким магистральным и мышечным венам, степенью динамической венозной гипертен-зий. Наибольшее практическое значение имеют сведения о часто встречающейся локализации несостоятельных коммуникантных вен. Этот ориентир позволяет производить целенаправленный поиск таких расширенных вен, подлежащих перевязке. Схемы локализации этих несостоятельных вен при варикозной болезни составлены по данным, полученным во время оперативных вмешательств, и предлагались различными авторами [Червяков И. В., 1973; Andel Z., 1967]. Несмотря на то, что данные различных исследований не всегда совпадают, целесообразно выделять наиболее типичную локализацию несостоятельных коммуникантных вен при варикозной болезни. На основании многолетних наблюдений при оперативном лечении варикозной болезни мы составили схему наиболее частой локализации этих вен, которая может служить ориентиром при индивидуальном уточнении их расположения (рис. 17).
Частота выявления несостоятельных коммуникантных вен находится в прямой зависимости от стадии развития заболевания. Мы преимущественно оперировали больных при резко вы-
| Рис. 17. Частота локализации несостоятельных ком муникантных вен. |
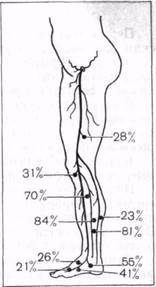
|
раженных расширениях поверхностных вен и сопутствующих трофических изменениях мягких тканей в нижней половине голени. В системе большой подкожной вены было выявлено 7 наиболее часто встречающихся локализаций несостоятельных коммуникантных вен. Из них—2 на стопе, 4—на голени, одна—на бедре. C наибольшим постоянством, до 93%, обнаруживалась несостоятельность этих вен на внутренней поверхности голени в ее нижней трети. В_системе малой подкожной вены при наличии патологических расширений вен наиболее типичной локализацией несостоятельных коммуникантных вен являлись область латеральной лодыжки граница нижней и средней трети го-
лени и граница средней и верхней
трети голени. Следует отметить, что несостоятельные коммуникантные вены были обнаружены у всех оперирован- ных больных. При расширениях вен латеральной поверхности конечности трудно выделить типичные места расположения таких несостоятельных вен, так как наблюдается большое разнообразие их локализации. Интраоперационная флебография — надежный способ их выявления.
Следует отметить, что схема расположения несостоятельных коммуникантных вен является не руководством к действию, а только ориентиром для их выявления при исследованиях. Сравнительно небольшое число таких несостоятельных вен (примерно 12%) непосредственно связано с основными стволами большой или малой подкожных вен. Поэтому удаление по Беб-коку основных стволов подкожных вен, даже при I стадии заболевания, не предотвращает продолжающегося процесса патологических изменений притоков магистральных поверхностных вен. Большинство коммуникантных вен связано с ветвями магистральных подкожных вен, и без разобщения этих связей невозможно предупредить ранние послеоперационные рецидивы варикозного расширения поверхностных вен. Поэтому при выполнении оперативных вмешательств в I стадии болезни всегда возникает диссонанс между скудными клиническими проявлениями и потребностями выполнения полного объема вмешательства. Следует отметить, что и диагностика начальных проявлений несостоятельности коммуникантных вен чрезвычайно сложна.
КЛАПАНЫ вен
Первое описание венозных клапанов было сделано итальянским анатомом и хирургом Фабрицием в 1574 г. Примерно за 50 лет до открытия Гарвеем кровообращения Фабриций уже предполагал, что венозные клапаны способствуют притоку крови к сердцу и препятствуют ее обратному движению.
В сосудистой системе клапаны играют важную роль в обеспечении направленности кровотока. Это клапаны сердца, легочной артерии и аорты. Очень большим числом клапанов оснащены лимфатические сосуды.
Клапаны не являются привилегией человека. Многие животные, даже амфибии и рептилии имеют в венах клапаны.
Наибольшее число клапанов находится в венах малого и среднего калибра. Наружную подвздошную, внутреннюю яремную и подключичную уже можно считать клапанными венами. Вены конечностей, мышечные и подкожные вены туловища обычно содержат большое число клапанов.
Самые крупные вены организма—верхняя и нижняя полые—не имеют клапанов, а в безымянных и общих подвздошных венах они редко встречаются. Отсутствуют клапаны в почечных венах и системе воротной вены, внутричерепных венах и синусах.
Изучением клапанов вен занимались многие отечественные и зарубежные исследователи. Полученные сведения о количестве клапанов в отдельных венах не всегда совпадают. Это естественно, так как пределы индивидуальных колебаний числа клапанов весьма значительны.
На основе обобщения данных различных авторов [Макси-менков А. Н., 1949; Костромов И. А., 1956; Банков В. Н., 1974] и собственных исследований мы приводим средние цифры количества клапанов в поверхностных и глубоких венах нижней конечности (рис. 18).
В последние годы чаще стали появляться сообщения о различных способах коррекции клапанов, поэтому представляется целесообразным при описании операций пользоваться едиными терминами. Мы приводим представляющееся нам наиболее удачным описание частей клапана по В. Н. Ванкову (1974).
Венозный клапан состоит из створок и сосудистой стенки, вместе образующих клапанные карманы-синусы. По-видимому, было бы неправильным отождествлять клапанные створки с клапаном. Клапанная створка имеет два края—свободный и прикрепленный к стенке. Обе боковые части створки называются рожками. Соседние рожки двух створок своими верхушками оканчиваются в участке стенки, называемом комиссураль-ным возвышением. На стенке вены находятся клапанный валик и стенка клапанного синуса. Клапанный валик представляет собой линейное выпячивание в просвет сосуда, к которому при-
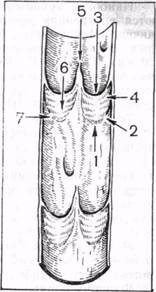
|
| Рис. 19. Схема венозного клапана. 1 — основание; 2 — прикрепленный край створки; 3 — свободный край створки; 4 — рожок створки; 5 — комис-суральное возвышение; б — клапанный синус; 7 — клапанный валик. |
креплена створка. Стенка клапанного синуса—это венозная стенка, ограничивающая снаружи клапанный карман. Основание клапана—самая дистальная его точка (рис. 19).
Так как в литературе для обозначения неполноценных клапанов применяются самые различные термины (недоразвитые, атрофирующиеся, абортивные, рудиментарные, растущие), автор предлагает следующую терминологию. Клапаны, у которых створки прикрепляются к стенке по всей окружности просвета, называются полными, остальные клапаны—неполными. Они могут быть частичными, когда створка прикреплена к стенке вены не по всей длине клапанного валика, или вообще бесстворчатыми.
Обычно венозный клапан имеет две створки, образующие со стенкой вены два кармана, но иногда встречаются клапаны, содержащие только одну створку или три и даже четыре створки. Такие клапаны обычно неполноценны, они встречаются в различных венах независимо от возраста.
Развитие клапанов начинается во внутриутробном периоде с 4-го до 6-го месяца беременности [Четчуева Т. А., 1960; Kampmeier Q., Burch С., 1927]. Венозная станка клапанного синуса истончена, иногда в центре ее отсутствуют мышечные волокна, а число циркулярных уменьшено. По линии прикрепления створок мышечный слой венозной стенки утолщен. Число капилляров в венозной стенке синуса в центре ее уменьшено, и они имеют продольное направление.
Клапанная створка с обеих сторон покрыта интимой, основным компонентом ее являются коллагеновые и эластические волокна. На поверхности створки, обращенной в просвет вены, клетки эндотелия расположены продольно, а на обращенной к стенке вены—поперечно. В клапанных створках не обнаружено сосудов, по-видимому, питание ее осуществляется за счет протекающей крови. Положение створок меняется от скорости кровотока. Увеличение скорости кровотока прижимает створки к венозной стенке при замедлении кровотока они отходят от стенки. В клапанных карманах также наблюдается турбулентный кровоток.
Наиболее крупными венами, содержащими клапаны, являются внутренняя яремная, наружная подвздошная и подключичная [Максименков А. Н., 1949]. Самые мелкие вены, в которых были обнаружены клапаны, имели диаметр просвета 20 мкм [Dziallas P., 1949]. Клапаны обнаружены в мелких венах кожи, надкостницы, серозных оболочек, фасций, скелетных мышц, сердца, слизистых оболочках внутренних органов [Куприянов В. В., 1964; Шевцов И. М., 1965; Деев П. А., 1966].
Устройство клапана свидетельствует о его пассивном функционировании в зависимости от направленности кровотока. За крывается клапан под воздействием ретроградного кровотока. Предотвращая такой кровоток, он способствует центростремительному продвижению крови. Клапаны защищают венулы и капилляры от резкого повышения давления во время деятель ности «мышечного насоса:», а также при внезапных изменениях давления. Створки полноценных клапанов прочны, они выдерживают давление до 3 атм.
Локализация и функция клапанов взаимно обусловлены. Те отделы, где чаще наблюдается возможность ретроградного кровотока, имеют наибольшее число клапанов.
Функция клапанов непосредственно связана с деятельностью мышц. W. Schuize (1933), К. Goertler (1953) полагают, что сокращения мышц обусловливают расширение глубоких вен. А. Н. Максименков (1949), Э. П. Думпе и соавт. (1982), напротив, считают, что, сокращаясь, мышцы сдавливают магистральные глубокие вены.
Связь местоположения клапана и устья притока магистральной вены подметил еще К. Bardeleben (1880). Он даже сформулировал правило —«под каждым притоком находится клапан, над каждым клапаном имеется приток». Другие авторы не под-тверждают такую закономерность [Bucher Q., 1948].
В результате секционных исследований 250 нижних конечностей [Банков В. Н., 1968] в бедренных венах на протяжении 3, 5 см дистальнее устья глубокой вены бедра установлено наличие клапанов в 97, 6%, а под устьями проксимальнее расположенных притоков—только в 10%. Автор считает, что кровь, поступающая из притоков, обусловливает наличие и функцию клапана только в случаях, когда ее количество превышает определенный предел, причем количество крови, поступающей из соседних устьев, оказывает суммарное воздействие на клапан.
Предположения некоторых авторов о возможности включения клапанной функции под воздействием пульсации артерий [Алексеев П. П., 1971; Lanz Т., 1964] или вследствие активных сокращений венозной стенки [Вальдман В. А., 1960] не имеют серьезных обоснований и маловероятны. Можно предположить, что небольшие активные изменения просвета вены сказываются на скорости кровотока, но не на функции клапанов.
Высказывались предположения, что клапаны могут закрываться под влиянием силы тяжести крови [Вальдман В. А., 1960; Украинский В. Г., 1961]. Допустить такую возможность можно только для тех случаев, когда создаются условия для-возникновения ретроградного кровотока при быстром переходе из горизонтального положения в вертикальное или при быстрых повышениях внутрибрюшного давления.
Для клинической практики наиболее важен вопрос о врожденной патологии клапанов и возможных изменениях их количества и полноценности в течение жизни. Врожденную или приобретенную недостаточность клапанов многие авторы считают основной причиной возникновения варикозной болезни [Таль-ман И. М., 1961; Trendelenburg F., 1890; Delbet P., 1897].
Не отрицая роли нарушения функции клапанов в происхождении варикозной болезни, Р. П. Аскерханов (1953), А. Т. Лид-ский (1958) указывают и другую причину—атоническое расширение вен. Многое о клапанах вен еще не выявлено. Г. Р. Хун-дадзе (1936) наблюдал функционально неполноценные клапаны в области стопы у детей, не начавших ходить.
Нам представляется возможным рассматривать формирование и функциональную полноценность клапанов в связи с деятельностью мышц или кровотока, поступающего из мышечных ветвей. В детском возрасте при большой подвижности ребенка гармонично функционируют различные мышцы, что и обусловливает развитие функционально полноценных клапанов в различных венах. В пожилом возрасте, помимо общего снижения мышечной активности, функция некоторых мышц резко понижается. Следовательно, возникают значительные изменения в кровотоке по различным мышечным венам. Часть клапанов начинает нести резко уменьшенную функциональную нагрузку, что может обусловливать их атрофию. Длительное сохранение полноценной функции клапанов должно иметь место у лиц, регулярно и постоянно занимающихся гимнастикой, спортом. Характерно, что такие люди редко бывают пациентами флебологических стационаров.
В. А. Корнейчук (1960, 1961) на основании проведенных исследований пришел к выводу, что неполноценные клапаны, пропускающие жидкость в ретроградном направлении, наблюдаются у новорожденных в 20 %, а к году их число уменьшается. К трем годам количество неполноценных клапанов вен примерно такое же, как и у взрослых.
Возможность образования новых клапанов после рождения отрицал К. Bardeleben (1880), а И. А. Костромов (1948, 1956), В. И. Пономаренко(1965), напротив, полагали, что на протяжении жизни одновременно могут происходить исчезновение клапанов и образование новых. Т. А. Четчуева (1960) допускает возможность новообразования клапанов только в период роста организма. Образование новых клапанов в процессе жизни
Нельзя считать доказанным. В. Н. Банков (1974) более убедительно обосновывает возможность формирования новых клапанов только в первые годы жизни ребенка, последующее клапа-нообразование он полностью исключает.
Таким образом, исследованиями вышеупомянутых авторов доказано, что уже в раннем детском возрасте в венах конечностей, наряду с полноценными, наблюдаются неполноценные, недоразвитые клапаны. Анатомически неполноценные клапаны встречаются во всех возрастных группах.
При исследовании клапанов вен голени 100 конечностей Г. Маринов (1969) обнаружил, что с увеличением возраста увеличивается количество анатомически неполноценных клапанов (табл. 1).
Таблица 1. Количество (в %) анатомически неполноценных (неполных) клапанов вен голени в различные возрастные периоды
| Во | зраст (в го | дах) | |
| Вена | |||
| 0—25 | 25—60 | 60-100 | |
| Заднеберцовая | 2,8 | 6,9 | 11,1 |
| Большая подкожная | 3,0 | 11,9 | 15,3 |
| Малая подкожная | 4,0 | 16,7 | 18.7 |
Уменьшение интенсивности кровотока из мышечных ветвей вследствие возрастной гиподинамии может служить одной из причин инволюции клапанов.
Следует отметить, что исследовались нижние конечности без выраженных признаков патологических изменений вен.
Примерно такие же данные о количестве анатомически неполноценных клапанов в различных венах 250 конечностей получил В. Н. Банков (1974).
В венах нижних конечностей клапаны расположены неравно-
мерно. Примерно 70 % клапанов бедренной вены расположено в ее верхней трети, а под устьем глубокой вены бедра клапан встречается почти постоянно.
В подколенной вене большее число клапанов расположено в дистальном отделе. На протяжении глубоких вен голени кла-паны расположены более равномерно, но больше их в дисталь-ных отделах. Местами преимущественного расположения кла-панов в большой подкожной вене являются ее сегменты в верх-ней трети бедра и верхней трети голени. Большинство клапанов малой подкожной вены расположено в ее верхней и средней трети. Обычно встречаются клапаны в большой и малой подкожных венах на уровне лодыжек. С большим постоянством встречаются клапаны в устьях крупных притоков бедренной и подколенной вен.
Дата добавления: 2015-05-26; просмотров: 4357;
