Социально‑биологические факторы
Первородящие старших возрастных групп
Количество первородящих старших возрастных групп растет из года в год не только в России, но и во всех экономически развитых странах, что связано с увеличением профессиональной роли женщины в обществе на фоне повышения уровня акушерской и педиатрической помощи, бурного развития репродуктивных технологий. Так, в 1975 г. средний возраст первородящих, зарегистрированный в Европе, составлял 25,7 лет (в Швейцарии), и в большинстве стран этот показатель находился между 22 и 24 годами. А в настоящее время возраст матери при рождении первого ребенка в Швейцарии, Великобритании, Испании возрос до 30 лет, а средний возраст первородящих по Европейскому региону составил 26,4. Большинство исследователей рассматривают данный фактор как часть общей тенденции к откладыванию времени рождения первого ребенка, и этот процесс почти необратим. На карте (рис. 5) представлен средний возраст первородящих матерей за 2003 г. в Европе, и отражен диапазон откладывания времени материнства.
В РФ к группе повышенного перинатального риска относят беременных в возрасте 35 лет и старше, однако относительно возраста, с которого беременная должна относиться к группе высокого риска, нет однозначного мнения. Большинство авторов считают, что риск возрастает при достижении женщиной 35‑летнего возраста, но многие относят женщин к категории старшей возрастной группы с 40 лет. С учетом стремительного развития и совершенствования репродуктивных технологий некоторые авторы относят в группу повышенного риска женщин от 50 лет.
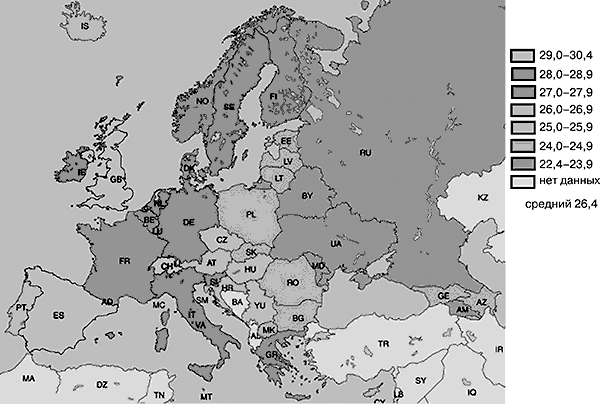
Рис. 5. Средний возраст женщин на момент рождения первого ребенка (по данным Entre Nous, UNFPA и Европейского бюро ВОЗ, 2006)
Вместе с тем ряд клиницистов отрицают наличие каких‑либо особенностей беременности и родов у первородящих старше 30 лет. Не было выявлено увеличение частоты рождения детей с ЗРП и преждевременных родов в этой группе. По мнению Chiechi L. M. и соавт., Seoud M. A. и соавт., в позднем репродуктивном возрасте число случаев осложнений у матери и число оперативных родоразрешений повышаются, не влияя существенно в развитых странах на перинатальные исходы. Сходные данные о влиянии возраста матери на исходы беременности и родов были получены и другими группами исследователей.
Однако принадлежность первородящей к старшим возрастным группам традиционно считается фактором повышенного перинатального риска, и в том числе риска мертворождения, и сейчас не подлежит сомнению, что с возрастом увеличивается частота экстрагенитальной патологии, осложнений беременности и родов, частота заболеваемости и смертности плода и новорожденного. Во многих исследованиях было показано, что у первородящих старших возрастных групп повышается частота развития гестационного диабета, артериальной гипертензии, преэклампсии, предлежания плаценты, преждевременного излития околоплодных вод, кровотечения, асфиксии новорожденного.
И. В. Юдочкина, показала, что с возрастом увеличивается частота таких осложнений, как нефропатия (25 %), плацентарная недостаточность (25 %) и многоводие (14 %), что можно объяснить ростом экстрагенитальных заболеваний, среди которых заметно выделяются заболевания сердечно‑сосудистой системы. Число преждевременных родов, несвоевременное излитие вод и аномалии родовой деятельности тоже увеличивается с возрастом. У женщин до 35 лет чаще встречается слабость родовой деятельности (7,6 %), а с 35 до 40 лет – чрезмерная родовая деятельность (9,2 %). Частота перинатальной заболеваемости с возрастом имеет тенденцию к росту, что прослеживается среди таких заболеваний новорожденных, как перинатальное поражение ЦНС и синдром дыхательных расстройств. Но данное увеличение незначительно и достоверных различий между основными группами нет. Рост перинатальной заболеваемости прямо коррелирует со степенью перинатального риска, которая, в свою очередь, увеличивается пропорционально возрасту. Первородящие 30–39 лет достоверно чаще имеют среднюю степень перинатального риска – около 50 %, а первородящие 40 лет и старше – высокую, 67,9 %.
Таким образом, рост степени риска с течением времени происходит в основном за счет накопленной экстрагенитальной патологии, некоторых гинекологических заболеваний, осложнений беременности и родов. Дифференцированный подход к ведению родов должен основываться только на степени перинатального риска, а не на принадлежности к возрастной группе.
Юные первородящие Проблема юношеской беременности чрезвычайно актуальна и интенсивно изучается во всем мире. Нет единой точки зрения на то, какие возрастные границы соответствуют понятию «юная первородящая» (pregnant teenagers). Это связано с социально‑экономическими и этническими особенностями отдельных стран. В частности, в Индии к юным первородящим относят подростков в возрасте 15–19 лет, в Греции – 14‑19‑летних подростков, в Мексике – 10‑16‑летних подростков. В США нет единого стандарта даже внутри страны: штат Мичиган – 14–17 лет; штат Нью‑Йорк – 15–19 лет. В России к юным беременным относят подростков 13–17 лет.
Количество юных первородящих в разных странах не одинаково. Так, в Индии – это 19 % от общего числа беременных, в Греции – 5,6 %. В мире в среднем их доля увеличилась с 0,3–0,4 % в 1988 г. до 2,3–4,9 % в 2000 г. В России количество юных первородящих в последние годы достигает 4 %.
Большинство исследователей считают, что беременность в подростковом возрасте протекает с большим количеством осложнений в сравнении с женщинами репродуктивного возраста и представляет значительный риск для беременной и ее будущего ребенка.
По имеющимся в литературе данным трудно составить единую ранговую очередность частоты той или иной патологии у несовершеннолетних беременных. Однако большинство исследователей отмечают, что с наибольшей частотой в подростковом возрасте встречаются: гестоз (35,1‑67,0 %); плацентарная недостаточность (77,4 %); инфекции во время беременности (27,4 %); угроза прерывания беременности (16,1‑41,0 %); анемия (15,5‑62,0 %); гестационный пиелонефрит (18,1 %); ранний токсикоз (16,1‑17,2 %).
По данным T. O. Scholl и соавт., гестоз – одно из наиболее частых осложнений беременности несовершеннолетних во всех странах. Анемию беременных диагностируют у несовершеннолетних чаще, чем у женщин старшего возраста, частота ее колеблется, по разным источникам, от 4 до 78 %. Несмотря на то что вызванная недостаточным питанием анемия связана с низким социально‑экономическим уровнем, она отмечается у подростков во время беременности в развивающихся и высокоразвитых странах.
В исследовании Н. С. Тарасовой показано, что у юных первородящих выявлен значительно больший уровень осложнений беременности, чем у взрослых женщин: ранний токсикоз – в 13 раз, угроза прерывания беременности – в 10 раз, анемия – в 2 раза, нефропатия – в 6 раз. Во время беременности клиническими методами ХПН диагностирована в 32,5 %, в то время как при морфологическом изучении плацент в 2,5 раза чаще – 83,9 %, в частности ее I степень – 65,4 %, II степень – 34,6 %. В структуре осложнений родов у юных первородящих относительно группы сравнения чаще диагностируется: патологический прелиминарный период (12,5 %), раннее излитие вод (27,5 %), острая гипоксия плода (15,0 %), первичная слабость родовой деятельности (7,5 %), травмы мягких родовых путей (80,0 %) и плотное прикрепление плаценты (7,5 %).
Весомый механизм ХПН при юношеской беременности – незрелость ворсинчатого дерева. Наиболее информативны у юных первородящих ультразвуковая констатация II вместо III степени зрелости плаценты и снижение ТБГ при повышении уровня ПАМГ в сыворотке крови.
Частота осложнений беременности и родов у юных первородящих зависит не столько от биологического возраста, сколько от ее менструального возраста – от наступления менархе до наступления беременности. Наибольшая частота осложнений наблюдается у юных первородящих с менструальным возрастом 1 год и менее, наименьшая – при менструальном возрасте 3 года и более.
Таким образом, возраст беременных менее 18 лет следует рассматривать как фактор перинатального риска с присвоением 2 баллов риска. Оптимизация тактики ведения беременности у юных первородящих должна основываться на более раннем консультативном наблюдении и плановой госпитализации для целенаправленной терапии ХПН в течение III триместра беременности.
Вредные привычки Курение табака – доказанный фактор риска перинатальной смертности. Подсчитано, что если все женщины в развитых странах бросят курить, число случаев смерти плода и младенцев уменьшится на 10 %.
В. Н. Серов и соавт. установили, что курение повышает перинатальную смертность на 27 %, причем установлена прямая зависимость данного показателя от количества выкуренных сигарет. Так, у беременных, выкуривавших в день меньше пачки сигарет, перинатальная смертность повышалась на 20 %, а у выкуривавших больше пачки – на 35 %. Дети, родившиеся от курящих женщин, характеризуются замедлением не только физического, но и интеллектуального развития.
Как считает А. П. Кирющенков, перинатальные патогенные факторы, в частности этанол и никотин, искажают реализацию генетической программы, что проявляется на клеточном, субклеточном, биохимическом и молекулярном уровнях и ведет к повышенной заболеваемости в течение всей жизни и ускоренному старению.
Л. В. Борисенко показала, что курящих и бросивших курить во время беременности следует выделять в группы высокого риска по развитию осложнений беременности, родов и осложненному течению раннего неонатального периода у их новорожденных. По ее данным, табакокурение достоверно увеличивает частоту осложнений беременности как у курящих, так и у бросивших курить женщин, а именно: частоту токсикозов I половины беременности и гестоза, при этом частота тяжелых форм гестоза возрастает в геометрической прогрессии; угрозы прерывания беременности, особенно в I триместре. В то же время новорожденных от матерей, бросивших курить во время беременности, отличает высокая масса (более 4000 г в 25 %), низкая оценка на первой и пятой минутах жизни и высокая частота перинатальной патологии.
Данные, полученные А. И. Сащенко, свидетельствуют, что беременность у курящих женщин в 92,5 % случаев осложняется плацентарной недостаточностью вследствие частичной гестационной перестройки миометральных сегментов маточно‑плацентарных артерий. В плацентах наблюдаются массивное отложение солей кальция, преобладание промежуточно‑незрелых ворсин (77,5 %), избыточное образование синцитиальных почек.
Все эти данные позволяют обосновать пересмотр балльной оценки курения беременной в сторону увеличения – до двух баллов. В течение беременности у курящих возрастает степень перинатального риска за счет развития плацентарной недостаточности, гестоза (от 4 до 30 баллов).
О тератогенном действии алкоголя известно давно, но только в 1960‑1970‑х гг. был обнаружен и описан своеобразный симптомокомплекс у плодов, родившихся от матерей‑алкоголичек, в котором врожденные аномалии сочетались с многочисленными нарушениями физического и умственного развития, – «алкогольный синдром плода». В зарубежной литературе он более известен как фетальный алкогольный синдром (ФАС). Под этим синдромом в настоящее время понимают сумму различных патологических признаков, обусловленных множественными уродствами и нарушениями физического и психического развития ребенка.
Наряду с ФАС многие исследователи, в том числе Joydeep D. Chaudhuri, выделяют так называемый фетальный алкогольный эффект (ФАЭ) с меньшей степенью поражений, основными из которых становятся различные нарушения умственного развития.
По данным А. И. Сащенко, беременность и роды у беременных, употребляющих алкоголь, сопровождаются угрозой прерывания на протяжении всей беременности, маловодием, плацентарной недостаточностью (71,8 %), преждевременным излитием околоплодных вод; быстрыми и стремительными родами, родовым травматизмом; антенатальной гибелью плода. Сочетанное воздействие табака и алкоголя приводит к достоверному увеличению осложнений во время беременности и родов: в 3 раза увеличивается показатель антенатальной смертности плодов, в 2,75 раза возрастает частота нефропатии I и II степени, в 5 раз – ЗРП.
Возможно, это связано и с тем, что 76 % женщин, злоупотребляющих алкоголем, имеют экстрагенитальные заболевания. Ведущее место среди них занимают гипертоническая болезнь (14 %), нейроциркуляторная дистония (18 %), пиелонефрит (21 %), нарушения жирового обмена (11 %), которые встречаются в 2,5–3 раза чаще, по сравнению с пациентками, не употребляющими алкоголь. Анемия во время беременности занимает лидирующее положение, составив 20 %.
Как показали Ч. П. Раут и соавт., особенно чувствителен зародыш к алкоголю в период органогенеза (со 2‑й по 8‑9‑ю недели), когда действие этанола может привести к совместимым или не совместимым с жизнью плода или новорожденного порокам развития. В более поздние сроки беременности алкогольные аномалии развития характеризуются функциональными дефектами и не столь грубыми нарушениями развития.
Плод и новорожденный с признаками ФАС менее жизнеспособны, что обусловливает высокую перинатальную смертность этих детей – 17 ‰ и более. Смертность новорожденных от матерей, употребляющих алкоголь во время беременности (более 5 эпизодов абстинентного синдрома), в 3 раза превышает данный показатель среди матерей, не употребляющих алкоголь (2,7 и 0,9 % соответственно).
Существует мнение, что прием матерью примерно 15–30 мл этанола в день – пороговая доза для негативного воздействия его на плод. В то же время есть мнение, что любое количество алкоголя, потребляемого во время беременности, представляет опасность для будущего ребенка. По данным А. П. Кирющенкова, ФАС закономерно возникает при систематическом ежедневном употреблении женщиной около 60–80 мл этанола (это приблизительно 150 мл водки).
Диагностическими критериями ФАС в настоящее время являются:
• пре– и/или постнатальная задержка роста;
• изменения со стороны центральной нервной системы;
• характерный спектр черепно‑лицевых дисморфий, пороки развития внутренних органов и скелета.
Наиболее постоянный признак алкогольного синдрома плода – пре– и/или постнатальная задержка роста, наблюдающиеся в 97 % случев аномалий.
Действие алкоголя проявляется не только при употреблении его во время беременности. А. М. Хоха и соавт. показали, что снижение массы тела новорожденных, родившихся от матерей, больных хроническим алкоголизмом, отмечается даже в том случае, если они воздерживались от употребления спиртных напитков во время беременности.
Алкоголь может повреждать все системы органов плода, но наиболее часто поражает ткани мозга и сердца. По данным А. П. Кирющенкова, врожденные пороки сердца при ФАС встречаются в 30–49 % случаев. Наиболее часто выявляют дефекты межжелудочковой и межпредсердной перегородок, незаращение артериального протока, тетраду Фалло, гипоплазию легочной артерии, множественные гемангиомы. Аномалии скелета наблюдают в 18–41 % случаев. Структурные изменения фетальной печени схожи с алкогольным поражением печени у взрослых. Наиболее часто выявляют гепатомегалию и увеличение уровня трансаминаз. Алкогольное поражение печени плода напоминает врожденный гепатофиброз с характерным утолщением и склерозом центральных вен и одновременной атрезией внепеченочных желчных путей. Поражение органов зрения – частая патология, наблюдаемая при ФАС. Внутриглазные дефекты – микрофтальм, колобома, эпикантус, нистагм, страбизм, птоз встречаются в 49 % случаев.
Внутриутробное воздействие алкоголя приводит к расстройствам слуха и вестибулярного аппарата. Наблюдают нарушения проводимости и восприятия звука, нередко связанные с рецидивирующим экссудативным средним отитом. Поскольку развитие речи у ребенка тесно связано со слухом, то у детей с ФАС часто обнаруживаются расстройства речи.
Экспериментальные наблюдения на животных показали, что пренатальное воздействие алкоголя нарушает в дальнейшем функционирование их иммунной системы, делая более восприимчивыми к инфекциям. У такого потомства наблюдают снижение числа Т‑лимфоцитов, транзиторное уменьшение В‑лимфоцитов и значительное снижение иммунореактивности в ответ на действие инфекционных агентов.
Потребление наркотиков во время беременности ассоциируется с увеличением осложнений у матери и плода. К наиболее серьезным осложнениям со стороны матери относят преждевременную отслойку нормально расположенной плаценты (ПОНРП), преждевременные роды, спонтанные аборты, задержку развития плода (ЗРП), а со стороны плода – задержку физического и психического развития, неврологические расстройства.
Кроме прямого влияния наркотические вещества действуют и опосредованно через ряд факторов: низкое социально‑экономическое положение семей, резко сниженный нутритивный статус (низкий уровень потребления белка и полинасыщенных жирных кислот), высокая экстрагенитальная заболеваемость (прежде всего анемия и нарушения сосудистого тонуса), нарушения микробиоценоза влагалища.
При ведении беременности у потребительниц психоактивных веществ с ранних сроков, как показала Е. Е. Комарова, необходимо обеспечить полноценную диетическую коррекцию нутритивного статуса, контролировать иммунореактивность, оцениваемую по уровню эмбриотропных аутоантител. Предиктор неосложненного течения беременности – нормореактивное состояние иммунной системы, а фактор риска ПН – аномальная продукция эмбриотропных аутоантител.
На состояние новорожденного влияют вредные привычки не только матери. V. L. Kvigne и соавт. установили, что отцы детей с фетальным алкогольным синдромом более чем в половине всех наблюдений либо ранее лечились, либо находятся на лечении по поводу алкоголизма.
У большинства беременных, употребляющих алгоголь, высокая степень риска впервые определяется при поступлении в стационар, поскольку они в основном не наблюдаются в женских консультациях. В этих случаях врачу надо быть особенно внимательным при определении факторов риска, поскольку об имеющихся у них соматических заболеваниях эти пациентки обычно не знают. В процессе обследования в стационаре следует производить пересчет оценки перинатального риска с учетом социально‑биологических факторов.
Семейное положение Внебрачная рождаемость неуклонно увеличивается: в 1980 г. – 8,8 %, в 1985 – 9,1 %, в 1989 – 10,7 %. В 1996 г. в России родилось уже 23 % внебрачных детей, а в начале XXI в. уже почти каждая третья россиянка рожает ребенка в незарегистрированном браке. Уровень внебрачной рождаемости был бы значительно выше, если бы в среднем 19 % женщин не регистрировали брак во время беременности. Причем, как показывает О. Г. Фролова, увеличение количества внебрачных родов сопровождается повсеместным снижением рождаемости, что в социальном плане очень важно в условиях сложившейся неблагоприятной демографической ситуации.
При изучении возрастной структуры матерей, состоящих в браке и вне брака, все авторы единодушно отмечают перевес численности женщин крайних возрастных групп (до 20 лет и старше 30 лет) среди незамужних матерей. А. А. Лебедев, И. Н. Костин объясняют это тем, что в молодом возрасте (до 20 лет) женщины становятся матерями, как правило, в результате добрачного зачатия, а в старших возрастных группах – сознательно, испытывая потребность в реализации материнства.
Результаты анализа клинической характеристики женщин, рожающих вне брака, свидетельствуют о наличии большего количества факторов риска перинатальной патологии по сравнению с замужними женщинами. О. Е. Коновалов отмечает, что уровень экстрагенитальной заболеваемости среди женщин, не состоящих в браке, в среднем в 1,5 раза выше из‑за несвоевременного и нерегулярного обращения за медицинской помощью. По данным Д. Б. Кулова, у них в 1,5 раза чаще встречаются заболевания мочеполовой системы, нарушения жирового обмена, в 4 раза чаще – заболевания щитовидной железы. В старших возрастных группах увеличена вероятность генетических нарушений.
Общий уровень гинекологической заболеваемости у не состоящих в браке беременных, по данным разных авторов, составляет 45–65 %, каждый второй случай (50–55 %) приходится на воспалительные заболевания органов женской половой сферы. Особенностью воспалительных заболеваний половой сферы у незамужних женщин Д. Б. Кулов и Т. Я. Сафонова считают высокую частоту инфекций, передаваемых половым путем, особенно венерических заболеваний.
Негативное влияние неблагополучного брачно‑семейного состояния на частоту осложненного течения беременности отмечено многими авторами, которые константируют более высокий уровень осложнений беременности и родов у данной категории женщин в сравнении с женщинами, состоящими в браке. Для незамужних беременных характерно повышение частоты нефропатии, угрозы прерывания беременности, преждевременной отслойки нормально расположенной плаценты. О. В. Гринина и М. И. Паначина при исследовании причин невынашивания беременности пришли к выводу, что каждая четвертая женщина с преждевременными родами до 19 лет и каждая шестая в остальных возрастных группах в браке не состоят.
По данным И. Н. Костина, незамужних женщин с высокой степенью перинатального риска в 1,8 раза больше, чем замужних, поскольку 77,9 % факторов, влияющих на развитие у них осложнений беременности и родов, связаны с соматическим и акушерско‑гинекологическим анамнезом. У замужних их доля составила только 39,5 %. Им же показана повышенная сложность прогнозирования перинатального риска беременных, не состоящих в браке, из‑за высокого уровня экстрагенитальной и гинекологической заболеваемости и неадекватным гигиеническим поведением в течение беременности.
Результаты исследований Е. Я. Титовой свидетельствуют, что 40,3 % незамужних женщин имели осложнения в родах, что в 2 раза выше, чем у женщин, состоящих в браке (17,8 %). Частота осложнений в родах у незамужних женщин, по данным Д. Б. Кулова, составила 1277,9 %, у замужних – 987,1 %, уровень акушерского травматизма – 10,2 % и 4,3 %, уровень кровотечения в родах – 29,0 %(!) и 7,2 % соответственно.
Течение беременности и родов во многом обусловливает состояние здоровья и дальнейшее развитие ребенка. Данные многочисленных отечественных и зарубежных исследований подтверждают более высокий уровень общей заболеваемости внебрачных детей, который в среднем выше почти в 2 раза, чем среди детей, рожденных в браке.
При изучении здоровья детей методом дисперсионного анализа установлено, что неблагополучное брачное состояние занимает первое место, а жилищные условия, материальная обеспеченность – два последних ранговых места по степени и силе влияния на заболеваемость детей.
Результатом неблагоприятного течения беременности часто становится рождение детей с дефицитом массы и/или роста тела или с признаками гипотрофии. Это четко прослеживается в группе женщин, рожающих вне брака. Р. К. Игнатьева и Д. Б. Кулов сообщают, что в 1,5 раза больше детей с дефицитом массы и/или роста тела рождаются у женщин, не состоящих в браке (32,5 % против 22,8 %). Такая же пропорция сохраняется относительно детей, рожденных с признаками гипотрофии (116,5 % и 77,4 % соответственно). Маловесность при рождении ведет к сокращению продолжительности жизни и ухудшению ее качества.
Как показал в своем исследовании И. Н. Костин, частота рождения незрелых детей в 1,8 раза превышает этот показатель в контрольной группе; в 1,5 раза увеличена частота рождения детей в состоянии асфиксии и в 1,3 раза – частота родового травматизма, в основном за счет поражений центральной нервной системы, уровень которых выше в 1,6 раза. Полученные данные не позволяют исключить беременных, не состоящих в браке, из шкалы факторов перинатального риска и оценка в 1 балл представляется нам достаточно объективной.
Дата добавления: 2015-05-08; просмотров: 1665;
