СПОНТАННОЕ ДЫХАНИЕ С ПОСТОЯННО ПОЛОЖИТЕЛЬНЫМ ДАВЛЕНИЕМ В ДЫХАТЕЛЬНЫХ ПУТЯХ
Одним из наиболее ранних методов ВВЛ, сохранившим практическое значение до настоящего времени, является спонтанное дыхание с постоянно положительным давлением в дыхательных путях — СДППД (Continuous positive airway pressure — СРАР). А.П.Зильбер (1989) предлагает называть его НПД — непрерывное положительное давление, что является более точным переводом английского термина. В отличие от более простого варианта — самостоятельного дыхания с сопротивлением выдоху — при СДППД избыточное внутрилегочное давление поддерживается в течение всего дыхательного цикла.
Метод получил распространение после работ G.A.Gregory и соавт. (1971), продемонстрировавших существенное улучше-ц ние результатов лечения респираторного дистресс-синдрома новорожденных при его использовании, хотя гораздо раньше метод был с успехом применен при терапии острого отека лёгких [Barach A.L. et al., 1938].
Сущность метода состоит в том, что вдох и выдох пациент
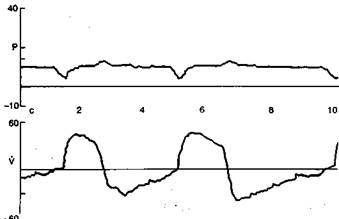
Рис. 13.1. Режим спонтанного дыхания с постоянно положительным давлением в дыхательных путях. Кривые давления (Р) и потока (V) в дыхательных путях. Запись на мониторе респиратора «Bird 8400ST».
осуществляет самостоятельно из системы с постоянным потоком газовой смеси, в которой заданное избыточное давление регулируют изменением сопротивления в отводящей магистрали.
При этом неизбежно возникают колебания давления относительно заданного уровня: во время вдоха избыточное давление в дыхательных путях снижается, иногда до атмосферного или даже ниже (при глубоком вдохе или недостаточно высоком уровне заданного давления), а во время выдоха поступающий в дыхательный контур газ обеспечивает повышение давления выше заданного уровня (рис. 13.1).
СДППД препятствует преждевременному экспираторному закрытию дыхательных путей, способствует поддержанию альвеол в расправленном состоянии в фазе выдоха. Под действием избыточного давления раскрываются и включаются в вентиляцию гиповентилируемые и ателектазированные участки лёгких, увеличиваются их функциональная остаточная емкость, а также просвет дыхательных путей и снижается их сопротивление. В результате улучшаются вентиляционно-перфузионные отношения в лёгких, снижается шунтирование на фоне увеличения газообменной поверхности лёгких. Основной эффект — уменьшение D (А—a)Oz, повышение PaO2/FjO2 и транспорта кислорода [Михельсон В.А. и др., 1979; Исаков Ю.Ф. и др., 1981; Gregory G.A.etal., 1975, и др.].
Несмотря на повышение внутригрудного давления, СДППД
способствует не уменьшению, а увеличению сердечного индекса и улучшению функции миокарда при левожелудочковой i сердечной недостаточности [Genovese J. et al., 1995].
В прошлом, особенно в педиатрической практике, широко использовали пластиковый мешок, который надевали на голову больного и закрепляли на шее поролоновой лентой. Через один патрубок с регулируемой скоростью подавали струю кислорода, к другому патрубку присоединяли широкий шланг, конец которого был опущен в воду. Глубина погружения шланга определяла давление в конце выдоха.
В современных респираторах, обеспечивающих режим СДППД через маску или эндотражеальную трубку, заданный уровень давления как в отдельные фазы, так и в течение всего дыхательного цикла поддерживают электронным управлением объемной скоростью потока газа с использованием оперативной информации о величине давления в дыхательных путях.
При правильно подобранном заданном давлении оно не должно снижаться ниже атмосферного. Тогда работа дыхания во время вдоха уменьшается, а выдох обеспечивается эластическими силами лёгких и грудной клетки. При этом чаще всего отмечается улучшение состояния больного: устраняется возбуждение, урежаются дыхание и пульс, повышается SaO2-Если заданное давление установлено на слишком высоком уровне, выдох затрудняется и в нем начинают принимать участие экспираторные мышцы, в результате чего увеличивается работа дыхания, снижается сердечный выброс. При неадекватном режиме СДППД (слишком низкий или слишком высокий уровень избыточного давления) больные негативно относятся к процедуре, у них нарастают беспокойство и тахи-пноэ, учащается пульс, артериальное давление становится нестабильным.
Таким образом, для СДППД характерно:
— частота дыхания практически полностью определяется больным;
— работа дыхания несколько уменьшается, а дыхательный объем увеличивается за счет повышения давления «во рту» во время вдоха.
В клинической практике СДППД можно применять в качестве самостоятельного метода респираторной поддержки (например, при отеке лёгких, начальных явлениях РДСВ, в послеоперационном периоде после вмешательств на органах грудной клетки и брюшной полости) и как метод ВВЛ при переходе от ИВЛ к самостоятельному дыханию. Менее эффективен метод при очаговых поражениях лёгких и массивном одностороннем повреждении лёгкого, что обусловлено труд-
ностью выбора рационального уровня избыточного давления и его неоднозначным влиянием на состояние здорового и пораженного лёгкого.
Метод СДППД показан в первую очередь при гомогенных поражениях лёгких, сопровождающихся гипоксемией, обусловленной уменьшением функциональной остаточной емкости и возрастанием шунтирования крови справа налево. Чаще всего метод применяют при отеке лёгких и респираторном дистресс-синдроме новорожденных [Зильбер А.П., 1989; Гребенников В.А. и др., 1995, и др.], а также при постепенном прекращении ИВЛ [Лескин Г.С., Кассиль В.Л., 1995]. Хорошие результаты получены при использовании СДППД у пациентов с сонным апноэ [Montserrat J.M. et al., 1995].
Если СДППД начинают проводить через маску больному, который дышит самостоятельно, заданное положительное давление рекомендуется повышать постепенно, примерно по 3 см вод.ст. в минуту, до уровня 8—10 см вод.ст. [Montserrat J.M. et al., 1995]. Как правило, при отеке лёгких используют FjO2 0,85—1,0. При положительном эффекте сначала постепенно снижают FiC-2 до 0,4—0,35, а затем постепенно уменьшают задаваемое давление с шагом 1—2 см вод.ст. каждые 5 мин. Если по мере снижения задаваемого давления состояние больного ухудшается (например, возобновляется отек лёгких), давление в дыхательных путях следует повысить на 3—4 см вод.ст., а последующее снижение проводить медленнее (задерживаясь на каждом этапе не 5, а 10—15 мин) [Беспрозванный А.Б. и др., 1993].
В процессе прекращения ИВЛ СДППД обычно является последним этапом перехода от ВВЛ к самостоятельному дыханию. Обычно к этому моменту больной уже большую часть времени дышит самостоятельно (при использовании ППВЛ) или с небольшим давлением поддержки каждого вдоха и относительно низким FiC>2, но ПДКВ сохраняют на уровне 4—5 см вод.ст. При переходе на СДППД режимы ППВЛ или поддержки давлением выключают, но оставляют то же FjO2 и сохраняют прежний уровень ПДКВ. Если больному проводили ВВЛ в режиме ВДФПД, уровень высокого давления снижают до уровня низкого давления (см. главу 11), что также означает переход к СДППД. Затем FjO2 постепенно доводят до 0,21 (дыхание воздухом), а после этого снижают ПДКВ. Не следует заставлять больного продолжать дышать через контур респиратора с целью оксигенотерапии, лучше подать ему кислород через носовые катетеры или специальную маску.
В процессе применения СДППД необходим в первую очередь мониторинг частоты дыхания (как и при других методах ВВЛ). Урежение дыхания при предшествующем тахипноэ — признак эффективности метода и правильного подбора давления. Следу-
ет также контролировать частоту пульса и артериальное давление. Нестабильность последнего, учащение пульса и дыхания являются показателями неблагополучия и необходимости пересмотреть тактику респираторной поддержки [Genovese J. etal., 1995].
Совершенствование других способов ВВЛ, естественно, сужает область использования СДППД, однако при рациональном применении этот метод остается достаточно простым и эффективным как в качестве самостоятельного способа дыхательной поддержки, так и в сочетании с другими методами
ВВЛ. • .•''!„ I »1 л . tiiBl,. > -fi»
<.. * i JVI ^ ' f, , ' ',' ^ -t . ' <
Дата добавления: 2015-03-09; просмотров: 4045;
