ТРЛНСПЛ МГГАЦПЯ ЛЕГКИХ
Совсем недавно трансплантация легкого являлась прерогативой экспериментальных исследовании и клиническое ее использование насчитываем несколько лет. Технические аспекты всех видов трансплантации легкого достаточно хорошо разработаны в эксперименте, а первые операции в клинике позволяют считать ее достаточно перспективной в плане лечения ле-
ио-сердечнои недостаточности. В настоящее время в крупных научно-исследовательских центрах трансплантологии широко ведутся экспери-иентальные работы по пересадке комплекса сердце-легкие. Однако в клп-
8Я4
ГЛАВА XVU1. ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИИ
нической практике произведено не более десятка таких операций. Намного шире распространены аллограпеплапкщия одного или сразу обоих jiei кнх в отдельности.
Техническое исполнение аллотрансплантации легких предусматривал несколько этапов:
• вскрытие грудной клетки и мобилизация легкого донора. Выделение легочной артерии легочных вен и бронха. Пересечение легочной артерии, левою предсердия с устьями легочных ней, бронха и извлечение легкого донора;
• вскрытие грудной клетки и мобилизация легкого реципиента, выделение легочной артерии, легочных вен и бронха, подготовка их к соединению с сосудами и бронхом реципиента. Удаление собственного ле1-кого больного. Пересадка легкого донора - соединение бронха, легочных вен путем анастомоза участка левого предсердия реципиента с участком левого предсердия донора, соединение легочной артерии.
Следует отметить, что трансплантированное легкое обладав высокой чувствительностью прежде всего к реакции отторжения и инфекционным факторам. В трансплантате быстро развивается oiei<, что ведет к вепгиля-циогшо-перфузнойным изменениям, пневмонии и гипоксии. Правильно проведенные дотрансплантационное типирование, адекватная иммуподе-прессня и симптоматическая терапия в послеоперационном периоде позволяют добиться хорошего клинического результата.
ТРАНСПЛАНТАЦИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Единственной целью трансплантации поджелудочной железы является лечение и стабилизация течения диабетической ангиопатпп, на почве которой развиваются практически все осложнения инсулиизавпепмого сахарною диабета (пефропатия, ретинопатия, нейропатия и т.д.). Исходя из этого, показанием к органной трансплантации поджелудочной железы служит инсулннзависимый сахарный диабет с наличием нефропапш в терминальной стадии.
Используются два основных пути трансплантации поджелудочной железы:
■ свободная трансплантация островков Лангерганса или культуры осл-ровковых клеток поджелудочной железы. Этот вид пересадки поджелудочной железы относится к клеточной трансплантации и будет рассмотрен более подробно ниже;
ры; обоснование и определение показания к пересадке; выбор метода трансплантации
Подготовку культуры начинают с выбора источника эндокринной ткани, которым служат поджелудочные железы плодов (16-22 недели) человека (для аллотрансплантации), плодов свиньи или новорожденных поросят, новорожденных кроликов или их взрослых особей массой до I кг, а также плодов крупного рогатого скота (для ксенотрансплантации). Наиболее оптимальным донором островковых клеток считаются плоды человека или свиньи. После забора желез из организма донора их тщательно очищают от сосудов и соединительнотканных элементов, измельчают до консистенции манной крупы, многократно промывая раствором Хенкса, и «засевают» в матрицы различной емкости на среду 199 с 10% сыворотки плодов крупного рогатого скота и раствора антибиотика Смену среды в культуре производят каждые 2-3 дня или по мере изменения ее рН. Наиболее рациональным временем для сбора культуры считаются б-8-е сутки. В этот период культура клеток наиболее активна по выработке инсулина Собранную культуру объемом 5-15 мл помещают в стерильный флакон с раствором Хенкса.
Показаниями к трансплантации культуры островковых клеток поджелудочной железы являются: лабильное течение инсулинзависимого сахарного диабета; инсулинзависимый сахарный диабет, осложненный дисталь-ной нейропатией различной степени выраженности; инсулинзависимый сахарный диабет с висцеральной нейропатией с длительностью клинических проявлений не более 3 лет; инсулинзависимый сахарный диабет с диабетической нефропатией в доклинической и пренефротической стадиях; инсулинзависимый сахарный диабет с диабетической ангиопатией сетчатки и пролифератнвной диабетической ретинопатией
Наиболее безопасным и распространенным методом трансплантации культуры островковых клеток поджелудочной железы является ее введение в прямую мышцу живота путем обычной инъекции. Вместе с тем предложены и применяются такие методы, как введение трансплантата в портальную венозную систему либо через вену Portae, либо через верхнюю брыжеечную или реканализированную пупочную вену. Реже используется введение культуры в пульпу селезенки пли в свободную брюшную полость (рис. 16).
Свободная трансплантация культуры островковых клеток поджелудоч-ной железы больным инсулинзависимым сахарным диабетом приводит к стабилизации течения заболевания, уменьшению потребности в экзоген-
ГЛ \В V \\ 1П. В( К СТАП0В1 ЦЕЛЬНАЯ ХИРУРГИЯ
ном инсулин* улучшению общего состояния, уменьшению или полному исчезновению болевого син фома при нейропагии, улучшению зрения за счет регресса поражении сосудов сетчатки глаза, оказывает благоприятное влияние на течение нефропатии, а в ряде случаев позволяет добиться ннсу-линнелависимостн. Длительность проявлении клинического эффекта трансплантации составляет в среднем 8-12 месяцев. После истечения этого срока возможны повторные трансплантации.
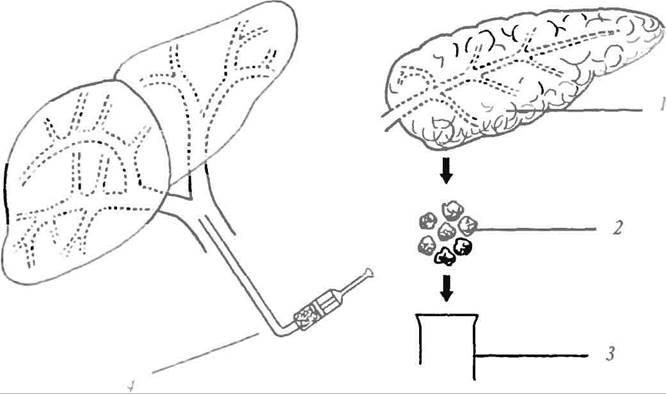
Рис 16 Принципиальная схема трансплантации клеток поджелудочной железы: I - поджелудочная железа донора; 2 — фрагментация железы; 3 - культивирование: 4 - внутри портальная трансплантация
ТРАНСПЛАНТАЦИЯ КОСТНОГО МОЗГА
Показанием к трансплантации клеток костного мозга являются патологические состояния, связанные с увеличенной или, наоборот, уменьшенной пролиферацией клеток (гипо- и апластическая анемия, лейкоз). Известно, чго клетки крови начинают выполнять свои функции только после того, как пройдут стадию созревания в костном мозгу. При чрезмерном новообразовании клеток в крови появляются функционально неспособные, незре-
ГЛАВА XVIII. ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ
лые (юные) формы. Чем больше эти клетки не зрелы тем опаснее заболевание системы кроветворения. Угнетение системы гемопоэза может быть обусловлено либо экзогенными факторами (рентгеновское излучение или облучение радиоактивными изотопами, введение химических препаратов для лечения опухолей), либо врожденными заболеваниями
Предпосылкой успеха трансплантации костного мозга служит предварительное облучение реципиента в целях обеспечения свободного пространства для трансплантируемых клеток в полостях костей. С другой стороны, это мероприятие позволяет ослабить или полностью устранить защитные реакции реципиента против донорских клеток.
Трансплантацию костного мозга осуществляют внутривенным введением. После этого трансплантированные клетки накапливаются в так называемых «промежуточных станциях» (селезенка, легкие) и через определенный срок поступают в костный мозг, в полость трубчатых костей, грудины, плоские кости таза. Через 6-7 недель в периферической крови реципиента определяются специфические для донора клетки, что говорит о функциональной способности трансплантата.
Одной из проблем пересадки костного мозга является заготовка необходимых 500 мл трансплантируемой ткани, так как установлено, что у взрослого человека содержится только 1500 мл костного мозга. Вторая проблема этого вида трансплантации -- преодоление специфической реакции, сутью которой является образование антител на антигены реципиента (образование антител против «хозяина»). Эта реакция развивается па 25-35-е сутки после трансплантации и может иметь смертельный исход. Поэтому такие пациенты нуждаются в тщательно продуманной и интенсивной послеоперационной иммунодепрессивной терапии.
3.4. РЕПЛАНТАЦИЯ
Развитие микрохирургической техники позволило значительно расширить диапазон трансплантационной хирургии и, в частности, сделало возможным выполнение реплантации - помещение травматически полностью ампутированной конечности или ее части на прежнее анатомическое место. В хирургической практике известно немало случаев успешной реплантации конечности, висящей на кожно-мышечном лоскуте, когда еще частично сохранены сосудисто-нервные связи. Однако опыт восстановления полностью оторванной конечности без микрохирургии невелик и печален.
ГЛАВА XV1J1ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ
Гоорошчсскп и экспериментально реплантация (а) готрансплантацпя) конечности рлзрлооишл достаточно хорошо. Внедрение и хирургическую прлкгикч современны/ операционных микроскопов, сверх гонкого синтетического шовного материале и микрохирургической техники с набором специальных инструментов позвонило успешно осуществить реплантацию бе-\\\\у п ючл, пре цшечия и итже пальцев верхней конечности в клинике. Ус-ювпем дня успешного выполнения этих операций является как можно бо-iee ранняя доставка пациента с травматически полностью ампутированной конечностью в специализированное медицинское учреждение. Следует отметить, что реплантация возможна в первые 6 ч с момента травмы.
При транспортировке больному оказывается вся необходимая медицинская помощь, включая противошоковые мероприятия и восполнение обьема и качественного состава кровопотери. Ампутированную конечность необходимо перевозить в стерильном полиэтиленовом пакете в усло-впяч гипотермии (+ 4... + 6 °С), обложив ее кусочками льда. В клинике, до операции, конечность хранится при температуре + 4 °С и непосредственно перед вмешательством промывается. Эти мероприятия позволяют замедлить некроопотичеекпе процессы в ампутированной конечности или ее сегменте н сохранить жизнеспособность тканей.
Реплантация осуществляется поэтапно в такой последовательности: остеосннтез (иммобилизация) «освеженных» концов кости; восстановление кровотока путем пластики поврежденных вен и артерий (начиная с магистральных); восстановление целостности нервов, сухожилий и мышц; наложение швов на мышечный футляр, подкожную клетчатку, крупные подкожные вены и кожу. В первые часы после операции реплантированной конечности обеспечивают умеренную гипотермию, а в раннем послеоперационном периоде необходимо предусмотреть меры по профилактике синдрома травматического токсикоза.
ЭКСПЛАНТАЦИЯ
Эксплантация, или протезирование, - пересадка (вживление - имплантация) неживого субстрата для восстановления утраченной или нарушенной функции с использованием синтетических материалов, неорганических веществ или специальных устройств.
Эксплантация имеет ряд преимуществ перед другими видами пересадок 1) использование синтетических материалов, специальных устройств или неорганических веществ не требует проведения дополнительной оие-
ГЛАВА XVIII. ВоО ТАНОВИТКШ.НАЯ ХИРУРГИЯ
рации пи взятию трансплантата, пег иеобходимосш г. доноре; 2) имплантп-1Ы различной сложности, в любом количестве, всевозможных форм, величины (размера) п качества можно заранее изготовить промышленным способом; 3) в некоторых случаях при замещении обширной зоны утраченной ткани синтетический материал является единственным средством Достижения цели операции; 4) искусственный материал более выгодно отличается от биологических трансплантатов по прочности; 5) при использовании адекватно подобранного синтетического материала иммунобиологические реакции у больного отсутствуют. Вместе с тем недостатком метода эксплантации можно назвать связанное с внедрением в организм инородного тела снижение местного сопротивления тканей инфекции. При инфицировании это инородное тело становится практически недосягаемым для антибактериальной терапии и вызывает серьезные изменения в организме пациента.
Подбор материалов для эксплантации проводится по строгим химико-биологическим требованиям, основными из которых являются: химическая инертность; сохранение физических свойств под воздействием жидкостей и тканей организма; биологическая переносимось; отсутствие токсичности и аллергенности; отсутствие канцерогенностн; хорошая механическая прочность и возможность стерилизации
В качестве исходного материала для изготовления синтетических протезов используются этиленовые гликолэстеры тетрафталпевой кислоты (дакрон, диолен, тревира), политетрафлуорэтилен (тефлон), органические полизилоксаны (силикон, силиконовый каучук). Наиболее огпимальнымп для эксплантации по химическому составу считаются полиамидные, полиэфирные и политеграфторэтиленовые материалы. К полиамидным волокнам относятся капрон и нейлон, к полиэфирным -- лавсан, терилен и дакрон, к политетрафторэтиленовым-тефлон и фторлон. Материалы на основе политетрафторэтиленовых волокон максимально инертны, практически не вызывают ответных реакций организма па инородное тело, способны сохранять свои физические и механические свойства при длительном пребывании в тканях. Достаточно широкое распространение в клинической практике (в частности, в травматологии и ортопедии) имеют металлические изделия (гвозди, пластинки, шурупы и т.д.) и специальные сплавы.
Развитие органической и неорганической химии и биологии открывает возможности разработки новых, более совершенных материалов для эксплантации. Недавно разработанный на основе белков крови искусственный материал биопласт позволяет использовать его для замены повреж-
I \BA Will. ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ
ценных гканен организма, «склеивания» костных фрагментов, восстановления суставов и иже для соединения поврежденных нервов. В настоящее время в клинической практике используется «самое терплпзующпйся» искусственный клеевой материал акрилат. Показанием для его применения служит необходимость укрепления наложенных швов при соединении тканей (сосудистые анастомозы, шов сухожилий и др.).
После операции имплантаты из искусственных материалов вступают в контакт с соединительной тканью. Пористые протезы (сетки для укрепления орюшной стенки, протезы сосудов) постепенно фиксируются внедрением фпоробластов в их поры. Вокруг гладких имплантатов образуется соединительнотканная капсула с эндотелиоподобной внутренней выстилкой (протезы молочной железы из силикона).
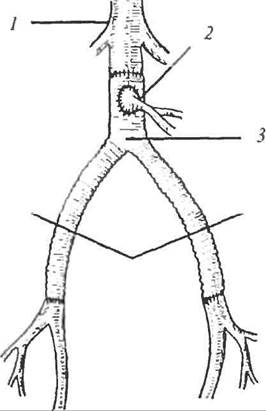
Эксплантация широко применяется практически во всех отраслях хирургии. Так, современная ангиохирургия немыслима без использования сосудистых протезов. Для замещения дефектов крупных сосудов (аорта, бедренная, подвздошная или плечевая артерия), а также восстановления непрерывности кровотока используют сосудистые протезы из тефлона или дакрона, котрые обладают оптимальными для этого физическими и биологическими характеристиками (рис. 17, 18). После вшивания сосудистого протеза снаружи он прорастает фибробластами, а изнутри покрывается тонким слоем «эндотелиальной» ткани, похожей на интиму. Вместе с тем, как и любым другим операциям, этим вмешательствам свойственны осложнения. К ним относят: ранний тромбоз (первые 48 ч после операции); инфицирование трансплантата; вторичный отдаленный тромбоз (чере* S-12 месяцев после операции); аневризма анастомоза (через 1-2 года после операции); потеря протезом эластичности и прочности (в отдаленные сроки после операции) В флебологии широко используются протезы венозных клапанов.
Искусственные приспособления и устройства из металла и различных сплавов широко применяется в травматологии и ортопедии. Многочисленные модификации металлических гвоздей, пластинок, стяжек, винтов, шурупов, а также сложных аппаратных устройств используются травматологами для стабилизирования переломов, исправления костых деформаций и фиксации отломков костей. Эндоиротезирование суставов (тазобедренного, плечевого, коленного) широко применяется для лечения дегенеративных, травматических и ревматических их поражении. Установлено, что проведенное по строгим показаниям одно- или двухполюсное протезирование тазобедренного сустава дает наилучшие результаты по сравнению с
| ГЛАВА XVIII ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ |
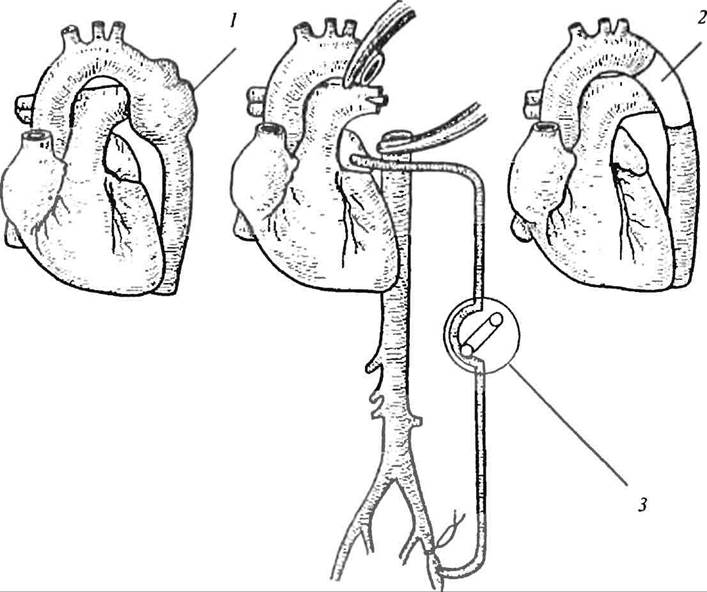
Рис. 17. Удаление аневризмы дуги аорты с замещением дефекта сосудистым протезом: / - аневризма; 2 - сосудистый протез; 3 - аппарат искусственного кровообращения (схема)
другими методами лечения. Длинный ствол протеза, изготовленный из сплава кобальта с хромом, вцементированный в бедренную кость, а также алюминево-керамическая головка сустава делают его практически вечным. Длительное время в кардиохирургии используется имплантация искусственных клапанов сердца. К примеру, недостаточность митрального клапана или рестеноз его после комиссуротомии является показанием для замены митрального клапана искусственным. С этой целью в условиях искусственного кровообращения производят удаление пораженного клапана и на его место вшивают протез. Конструкции клапанов сердца весьма разнообразны (лепестковые, шаровые, полусферические, чечевнцеобразные), изготовлены из современных синтетических материалов и рассчитаны на работу в течение длительного времени (некоторые модификации протезов шаровых клапанов способны безотказно работать в течение 50 лет). Вмес-
ГЛАВА \\ Ш. В0( СТАНОВПТЕЛЬНАЯ ХИРУРГИЯ
те с тем имплантация клапанов сердца имеет и недостатки, главным из которых является необходимость применения больными антикоагулянтоь после операции в течение всей последующей жизни. В последние годы активно ведутся работы по созданию искусственного сердца.
|
В урологии многочисленные методы фаллопластики в целях лечения импотенции, обусловленной поражениями спинного и головного мозга, а также повреждением половых органов, предусматривают использование протезов полового члена (протезы Смолл-Кариона, Богораза, Вайнберга, Симовского-Вейт-кова). В функциональном отношении при этих операциях предпочтение отдается гидравлически наполняемому устройству - протезу полового члена.
| Рис. 18. Протезирование бифуркации аорты с имплантацией в протез нижней брыжеечной артерии: У - аорта; 2 - нижняя брыжеечная артерия; 3 - протез бифуркации аорты |
В косметической хирургии широкое распространение имеет имплантация силиконовых протезов молочной железы в целях устранения ее дефекта после мас-тэктомии или последствий других операций. Вместе с тем в последние годы отмечено неблагоприятное влияние силиконового протеза на окружающие ткани и от этого вида протезирования многие клиники отказываются.
Таким образом, эксплантация наряду с другими видами трансплантации и пластических операций имеет чрезвычайно широкое распространение и открывает огромные перспективы в плане лечения самых разнообразных заболеваний и травматических повреждений.
Дата добавления: 2015-02-23; просмотров: 1383;
