СВОБОДНАЯ КОЖНАЯ ПЛАСТИКА
Перемещение кожных лоскутов с полным отсечением их от донорского места и укладкой в другой зоне для вживления относится к Свободной кожной пластике, или трансплантации кожи. Самым распространенным видом пересадки кожи является аутодермопластика, когда донор и реципиент представляют собой одно и то же лицо. Несколько реже в клинической практике используется аллогенная пересадка кожи и крайне редко - ксенопластика.
Основными показаниями для свободной пересадки кожи являются наличие обширной гранулирующей поверхности (более 5 см2) вследствие термического поражения (ожог или отморожение), скальпированные раны, а также большие трофические язвы. Эти дефекты могут быть покрыты изолированным лоскутом, отдельными мелкими кусочками кожи, слоем эпидермиса или соскобом кожного эпителия. Наиболее оптимальным методом аутодермопластики следует признать пересадку изолированного лоскута. В свою очередь в зависимости от толщины срезанного слоя кожи различают полнослойные (полные) и расщепленные лоскуты.
Полпослойный кожный лоскут представляет собой собственно кожу. Толщина его позволяет осуществить пересадку только на хорошо васкуля-ризированную рану и при отсутствии опасности инфицирования. Пересадка полнослойного лоскута возможна только на небольшие по размеру раны и используется чаще всего при операциях на лице или для закрытия тканевых дефектов ладонной поверхности кисти и пальцев. Преимуществом полнослойного кожного лоскута является неподверженность его вторичной ретракции (сморщиванию) и аутолпзу. Трансплантат берегся осторожным отделением ласкута острым скальпелем по заранее намеченному разрезу без подкожной клетчатки. Во время операции необходимо следшь за
ГЛ \В\ \\ III. ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ
хорошим гемостазом и фиксировать лоскут к краям раны отдельными швами. Mev-io взятия лоскута ушивают отдельными швами или закрывают расщепленным кожным лоскутом.
Расщепленный кожный лоскут состоит из эпидермиса и части собственно кожи, его пересадка имеет наиболее широкое распространение. Одним из преимуществ расщепленного кожного лоскута является возможность покрытия чрезвычайно обширных дефектов кожи за счет «сетчатой» аутодермопластнки, когда взятый лоскут перфорируют специальным аппаратом с нанесением сквозных отверстий в шахматном порядке. Это позволяет увеличить площадь его поверхности при растягивании в 3-6 раз. Другим преимуществом служит отсутствие необходимости ушивания донорского места, а если нужно, эпптелизированная его поверхность может служить источником кожи повторно. Особенность расщепленного кожного лоскута заключается в его тенденция к первичному сморщиванию за счет сокращения коллагеновых волокон, и чем трансплантат тоньше, тем эта способность сильнее выражена. Кроме того, тонкие расщепленные лоскуты иногда могут подвергаться аутолизу.
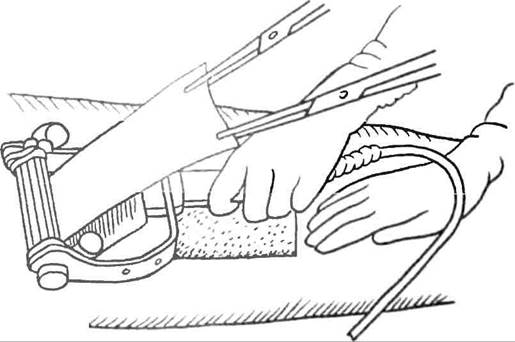
Для забора необходимого размера и толщины расщепленного лоскута используют специальный аппарат - дерматом. В настоящее время применяют две конструктивные системы дерматомов - ручные (Колокольцева, Педжета-Худа) и с электроприводом (роторные, салазочные). Забор трансплантата выполняют под общим обезболиванием (при работе ручным дер-матомом возможно использование местной анестезии). Получение лоскута с передней или боковой поверхности бедра и ягодиц не представляет технических сложностей. На смазанную вазелином и натянутую ассистентом кожу донорского участка накладывают установленный на определенную глубину среза дерматом и легким нажатием приводят вращающиеся части аппарата в движение, продвигая его вперед. Применение ручных дерматомов предусматривает использование специального клея для фиксации забираемого участка кожи к аппарату (рис. 8, 9).
После забора лоскута кровоточащее донорское место закрывают стерильными марлевыми салфетками и накладывают давящую повязку. Заживление происходит на 10-14-е сутки за счет разрастания эпителия волосяных мешочков и сальных желез. Сам трансплантат после промывания переносят на гранулирующую поверхность и аккуратно укладывают, поэтапно расправляя его от центра к периферии. Фиксация расщепленных кожных лоскутов швами к краям раны, как правило, не производится, а осуществляется за счет тугой повязки.
ГЛАВА XVIII ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ
Приживление свободных кожных лоскутов происходит в несколько этапов. Уже в первые минуты и часы после операции наступает прилипание трансплантата к гранулирующей поверхности и между ними выпадает фибрин. Для скорейшего приживления лоскута необходимо его хорошее питание. Диффузия тканевой жидкости обеспечивает поддержание должного уровня клеточного обмена в тонком (0,21-0,3 мм) расщепленном лоскуте. Тонкие лоскуты имеют еще одно преимущество - заживление происходит без образования келоидных рубцов и с минимальным риском инфицирования. Чем тоньше лоскут, тем быстрее наступает его приживление. Толстые (0,75-1 мм) лоскуты питаются за счет попадания тканевой жидкости в
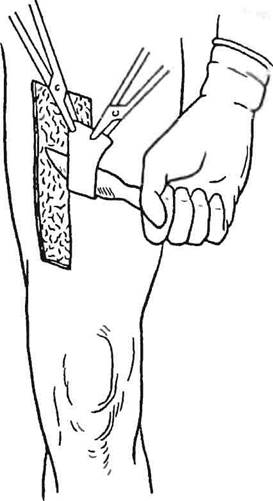
Рис. 8. Взятие лоскута ножом для свободной кожной пластики
|
| /уууу^у |
Рис. 9. Забор лоскута электрическим дерматомом для свободной кожной пластики
ГП\В\ \\ 111. ВОССТАНОВИТЕЛЬНАЯ\ИР^ РГИЯ
собственные сосуды трансплантата. Приживление и\ наступает в интервале 2-4 суток, когда развивается процесс реваскуляризацпи, и заканчивается к 7-8-му дню после операции, когда микроциркуляция во вновь проросших капиллярах устанавливается в одном направлении.
Восстановление иннервации в пересаженной коже происходит в интервале ог 3 6 до 12-18 месяцев за счет врастания нервных волокон с краев и дна раны. Вначале появляется тактильная, затем восстанавливается болевая и тепловая чувствительность
На сегодняшний день предложено достаточно много способов аутодер-мопластики и выбор одного из них определяется конкретной клинической ситуацией. К классическим, но в то же время наиболее распространенным и хорошо разработанным способам пересадки кожи относят:
L Способ Яцепко-Ревердспа. Под местной анестезией острым лезвием с наружной поверхности бедра, плеча или живота срезают тонким слоем трансплантаты диаметром 0,3-0,5 см. Эти кусочки кожи состоят из эпидермиса и частично сосочкового слоя дермы. Мелкими кожными аутотран-сплантатамп черепицеподобно покрывают гранулирующую рану и поверх накладывают асептическую повязку с индифферентной мазью на 8-12 суток. (Способ в настоящее время используется мало из-за быстрого лизиса большей части трансплантатов.)
2 Способ Тириш. Отдаленная модификация способа Яценко-Реверде-на. Вместо небольших отдельных трансплантатов используются полоски кожи из эпидермиса и верхушки сосочкового слоя шириной 2-3 см и длиной 4-5 см. Взятыми на передней поверхности бедра полосками покрывают область дефекта кожи на 6-10 суток.
3. Способ Яносшча-Чайнского. По своей сути этот способ близок к способу Яценко-Ревердена. Отличие заключается в методике взятия лоскутов и покрытии ими гранулирующей поверхности. Трансплантаты забирают во всю толщину кожи и размещают в зоне дефекта не сплошь, а на расстоянии 0,3 - 0,5 см друг от друга. Это позволяет избежать сморщивания и аутолиза пересаженных лоскутов.
4 Способ Лоусона-Краузе. После забора кожного лоскута больших размеров и покрытия им дефекта трансплантат фиксируют к краям раны отдельными швами. Первые 2-4 дня после пересадки такой лоскут выглядит маложизнеспособным, однако покраснение его с 7-8-х суток свидетельствует о приживлении. Преимуществом способа является сохранение в лоскуте волосяных луковиц
ГЛАВА XVIII ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ
5. Способ Дегласа. Специальным инструментом-пробойником па раг-
тянутом донорском месте высекают кружки кожи на рассш'шпи 1-1,5 см
друг от друга. Забирают полнослойный кожный локут, оставляя на донор
ском месте кружки кожи. Полученный такум образом полнослойный лос
кут-сито помещают на гранулирующую поверхность и фиксирую! к краям
раны швами. Метод удобен тем, что позволяет закрывать без натяжения до
статочно обширные дефекты кожи.
6. Способ Драгстедта-Ушюона. Полнослойный кожный лоску i
овальной формы берут на одну треть длиннее, по наполовину уже дефекта
кожи, предназначенного для закрытия. Острым скальпелем в шахматном
порядке па лоскут наносят насечки, что при растягивании увеличивает его
площадь. Образовавшимся ситчатым лоскутом закрывают гранулирую
щую рану и фиксируют его к краям последней отдельными швами. По су
ти этот способ является усовершенствованной модификацией способа Де
гласа.
7. Метод «почтовых марок». (Предложен в 1943 г. A.Gabarro.)
Метод позволяет восстанавливать кожный покров на поверхности, зна
чительно превышающей площадь используемых свободных кожных транс
плантатов, объединяет преимущества дерматомной и реверденовской пла
стики и дает возможность получить хироший косметический результат. По
своей сути метод «почтовых марок» является логическим развитием так
называемых «островковых методов» свободной кожной пластики. Срезан
ные дерматомом лоскуты наклеивают опидермальной поверхностью па
стерильную, плотную и эластичную бумагу, смазанную дерматомным кле
ем. Ножницами разрезают бумагу вместе с кожей на ленты, а затем па ква
драты, треугольники или полосы. Полученные таким образом «марки» пе
реносят на ожоговую поверхность.
8. Метод Mowlen-Jackson, или перемежающийся ленточный метод
Гранулирующие раны пластически замещают чередующимися полоса
ми кожных ауп> и аллотрансплантагов. По истечении времени аллотрапс-
илаитаты рубцово сморщиваются, в то время как аутотрансплантаты разра
стаются по направлению друг к другу, образуя в итоге сплошное поле, раз
деленное узкими полосками параллельными линейными рубцами. Наибо
лее часто метод Mowlen-Jackson применяется при ожогах туловища. Одна
ко он может быть с успехом использован и при обширных гранулирующих
ранах конечностей
В клинической практике аутодермопластпка не всегда возможна из-за тяжелого общего состояния больного или обширных термических пораже-
 ГЛ \В V \\ III. ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ
ГЛ \В V \\ III. ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ
ний. 13 таких случаях используют алло трансплантацию. Консервированные лпоо свежие лллотрлнеплантагы кожи используют в ранних стадиях ожоговой болезни (как правило, нл 14-21-е сутки). Закрытие обширной ожоговой поверхности аллотрансплантатом на 2-3 педели стимулирует реактивность организма и значительно улучшает общее состояние больного. В редких случаях возможна пересадка кожи от эмбрионов не старше 6 месяцев, когда антигенные свойства кожи еще мало выражены. Этот метод трансплантации получил название брефоиластики. Особенностью алло- и брефот-рлнепллнтацип является необходимость соблюдения изосерологической совместимости донора и реципиента (по системам АВО и Rh)
1.2. ПЛАСТИК \ КОЖНО-ЖИРОВЫМ ЛОСКУТОМ
При больших дефектах кожи и подкожной клетчатки после резекции опухоли или в целях устранения косметического дефекта прогрессирующей гемпатрофии, а также после мастэктомии используется пластика кож-но-жпровым лоскутом. На сегодняшний день распространены два варианта подобных операций: 1) пересадка кожно-жирового лоскута с сосудистым анастомозом; 2) пересадка жировой ткани с лоскутом собственно кожи.
Основным условием для успешной трансплантации кожно-жирового лоскута с сосудистым анастомозом является наличие в зоне дефекта хорошо пульсирующей артерии и как минимум одной вены с достаточной дренажной емкостью. После перемещения трансплантата сосуды сшивают с использованием микрохирургической техники и специального сверхтонкого (9/0-10/0) шовного материала. Васкулярнзнрованный таким образом пересаженный фрагмент хорошо приживает. Осложнения возможны в раннем послеоперационном периоде в виде тромбоза новообразованного сосудистого анастомоза, что, как правило, приводит к потере трансплантата.
Пересадка жировой ткани выполняется вместе с фасцией и слоем собственно кожи (без эпидермиса). Необходимость этого обусловлена тем, что плохо кровоснабжаемая жировая ткань быстро некротизируется. Если в течение первой недели после операции не возобновляется кровоснабжение, то развиваются разжижение жира и его секвестрация. Для облегчения контакта пересаженной жировой ткани с сосудистой системой трансплантат -абираюг вместе с фасцией и слоем собственно кожи. При выкраивании лоскута следует помнить, что во время приживления трансплантата ею объем уменьшается па 1/3 первоначального за счет сморщивания.
ГЛАВА XVIIIВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ
1.3. ПЛАСТИКА КОСТНОЙТКАНИ, СОСУДОВ, НЕРВОВ
Костная ткань. В травматологии и ортопедии весьма мае го возникают ситуации, когда необходимо заполнить образовавшийся костный дефект, причинами которого могут быть самые разнообразные заболевания (травмы, доброкачественные или злокачественные опухоли, кисты санированный очаг хронического остеомиелита и др ). В целях ликвидации дефекта кости в современной хирургии используются два типа пластических операций: 1) несвободная костная пластика, когда дефеш костной ткани заполняют выделенным близлежащим фрагментом кости с участком мягких тканей с сохранением кровоснабжения; 2) свободная костная пластика, или трансплантация костной ткани.
Несвободная костная пластика впервые была осуществлена Н.И.Пороговым, который разработал и провел костно-пластнческую ампутацию стопы с восстановлением ее опорной функции. Несвободная костная пластика используется для фиксации фрагментов костей, лечения асептического некроза шейки бедренной кости, при оперативном лечении ложных cycia-вов. Комбинированную (колено-костную) пластику широко используют в нейрохирургии при трепанации черепа.
Свободная костная пластика используется несколько чаше, чем несвободная. Во время операции, при подборе необходимою трансплантата (ау-то-, алло- или ксеноткани) ориентация идет на регенеративную способность организма реципиента и качество подготовки ложа для трансплантата. В адекватно санированном и достаточно васкуляризированном костном ложе (каким является спонгиозное) отмечена хорошая приживаемость биологически неполноценных трансплантатов кости. В то же время для пересадки в малопригодное ложе, когда стенками его является компактный слой кости, требуются высококачественные аутогенные трансплантаты костной ткани.
Наиболее оптимальным вариантом пересадки костной ткани является аутотраисплантация. Уже через несколько дней после ее выполнения начинается новообразование кости за счет предшествующих клеток. Постепенно этот процесс продолжается за счет соединительной ткани дожа трансплантата и далее сосудистая сеть спонпюзного слоя пересаженного сегмента соединяется с сосудистой сетью ложа. Единственным недостатком аутопластики костной ткани можно назвать необходимость выполнения дополнительной операции по забору участка кости для пересадки. Как правило, источниками аутотрансплантагов являются крыло подвздошной кости, большой вертел бедра, болынеберцовая или малоберцовая кость.
ГЛ \ВА Х\ Ш. ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ
В последние годы аутогенную трансплантацию с успехом заменяет ал-лотранспланглция костной ткани. Аллотрансплантаты заготавливают у тр>па и консервируют методом лиофилизации или быстрого замораживания при температуре от -70 до -196 °С. После пересадки аллотрансплантаты инкапсулируются и рассасываются не раньше, чем через 2-3 года после операции, не подавляя при этом регенерагивной способности костной ткани реципиента. Это позволило использовать их в качестве дополнительных фиксаторов при некоторых видах ортопедотравматологических операций.
Ксенотрансплангация костной ткани не нашла широкого применения и используется крайне редко. Ксеногенные костные фрагменты не способны к остеогенной регенерации и часто отторгаются как инородное тело.
Пчастика сосудов. Наиболее старым и широко распространенным пластическим вмешательством на сосудах является восстановление дефекта сосудистой стенки путем наложения первичного шва. С этой целью используют как аппаратный, так и ручной шов сосуда. В последние годы широко применяется микрохирургическая техника, позволяющая восстановить проходимость даже очень мелких (1-2 мм) кровеносных сосудов. Пластический сосудистый шов имеет ряд особенностей, пренебрежение которыми ведет к неудовлетворительному результату всей операции. Любой сосудистый шов должен накладываться атравматичным шовным материалом, необходимо ушивать все слои сосудистой стенки, уделяя особое внимание интиме. Узлы шва должны располагаться вне просвета сосуда.
Для восстановления непрерывности и замещения дефекта сосудистой стенки наравне с протезированием сосуда (рассмотрено ниже в разделе «Эксплантация») в современной пластической ангиохирургии часто применяются методы трансплантологии. Поскольку аллотраненлантация сосудов оказалась непригодной для клинического использования из-за развития поздних осложнений (обызвествление, тромбоз, образование аневризмы и разрыв аллотрансплантата), основным методом пересадки сосудов на сегодняшний день является аутотрансплантация. Венозые аутотрансплан-таты (чаще из большой подкожной вены бедра) хорошо зарекомендовали себя при реконструктивных операциях на артериях, их применяют для коррекции сужений просвета артерий в результате бужирования, тромбинти-мэкгомии или неадекватного сосудистого шва, а также при необходимости выполения обходного шунтирования. Особенностью этих операций является то, что давление крови в артериях выше, чем в венах, и во время вмешательства стенку венозного трансплантата необходимо окутывать окру-
ГЛАВА XVIIL ВОССТАНОВИТЕЛЬНАЯ ХИРУРГИЯ
жающимн тканями или укреплять синтетическим материалом. Кроме того, при вшивании аутотрансплантат должен быть повернут или вывернут таким образом, чтобы клапаны вены не препятствовали нормальному кровотоку. После операции стенка пересаженной вены с течением времени уплотняется и «артериализуется». В редких случаях возможно растяжение стенки вены с развитием аневризмы.
|
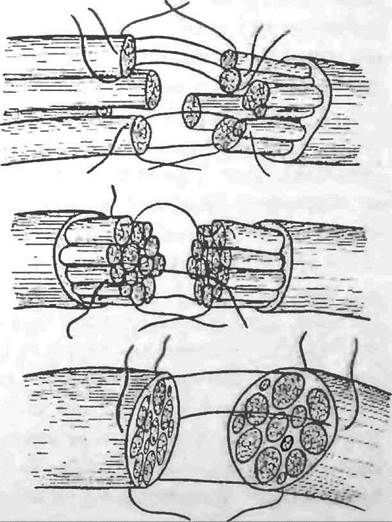
Пластика нервов. Восстановление нервных стволов производят также методами пластической или реконструктивной хирургии. Оперативное вмешательство по восстановлению поврежденного нервного ствола заключается в сближении концов последнего, причем оптимальным является соединение «конец в конец» путем наложения эндоневральных или перинев-ральных швов с использованием микрохирур! ической техники и атравма-тпчного шовного материала. Степень восстановления функции зависит от того, насколько хорошо достигнуто сопоставление. Скорость прорастания аксонов равна примерно 1-1,5 мм в сутки. Вместе с тем при восполнении больших дефектов нервного ствола (длиной более 1 см) применяют аутот-рансплантацию, используя в качестве источника нервы голени. Заранее заготовленные и консервированные алло- и ксе-нотрансплантаты оказались непригодными для этих целей (рис. 10).
Еще одним видом пластических операций на нервах в целях восстановления функции является невролиз - освобождение нерва от сдавливающих его рубцовых тканей.
При изолированном пара
личе периферического нерва
возможно проведение невроти-
зации - пересечение и подши
вание дпстального конца пора
женного нерва к функциональ
но способному (при пересече
нии n.radialis его периферичес
кий конец подшивают к
n.medianus). Рис. 10. Варианты шва нерва
28 Ъ^ 2285 865
ГЛАВА Will.BOO ТАНОВИТЕЛЫ1АЯ ХИРУРГИЯ
Дата добавления: 2015-02-23; просмотров: 2810;
