г - фиксирование швами уложенного на место лоскута.
Использование небного лоскута уместно при наличии рубцовых изменений с вестибулярной стороны дефекта.
Образование небного лоскута более травматично, сроки лечения удлиняются за счет длительного гранулирования раны па небе на месте взятия лоскута.
По этому методу на твердом небе выкраивают слизисто-надкостничный лоскут языкообразной формы, основание которого обращено в сторону мягкого неба, а свободный конец доходит, как правило, до клыка. Лоскут включает небную артерию или ее ветви. Отсепарованный от кости лоскут повертывается на дефект альвеолярного отростка. Предварительно свищевой ход иссекается, снимается эпителиальный покров с вестибулярной и небной стороны его на протяжении до 2-3 мм от края дефекта. Нередко с небной стороны дефекта приходится иссекать ткани до кости, чтобы повернутый лоскут-свободно перемещался на альвеолярном отростке в области дефекта, при этом он должен перекрывать края костного дефекта на 2-3 мм, что гарантирует надежное закрытие его. Для ушивания раны в области дефекта также целесообразно применение вертикальных петлеобразных швов (рис.2).
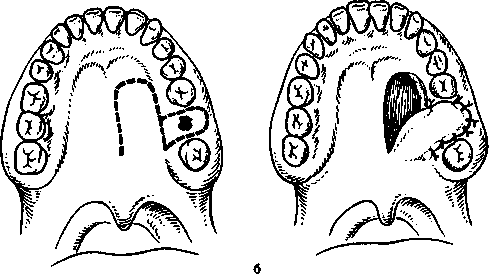
Рис.2.Пластическое закрытие отверстия дна верхнечелюстной пазухи лоскутом с неба.
Обнаженную костную поверхность на месте взятия лоскута на твердом небе покрывают слоем иодоформной марли, которая удерживается специально изготовленной защитной небной пластинкой. При отсутствии последней прикрепляют его швами к окружающим тканям или закрепляют лигатурами к зубам.
При сочетании пластики свища небным лоскутом с одновременной операцией на верхнечелюстной пазухе имеется Опасность нарушения кровоснабжения участка десны, остающейся между линией разреза по переходной складке для вмешательства на пазухе и освеженными краями свища. Поэтому целесообразно для доступа в верхнечелюстную пазуху производить разрез не по переходной складке, а выкраивать описанный выше трапециевидный щечно-десневой лоскут, нижний край которого впоследствие сшивается со свободным краем перемещенного небного лоскута.
При повторных операциях, а также при цистэктосинусотомии, приводящей к образованию значительного костного дефекта, Г. Б. Трошкова (1987) рекомендует операцию с использованием костной пластики остеоиндуктивным пластическим материалом - аллогенным деминерализованным костным трансплантатом в виде тонкой эластичной пластины, изготовленной из кортикального слоя большеберцовой кости и консервированной в 0,25% растворе формалина с мономицином (1 г на 1 л).
В послеоперационном периоде лечебные мероприятия включают покой больному и оперированной области, медикаментозные средства для уменьшения явлений реактивного отека и профилактики воспалительного характера осложнений.
Больным после закрытия свища с одновременной операцией на верхнечелюстной пазухе предписывается в течение первых 2 дней постельный режим, лед на послеоперационную область. Необходимо избегать разговора, в случае чихания, кашля рекомедуется держать рот открытым, чтобы давлением воздушной волны не повреждались швы IB области операционного поля. По показаниям назначаются сульфаниламиды, либо антибиотикотерапия. При повышенной кровоточивости назначаются внутрь 10% раствор хлористого кальция, юткадол 0,02х2 раза в день.
Для иммобилизации щеки применяется в течение первых 3-4 дней наружная давящая повязка («мышка»).
Диета должна состоять из жидких протертых блюд. Полоскание рта после еды Должно производиться осторожно и не отражаться па состоянии швов.
Если при одновременной гайморотомии в пазухе был оставлен тампон, его удаляют обычно на 5 день. Промывание пазухи через искусственное носовое соустье осуществляется по показаниям (боли, гнойные выделения и пр.) на 7-10 день. Шелковые швы снимаются на 7-8 день.
При использовании небного лоскута иодоформный тампон на небе меняют через 5-6 дней и оставляют до полного гранулирования раны.
Рецидивы свищей верхнечелюстной пазухи после пластического закрытия их возникают в результате расхождения швов. К этому ведет натяжение лоскута из-за недостаточных размеров его или плохой иммобилизации. Имеет значение и неправильный выбор места выкраиваемого лоскута.
Неполное удаление эпитцелиалыюго покрова с краев свищевого хода и подвертывание эпителизированных краев лоскута внутрь также ведет к рецидиву свища.
Для заживления первичным натяжением важно, чтобы линия швов не совпадала с самим отверстием свища, свободные края лоскута должны заходить за пределы костного дефекта. Этим устраняется провисание линии швов и просачивание между швами секрета из верхнечелюстной пазухи. К рецидиву свища может привести некроз концевого отдела лоскута, поэтому необходимо соблюдение основных правил выкраивания лоскутов и технических приемов операции.
Таким образом, перфорации верхнечелюстной пазухи в практике хирурга-стоматолога встречаются нередко. Это осложнение возникает, в основном, при удалении верхних моляров, реже премоляров.
Предупреждение возникновения одонтогенных свищей верхнечелюстной пазухи должно базироваться на двух основных принципах.
Первое - учет анатомо-топографических особенностей в виде близкого расположения верхнечелюстной пазухи к верхушкам корней зубов.
Второе - правильная тактика врача при одонтогенной перфорации верхнечелюстной пазухи. Несоблюдение установленных правил ухода за возникшей перфорацией дна пазухи ведет к эпителизации краев сквозного отверстия и перехода его в хронический свищ с осложнениями со стороны верхнечелюстной пазухи, которые требуют сложных терапевтических и хирургических вмешательств в условиях стационара.
Дата добавления: 2015-02-16; просмотров: 3578;
