ЛЕЧЕНИЕ ПЕРФОРАЦИЙ ДНА ВЕРХНЕЧЕЛЮСТНЫХ ПАЗУХ
Перфорации дна верхнечелюстных пазух возникают в основном, как осложнение при удалении верхних боковых зубов. Этому способствует ряд факторов. Известно, что корни первого, второго и третьего моляров, а также второго и реже первого премоляров располагаются в границах дна верхнечелюстной пазухи. В ряде случаев между ними и дном пазухи имеется сравнительно толстый слой костной ткани, достигающий до 1 см толщины. В других случаях между верхушками корней указанных зубов и дном верхнечелюстной пазухи располагается слой кости незначительной толщины (до 1 мм), а иногда корни зубов, чаще первого и второго моляров вдаются в него, образуя на дне пазухи выбухания, покрытые лишь слизистой оболочкой, что встречается в 40-50% случаев.
Наиболее часто в непосредственной близости с дном верхнечелюстной пазухи находится первый моляр, за ним следует второй моляр, затем зуб мудрости. Указанные соотношения подтверждаются клиническими исследованиями: перфорации наблюдаются чаще при удалении первых моляров, хотя нельзя не учесть тот факт, что удаление первых моляров более распространено по сравнению с другими зубами.
Следовательно, анатомо-топографические взаимоотношения корней зубов с дном верхнечелюстной пазухи являются одним из основных предрасполагающих факторов для возникновения перфораций дна пазухи.
Другим важным моментом в этом отношении является истончение костного слоя между дном верхнечелюстной пазухи и верхушками соответствующих зубов, а иногда и полная резорбция его вследствие развития патологического процесса в периапикаль-ной ткани этих зубов (при граиуломатозном, гранулирующем периодонтитах, а также при кистогранулеме).
Таким образом, при предрасполагающих к тому анатомотопо-графических условиях в виде тонкого костного дна верхнечелюстной пазухи или полного отсутствия его, а также при истончении или полной резорбции дна при патологических околоверхушеч- ных процессах даже несложное удаление зуба может привести к вскрытию верхнечелюстной пазухи. Иногда перфорация дна пазухи возникает в момент выскабливания патологически измененных тканей из лунки удаленного зуба вследствие разрыва слизистой оболочки дна пазухи. Поэтому кюретаж лунки удаленного зуба следует проводить осторожно.
Изучение внутриротовых рентгенограмм области верхних боковых зубов дает представление о взаимоотношении их с дном верхнечелюстной пазухи. Обычно на рентгенограммах корни этих зубов накладываются на дно верхнечелюстной пазухи, которое изображено в виде дугообразной линии, обращенной выпуклостью книзу. Однако это не значит, что таково их действительное соотношение, так как при этом имеет значение направление центрального пучка рентгеновских лучей. Наблюдения показывают, что если в области верхушек корней, проецирующихся на дно верхнечелюстной пазухи, отмечается наличие периодонтальной щели, то между этими верхушками корней и дном пазухи имеется слой кости. Следовательно, в этом случае, при правильной технике удаления зуба перфорация дна пазухи не возникает. Если рентгенологически отсутствует периодонтальная щель у верхушек этих зубов, можно предполагать, что корень зуба контактирует со слизистой оболочкой дна верхнечелюстной пазухи и даже при осторожном удалении зуба может возникнуть разрыв слизистой и перфорация пазухи. Однако подобная рентгенологическая картина наблюдается также при наличии радикулярной кисты верхней челюсти, что необходимо дифференцировать.
Нельзя иключить возможность перфорации верхнечелюстной пазухи в результате грубого травматичного удаления соответствующих зубов даже при наличии костного слоя между корнем зуба и дном пазухи. Возникновение сообщения с верхнечелюстной пазухой возможно и при различных оперативных вмешательствах на альвеолярном отростке верхней челюсти, таких как удаление ретинированного зуба, секвестрэктомия, цистотомия или цистэктомия и др. Однако при планировании таких операций необходимо учитывать возможность вскрытия верхнечелюстной пазухи и планировать способ одновременного его устранения.
В практике хирурга-стоматолога перфорация верхнечелюстной пазухи при удалении зубов встречается редко, хотя в сумме количество больных, поступающих в лечебные учреждения с этим осложнением, сравнительно велико.
Своевременная диагностика перфораций верхнечелюстной пазухи в момент удаления зуба имеет большое значение. Принятие ряда терапевтических мероприятий позволяет предупредить воспаление интактной пазухи и устранить возникшее сообщение ее с полостью рта.
Одним из основных симптомов смежей перфорации верхнечелюстной пазухи является прохождение воздуха, через образовавшееся отверстие в лунке зуба, на что указывает сам больной после удаления зуба. Иногда из лунки удаленного зуба появляется пенистая кровь или кровотечение из соответствующего носового хода. У части больных меняется звучность произношения (тембр голоса).
Осмотр лунки удаленного зуба дает указание на имеющуюся перфорацию дна верхнечелюстной пазухи лишь при больших дефектах, когда лунка зияет и кровяной сгусток в ней отсутствует. При осторожном зондировании лунки обнаруживается отсутствие костного дна ее, при этом не рекомендуется вводить глубоко инструмент, чтобы не увеличить размеры дефекта слизистой оболочки дна верхнечелюстной пазухи и не инфицировать ее. То же самое относится и к диагностическому промыванию пазухи антисептическими растворами.
Для диагностики перфорации верхнечелюстной пазухи важное значение имеет следующий прием: зажав пальцами нос больного, предлагаем осторожно выдыхать воздух, при этом воздух устремляется через естественное отверстие (ostium maxillae) в верхнечелюстную пазуху, и если есть перфорация дна последней, воздух, через нее проходит в полость рта. Это отмечается по характерному звуку, одновременно из лунки удаленного зуба вместе с кровью выходит воздух (пенистая кровь). Если края перфорированной слизистой оболочки пазухи успели между собой склеиться, этот симптом может не наблюдаться.
Описанный диагностический прием имеет некоторое профи-лактическое значение, поскольку вместе с воздухом удаляются сгустки крови из верхнечелюстной пазухи, что исключает загнивание и инфицирование их. Пропускание воздуха в обратном направлении, т. е. из полости рта через сообщение в верхнечелюстную пазуху, осуществляемое надуванием щек, не рекомендуется, так как вместе с воздухом и слюной из полости рта в пазуху может проникнуть патогенная флора и обусловить ее воспаление.
Согласно исследованиям Г. Б. Трошковой (1987), развитие перфоративного гайморита можно представить схематически так:
1) в первые 40 ч после удаления зуба и перфорации пазухи развивается отек слизистой оболочки (ОСО) без выраженной инфильтрации лейкоцитами;
2) в течение 3-14 суток: выраженный ОСО, преобладание нейтрофильной инфильтрации, на отдельных участках слизистой оболочки отсутствие эпителия, массивные наложения детрита;
3) в период от 2 недель до 2 месяцев: умеренный ОСО; собственный слой оболочки на отдельных участках представлен грануляционной тканью, в толще его, вокруг сосудов и протоков слизистых желез скопления клеточных элементов (преимущественно плазматических клеток с примесью
лейкоцитов);
4)в период от 2 до 4 месяцев: преобладает фиброз стромы, в отдельных участках очаговая инфильтрация нейтрофилами и плазматическими клетками; дефекты эпителиального пласта и участков переходного эпителия;
5)после 4 месяцев: фиброз стромы, участки трансформации мерцательного эпителия в плоский; в строме отдельные скопления нейтро-
фильных лейкоцитов по типу микроабсцессов.
При инфицировании верхнечелюстной пазухи через 2-3 дня развиваются типичные острые воспалительные явления, выражающиеся в появлении сильных болей в области верхней челюсти и половины головы с закладыванием соответствующего носового хода, отеком и гиперемией слизистой оболочки средней и нижней носовых раковин, выделением гноя из носового хода и лунки удаленного зуба. Повышается температура тела до 38°, появляется общая слабость, бессоница, возникают отклонения от нормы в гемограмме и пр. На рентгенограмме отмечается интенсивное затемнение соответствующей верхнечелюстной пазухи. Внутриротовые рентгенограммы области удаленного зуба не всегда выявляют наличие перфорации верхнечелюстной пазухи вследствие наложения костной ткани других участков лицевого скелета и имеет лишь подсобное значение.
Некоторые диагностические особенности имеют перфорации верхнечелюстной пазухи при наличии воспалительного процесса в ней. Это относится к одонтогенным формам, которые могут протекать остро или скрыто, приобретая с самого начала хроническое течение.
При остром одонтогенном гайморите удаление зуба нередко сопровождается вскрытием верхнечелюстной пазухи. «Причинный зуб в этих случаях являлся как бы пробкой, закрывающей дно пазухи. Сообщение с ней обнаруживается сразу, из лунки обиль-новыделяется гной. Зондирование и промывание пазухи антисептическими растворами через лунку удаленного зуба не являются противопоказанными и часто служат лечебным мероприятием, при этом промывная жидкость выделяется в нос через естественное соустье. Отмечается также прохождение воздуха через лунку зуба из полости рта в нос и обратно.
При наличии хронического гайморита из перфорационного отверстия в лунке удаленного зуба также большей частью выделяется гной. Зондирование и промывание пазухи пригодно как диагностическое средство. Иногда при зондировании ощущается вместо полости своеобразное сопротивление мягких тканей, что бывает характерным при наличии в верхнечелюстной пазухе полипозных разрастаний. Последние иногда закрывают место перфорации пазухи, создавая видимость отсутствия сообщения с полостью рта. Рентгенологическое обследование показывает затемнение соответствующей верхнечелюстной пазухи, контрастная рентгенограмма уточняет диагноз.
Контрастная рентгенография верхнечелюстных пазух производится с введением через перфорационное сообщение в пазуху контрастной массы (иодолипола). Чтобы последний не вытекал через дефект в полость рта, на время рентгенографии свищ тампонируют марлевым или ватным тампоном.
Вскрытие верхнечелюстной пазухи в отдельных случаях сопровождается проникновением в нее удаляемого корня или даже зуба. В основном такое осложнение возникает вследствие погрешностей техники операции удаления зуба. В результате наступает инфицирование бывшей до этого здоровой пазухи.
В заблуждение могут ввести случаи, когда при удалении зуба образуется сообщение не с верхнечелюстной пазухой, а с околокорневой кистой, оттеснившей пазуху. Из лунки начинает выделяться опалесцирующая жидкость с кристаллами холестерина, которые легко определяются на глаз. При нагноившейся кисте выделяется гной. Зондирование полости кисты, когда она достигает больших размеров за счет оттеснения верхнечелюстной пазухи, значение для дифференциального диагноза не имеет. При про- мывании кисты, если нет других повреждений ее оболочки, жидкость не проникает в полость носа. Прокол верхнечелюстной пазухи через нижний носовой ход в случаях, когда киста оттесняет верхнечелюстную пазуху в сторону носовой стенки, может повести к диагностической ошибке, так как игла, прокалывая одновременно и прилегающую к стенке пазухи оболочку кисты, попадают в кистозную полость. Промывная жидкость при этом будет выделяться через отверстие на месте лунки удаленного зуба в полость рта, как и при перфорации Дна пазухи.
Диагностическое значение имеют рентгенограммы верхнечелюстной пазухи во фронтальной и боковой проекциях, а также внутриротовые. На рентгенограмме во фронтальной проекции обнаруживается купол кисты, в той или иной мере оттеснившей дно верхнечелюстной пазухи. Если граница между ними не ясна, производится рентгенография с предварительным введением контрастного вещества (иодолипола) через перфорационное отверстие в лунке удаленного зуба или прокол носовой стенки пазухи в нижнем носовом ходе. Это позволяет четко дифференцировать не только кисту от верхнечелюстной пазухи, но и определить состояние слизистой оболочки пазухи, что имеет важное значение в выборе метода последующего лечения.
На внутриротовой рентгенограмме четкая светлая линия, обращенная выпуклостью книзу, соответствует границе дна верхнечелюстной пазухи, околокорневая киста, наоборот, отграничивается линией, обращенной выпуклостью кверху.
Лечение перфорации дна верхнечелюстной пазухи, возникшей в результате удаления зуба, стоит в тесной связи с состоянием самой пазухи. Если вскрытие последней произошло у лиц без признаков патологического состояния ее, то задача врача состоит не только в устранении перфорации, но и предупреждении развития воспаления верхнечелюстной пазухи. В этих случаях необходимо заботиться о сохранении образовавшегося в лунке удаленного зуба кровяного сгустка и предупредить механическое повреждение или инфицирование его. В нижнюю треть лунки (вход в лунку) вводится небольшая полоска иодоформной марли, чтобы не мешать выполнению верхнего отдела кровяным сгустком. Обычно тампон, пропитанный кровью, хорошо удерживается в устье лунки без фиксации, если же выпадает, то укрепляется либо путем наложения узловатых швов (из кетгута, шелка) на десну вестибулярной и небной стороны лунки, либо проволочной лигатурой, в виде восьмерки охватывающей два соседние зуба по краям дефекта. Тампон следует держать в лунке не менее 6-7 дней, когда наступает частичная организация кровяного сгустка и появляются грануляции. Ранняя смена его может привести к травме и инфицированию сгустка и способствовать образованию сообщения верхнечелюстной пазухи с полостью рта.
В ряде случаев, когда тампон фиксировать не удается, показано изготовление из пластмассы седловидной защитной пластинки на альвеолярный отросток в области дефекта, который с помощью кламмеров укрепляется на соседних зубах. При пользовании седловидной пластинкой разобщается верхнечелюстная пазуха от полости рта, что способствует заживлению перфорации дна пазухи.
Пластическое закрытие перфорационного отверстия местными тканями без вмешательства на верхнечелюстной пазухе показано в следующих случаях:
1) при наличии перфорационного отверстия значительных размеров или свищевого хода на месте прободения верхнечелюстной пазухи без явлений гайморита;
2) при хроническом неполипозном гайморите, сопровождающемся только утолщением слизистой оболочки пазухи (что определяется рентгенографией с применением контрастного вещества);
3) при отсутствии изменений функциональной мобильности холодовых рецепторов кожи скуловой области.
Иногда возможно провести пластическое закрытие образовавшегося отверстия. Наиболее простым и доступным методом является сближение лоскутов, образованных рассечением десны по обоим краям лунки в небную и щечную сторону. При небольшом натяжении лоскутов можно снять выступающие участки альвеолы и соединить швами края лоскутов. Однако чаще требуется удаление значительной части кости альвеолы, что ведет к увеличению размеров дефекта и является отрицательным моментом.
Индивидуально по показаниям проводятся профилактические мероприятия, направленные на предупреждение развития воспалительного процесса в пазухе. Назначают прием внутрь сульфаниламидов или антибиотиков по общепринятой схеме, введение в носовой ход в виде капель сосудосуживающих средств (3% раствор гидрохлорида эфедрина и др.) для лучшего оттока экссудата и кровяных сгустков из перфорированной верхнечелюстной пазухи, физиотерапевтические методы - УВЧ, соллюкс и пр.
Если перфорация дна верхнечелюстной пазухи возникла при грубом удалении зуба с разрывом десны, внедрением осколков зуба или кости в окружающие мягкие ткани или пазуху, лечение необходимо проводить по принципу щадящей хирургической обработки раны с удалением инородных тел, иссечением нежизнеспособных, размозженных участков десны. В этом случае более целесообразно пластическое закрытие отверстия. Операцию лучше проводить в стационарных условиях и сочетать с ревизией верхнечелюстной пазухи под контролем рентгенограммы. Операция проводится либо в тот же день, когда возникла перфорация пазухи, либо через определенный срок, когда отечные ткани придут к норме, иначе имеется опасность расхождения швов с рецидивом перфорации. Одновременно проводятся выше указанные мероприятия, направленные на профилактику, воспаления верхнечелюстной пазухи.
При наличии острого или скрыто протекающего хронического гайморита уместно промывать пазуху через перфорационное отверстие из шприца с помощью изогнутой тупой иглы раствором фурацилина (1:5000), риванола (1:2000) и др., а затем ввести раствор антибиотиков (линкомицин, цефазолин). Промывание проводится до получения чистых промывных вод ежедневно или через день. Для улучшения оттока скопившегося экссудата из верхнечелюстной пазухи в носовой ход закапывают сосудосуживающие средства. Такое лечение иногда приводит к ликвидации острых воспалительных процессов в пазухе. При отсутствии выделений из пазухи лунка зуба начинает гранулировать и через 10-15 дней перфорация может самостоятельно закрыться.
При попадании корня зуба в верхнечелюстную пазуху более правильным является удаление его, не ожидая вспышки воспалительного процесса, поскольку корень представляет собой не только очаг инфекции, но и инородное тело, которое через более или менее продолжительный срок приведет к изменениям слизистой оболочки верхнечелюстной пазухи. Попытка удалить протолкнутый корень через лунку зуба обычно не приводит к положительным результатам, так как производится вслепую и ведет лишь к увеличению размеров перфорации и дополнительному инфицированию пазухи.
Амбулаторные лечебные мероприятия должны быть направлелены на заживление перфорационного отверстия и профилактику острого гайморита. Удаление протолкнутого корня следует проводить в стационарных условиях, вкрывая верхнечелюстную пазуху через передне-боковую стенку ее. Это позволяет хорошо осмотреть пазуху и быстро обнаружить корень. Целесообразно делать сообщение с нижним носовым ходом, что предупреждает возможное скопление экссудата в результате реактивного отека слизистой оболочки и облегчает при необходимости дальнейшее лечение пазухи. При наличии сообщения верхнечелюстной пазухи с полостью рта производится одновременное пластическое закрытие его.
Если в течение 2-3 недель после удаления зуба перфорационное отверстие верхнечелюстной пазухи не зарастает, то образуется эпителизированный свищевой ход, ведущий из полости рта в пазуху. Диаметр лунки удаленного зуба значительно сокращается за счет образования рубцовой ткани по ее краям, поэтому поперечник оставшегося свища обычно не превышает 0,5 см. Располагаются они на гребне альвеолярного отростка с уклоном в щечную или небную сторону.
При наличии свища верхнечелюстная пазуха часто бывает воспалена, при этом более характерным является хроническое воспаление, иногда с периодическими обострениями. Воспалительные изменения слизистой оболочки пазухи бывают выражены в различной степени, что выявляется с помощью контрастной рентгенографии пазухи с введением иодолипола через свищевой ход.
На контрастной рентгенограмме верхнечелюстных пазух при наличии изменений не полипозного характера выявляется равномерное утолщение всей слизистой оболочки или на ограниченном участке, преимущественно в области дна ее. При диффузных полипозных изменениях слизистой оболочки контуры контрастной массы неровные, извилистые, резко выступающие в просвет пазухи, при ограниченном процессе полипозные разрастания занимают главным образом дно верхнечелюстной пазухи и переднюю стенку ее.
Другие придаточные пазухи носа в процессе обычно не вовлекаются.
Симптомы хронического воспаления верхнечелюстной пазухи у ряда больных выражаются в наличии односторонней головной боли, затруднения носового дыхания и гнойных выделений из соответствующего носового хода, чувства тяжести и болезненности в области верхней челюсти пораженной стороны. Наличие свищевого хода, сообщающего верхнечелюстную пазуху с полостью рта, усугубляет заболевание. Отягощает картину болезни гнойные выделения из свищевого хода в полость рта, что вызывает отвращение к пище. У большинства больных наблюдается прохождение воздуха из носа в полость рта и обратно через свищевой ход в нос при кашле, чихании, сморкании и пр. Некоторым больным трудно быстро и громко разговаривать, другие жалуются па невозможность «затянуться» при курении и проникновении дыма через свищ в нос. Попадание жидкости или пищи изо рта в нос является самым неприятным ощущением. Особенно оно тягостно при приеме пищи за общим столом. Характерно, что даже точечного размера свищи пропускают жидкость. Чтобы избежать этого больные стараются закрывать отверстие либо ватным тампоном, либо хлебным шариком, либо придавливанием щеки рукой. В результате больные становятся часто раздражительными и необщительными.
При больших размерах дефектов сообщающих верхнечелюстную пазуху с полостью рта, наблюдается изменение звучности произношения (гнусавость). Оно происходит за счет соединения воздушного пространства верхнечелюстной пазухи с носовой и ротовой полостями.
Свищи верхнечелюстной пазухи, если больные не обращаются за лечением, могут существовать длительное время, периодически вызывая обострение хронического гайморита. Описан случай возникновения рака на месте бывшего свища с гнойными выделениями через 20 лет после удаления зуба.
Лечение больных со свищами верхнечелюстной пазухи включает правильное сочетание действий по отношению к пазухе и свищу. При наличии воспаления пазухи попытки закрыть свищ с помощью пластических методов не приводят к положительному результату.
В ряде случаев консервативное лечение острого или хронического воспаления пазухи неполипозного характера (катарального, гнойного) Приводит к ликвидации процесса или его затиханию. Лечение заключается в ежедневном промывании верхнечелюстной пазухи через свищ растворами антисептиков до получения чистых промывных вод с последующим введением в пазуху антибиотиков (линкомицина, цефазолина).
При отсутствии клинических симптомов гайморита, подтвержденных повторной контрастной рентгенографией верхнечелюстных пазух, возможно пластическое закрытие свища без гайморотомии.
Если воспалительный процесс в пазухе не ликвидируется, показанным является операция на верхнечелюстной пазухе с одновременной пластикой свищевого хода в условиях стационара. Операция проводится под потенцированным местным - применяется проводниковая (ин-фраорбитальная, туберальная, палатинальная) и инфильтрацион-иая анестезия или общим обезболиванием.
Имеется большое количество методов, предложенных для закрытия свища верхнечелюстной пазухи. Это свидетелеьствует не только об определенной сложности лечения свищей верхнечелюстной пазухи, но и о недостаточной эффективности имеющихся способов, т. к. рецидивы свищей достигают в среднем 5-6%.
Для закрытия свища верхнечелюстной пазухи возможно использование тканей как со щечной поверхности альвеолярного отростка, так и с небной. Некоторые авторы используют двуслойный метод, когда первый слой образуют за счет опрокидывания лоскутов, выкроенных вокруг свища, второй слой - за счет тканей щечной или небной стороны. Используют и мостовидные лоскуты, когда одно основание (ножка) лоскута образовано тканями с вестибулярной (щечной) стороны, второе - тканями со стороны неба. Для закрытия свища применяется и свободная пересадка слизистой оболочки полости рта в область дефекта. Для этого на слизистой оболочке щеки выкраивается округлой формы лоскут, который на тампоне укладывается на освеженный свищевой ход и удерживается с помощью защитной пластинки.
Наиболее распространенным методом закрытия свищей верхнечелюстной пазухи является применение трапециевидного слизисто-надкостичного щечно-десневого лоскута. Для образования его первый разрез делают по гребню альвеолярного отростка через отверстие свищевого хода, не доходя до десневого края соседних зубов на 2-3 мм, чтобы иметь борта для подшивания боковых отделов лоскута. Если зубы по соседству со свищом отсутствуют, то длина разреза на альвеолярном гребне должна превышать диаметр свища на 1,5-2 см, учитывая, что костный дефект, как правило, значительно больше видимого на глаз свища. Оба конца разреза продлевают на щечную сторону альвеолярного отростка в виде расходящихся между собой разрезов до переходной складки верхнего свода преддверия полости рта.
Если производится одновременно и гайморотомия, то разрез продлевают по переходной складке верхнего свода преддверия полости рта и заканчивают на уровне расположения бокового резца и зуба мудрости. Все ткани рассекают до кости. Образованный слизистой адкостничный щечно-десяевой лоскут имеет трапецевидную форму, основание его обращено в сторону переходной складки верхнего свода преддверия полости рта, свободный конец соответствует свищу.
После отсепаровывания лоскута распатором и отведения его крючками вверх обнажают передне-боковую стенку верхнечелюстной пазухи. С помощью бормашины трепанами и фрезами вскрывают ее впереди скулоальвеолярного гребня, при этом образуют окно диаметром около 1,5-2 см, что вполне достаточно для обозрения пазухи, удаления патологически измененной слизистой оболочки и создания соустья в нижний носовой ход. Последнее также производится трепанами. Пользование бормашиной позволяет мягко, не травматично оперировать на кости, что лучше переносится больными, чем работа долотом.
При вскрытии верхнечелюстной пазухи необходимо оставлять костный мостик между дефектом на альвеолярном отростке и трепанационным отверстием в передней стенке пазухи. Это позволяет сохранять контуры альвеолярного отростка, что имеет положительное значение для последующего протезирования, особенно беззубой верхней челюсти.
При ревизии верхнечелюстной пазухи удаляют лишь патологически измененую слизистую оболочку и полипозные разрастания, а также инородные тела (корни зуба и т, д.). Неизмененную слизистую оболочку пазухи сохраняют. Если не было значительного кровотечения из пазухи, последнюю оставляют свободной, при обильном кровотечении тампонируют полоской иодоформной марли, смоченной в вазелиновом масле. Конец ее предварительно выводится через образованное соустье в нижний носовой ход.
После проведения необходимых вмешательств на верхнечелюстной пазухе приступают непосредственно к закрытию дефекта. Свищевой ход иссекают и обнажается костный дефект лунки отсутствующего зуба, который значительно превышает размеры существующего свища. С небной поверхности десны в области дефекта иссекают эпителиальный покров на протяжении до 3 мм, ткани с надкостницей отделяют от кости, чем создается их подвижность. Свободный край щечно-десневого лоскута также освежают от эпителиального покрова.
Чтобы придать щечно-десневому лоскуту большую мобильность, необходимо у его основания параллельно переходной складке линейным разрезом рассечь надкостницу на всем протяжении до подслизистого слоя. Благодаря этому лоскут удлиняется не менее, чем на 1см и свободно, без натяжения соприкасается с освеженными тканями с небной стороны дефекта. Рассечение надкостницы у основания лоскута гарантирует надежное закрытие дефекта и устраняет возможность уплощения преддверия полости рта и образования натянутой складки из слизистой оболочки, препятствующей ношению верхнего съемного зубного протеза.
Для соединения краев лоскутов в области дефекта лучше применять вертикальный петлеобразный шов по Б. В. Парину, который дает точное прилегание раневых поверхностей друг к другу и препятствует подвертыванию эпителизированных краев лоскута внутрь. Для этого первый вкол иглы делают с небной стороны дефекта во всю толщу мягких тканей отступя от края раны на 1 см, выкол на щечно-десневом лоскуте на таком же расстоянии (1 см) от края. Не снимая иглы с иглодержателя параллельно выколу производится второй вкол иглы на щечно-десневом лоскуте на расстоянии 2-3 мм от края лоскута, но только через эпителиальный покров, выкол иглы производится идентично этому вколу, но с небной стороны. Таким образом, оба конца нити оказываются с небной стороны и их завязывают. Наложение этого шва можно начинать и со стороны щечно-десневого лоскута. Обычно на область дефекта удается наложить до 3 швов. Остальные участки раны ушивают обычными узловатыми швами, В качестве шовного материала используют шелк (рис. 1 а-г).
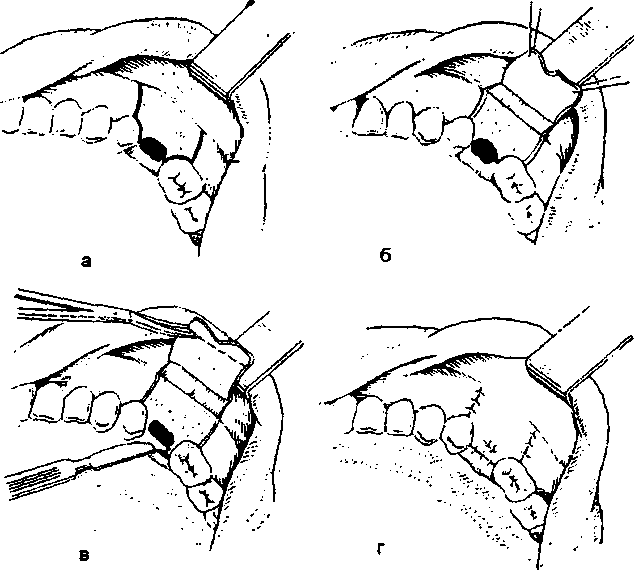
Рис.1. Пластическое закрытие дефекта перфорационного отверстия верхнечелюстного синуса:
Дата добавления: 2015-02-16; просмотров: 21734;
