Лечение. 1. Рассечение гнойника с открытым дренажем во внешнюю среду марлевыми тампонами, резиновой трубкой или вакуумной системой
1. Рассечение гнойника с открытым дренажем во внешнюю среду марлевыми тампонами, резиновой трубкой или вакуумной системой. В последнем случае обязательно ушивание операционной раны.
2. Пункция полости абсцесса с последующей постоянной аспирацией гноя при помощи вакуумной системы типа Редона или другого типа. Обеспечение вакуума способствует слипанию стенок абсцесса и последующему рубцеванию полости.
При небольшом поверхностно расположенном гнойнике можно ограничиться разрезом в условиях поликлиники под местной анестезией. Разрез производят в наиболее доступном месте, полость промывают перекисью водорода, засыпают протеолитическими ферментами и рыхло дренируют тампонами. Вскрытие облегчает пробная пункция. При наличии выраженной общей реакции больных с абсцессом госпитализируют в гнойное хирургическое отделение. Постинъекционные абсцессы ягодичной области лечить только в стационарных условиях.
Флегмона - инфекционный процесс в тканях, вызванный гноеродной микрофлорой (или гнилостной, или анаэробной), распространяющийся по рыхлой клетчатке и не имеющий, в отличие от абсцесса, тенденции к отграничению. В зависимости от ткани говорят о подкожной, субфасциальной и межкишечной флегмоне, которая может, однако, возникнуть и в других областях тела (средостение, забрюшинное пространство, грудная стенка, покровы живота) - всюду, где существует рыхлая соединительная ткань.
У больных выражены явления интоксикации. Температурная реакция чаще бывает постоянного типа с колебаниями. Характерно появление восходящего лимфангита и регионарного лимфаденита. При значительном отеке тканей могут появляться эпидер-мальные пузыри, наполненные геморрагическим содержимым, в отдельных случаях в гнойном очаге имеется газ.
Лимфангит - острое воспаление лимфатических сосудов - не является самостоятельным заболеванием, а лишь сопутствует различным формам острой гнойной хирургической инфекции. Различают поверхностный и глубокий лимфангит. Среди поверхностных форм выделяют сетчатый лимфангит, при котором воспалительный процесс распространяется на самые мелкие сосуды непосредственно вблизи пораженного первичного очага, проявляется сетчатым рисунком пораженных участков кожи.
Стволовой (трункулярный) лимфангит при локализации в поверхностных слоях кожи характеризуется появлением красной, малоболезненной полосы, идущей от места первичного поражения проксимально, по направлению к регионарным лимфатическим сосудам (подколенным, паховым, подмышечным и т. п.). Лимфатические узлы могут быть увеличены и болезненны, но это не является обязательным признаком.
При существовании хронического очага инфекции (трофическая язва голени, экземы и т. п.) сетчатый и трункулярный лимфангит могут рецидировать, приводя к облитерации лимфатических сосудов на большем или меньшем протяжении с постепенным развитием слоновости.
Лечение всегда общее. Направлено на предупреждение распространения инфекции. При этом появление лимфангита следует рассматривать как возможную угрозу возникновения сепсиса, отсюда необходимость массивной антибактериальной терапии, иммобилизации пораженного сегмента конечности. Постельный режим и энергичная санация первичного воспалительного очага являются залогом успешного лечения, которое проводится в хирургическом стационаре.
Лимфаденит - острое воспаление лимфатических узлов - возникает при непосредственном распространении инфекции от очага воспаления по лимфатическим сосудам.. Соответственно выраженности воспалительной реакции различают простой лимфаденит - наиболее легкую форму, исчезающую без следа в течение нескольких дней и гнойный лимфаденит - с возможнымисходом в аденофлегмону, требующую оперативного лечения.
Клиническая картина лимфаденита характеризуется появление ем болезненности в месте расположения подкожных лимфоузлов - на шее, в подмышечной, локтевой, паховой или подколенной областях. Боли усиливаются при движениях и препятствуют нормальной функции близлежащих суставов. При осмотре могут быть отмечены припухлость и полосы лимфангита, однако наличие последних не обязательно. Источником пахового лимфаденита может быть воспаление в области заднего прохода, нижних отделов прямой кишки, мужских половых органов и преддверия влагалища. Необходимы реакция Вассермана и исследование содержимого уретры или влагалища на гонококки. Дифференциальный диагноз проводят с метастическим поражением лимфатических узлов опухолью, поражением их при системных заболеваниях (лимфогранулематоз, лейкоз и т. п.), полиаденитами бактериальной или вирусной природы (мононуклеоз), лимфанденитами вследствие хронических инфекционных заболеваний (туберкулез, сифилис).
Прогноз заболевания благоприятный, однако надо иметь в виду, что появление лимфаденита является признаком распространения инфекционного процесса и таит в себе опасность генерализации инфекции особенно при отсутствии рационального лечения. Лечение должно носить как общий, так и местный характер. Гнойный лимфаденит с исходом в абсцесс или аденофлегмону требует оперативного лечения.
При вскрытии гнойного лимфаденита на шее, в паховой области, в области локтевого сустава необходимо помнить о близости расположения крупных сосудистых стволов.
Мастит - острое воспаление молочных желез - наблюдается обычно в периоды повышения ее активности, а именно: в послеродовом- (у матери), в периоде новорожденности и полового созревания. Так как наиболее полного развития ткань молочной железы достигает во время лактации, то заболевание нередко называют лактационным маститом. Остальные формы встречаются намного реже.
Послеродовый мастит. Причина мастита заключается в распространении микробов через расширенные молочные ходы в ткань молочной железы с последующим сбраживанием молока и нарушением его оттока. Воспалительный отек, в свою очередь, увеличивает препятствия к опорожнению молочных желез. Молочная железа при этом может оказаться замещенной гнойниками различной величины или сплошь пропитанной гнойным экссудатом. Одной из причин мастита являются трещины сосков. В соответствии с динамикой процесса различают острое серозное воспаление й абсцедирующую фазы. Выделяют в качестве самостоятельных флегмонозную и некротическую формы воспаления. Они встречаются реже и требуют обязательного направления больных в стационар.
Небольшие поверхностные ограниченные формы абсцедирующего мастита, допустимо лечить в амбулаторных условиях.
|
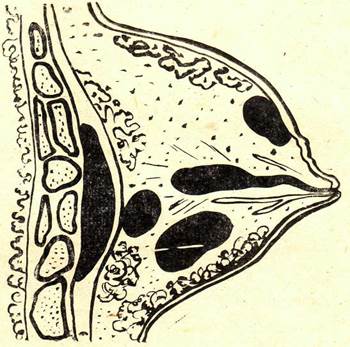
При локализации абсцесса в молочной железе различают маститы: интрамаммарный (собственно поражение паренхимы железы), субареолярный (при расположении воспалительного процесса в области крупных молочных ходов в окружности соска) и ретромаммарный (при возникновении гнойника между тканью молочной железы и передней грудной стенкой) (рис _).
Подобное разделение оправдывается различием в способах операции при соответствующих формах мастита.
Лихорадка от субфебрильной до гиперпиретической постоянного или ремиттирующего типа. Чрезвычайно болезненные и быстро покрывающиеся гнойным налетом трещины соска. Озноб, слабость, головная боль, чувство жара, проливные поты.
Местно-локальная болезненность, изменение контуров молочной железы, резко болезненное выбухание, гиперемия. Напряжение постепенно сменяется размягчением в центральных отделах уплотнения. Появляется флюктуация.
Лабораторные исследования обнаруживают нейтрофильный лейкоцитоз со сдвигом формулы влево, увеличение СОЭ и появление токсической зерностости нейтрофилов. Представленный самому себе процесс заканчивается формированием гнойного свища, тотальным поражением молочной железы или сепсисом.
Лечение острого серозного мастита должно основываться на максимально возможной эвакуации молока и энергичной проти вовоспалительной терапии. Если удается реализовать все основные требования в первые 1-2 дня, то процесс обычно останавливается и абсцедирования не наступает. Схема лечения:
1. Полное опорожнение молочной железы путем сцеживания пуками или лучше специальными молокоотсосами. Ребенка можно кормить сцеженным молоком только после кипячения. Из здоровой молочной железы следует продолжать обычное кормление.
2. Антибиотики, преимущественно антистафилококкового ряда, предпочтение должно быть отдано полусинтетическим пенициллинам, допускающим оральный способ использования препарата.
При тяжелом течений заболевания антибиотики вводить внутримышечно и внутривенно. Для внутривенного применения можетбыть использован фузидиннатрий.
3. Показана ранняя рентгенотерапия для уменьшения или ликвидации воспалительных явлений.
4. При невысокой вирулентности флоры и хорошей сопротивляемости организма в условиях поликлиники антисептическое лечение может быть несколько видоизменено:
а) эритромицин 0,5 г внутрь 4-6 раз в день за 1 ч. до еды, олеандомицина фосфат внутрь по 0,5 г 4-6 раз в день после еды;
б) бисептол (таблетки по 0,48 г) по 2 таблетки 2 раза в сут
ки после еды в течение 10-14 дней, применимо в тех случаях, когда дети находятся на искусственном вскармливании;
в) сульфаниламиды пролонгированного действия, сульфадиметоксин по 1-г в сутки однократно или сульфадипиридазин по 0,5 г в сутки в течение 7 дней.
5. Суточное количество жидкости при тяжелой интоксикации существенно ограничивать не следует (при отсутствии заболеваний сердечно-сосудистой системы).
После затихания острых воспалительных явлений и нормализации температуры переходят на естественное вскармливание с соблюдением обычных гигиенических и профилактических мероприятий. Назначение физиотерапевтических средств не требует комбинировать с рентгенотерапией.
Лечение абсцедирующего мастита.
1. Дренирующие операции. При поверхностных гнойниках - слепые разрезы с тампонадой в течение 1 дня и последующим бестампонным ведением. При глубоких гнойниках - обязательное наложение контрапертур в наиболее низко расположенных участках молочной железы и дренирование резиновыми трубками. Важным является выбор времени для производства вмешательства. Не следует вскрывать слишком рано,
так как мелкие изолированные полости иногда требуют дополнительных операций, неблагоприятно влияющих на общее состояние и нарушающих процесс лактации. Поздняя операция опасна из-за угрозы сепсиса.
2. Молоко сцеживают только молокоотсосом и выливают. Молоко из непораженной железы сцеживают и кипятят. После кипячения этим молоком можно. накормить ребенка.
3. При замедленном размягчении инфильтрата назначают физиотерапевтические процедуры (соллюкс, грелка, компресс, УВЧ) или же небольшие дозы рентгеновского облучения (однократно1 ГР-100 рад.).
При значительных по величине абсцессах сцеживать молоко не следует. Пункционный метод лечения сейчас оставлен. Небольшие разрезы типа «разрез-прокол» могут быть полезными при условии полноценного наблюдения и хорошей эвакуации гноя из полости хорошо отграниченного абсцесса. Вопрос о назначении антибиотиков решается индивидуально: при достаточной дренирующей операции и нормализации температуры прибегать к ним не следует. У больных с замедленными темпами размягчения или разрешения инфильтрата возможно применение гормонотерапии (преднизолон 20-50 мг ежедневно с постепенным снижением дозы) и антибиотики.
Лечение мастита обязательно сочетается с, диетотерапией. Лечение дополняется специфической иммунотерапией с применением антистафилококкового гаммаглобулина, антистафилококковой плазмы, стафилококкового бактериофага и аутовакцииацией.
Амбулаторные формы мастита, требующие оперативного лечения, требуют такой же асептики, как и любая гнойная операция. Разрез проводится в радиальном направлении только через кожу. Далее разделение тканей производится тупо с помощью кровоостанавливающего зажима, что позволяет значительно уменьшить кровотечение. При субареолярных формах мастита разрез может быть проведен по краю околососкового поля (отступя 1см) при непременном щажении проходящих перпендику-. лярно разрезу молочных ходов и крупных сосудов.
Флегмонозные и гангренозные формы мастита являются прямым показанием к госпитализации в хирургическое отделение.
Дифференциальный диагноз: хронические специфические воспалительные процессы (туберкулез, сифилис), киста молочной железы, маститоподобный рак.
Профилактика маститов. Строгие гигиенические мероприятия в акушерских стационарах, уход за соском. Ежедневное обтираниемолочных желез теплой водой с мылом, с последующим растиранием их грубым полотенцем. Массаж сосков.
Дата добавления: 2015-01-26; просмотров: 1658;
