ЛЕЧЕБНО-ДИАГНОСТИЧЕСКИЕ ПРОЦЕДУРЫ 2 страница
Хвойные ванны. Разводят 20—30 мл хвойного экстракта или 10—20 г порошка в ванне на 100 л воды. Продолжительность процедуры — 7—10 минут при температуре воды 36— 37 °C. На курс лечения — 15—20 процедур через день.
Ванны с перманганатом калия широко применяют у детей при заболеваниях кожи и опрелостях. В ванну добавляют 5-процентный раствор калия перманганата до бледно-розовой окраски воды (или 2—3 кристалла на ведро воды). Температура воды — 37—38 °C, продолжительность — 5—10 минут, на курс лечения — 6—10 ванн через день.
Шалфейные ванны назначают при невритах, травмах опорно-двигательного аппарата, хронических аднекситах. Используют жидкий или сгущенный конденсат мускатного шалфея из расчета соответственно 4—5 л или 200 г на 100 л воды. Тщательно размешивают воду в ванне (35—37 °C). Продолжительность процедуры — 12—16 минут, курс лечения — 15—20 ванн.
Из местных ванн обычно используют сидячие ванны с перманганатом калия, горячие ножные горчичные ванны (100—200 г горчицы на ведро воды, температура воды — 39—40 °C, продолжительность до 10—15 минут).
Как эффективное средство закаливания используют, особенно для детей, ножные ванночки контрастной температуры. При этом поочередно опускают ноги на 5— 10 секунд в таз с водой температуры 37,5—38,5 °C и в таз с водой температуры 34—35,5 °C. Каждую неделю снижают постепенно на 1—2 °C температуру более холодной воды, доводя ее до 17—18 °C. Продолжительность пребывания ног в тазах увеличивают до 15—20 секунд.
Душобладает тонизирующими и освежающими свойствами. Теплый душ оказывает успокаивающее действие.
Душ Шарко начинают с веерного душа на расстоянии 3— 3,5 м при давлении воды 3 атм. Затем компактной струей проводят по ногам, пояснице, спине, боковым и передним отделам грудной клетки и рукам. На живот подают веерную струю. Продолжительность — от 1 до 5 минут, температура воды — от 35 °C до 20—15 °C (в конце курса). На курс лечения — 15—25 процедур.
Циркулярный душ проводят с помощью специальной установки кольцевых и вертикальных труб с мелкими отверстиями для водяных струй. Температура воды — 25— 35 °C, давление — 1—1,5 атм. На курс лечения — 15— 20 процедур.
Восходящий душ проводят на специальной установке в виде стула с вырезом в сиденье, куда снизу поступает струя воды, распыляемая сетчатой насадкой. В зависимости от показаний на промежность направляют теплую или холодную воду. Длительность процедуры — 2—5 минут ежедневно, курс лечения — до 20 процедур.
Водные процедуры широко используются для закаливания организма. Начинать закаливание лучше летом или ранней осенью, в теплую погоду.
Влажные обтирания делают полотенцем или специальной варежкой из махровой ткани, смоченной водой. Сначала обтирают руки, ноги, спину, постепенно — все тело. Начальная температура воды — 35—36 °C. Каждые 4—5 дней температуру воды снижают на 1 °C и доводят до 18—20 °C. После обтирания кожу насухо вытирают полотенцем. В дальнейшем переходят к обливаниям. У детей обтирания начинаются с 2-месячного возраста.
Обмывания.Губкой или махровым полотенцем, обильно смоченным водой, обмывают обнаженного больного, сидящего на табуретке, после чего насухо вытирают и растирают кожу сухим полотенцем. Длительность процедуры — 2— 3 минуты, температура воды вначале 30—32 °C, затем ее постепенно снижают до 20 °C Число процедур — до 20.
Обливания.Медленно из кувшина на плечи и верхнюю часть груди больного выливают 2—3 ведра воды. Длительность обливания — до 2 минут, после чего больного вытирают и растирают. Температуру воды для обливания постепенно снижают с 34—35 до 20—22 °C.
Обливания ног — один из методов закаливания, начинают водой температуры 28—30 °C и снижают на 1 °C в неделю, доводя до 12 °C. У детей до 3 лет вода для обливания ног не должна быть ниже 22—24 °C, в дошкольном возрасте — не ниже 15—18 °C.
ГАЗООТВЕДЕНИЕ — проводят толстостенной резиновой трубкой длиной 30—50 см, диаметром 3—5 мм. Один конец трубки закруглен и имеет отверстие. Перед введением трубки ставят клизму с глицерином или ромашкой. Стерилизованную кипячением и смазанную вазелином трубку вводят в задний проход. Больной при этом лежит на левом боку или на спине с согнутыми в коленях и раздвинутыми ногами. Осторожное продвижение трубки осуществляют на 20—30 см. Наружный конец трубки опускают в судно на случай выхождения с газами каловых частиц. Длительность пребывания трубки в кишечнике — не более 2 часов. Процедуру в течение суток можно повторять с интервалами 1—2 часа. После использования трубку моют теплой водой с мылом, протирают и кипятят. У детей раннего возраста газоотводную трубку вводят на 20—30 минут. Повторять введение можно через 3—4 часа.
ГАСТРОСКОПИЯ (эзофагогастродуоденоскопия)— исследование слизистой оболочки пищевода, желудка и двенадцатиперстной кишки с помощью оптического прибора (гастроскопа). После процедуры при хорошем самочувствии больного через 1,5 часа отпускают. Пить и есть нельзя в течение 1,5 часа.
ГЕЛИОТЕРАПИЯ — солнечное облучение с профилактическими и лечебными целями. Этот метод климатотерапии используют при некоторых кожных заболеваниях (пиодермии, псориазе и др.), хронических артритах, миозитах, радикулитах, профилактически на Крайнем Севере. Противопоказания: опухоли, заболевания крови и кровоточивость, активный туберкулез, выраженный атеросклероз и гипертензия, острые стадии различных воспалительных процессов, истощение и др.
При общем солнечном облучении голова должна находиться в тени или под головным убором, глаза закрыты противосолнечными очками. Нельзя спать во время процедуры, а также проводить ее сразу же после еды или натощак. Первые солнечные ванны должны быть короткими (5—10 минут), по мере появления загара их длительность постепенно увеличивают.
Солнечные ванны не рекомендуются детям до 1,5 года. В 2—4 года их начинают с 2 минут и проводят не более 20 минут, а у детей старшего возраста — не более 40 минут.
ГЛАЗА. ОСМОТР.Чтобы осмотреть конъюнктиву нижнего века, оттягивают пальцами вниз кожу нижнего века для того, чтобы открылась нижняя переходная складка. Для осмотра конъюнктивы верхнего века предлагают больному смотреть вниз. Большим и указательным пальцами правой руки захватывают ресничный край века, оттягивают его вниз и кпереди от глазного яблока. У верхнего края хряща фиксируют середину века большим пальцем левой руки и выворачивают на него веко. Исследование век и конъюнктивы следует проводить при хорошем (лучше боковом) освещении.
При исследовании роговицы, передней камеры, зрачка и радужки больного усаживают на стул. Спереди и слева от него помещают яркий источник света (лампа 100 Вт). Лучи света концентрируют на объекте исследования с помощью двояковыпуклой лупы.
Для осмотра слезного мешка оттягивают нижнее веко так, чтобы была видна нижняя слезная точка, и надавливают пальцем другой руки между глазом и спинкой носа. Появление мутно-гнойной жидкости из слезных точек свидетельствует о воспалении слезного мешка. При осмотре беспокойных детей мать садится напротив врача и держит тело и руки ребенка. Голову врач укладывает между своими коленями и фиксирует ее.
ГОРЧИЧНИКИ — применяются в качестве средства, раздражающего кожу, расширяющего кожные кровеносные сосуды. Используют горчичники чаще всего при заболеваниях дыхательных путей, гипертонической болезни, боли в области сердца.
Пригодный к употреблению готовый горчичник не осыпается и издает острый запах горчицы. Срок хранения горчичника — 6—8 месяцев.
Горчичник можно ставить на любой участок здоровой кожи. Перед употреблением смачивают горчичник теплой водой и прикладывают горчицей к коже на 10—15 минут. На горчичник кладут сложенное полотенце. При повышенной чувствительности кожи можно проложить между кожей и горчицей смоченный в воде кусок папиросной или туалетной бумаги. Ставить горчичник на кожу через полотняную ткань или стороной, обратной горчице, целесообразно только у детей раннего возраста. По окончании процедуры кожу обмывают, удаляя остатки горчицы, и вытирают досуха. При длительном соприкосновении горчицы с кожей могут возникнуть ожоги.
При воспалительных заболеваниях органов грудной клетки (при бронхите, трахеите, ларинготрахеите, пневмонии, плеврите) горчичники ставят как на спину, так и на грудь. При стенокардии (загрудинной боли) горчичник накладывают на грудь в области проекции сердца. При головной боли (мигрени или гипертонической болезни) горчичник может быть помещен на затылок. При невралгиях и миозитах горчичник можно поставить на кожу в области проекции «больного» участка.
Горчичники не рекомендуется применять при аллергической реакции на них и накладывать на участок кожи, пораженный гнойничковыми заболеваниями, нейродермитом, мокнущей экземой, псориазом.
ЖГУТ — приспособление для остановки кровотечения из сосудов конечностей, а также создания венозного застоя путем сдавливания вен. Жгуты бывают из толстой резиновой трубки с крючками и цепочкой на концах для закрепления (жгут Эсмарха); из резиновой полоски (ленточный); из полосы материи с застежками и закрутки (матерчатый жгут-закрутка).
Для остановки кровотечения жгут накладывают на конечность в виде спирали от периферии к центру и закрепляют концы узлом или зацепами. Для пережатия вены при внутривенных вливаниях бывает достаточно одного витка спирали. Для того чтобы не защемить кожу, под жгут подкладывают полоску тонкого материала, расправленное нижнее белье или тонкую верхнюю одежду (рукав рубашки, платья и т. п.).
Во избежание омертвления ткани жгут может находиться на конечности не более 2 часов. Затем его снимают, несколько минут пережимают пальцем место кровотечения и при необходимости вновь накладывают жгут на новое место.
ЗАКАПЫВАНИЕ КАПЕЛЬ В ГЛАЗА.Глазные капли закапывают при помощи пипетки. Для каждого больного используют отдельную стерильную пипетку. Стерилизуют пипетки кипячением (40 минут). Одной рукой с помощью влажного ватного тампона оттягивают вниз нижнее веко, а второй закапывают 1—2 капли раствора комнатной температуры в нижний свод конъюнктивы.
ЗАКАПЫВАНИЕ КАПЕЛЬ В НОС.Предварительно нос очищают. В пипетку набирают несколько капель препарата. Больной должен лечь на кушетку набок, при этом голова должна находиться на одном уровне с телом. Закапывают капли в одну половину носа. После этого больному нужно спокойно полежать минуту-другую, затем повернуться на другой бок, чтобы закапать следующую порцию капель в другую ноздрю. Если недостаточно смочена отекшая слизистая оболочка носа, не получится желаемого эффекта. Если во рту ощущается вкус лекарства, то закапано слишком много лекарства или слишком сильная струя его прошла мимо слизистой носа в носоглотку.
Проводить процедуру следует 3—4 раза в день по необходимости, но не более 3 дней подряд.
Если лекарство не имеет специальной дозировки (1— 2 капли), то закапывают детям по 2—3 капли в каждую ноздрю, взрослым — 4—5 капель.
ЗАКАПЫВАНИЕ КАПЕЛЬ В УХО.При гноетечении предварительно очищают наружный слуховой проход от гноя. Капли подогревают до температуры тела, так как холодные капли могут вызвать головокружение или рвоту. Больного укладывают на бок, противоположный стороне закапывания. Ушную раковину оттягивают у взрослых кзади и кверху, у детей — книзу для выпрямления наружного слухового прохода. Закапывают взрослым 6—8, детям — 5—6 капель, пальцем несколько раз нажимают на козелок для улучшения проникновения капель к барабанной перепонке.
После закапывания больному еще 10—15 минут рекомендуют лежать в прежнем положении.
ИНГАЛЯЦИЯ — лечение вдыханием лекарственных средств. Для ингаляции мелкораспыленных веществ (аэрозолей) существуют специальные аппараты, действующие по принципу пульверизатора, карманные ингаляторы в виде пластмассового или стеклянного резервуара для лекарства и распылителя. Выпускаются также лекарства в готовой аэрозольной упаковке. Для ингаляции веществ в парообразном состоянии служит специальный паровой ингалятор. В быту удобно пользоваться ингаляцией над паром из чайника, на носик которого надевают толстую резиновую трубку или трубку из свернутой плотной глянцевой бумаги.
В парообразующую жидкость (чаще — обычную воду) добавляют натрия гидрокарбонат, растительные масла, ментол (таблетки валидола), образуя таким образом щелочную, масляную, ментоловую ингаляции. К ингаляциям относится также вдыхание газов (кислорода, закиси азота, эфира и др.).
ИНОРОДНЫЕ ТЕЛА КОНЪЮНКТИВЫ И РОГОВИЦЫ. Если при осмотре глаза на конъюнктиве обнаружено инородное тело, его удаляют влажным стерильным ватным тампоном, после чего закапывают в глаз 30-процентный раствор сульфацил-натрия (альбуцида). Для удаления инородного тела на поверхности роговицы производят вначале анестезию 0,5-процентным раствором дикаина. Большим и указательным пальцами одной руки раздвигают веки и удаляют инородное тело влажной стерильной ваткой, туго намотанной на стеклянную или деревянную палочку.
Инородные тела роговицы, расположенные в ее средних и глубоких слоях, удаляет только врач.
ИНЪЕКЦИИ — введение лекарственных средств парентерально (внутривенно, внутримышечно, подкожно, внутрикожно) (рис. 6).Для инъекции требуются иглы и шприцы. Муфта иглы должна плотно прилегать к наконечнику шприца. Выпускают иглы различной длины (2—10 см) и ширины просвета (0,3—1,5 мм). Шприцы могут быть полностью стеклянные (Люэра) или комбинированные (с металлическими крышкой, наконечником, штоком, поршнем, слойным резино-металлическим поршнем, стеклянным цилиндром). Вместимость шприцев — от 1 до 20 мл (существуют шприцы специального назначения вместимостью до 300—400 мл). Деления на стеклянном цилиндре позволяют дозировать до 0,1 мл раствора, а в некоторых специальных шприцах — до 0,02—0,03 мл. В настоящее время выпускаются шприцы из пластмассы, которые легко моются и хорошо стерилизуются, а также пластмассовые шприцы разового пользования и разовые шприцы-тюбики. Для подготовки шприца-тюбика надвигают колпачок, закрывающий иглу, на корпус шприца, прокалывая мандреном мембрану, закрывающую канал иглы. Вращая колпачок, снимают его с иглы вместе с мандреном. Поднимают иглу вверх, нажимая на тюбик, выпускают из иглы воздух.
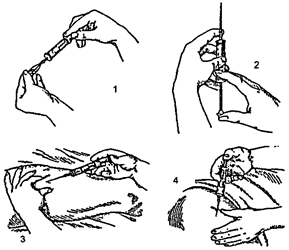
Рис. 6. Подготовка к впрыскиванию и впрыскивание: 1 — набирание в шприц лекарственного вещества из ампулы; 2 — выпускание воздуха и излишка лекарственного вещества; 3 — подкожное впрыскивание (в бедро); 4 — внутримышечное впрыскивание (в ягодицу)
Стерилизуют иглы и шприцы в стерилизаторах. До кипячения их промывают холодной, а затем теплой проточной водой, погружают на 20 минут в раствор стирального порошка, снова промывают 5 минут под струей холодной воды. Шприцы разбирают (поршень вынимают из цилиндра), снимают иглы. Обертывают шприцы марлей и укладывают на сетку стерилизатора, накрытую несколькими слоями марли. Вместе со шприцами и иглами кипятят 2 пинцета и крючки для вынимания сетки. Заливают стерилизатор дистиллированной водой или добавляют в обычную воду щепотку гидрокарбоната для предупреждения образования накипи. Кипячение производят 40 минут, после чего крючками вынимают сетку и ставят ее на стерилизатор для остывания шприцев и игл.
Перед проведением инъекции тщательно вымытыми руками собирают остывший шприц, соблюдая все правила стерильности. Отдельной иглой с широким просветом набирают лекарство из ампулы или флакона. При этом крышка флакона и место разлома ампулы должны быть предварительно обработаны спиртом. Набрав лекарство, меняют иглу, выдавливают из шприца и иглы воздух. Кожу больного в месте предполагаемого прокола обрабатывают спиртом.
Внутрикожные инъекции производятся короткой иглой (2—3 см) с малым просветом. Обычно для внутрикожного введения используют ладонную поверхность предплечья (иногда и другие участки тела). Иглу вкалывают в кожу срезом вверх на незначительную глубину и продвигают параллельно поверхности кожи на 3—4 мм, выпуская по 1—2 капли жидкости. На коже при этом появляется бугорок, а при дальнейшем продвижении иглы и введении капель раствора — «лимонная корочка».
Подкожные инъекции производят в наружную поверхность плеча, подлопаточную зону, боковую поверхность брюшной стенки, передненаружную поверхность бедра. Кожу протирают спиртом, захватывают в складку, берут шприц другой рукой и, придерживая пальцами шток поршня и иглу, производят прокол в основание кожной складки. Убедившись, что игла прошла сквозь кожу, вводят лекарственный раствор, затем быстро извлекают иглу и на короткое время прижимают место прокола ватой, смоченной спиртом. Техника подкожных вливаний растворов в больших объемах — см. Вливания.
Внутримышечные инъекции делают в мышцы ягодицы, живота и бедер. Используют шприцы необходимой емкости и иглы длиной 6—10 см с просветом 0,8—1,5 мм. Подготовка шприца, рук, лекарственных упаковок и кожи больного проводится по общим правилам. При проведении внутримышечной инъекции в ягодицы больной лежит или стоит. При внутримышечной инъекции в бедро шприц держат, как писчее перо. При инъекции в ягодицу удобно держать шприц правой рукой так, чтобы указательный палец придерживал шток поршня, безымянный палец — иглу, остальные — цилиндр. Укол производят в верхненаружный квадрант ягодицы на глубину 5—8 см, оставляя не менее 1 см между кожей и муфтой иглы. Потянув на себя поршень, убеждаются, что игла не попала в кровеносный сосуд, после чего вытесняют поршнем из шприца лекарственное вещество. Быстро удаляют иглу из мышцы и прижимают место инъекции ватой со спиртом.
ИССЛЕДОВАНИЕ ЖЕЛУДОЧНОГО СОКА И ДУОДЕНАЛЬНОЕ ЗОНДИРОВАНИЕ.Желудочный сок — продукт деятельности желудочных желез и слизистой оболочки желудка.
Исследование желудочного сокапозволяет выявлять заболевания желудка и проводить контроль за состоянием его выделительной функции в процессе лечения.
При гастрите и других заболеваниях желудка в желудочном соке в значительных количествах обнаруживается слизь. Гнилостный запах появляется при гниении пищевых белков и при распаде раковой опухоли. Примесь желчи окрашивает сок в желтый или зеленый цвет. Наличие крови изменяет окраску от красной до коричневой.
Химическое исследование содержимого желудка позволяет судить о кислотообразующей и ферментной функциях. Клетки желез желудка подразделяются на главные, обкладочные и добавочные. Каждая группа клеток вырабатывает определенные составные части сока. Главные клетки вырабатывают ферменты, с помощью которых расщепляются пищевые вещества: пепсин, расщепляющий белки, липазы, расщепляющие жир, и др.
Обкладочные клетки вырабатывают соляную кислоту, которая создает кислую среду в полости желудка. Концентрация соляной кислоты в желудочном соке равна 0,4—0,5 %. Ей принадлежит особая и чрезвычайно важная роль в пищеварении: она размягчает некоторые вещества пищевого комка, активизирует ферменты, убивает микроорганизмы, усиливает выработку ферментов поджелудочной железы, способствует образованию пищеварительных гормонов. Содержание соляной кислоты в желудочном соке определяется понятием «кислотность». Кислотность не всегда одинакова, она зависит от скорости выделения сока и от нейтрализующего действия желудочной слизи, изменяется также при заболеваниях органов пищеварительной системы. Увеличение кислотности содержимого желудка наблюдается при язвенной болезни, особенно при язве двенадцатиперстной кишки. Уменьшение кислотности отмечается при острых воспалительных заболеваниях печени и желчного пузыря, анемиях, при хронических гастритах и раке желудка, а также при нарушениях питания.
Слизь, которая нейтрализует соляную кислоту, снижая кислотность желудочного сока и защищая слизистую оболочку от раздражения, выделяется добавочными клетками. Помимо ферментов, слизи и соляной кислоты, желудочное содержимое состоит из ряда органических и неорганических веществ, а также особого вещества — фактора Касла, обеспечивающего всасывание витамина B12. Этот витамин необходим для нормального созревания красных кровяных телец в костном мозге.
У здорового человека в желудочном соке отсутствуют патологические примеси и остатки съеденной накануне пищи. При нарушении функции желудка микроскопическое исследование может обнаружить эти остатки.
Если в желудочном соке обнаруживается слизь с лейкоцитами, это может указывать на органическое поражение слизистой оболочки желудка — гастрит, язвенная болезнь, полипоз, рак. При опухоли желудка клетки ее могут быть обнаружены в желудочном содержимом. Поэтому исследование желудочного сока следует считать важным диагностическим методом.
Для получения желудочного сока делают зондирование. С вечера накануне больной не должен принимать пищу, пить, курить. Чистый желудочный сок состоит из соляной кислоты, ферментов, минеральных веществ, воды, слизи и представляет собой бесцветную жидкость без запаха со взвешенными комочками слизи. Желудочный сок имеет кислую реакцию, суточное количество его — примерно 2 л. Количество желудочного содержимого измеряется в порциях, полученных натощак и после пробного завтрака — пищевого раздражителя.
Желудочный сок для исследования получают с помощью тонкого зонда или беззондовыми методами. Тонкий желудочный зонд представляет собой резиновую трубку длиной 1—1,5 м и диаметром 3—5 мм. Один конец трубки закругленный слепой, другой — открытый. На слепом конце имеются сбоку два отверстия. На расстоянии 40—45 см от слепого конца нанесена метка. Тонкий зонд, в отличие от толстого, может длительно оставаться в желудке, что даст возможность исследовать желудочную секрецию в динамике.
Для исследования желудочного содержимого готовят один из пробных завтраков: 1) завтрак по Зимницкому (2 порции по 200 мл теплого бульона из бульонного кубика или 1 кг тощего мяса, сваренного в 2 л воды); 2) 7-процентный капустный отвар: 20 г сухой капусты кипятят в 500 мл воды до объема 300 мл, охлаждают до 32—33 °C и процеживают. Кроме этого, существуют методы стимуляции секреторной функции желудка с помощью введения подкожно инсулина, гистамина и других препаратов.
Для взятия желудочного сока, помимо чистого, промытого зонда необходимо иметь шприц вместимостью 20 мл, 3 стакана и штатив с 8—10 чистыми пробирками. Исследование проводят утром натощак. Съемные зубные протезы вынимают. Больной сидит на стуле. Слепой конец зонда смачивают водой и вводят глубоко в зев за корень языка. Далее больной заглатывает его до метки, которая должна быть у передних зубов. При позывах на рвоту предлагают больному сделать несколько глубоких вдохов носом. Можно вводить зонд через нижний носовой ход. После того как больной проглотил зонд, к наружному концу последнего подсоединяют шприц и отсасывают содержимое желудка в стакан. В норме натощак желудок пуст или содержит до 50 мл жидкости. После опорожнения желудка вводят пробный завтрак (с помощью шприца или больной выпивает его самостоятельно).
Затем на протяжении 2 часов каждые 15 минут извлекают шприцем через зонд желудочное содержимое и наполняют им сначала стаканы, затем пробирки. Иногда первое извлечение производят через 10 минут после завтрака (10 мл). В первом стакане оказывается содержимое желудка натощак, во втором и третьем — смесь желудочного сока с пробным завтраком, в пробирках — чистый желудочный сок. Через 2 часа зонд осторожно извлекают, одновременно протирая его полотенцем. Больной прополаскивает рот. Пробирки устанавливают в штативе по порядку, наклеивают на них этикетки с указанием номера порции и отправляют в лабораторию.
При беззондовых методах исследования (по Сали, по Масевичу, с ионообменными смолами — ацидотестом, гастротестом и др.) взятия желудочного сока не требуется. Из-за сложностей взятия желудочного сока с помощью зонда у детей предпочитают беззондовые методы исследования.
Зондирование дуоденальноепроводят при заболеваниях печени и желчевыводящих путей с диагностическими и лечебными целями. В основе метода лежит рефлекторная и гормональная стимуляция желчевыведения при введении в двенадцатиперстную кишку и парентерально различных раздражителей. При этом происходят сокращение желчного пузыря, расслабление сфинктера общего желчного протока и переход желчи из желчевыводящих путей в двенадцатиперстную кишку. Большинство раздражителей вводят внутрь: 30—50 мл теплого 25-процентного раствора магния сульфата, 20 мл оливкового масла, 10-процентный раствор натрия хлорида, 40-процентный раствор глюкозы и др. Парентерально можно вводить 2 мл питуитрина, 0,5—1 мг гистамина внутримышечно, атропин и др.
Дуоденальный зонд, которым проводят зондирование, представляет собой резиновую трубку диаметром 3—5 мм и длиной 1,5 м. На его конце, вводимом в желудок, укреплена полая металлическая олива размером 2 x 0,5 см, имеющая ряд отверстий. Зонд имеет три метки: на расстоянии 40—45 см, 70 см и 80 см от оливы. Последняя метка ориентировочно соответствует расстоянию от передних зубов до большого сосочка двенадцатиперстной кишки (фатерова соска). Перед применением дуоденальный зонд кипятят и охлаждают в кипяченой воде.
Помимо зонда, к процедуре дуоденального зондирования готовят зажим для зонда, штатив с пробирками, шприц вместимостью 20 мл, стерильные пробирки для посева, лоток, медикаменты (питуитрин, атропин, 25-процентный раствор магния сульфата), оливковое масло или другие раздражители секреции, 200 мл 2-процентного раствора гидрокарбоната натрия.
В качестве подготовки к исследованию больному накануне назначают внутрь 8 капель 0,1-процентного раствора атропина или вводят атропин подкожно, а также дают выпить немного теплой воды с растворенными в ней 30 г ксилита. Ужин — легкий; газообразующие продукты (черный хлеб, молоко, картофель) исключаются.
Проводят исследование натощак. На зонде отмечают расстояние, равное расстоянию от пупка до передних зубов больного, который находится в положении стоя. После этого усаживают пациента, дают ему в руки лоток с зондом. Глубоко за корень языка больного кладут оливу, предлагая ему делать глотательные движения и глубоко дышать (предварительно оливу можно смазать глицерином). В дальнейшем больной медленно глотает зонд, а при появлении рвотных движений зажимает его губами и делает несколько глубоких вдохов. Когда зонд дойдет до первой метки, олива предположительно находится в желудке. Больного укладывают без подушки на кушетку на правый бок, под который подкладывают (на уровне нижних ребер и правого подреберья) валик из свернутого одеяла или подушки. Сверху валика кладут горячую грелку, завернутую в полотенце. Больной продолжает медленно заглатывать зонд. При этом шприцем отсасывают содержимое желудка, что особенно важно при высокой кислотности желудочного сока, обуславливающей спазм привратника и невозможность продвижения оливы в двенадцатиперстную кишку.
Попадание зонда в двенадцатиперстную кишку происходит во время периодического открытия привратника (чаще всего этот период равен 1—2 часам). При задержке открытия привратника можно ввести больному подкожно 1 мл 0,1-процентного раствора атропина, 2 мл 2-процентного раствора папаверина или же дать выпить 100—200 мл 2-процентного раствора натрия гидрокарбоната (соды), после чего на 10—15 минут закрыть зонд зажимом.
Пока олива в желудке, из зонда отсасывают мутноватый кислый желудочный сок (красная лакмусовая бумажка синеет). Если зонд свернулся в желудке, его слегка вытягивают вверх (до первой метки) и снова медленно заглатывают. Для определения места нахождения оливы используют рентгеноскопию. Можно также ввести в зонд шприцем воздух; если больной ощущает клокочущий звук, значит, олива в желудке, если звука нет — в двенадцатиперстной кишке. Примесь желтовато-зеленоватой желчи может быть и при извлечении желудочного содержимого (забрасывание в желудок кишечного сока). Если олива попала в кишку, то начинает выделяться золотисто-желтая прозрачная жидкость, называемая порцией A (смесь кишечного сока, секрета поджелудочной железы и желчи). Жидкость свободно вытекает из наружного конца зонда, опущенного в пробирку, или ее отсасывают шприцем. Для анализа отбирают пробирку с самым прозрачным содержимым.
Через зонд вводят один из раздражителей (чаще 40— 50 мл теплого 25-процентного раствора магния сульфата). Зонд закрывают зажимом (или завязывают узлом) на 5— 10 минут, затем открывают, опускают наружный конец в пробирку и собирают концентрированную темно-оливковую пузырную желчь (вторая порция — B). Если этого не происходит, можно через 15—20 минут повторить введение магния сульфата. После полного опорожнения желчного пузыря в пробирки начинает поступать золотисто-желтая (светлее порции A) прозрачная без примесей порция C — смесь желчи из внутрипеченочных желчных путей и соков двенадцатиперстной кишки. После получения этой порции зонд извлекают.
Часть желчи для бактериологического исследования из каждой порции собирают в стерильные пробирки. До и после наполнения пробирок желчью их края проводят над пламенем горелки и соблюдают все другие правила стерильности.
Полученные порции дуоденального содержимого доставляют в лабораторию как можно быстрее, так как протеолитический фермент поджелудочной железы разрушает лейкоциты. В охлажденном содержимом двенадцатиперстной кишки трудно обнаружить лямблии, поскольку они перестают двигаться. Для предупреждения охлаждения пробирки помещают в стакан с горячей водой (39— 40 °C). Получение желчи указывает на проходимость желчных путей, а порции B — на сохранность концентрационной и сократительной функций желчного пузыря.
Дата добавления: 2015-01-26; просмотров: 1414;
