ПОРАЖЕНИЕ КОРОНАРНЫХ АРТЕРИЙ
У больных диабетом атероматозные поражения коронарных артерий встречаются чаще и в более молодом возрасте по сравнению с общей популяцией [173]. Проспективные популяционные исследования обнаружили превышение показателей летальности, связанной с «внезапной смертью» и инфарктом миокарда [174]. Повышенный риск развития инфаркта миокарда особенно характерен для больных диабетом молодых женщин (в возрасте до 40 лет), которые утрачивают «защиту» от коронарных поражений, присущую индивидуумам женского пола в норме. Риск смертельного исхода в связи с инфарктом миокарда у больных диабетом также выше, чем у лиц, не страдающих диабетом. Предполагается, что в момент инфаркта загрудинные боли у больных диабетом менее часты и менее интенсивны, чем у лиц, не страдающих этим заболеванием. Однако объективные данные, которые могли бы подтвердить большую распространенность среди больных диабетом «немых» инфарктов миокарда, отсутствуют.
Факторы, обусловливающие ускорение развития атеросклероза у больных диабетом, выяснены не полностью. У них чаще встречается гиперхолестеринемия и гипертриглицеридемия [134, 135]. Механизм, с помощью которого недостаточность инсулина приводит к повышению уровня холестерина и триглицеридов в плазме, рассматривался выше (см. раздел «Патофизиология»). Однако прогностическое значение гиперлипидемии в отношении поражений коронарных артерий варьирует [174]. Современные теории в отношении патогенеза атеросклероза придают большое значение слипанию и агрегации тромбоцитов на участках повреждения эндотелия. У больных диабетом наблюдались нарушения функций тромбоцитов (повышение адгезивности и чувствительности к агрегирующим агентам), что может играть роль в ускорении атерогенеза [175]. Независимо от конкретного механизма поражения коронарных сосудов существенное увеличение риска их развития определяет целесообразность ограничения содержания холестерина в диете больных диабетом.
ПОРАЖЕНИЕ ПЕРИФЕРИЧЕСКИХ СОСУДОВ: «ДИАБЕТИЧЕСКАЯ СТОПА»
Вторым после коронарных артерий основным местом клинического проявления артериосклероза у больных диабетом являются сосуды нижних конечностей. Сосудистые нарушения в голени и/или стопе обусловливают главным образом следующие синдромы: перемежающаяся хромота, изъязвление стоп и гангрена. Последняя у больных диабетом встречается в 50 раз чаще, чем у лиц, не страдающих диабетом. Поражение периферических сосудов может приводить к появлению перемежающейся хромоты, а в более тяжелых случаях — болей в покое и некрозов. У больных диабетом чаще облитерируют более мелкие (большеберцовые и коленные) артерии, чем у лиц, не страдающих этим заболеванием (у которых патологический процесс чаще затрагивает подвздошные и бедренные артерии), причем пораженные сегменты сосудов часто имеют и большую протяженность, что создает трудности для реконструктивных операций [176].
Изъязвление стоп развивается вследствие ишемии, периферической полинейропатии или чаще сочетания обеих причин. Язвы могут обусловливать развитие гангрены и/или инфекции. В инфицированных некротических массах при рентгеноскопии могут обнаруживаться признаки газа. Они не обязательно указывают на присутствие клостридий и могут определяться присутствием Е. coli, анаэробного стрептококка или бактероидной инфекции. Лечение септического некроза сводится к соблюдению постельного режима и введению массивных доз антибиотиков широкого спектра действия. При неэффективности этих мер может развиться приводящая к смерти генерализованная септицемия, что определяет необходимость ампутации конечности. Основной принцип, которым следует руководствоваться при ампутации, заключается в максимально возможном сохранении конечности с обеспечением заживления культи.
Гангренозные поражения и язвы в основном развиваются вследствие случайных и остающихся незамеченными (из-за нейропатии) травм. В связи с этим строжайший уход за ногами и максимальное оберегание их от травм являются важнейшей стороной повседневного поведения больного диабетом. Принципы ухода за ногами, которые должны соблюдаться больными диабетом, заключаются в следующем: 1) ежедневно осматривать стопы на предмет выявления изъязвлений, изменения цвета и появлений трещин на мозолях; 2) отказаться от ношения неподходящей обуви, которая может оказывать давление или вызывать потертости; 3) никогда не ходить босиком; 4) ежедневно пользоваться кожными кремами для профилактики появления или уменьшения уже появившихся мозолей; 5) аккуратно стричь ногти на ногах (исключить возможность врастания ногтей) и при необходимости (например, при нарушенном зрении) прибегать к услугам специалистов по педикюру. Главный принцип, которому должен следовать врач, сводится к обязательному обследованию ног больного при каждом посещении его.
КОЖА
Кожные изменения у больных диабетом могут быть связаны с поражением крупных или мелких сосудов, метаболическими нарушениями (например, гипертриглицеридемией) и инфекцией [177].
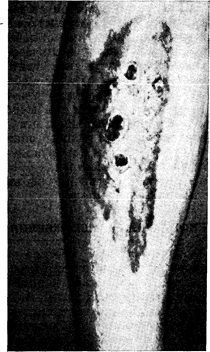
Рис.10—43. Диабетический липоидный некробиоз. Повреждение проявляется бляшкоподобными пятнами в претибиальной области с блестящей атрофичной поверхностью, центром красно-коричневого цвета, постепенно приобретающим желтый цвет, телеангиэктазией сосудов и участками изъязвлений, покрытыми коркой (предоставлено I. Braverman).
Нечастым, но очень характерным повреждением является диабетический липоидный некробиоз, проявляющийся четко очерченными бляшками с эритематозными краями и красно-коричневым блестящим центром, желтеющим по мере отложения липидов (в том числе каротина) (рис. 10—43). В центральной части повреждения нередко наблюдаются покрытые корочкой изъязвления и расширенные кровеносные сосуды. Размеры бляшек варьируют от 0,5 до 15 см; они часто выглядят плоскими эритематозными медленно расширяющимися пятнами. Более чем в 90% случаев эти повреждения локализуются на голени (в претибиальной области). У женщин они встречаются в 3 раза чаще, чем у мужчин. Гистопатологические изменения, сопровождающие диабетический липоидный некробиоз, характеризуются микроангиопатией, наблюдающейся и в других тканях. При этом отмечается вторичный некроз коллагена. У некоторых больных кожные изменения опережают клинические проявления диабета, причем в редких случаях не удается выявить даже нарушения глюкозотолерантности.
Диабетическая дермопатия проявляется крупными, атрофичными, гиперпигментированными шелушащимися пятнами, которые начинаются с появления красно-коричневых папул. Эти повреждения почти всегда локализуются в претибиальной области. Неизвестно, являются ли они следствием микроангиопатии.
У больных диабетом с выраженной гипертриглицеридемией могут встречаться ксантоматозные высыпания. Эти повреждения неотличимы от наблюдаемых при семейных или первичных гипертриглицеридемических состояниях и проявляются красно-желтыми папулами с эритематозным основанием, локализующимися главным образом в области локтевых суставов, на ягодицах и задних поверхностях бедер. У больных диабетом при этом нарушения обмена веществ обычно почти не компенсированы (выраженная гипергликемия и исхудание), а дополнительным проявлением имеющейся у них гипертриглицеридемии служит липемия сосудов сетчатки. Повышение уровня холестерина в плазме при нормальной концентрации триглицеридов (т. е. увеличение содержания липопротеинов очень низкой плотности) не вызывает ксантоматозных высыпаний.
Дата добавления: 2015-01-19; просмотров: 1152;
