Пароксизмальная тахикардия
Пароксизмальная суправентрикулярная тахикардия– внезапно начинающийся приступ сердцебиения, импульсы для которого исходят из наджелудочковых отделов (предсердий или атриовентрикулярного соединения).
Различают следующие формы суправентрикулярной тахикардии:
- синусно-предсердная,
- предсердная,
- предсердно-желудочковая.
Синусно-предсердная пароксизмальная тахикардия характеризуется приступообразным учащением ритма с ЧСС от 80 до 200 уд./мин с внезапным началом и прекращением пароксизма.
В основе данной патологии лежит механизм ре-ентри в области синусового узла. Ре-ентри (макро- и микро) – циркуляция возбуждения по замкнутому контуру за счёт повторного входа одного и того же импульса.

Рис. 7. Механизм ре-ентри
ЭКГ-признаки:
- частота сердечных сокращений 80-200 уд./мин,
- наличие зубца P (положительного или отрицательного) перед комплексом QRS, который практически не отличается от синусового Р,
- комплекс QRS не деформирован,
- возможно удлинение интервала PQ, зубец Р приближён к концу зубца Т.
Предсердная пароксизмальная тахикардияхарактеризуется приступообразным учащением ритма с ЧСС от 160 до 250 уд./мин с внезапным началом и прекращением пароксизма. Наблюдается у больных с сердечной недостаточностью, при инфаркте миокарда, ИБС, пороках сердца, кардиосклерозе. Провоцирует ее гипоксия, гипокалиемия, ацидоз или алкалоз, передозоровка дигиталиса, эуфиллин и т.д.
ЭКГ- признаки:
- правильный ритм с ЧСС 160-250 уд./мин,
- зубцы Р по конфигурации отличаются от синусовых,
- перед началом тахикардии отмечается постепенное увеличение частоты ритма и отсутствие удлинения интервала Р-Q в момент возникновения тахикардии,
- неодинаковая продолжительность межэктопических интервалов Р-Р,
- возможно появление низковольтного зубца Р, который может сливаться с зубцом Т.
Предсердно-желудочковая пароксизмальная тахикардия (из атриовентрикулярного узла). В основе ее возникновения лежит механизм ре-ентри в предсердно-желудочковом узле. Непременным условием ее формирования является замедление проведения в АВ-узле. Обычно тахикардия начинается после наджелудочковой экстрасистолы.

Рис. 8. Пароксизмальная предсердная тахикардия
ЭКГ- признаки:
- правильный ритм с ЧСС 140-220 уд./мин,
- перед желудочковым комплексом не выявляется зубец Р, так как он формируется одновременно с желудочковым комплексом,
- редко выявляется отрицательный зубец Р, накладывающийся на сегмент SТ,
- чаще нормальный желудочковый комплекс, иногда он может быть уширен,
- перед началом пароксизма характерно удлинение интервала Р-Q в одном или нескольких комплексах, непосредственно предшествующих возникновению пароксизма.
Пароксизмальная желудочковая тахикардия - 3 и более импульсов подряд желудочкового происхождения с ЧСС более 100 уд./мин. Возникает при различных заболеваниях миокарда, интоксикациях, травматических повреждениях миокарда.
В патогенезе желудочковой тахикардии лежит усиление автоматизма гетеротопного очага возбуждения в желудочках и механизм ре-ентри.
Клинически желудочковая тахикардия проявляется остро возникшей слабостью, одышкой, болью, чувством тяжести в груди. Появляются признаки ишемии мозга: головокружение, нарушение зрения, афазия, обморочные состояния и синдром Морганьи-Адамса-Стокса.
Приступы желудочковой тахикардии чаще, чем приступы наджелудочковой тахикардии, проявляются сердечной недостаточностью и кардиогенным шоком.
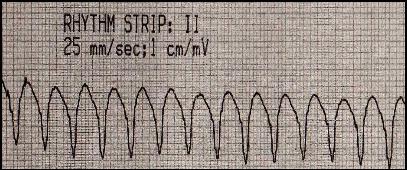
Рис. 9. Желудочковая пароксизмальная тахикардия
ЭКГ- признаки:
- частота сердечных сокращений 140-220 уд. в мин,
- стабильно укороченное расстояние R-R
- ширина желудочкового комплекса более 0,14 с (напоминает блокаду ножки пучка Гиса),
- отклонение электрической оси сердца до -1500,
- значительно уширенные желудочковые комплексы преимущественно положительные или преимущественно отрицательные во всех грудных отведениях,
- преобладание зубца S в отведении V6,
- QS – форма желудочкового комплекса в отведении V6 и в I стандартном отведении,
- наличие предсердно-желудочковой диссоциации (зубцы Р регистрируются вне зависимости от желудочкового комплекса),
- одинаковая форма желудочковых комплексов во время приступа с зарегистрированными вне приступа желудочковыми экстрасистолами,
- наличие «сливных» сокращений (QRS имеет промежуточный вид между синусовыми сокращениями и деформированными эктопическими комплексами).
Мерцание предсердий (фибрилляция предсердий, мерцательная аритмия)– частое (350-600 уд. в мин) и хаотичное асинхронное сокращение отдельных групп мышечных волокон предсердий.
Причинами мерцательной аритмии являются ИБС, пороки сердца, тиреотоксикоз, органические поражения миокарда, кардиомиопатия, миокардит, легочное сердце, интоксикация, перикардит и т.д.
В основе возникновения мерцательной аритмии лежит повышение автоматизма миокарда и механизм ре-ентри.
Мерцание предсердий может быть в пароксизмальной и постоянной форме. Часто мерцательная аритмия вначале имеет пароксизмальную форму, а затем переходит в постоянную форму.
В зависимости от средней частоты сердечных сокращений выделяют:
- нормосистолическую форму (ЧСС в пределах нормы),
- тахисистолическую форму (ЧСС более 100 уд./мин),
- брадисистолическую форму (ЧСС менее 60 уд./мин).
Клинические жалобы на сердцебиение, тяжесть в груди, потерю сознания, одышку, усталость, отеки стоп и голеней, сердцебиение. Симптомы острой сердечной недостаточности регистрируются у больных с очень частым ритмов желудочков (более 180 уд./мин) при затянувшихся приступах на фоне органических заболеваний сердца.
Выявляется неправильный и разного наполнения пульс, его дефицит по сравнению с ЧСС, аритмичность, неодинаковая сила сердечных сокращений.
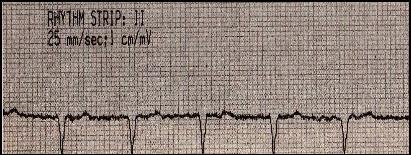
Рис. 10. Мерцательная аритмия
ЭКГ- признаки:
- отсутствие зубца Р,
- нерегулярные беспорядочные колебания (волны f) разной формы, амплитуды и длительности с частотой более 350 в минуту,
- аритмичные сокращения желудочков (разные R-R),
- при тахикардии вследствие ишемии миокарда снижение сегмента SТ, образование отрицательных зубцов Т.
Мерцание (фибрилляция) желудочков– асинхронная, гемодинамически неэффективная, нерегулярная деятельность многочисленных участков миокарда желудочков. Фибрилляция желудочков – терминальное проявление многих тяжелых поражений сердца.
Развитие фибрилляции желудочков объясняется наличием одного или нескольких очагов эктопических импульсов, а также механизмом ре-ентри. Чаще фибрилляция возникает после одной или двух экстрасистол или относительно продолжительного периода желудочковой тахикардии.
Клиническими проявлениями фибрилляции желудочков является потеря сознания, судороги, падение АД, прекращение кровотока, остановка сердца.
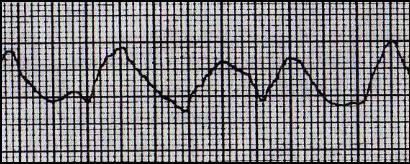
Рис. 11. Фибрилляция желудочков
ЭКГ-признаки:
- полная хаотичность, нерегулярность, резкая деформация желудочковых волн,
- волны отличаются друг от друга по высоте, форме и ширине,
- частота сокращений от 150 до 500 уд. в мин,
- комплекс QRS, сегмент ST и зубец Т не дифференцируются,
- амплитуда волн фибрилляции имеет склонность к постепенному угасанию с развитием асистолии,
- изоэлектрическая линия отсутствует.
Трепетание предсердий –частое (220-350 уд. в мин) регулярное сокращение предсердий с проведением через AВ-узел каждого второго, третьего и т.д. импульса.
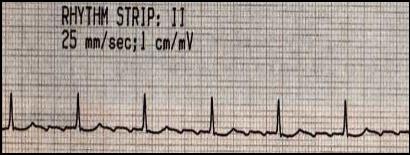
Рис. 12. Трепетание предсердий
ЭКГ-признаки:
- отсутствие зубца Р,
- регулярные волны F (220-350 уд в мин.) одинаковой формы, амплитуды и длительности,
- ритмичные сокращения желудочков (120-150 уд. в мин.) с частотой 2:1, 3:1, 4:1 и т.д.,
- возможно нерегулярное трепетание с меняющимся проведением и разными интервалами R-R.
Трепетание желудочков – частое (более 220 уд. в мин.), регулярное, гемодинамически неэффективное сокращение отдельных волокон желудочков.
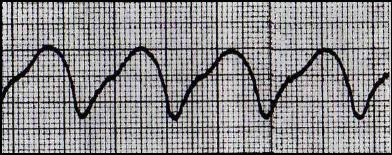
Рис. 13. Трепетание желудочков
ЭКГ-признаки:
- комплекс QRS и зубец Т очень широкие, деформированные, сливаются друг с другом,
- желудочковые волны имеют вид синусоиды (крупные, правильной формы, непосредственно переходят одна в другую),
- частота сердечных сокращений более 220 уд. в мин,
- изоэлектрическая линия отсутствует.
Дата добавления: 2015-03-19; просмотров: 879;
