КОСТНАЯ БОЛЕЗНЬ ПЕДЖЕТА
Костная болезнь Педжета (деформирующий остеоз) обычно представляет собой очаговую патологию, но иногда может быть и распространенной. Начальный процесс заключается в чрезмерной резорбции кости остеокластами, после чего нормальный костный мозг замещается васкуляризованной фиброзной соединительной тканью. На каких-то стадиях заболевания резорбированная кость в той или иной степени замещается грубоволокннстой плотной трабекулярной костью, имеющей хаотическую организацию. Неправильное и зачастую быстрое отложение этой новой кости, в значительной степени сохраняющей ламеллярное строение, приводит к увеличению числа рельефных нерегулярных «цементных» полос, которые придают кости характерный «мозаичный» вид. Большинство повреждений обнаруживают признаки чрезмерной резорбции и в то же время хаотического новообразования кости.
Распространенность. Распространенность заболевания определить трудно, так как оно часто протекает бессимптомно и выявляется при рентгенографии по другим поводам. На основании патологоанатомических данных считают, что это заболевание встречается примерно у 31% лиц старше 40 лет. С возрастом вероятность обнаружения костной болезни Педжета увеличивается. В разных частях света она встречается с разной частотой. Цифры, основанные на результатах рентгенологических исследований, свидетельствуют о том, что среди взрослого населения США, Великобритании и Австралии ее распространенность не достигает 1%. В Индии, Японии, на Среднем Востоке и в Скандинавских странах болезнь встречается редко.
Этиология. Этиология болезни Педжета неизвестна. Каких-либо убедительных данных об эндокринных нарушениях нет. Подобно этому, не доказана первичность и сосудистых изменений, хотя в пораженной кости обнаруживают чрезмерную васкуляризацию. Некоторые проявления заболевания удается купировать глюкокортикоидами, салицилатами и цитотоксическими средствами, но предположение о воспалительном характере основного процесса не имеет достаточных подтверждений. С помощью электронной микроскопии в остеокластах пораженной кости, но не в каких-либо костных клетках (в том числе остеокластах) здоровых людей или больных с другими костными заболеваниями, за исключением пикнодизостоза обнаруживают внутриядерные включения. Некоторые из них морфологически сходны с нуклеокапсидами вирусов, принадлежащих к группе вируса кори. Исследования с применением непрямой иммунофлюоресценции и иммунопероксидазного метода подтверждают предположение о том, что эти включения действительно представляют собой нуклеокапсиды вируса кори. Другие данные указывают на то, что они обусловлены респираторным синцитиальным вирусом. В одной из областей Англии среди больных с костной болезнью Педжета оказалось больше владельцев собак, чем среди контрольного контингента; это могло бы указывать на роль собачьего вируса (например, вируса чумы плотоядных) в качестве первичного инфекционного агента. Таким образом, в разных случаях болезнь Педжета могла бы вызываться различными вирусами.
Патофизиология. Характерной особенностью заболевания является усиление резорбции кости, сопровождающееся ускорением и костеобразования, которого обычно достаточно для компенсации резорбции. На ранних стадиях преобладают процессы резорбции (например, при варианте болезни, называемом ограниченным остеопорозом), и кость избыточно васкуляризуется. Это называют остеопоротической, остеолитической или деструктивной фазой болезни, при которой баланс кальция может быть отрицательным. Как правило, за чрезмерной резорбцией сразу же следует образование новой, но уже патологической костной ткани. В так называемой смешанной фазе заболевания скорость костеобразования настолько соответствует скорости резорбции, что увеличение кругооборота кости не отражается на общем балансе кальция.
По мере снижения активности заболевания скорость резорбции прогрессивно уменьшается, и в конце концов появляется прочная, плотная, менее васкуляризованная кость (так называемая остеопластическая, или склеротическая, фаза) и устанавливается положительный баланс кальция. При активной болезни Педжета скорость кругооборота кости резко возрастает и иногда превышает норму в 20 раз. Количественная гистоморфометрия биоптатов пораженной кости подтверждает высокую скорость ее реконструкции, обнаруживая выраженное увеличение поверхностей резорбции с глубокими зубчатыми лакунами, содержащими гигантские остеокласты с множеством ядер. Поверхности костеообразования также увеличены, и края поражения выстланы большим количеством остеобластов. Повышена и скорость кальцификации. Нормальный кроветворный костный мозг замещен рыхлой стромой, которая может содержать множество сосудов. Степень возрастания кругооборота кости зависит от объема поражения и активности процесса и коррелирует с повышением в плазме уровня костной щелочной фосфатазы, который при болезни Педжета выше, чем при любом другом заболевании, кроме врожденной гиперфосфатазии. Хотя ускорение резорбции кости обусловливает повышенное высвобождение из нее ионов кальция и фосфата, использование их при новообразовании кости и, вероятно, регуляция секреции паратиреоидного гормона по механизму обратной связи обычно удерживает концентрацию ионов кальция в плазме на нормальном уровне. Концентрация фосфата в плазме нормальна или слегка повышена. Когда равновесие между костеообразованием и резорбцией резко сдвигается в пользу последней, как это бывает при длительной иммобилизации или переломах, экскреция кальция с мочой может возрастать, и изредка возникает гиперкальциемия. С другой стороны, если костеобразование превышает резорбцию (что встречается относительно редко), может повышаться уровень паратиреоидного гормона в крови. Резорбция захватывает как органическую, так и минеральную фазу кости. Если неорганические ионы минеральной фазы реутилизируются в процессе костеобразования, то такие аминокислоты, как гидроксипролин и гидроксилизин, высвобождающиеся при резорбции коллагенового матрикса кости, утилизируются в процессе синтеза коллагена. Экскреция с мочой небольших пептидов, содержащих гидроксипролин, возрастает, отражая усиленную резорбцию кости. Экскреция с мочой пептидов с молекулярной массой 1500—2000, содержащих гидроксипролин и другие аминокислоты в характерном для коллагена соотношении, также увеличивается и коррелирует с ускорением костеобразования. К другим маркерам повышенного синтеза матрикса относятся увеличение содержания остеокальцина (костный ГЛА-белок) (см. гл. 335) и длинных фрагментов проколлагена в плазме.
Рентгенологические изменения. Рентгенологические данные отражают характер основного патологического процесса и фазу заболевания, преобладающую в момент исследования. Чаще всего поражаются кости таза, затем следуют бедренные кости, череп, большие берцовые кости, пояснично-крестцовый и грудной отделы позвоночника, ключицы и ребра (именно в таком порядке). Мелкие кости поражаются реже. Литическая фаза заболевания обнаруживается не всегда, если только не поражаются кости черепа, как при ограниченном остеопорозе, с появлением резко очерченных рентгенопроницаемых участков в лобной, теменных и затылочных костях. В длинных костях участки лизиса обычно выявляются сначала с одного конца, откуда они распространяются к другому в виде растущего V-образного края. Повреждение может сопровождаться разрастанием коркового слоя и другими признаками злокачественного роста. Обычно за областью лизиса следует зона повышенной плотности, отражающая процесс новообразования кости в смешанной фазе заболевания. В целом кость представляется увеличенной и более плотной с неравномерно расширенным шершавым и исчерченным корковым слоем; иногда эти изменения имеют очаговый характер. Часто наблюдаются поперечные рентгенопроницаемые линии (корковые надломы) на выпуклой стороне изогнутых длинных костей, особенно бедренных и больших берцовых. Могут иметь место и полные переломы, причем некоторые из них начинаются в местах корковых надломов. Реконструкция пораженной кости осуществляется обычно по направлению тянущей мышечной силы или силы тяжести, которые определяют характерные боковые изгибы бедренных костей или передний изгиб больших берцовых костей, а также отложение основной массы плотной кости на выпуклой стороне изгибов. На смешанной стадии поражения черепа отмечаются увеличение и утолщение наружных костных пластин с неравномерными участками повышенной плотности, часто в виде пятен (рис. 338-1). Обычно наблюдается базилярная инвагинация с вовлечением основания черепа. Изменения тазовых костей также отражают сочетание процессов резорбции и новообразования кости; последнему часто сопутствует характерное утолщение тазовой арки. В склеротической фазе заболевания плотность кости может быть равномерно увеличенной; очерченность часто отсутствует. Это обычно наблюдается в лицевых костях, но иногда и в позвонках, которым гомогенность и плотность придают вид «слоновой кости», сходный с таковым при типичной болезни Ходжкина, хотя в последнем случае пораженные позвонки не увеличены.
Клинические проявления. Клинические проявления болезни Педжета непостоянны и зависят от степени поражения, его локализации и наличия сопутствующих осложнений. У многих больных симптомы вообще отсутствуют. В тяжелых случаях заболевание обнаруживается при рентгенологическом исследовании таза или позвоночника по поводу совершенно других состояний или жалоб или при выявлении повышенного содержания щелочной фосфатазы в плазме. Иногда больных беспокоят отеки или деформации длинных костей, а также нарушения походки вследствие разной длины и неравномерной нагрузки на нижние конечности. Увеличения черепа больные часто не замечают; иногда же они обращают внимание на увеличение размера головного убора, У некоторых больных первыми жалобами являются лицевые и головные боли; часто отмечаются боли в пояснице и ногах. Обычно боли тупые, но могут быть стреляющими или режущими. Боли в спине чаще всего локализуются в поясничной области и иррадиируют в ягодицы или нижние конечности. Эти боли, по-видимому, обусловлены патологическим процессом в самих костях и разрушением суставных поверхностей со вторичным остеоартритом. Боли в ногах могут быть связаны с поперечными надломами коркового слоя по выпуклой боковой поверхности бедренных или передней поверхности больших берцовых костей. Наиболее болезненны обычно свежие литические повреждения, выявляемые при сканировании костей. Боли могут быть следствием также повреждения тазобедренного сустава, напоминающим дегенеративное его поражение, при котором происходит сужение суставной щели, разрастание костей по краю вертлужной впадины и ее углубление. В сетчатке глаза иногда видны сосудистые полоски. В результате непосредственного вовлечения в патологический процесс косточек внутреннего уха или костей в области улитки, а также повреждения VIII черепного нерва (при сужении слухового отверстия из-за костной патологии) возникает потеря слуха. Следствием разрастания пораженных костей основания черепа (платибазия) может быть сдавление ствола мозга с более серьезными неврологическими осложнениями. Наблюдалось и сдавление спинного мозга (особенно в середине грудного отдела) с параплегией. Повреждения спинного мозга могут быть и следствием патологических переломов позвонков.
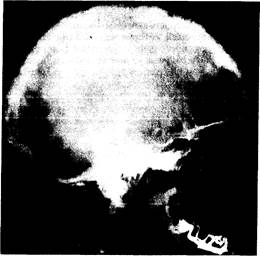
Рис. 338-1. Боковая рентгенограмма черепа 58-летней женщины с костной болезнью Педжета.
Осложнения. В пораженных болезнью Педжета конечностях резко возрастает кровоток. В измененной кости происходит пролиферация сосудов, но ни анатомические, ни функциональные исследования не подтверждают появления артериовенозных шунтов. Кровоток возрастает не только в самой кости, но и в коже пораженной конечности, что обусловливает ее потепление, определяемое на ощупь. При распространенном заболевании, охватывающем более трети скелета, повышение кровотока может сопровождаться высоким минутным объемом. В редких случаях наблюдается так называемая сердечная недостаточность с высоким минутным объемом. Однако, как правило, в основе сердечной патологии у лиц с болезнью Педжета лежат те же причины, что и у любых других больных аналогичного возраста. В деструктивной фазе болезни в пораженных костях могут возникать патологические переломы. В костях, испытывающих действие силы тяжести, переломы часто бывают неполными, множественными и располагающимися на выпуклой стороне кости. Они возникают спонтанно или под влиянием легких травм, болезненны, но заживают самостоятельно и не оставляют после себя тяжелой инвалидности. Могут возникать и более тяжелые переломы. Полные переломы часто бывают поперечными, как если бы кость ломалась, подобно кусочку мела. В таких случаях перелом может нарушать тонкое равновесие между костеобразованием и резорбцией в пользу последней. Нарушение этого баланса на данной стадии проявляется повышением экскреции кальция с мочой; в редких случаях содержание кальция в сыворотке достигает опасного уровня.
Сколько-нибудь характерные изменения экскреции кальция с мочой отсутствуют, хотя она обычно выше при преобладании фазы резорбции. Именно это может определять несколько большую частоту образования мочевых камней у таких больных, хотя многие случаи мочевого калькулеза не связаны со специфическим поражением костей. Вторичные изменения хрящей тазобедренного сустава и костей коленного сустава иногда сопровождаются суставными симптомами. У мужчин с болезнью Педжета часто отмечают гиперурикемию и подагру, может иметь место и кальцифицирующий периартрит.
Самое страшное осложнение — это саркома. Она появляется, вероятно, не более чему 1% больных, хотя, по некоторым наблюдениям над пациентами со множественным поражением костей, иногда и чаще. Саркомы чаще всего развиваются в бедренных, плечевых, черепных, лицевых и тазовых костях и редко — в позвонках. Примерно 20% опухолей мультицентричны. Гистологически они обычно представляют собой остеосаркомы, хотя встречаются фибросаркомы и хондросаркомы. Наиболее распространенные жалобы, которые приводят к обнаружению сарком, — это нарастание болей и отеки. Уровень щелочной фосфатазы в сыворотке больных с саркомами обычно отражает активность и распространенность болезни Педжета. У отдельных больных рост саркомы сопровождается бурным повышением уровня фосфатазы, тогда как при ограниченной болезни Педжета он может быть лишь слегка повышенным и не служит маркером развития злокачественного поражения. После возникновения сарком прогноз неблагоприятный и резекция редко оказывается успешной. Местную деструкцию могут вызывать и репаративные гранулемы, очень напоминающие гигантоклеточные опухоли; но они не метастазируют.
Лечение. Большинство больных в лечении не нуждаются, поскольку заболевание у них протекает локально и бессимптомно. Показаниями к лечению служат постоянные боли в пораженных костях, сдавление нервных стволов, быстрое прогрессирование деформаций, приводящее к нарушениям позы и/или походки, застойная сердечная недостаточность с высоким минутным объемом, гиперкальциемия, выраженная гиперкальциурия с образованием почечных камней или без них, повторные переломы или расхождение пораженных костей, а также подготовка к обширной ортопедической операции. Эффективным анальгезирующим средством является ацетилсалициловая кислота (аспирин) и, если больные могут переносить его в достаточно больших дозах (3,6—4 г/сут) в течение многих месяцев и лет, активность болезни, судя по снижению уровня щелочной фосфатазы в плазме и экскреции гидроксипролина с мочой, может затухать. Такие нестероидные противовоспалительные средства, как индометацин (по 25 мг 3—4 раза в сутки), также ослабляют боль, особенно при поражении бедренных костей. Глюкокортикоиды подавляют патологический процесс, но только в больших дозах (более 60 мг преднизона в сутки), которые обычно плохо переносятся больными и поэтому не рекомендуются. Интересно, что высокий минутный объем сердца у некоторых больных удается значительно снизить глюкокортикоидами уже за несколько дней. В отдельных случаях лечение включает и ортопедические процедуры. Больным с тяжелым поражением бедренных костей может быть показано полное замещение суставов, а резкие изгибы, особенно больших берцовых костей, корригируют обычно путем остеотомии. У больных с переломами или ортопедическими операциями, а также у больных, по тем или иным причинам не передвигающихся, в предвидении развития гиперкальциурии и гиперкальциемии следует периодически определять содержание кальция в моче и сыворотке крови. Важно рано поднимать больного и обеспечивать достаточное потребление им жидкости. В таких случаях гиперкальциурию могут снижать препараты неорганического фосфата (5—6 г нейтрального фосфата натрия в день дробными дозами).
Ряд средств уменьшает чрезмерную резорбцию кости при болезни Педжета, и они могут иметь терапевтическое значение. Длительное подкожное введение больным свиного, лососевого и человеческого кальцитонина приводит к снижению уровня щелочной фосфатазы в плазме и экскреции гидроксипролина с мочой. Лечение кальцитонином в той или иной степени уменьшает интенсивность костных болей, улучшает неврологическую симптоматику и снижает повышенный минутный объем. Некоторые больные со временем перестают реагировать на свиной и лососевый кальцитонин из-за появления, вероятно, нейтрализующих антител. В таких случаях обычно сохраняется удовлетворительная реакция на человеческий кальцитонин. Когда уменьшение реакции не связано с появлением антител, постулируется развитие вторичного гиперпаратиреоза, хотя это и не может объяснять все случаи резистентности к кальцитонину. Кальцитонин, вероятно, наиболее эффективен у тех больных, боли у которых локализуютя в пораженных костях, а не связаны с патологией суставов. Дозы лососевого кальцитонина (форма, имеющаяся в США) составляют 50—100 ЕД вдень при подкожном введении. В некоторых случаях частоту введения удается снизить до 3 раз в неделю. При тяжелым заболевании уровень щелочной фосфатазы, хотя и снижается, но не до нормы. Через несколько недель или месяцев после отмены кальцитонина болезнь рецидивирует. У некоторых больных в интервале от 30 мин до нескольких часов после инъекции возникает тошнота, иногда, со рвотой. Это может наблюдаться как в начале лечения, так и через месяцы и годы после него. Причина таких осложнений неизвестна, но они могут быть настолько тяжелыми, что заставляют прекратить введение препарата.
Эффективными средствами лечения при болезни Педжета служат такие цитотоксические вещества, как пликамицин (Plicamycin) и дактиномицин. Парентеральное введение пликамицина по 10—25 мкг/кг массы тела в сутки на протяжении 10— 14 дней резко снижает экскрецию гидроксипролина с мочой с последующим уменьшением уровня щелочной фосфатазы в плазме и клиническим улучшением. Через несколько недель или месяцев после завершения терапии пликамицином вновь появляются признаки активного патологического процесса. Поддерживающая терапия может заключаться в еженедельном внутривенном разовом введении препарата. При дозах меньше 15 мкг/кг массы тела в неделю токсичность пликамицина выражена слабо, хотя потенциальный риск и сохраняется.
Этидронат (Etidronate), дифосфонатное соединение, вводимое внутрь в дозах до 20 мг/кг в день, также служит эффективным средством торможения резорбции костей почти у всех больных, а у некоторых вызывает и клиническое улучшение. В отличие от кальцитонинов этидронат нередко нормализует биохимические сдвиги даже в тяжелых случаях заболевания. После отмены препарата содержание щелочной фосфатазы в сыворотке и экскреция гидроксипролина с мочой остаются сниженными в течение нескольких месяцев и лишь медленно возвращаются к исходному уровню. При дозах 20 мг/кг массы тела в сутки в течение 6 мес и более может тормозиться минерализация новообразуемой кости, что предрасполагает к переломам. Через несколько недель или месяцев после начала лечения у некоторых больных над участками костных повреждений появляются мучительные боли, которые могут быть настолько сильными, что требуется отмена препарата. При рентгенографии обнаруживают в некоторых случаях усиление лизиса кости. При отмене препарата это проходит. Поэтому рекомендуется применять в течение 6 мес дозы 5 или 10 мг/кг массы тела в день. В случае биохимического рецидива заболевания лечение можно возобновить через 3—12 мес.
В Европе для лечения пациентов с болезнью Педжета применяют и другие дифосфонатные соединения, такие как дихлорметилиден (Dichloromethylidene), 3-амино-1-гидроксипропилиден, аминогексан или производные аминобутана. Они начинают действовать быстрее и не ингибируют минерализацию. Использование этих средств в течение коротких сроков (недели) может вызвать ремиссию, длящуюся месяцами и даже годами. Хотя дифосфонаты и кальцитонин действуют в основном путем торможения резорбции костей, в дальнейшем снижается и скорость формирования новой кости. В результате кругооборот кости уменьшается, но скорости ее образования и резорбции продолжают, по-видимому, соответствовать друг другу. В условиях низкого кругооборота коллагеновые волокна костного матрикса откладываются более упорядоченным образом, приближаясь к тому, что наблюдается в здоровой кости.
Дата добавления: 2015-03-17; просмотров: 953;
