Рахит и остеомаляция
Терминами «рахит» и «остеомаляция» обозначают заболевания, при которых нарушена минерализация органического матрикса костей (табл. 337-3). При рахите поражается растущий скелет; нарушение минерализации имеет место не только в костях, но и в хрящевидном матриксе пластинки роста. Название же остеомаляция сохраняют обычно за нарушением минерализации зрелого скелета, когда зоны эпифизарного роста уже закрыты. К рахиту и/или остеомаляции приводят многие патологические состояния, такие как недостаточное потребление витамина D с пищей, недостаточное для эндогенного образования витамина D ультрафиолетовое освещение, нарушенное всасывание витамина D в кишечнике, приобретенные или врожденные нарушения метаболизма витамина D, врожденные нарушения рецепции 1,25(OH)2D в тканях-мишенях, хронический ацидоз, сопровождающиеся гипофосфатемией или ацидозом поражения почечных канальцев, а также хронический прием противосудорожных средств. При поражении почечных канальцев рахит и остеомаляция развиваются на фоне нормальной функции кишечника и не поддаются лечению такими дозами витамина D, которые достаточны для терапии витамин-D-дефицитного рахита. Поэтому в этих случаях используют термин витамин-D-резистентный (или рефрактерный) рахит. Почечная недостаточность, особенно у детей, также сопровождается рахитом или остеомаляцией.
Патогенез и гистопатология. Для минерализации тканей скелета в соответствующих участках должно присутствовать достаточное количество кальция и фосфата. К другим условиям нормальной минерализации относятся интактность метаболической и транспортной функции остеобластов и хондроцитов, наличие достаточного коллагенового матрикса, возможность фосфорилирования или других модификаций компонентов матрикса и низкая концентрация ингибиторных веществ, таких как протеогликановые агрегаты или неорганический пирофосфат. Специфическая роль в процессе минерализации содержащих -карбоксиглутаминовую кислоту белков, которые синтезируются костными клетками, не доказана, хотя эти белки и связывают ионы кальция. В хряще начальная минеральнаяфаза — это связанные с мембраной внеклеточные пузырьки. Если остеобласт продолжает вырабатывать компоненты матрикса, которые не подвергаются достаточной минерализации, возникают рахит и остеомаляция. Если недостаточная кальцификация продолжается, резко снижается и продукция органического матрикса (остеоида). В костях должны возрасти доля формирующейся поверхности, покрытая не полностью минерализованным остеоидом, увеличиться объем остеоида и его толщина (которая в норме не достигает 12—14
Таблица 337-3. Классификация рахита и остеомаляции
I. Недостаточность витамина D Дефицит в диете Недостаточный эндогенный синтез
II. Желудочно-кишечная патология
Заболевания тонкого кишечника с нарушением всасывания
Частичная или полная гастрэктомия
Заболевания печени и желчных путем
Хроническая недостаточность поджелудочной железы
III. Нарушения метаболизма витамина D
Врожденные: псевдонедостаточность витамина D или зависимость от витамина D I и II типов
Приобретенные
Прием противосудорожных средств Хроническая почечная недостаточность
IV. Ацидоз
Ацидоз вследствие поражения дистальных почечных канальцев (классический, или I типа)
Вторичные формы почечного ацидоза
Анастомоз между мочеточниками и сигмовидной кишкой
Патология, вызванная приемом лекарственных средств
Хронический прием ацетазоламида
Хронический прием хлористого аммония
V. Хроническая почечная недостаточность
VI. Дефицит фосфата
Диетический: низкое потребление фосфата плюс прием невсасывающихся антацидов Нарушения реабсорбции фосфата в почечных канальцах
Врожденные [сцепленный с Х-хромосомой гипофосфатемический рахит (витамин D-резистентный рахит); развивающаяся в зрелом возрасте внтамин-D-резистентная гипофосфатемическая остеомаляция]
Приобретенные [спорадическая гипофосфатемическая остеомаляция (фосфатный диабет); связанные с опухолями (онкогенные) рахит и остеомаляция; нейрофиброматоз; фиброзная дисплазия]
VII. Генерализованные нарушения почечных канальцев (синдром Фанкони) Первичная почечная патология Связанные с системными метаболическими нарушениями
Цистиноз
Гликогеноз
Синдром Лоу Системные заболевания с сопутствующим поражением почек
Врожденные [врожденные нарушения метаболизма (болезнь Уилсона, тирозинемия); нейрофиброматоз]
Приобретенные (множественная миелома; нефротический синдром; пересадка почки)
Интоксикации (кадмий; свинец; тетрациклин с просроченным временем действия) VIII. Первичные нарушения минерализации Врожденные: гипофосфатазия Приобретенные
Прием дифосфоната (двунатриевая соль этидроновой кислоты) Прием фторидов
IX. Состояние быстрого костеобразования с относительным дефектом резорбции кости пли без него
Послеоперационный гиперпаратиреоз с кистозно-фиброзным остеитом Остеопороз
X. Нарушение синтеза матрикса: незавершенный костный фиброгенез
XI. Прочие причины
Магнийдефицитные состояния Аксиальная остеомаляция Парентеральное питание Интоксикация алюминием
мкм) и уменьшиться фронт кальцификации или минерализации. Последнее выявляется на недостаточно минерализованных срезах по флюоресценции заранее введенного тетрациклина или с помощью специальных красителей. Наблюдается выраженное снижение скорости роста минерализованной кости. Существуют разнообразные методы определения толщины остеоида и фронта кальцификации. На обычных гистологических срезах, окрашенных гематоксилином и эозином, более плотные, минерализованные участки выглядят фиолетовыми или синими, тогда как слои остеоида имеют розовый цвет. На обычных препаратах остеомаляция легкой степени может быть и не видна, и для ее выявления требуются недекальцинированные тонкие срезы (3—5 мкм), окрашенные, например, по трихромовому методу Голднера (рис. 337-2). Рахит характеризуется и недостаточной минерализацией матрикса хряща в зоне роста эпифизов. Кальцификация в интерстициальных участках гипертрофированной зоны нарушена, толщина ростовой пластинки увеличена, столбики хрящевых клеток (обычно в высокой степени ориентированные) дезорганизованы, а эпифизы имеют неровные края. Кости при рахите часто не выдерживают обычных механических нагрузок и искривляются. При нелеченом рахите замедляется рост эпифизарных пластинок, и в конце концов длина кости уменьшается.
Неясно, оказывает ли витамин D через какой-либо из своих метаболитов выраженное влияние на минерализацию. Основная его роль после метаболического превращения в 25(0 H)D и 1,25(OH)2D заключается в регуляции и повышении всасывания ионов кальция из просвета кишечника и, возможно, в ускорении дифференцировки стволовых клеток в остеокласты. Недостаточность активных метаболитов витамина D приводит к снижению кишечного всасывания кальция и торможению мобилизации кальция из кости, что обусловливает гипокальциемию. Это стимулирует синтез и секрецию паратиреоидного гормона (ПТГ) и ведет к гиперплазии околощитовидных желез. Возрастание концентрации ПТГ в крови способствует повышению уровня кальция в плазме, по в то же время усиливает почечный клиренс фосфата, что в свою очередь приводит к гппофосфатемии. При уменьшении концентрации фосфора во внеклеточной жидкости менее критического уровня минерализация не может протекать нормально. При тяжелом дефиците витамина D сохранение нормальной концентрации кальция в сыворотке становится невозможным и происходит дальнейшее уменьшение ведущей силы минерализации. В нарушении минерализации при рахите и остеомаляции может играть роль и отсутствие какого-то важного метаболита витамина D, который влияет на кость непосредственно.
Снижение содержания фосфата и само по себе может вызвать остеомаляцию, как это происходит у лиц, потребляющих большие количества невсасывающихся антацидов, или
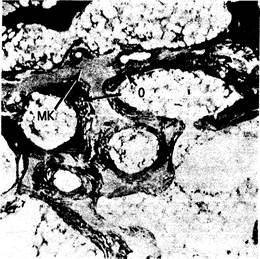
Рис. 337-2. Микрофотография окрашенного по методу Голднера недеминерализованного среза из биоптата гребня подвздошной кости 45-летнего мужчины с хронической почечной недостаточностью, находящегося на гемодиализе. Почти вся поверхность покрыта остеоидом (О), легко отличимым от минерализованной кости (МК). Толщина остеоидных слоев на некоторых участках превышает 100 мкм.
у больных с чрезмерными потерями фосфата через почки вследствие снижения его канальцевой реабсорбции. У таких больных вторичный гиперпаратиреоз обычно отсутствует. Гипофосфатемия сама по себе нарушает минерализацию, несмотря на то, что она повышает активность почечной 25(OH)D-1-гидроксилазы, но она не может определять развитие остеомаляции при всех состояниях, перечисленных в табл. 337-3. При хронической почечной недостаточности, например, уровень фосфата в плазме не только не снижен, но, как правило, повышен. Подобно этому, концентрация фосфора в плазме у младенцев и детей с остеомаляцией, обусловленной гипофосфатазией — врожденной недостаточностью щелочной фосфатазы, — не снижена. У некоторых больных с хронической почечной недостаточностью остеомаляция связана с накоплением в костях алюминия, причем алюминий, вероятно, играет роль в возникновении дефекта минерализации.
Клинические проявления. Клинические проявления рахита обусловлены деформацией скелета, склонностью к переломам, слабостью и гипотонией, а также нарушениями роста. В особо тяжелых случаях витамин 0-дефицитного рахита гипокальциемия достигает такой степени, что возникает тетания, которая может сопровождаться даже спазмом гортани и судорожными припадками.
У младенцев и детей младшего возраста картина заболевания включает вялость, раздражительность и часто глубокую гипотонию и мышечную слабость. По мере прогрессирования заболевания ребенок теряет способность ходить без поддержки. Череп уплощается, лоб становится выпуклым. Размягчаются кости свода черепа (краниотабес), и может наблюдаться расхождение швов. Выпячивающиеся реберно-хрящевые сочленения называют «рахитическими четками», а вдавленные нижние ребра у места прикрепления диафрагмы — бороздой Харрисона. Если больного не лечить, деформации таза и конечностей прогрессируют, причем чаще всего искривляются берцовые и бедренные, а также лучевые и локтевые кости. Нередко возникают переломы, зубы прорезываются позже, и часто имеются дефекты зубной эмали.
Проявления остеомаляции у взрослых обычно не столь тяжелы, как у младенцев и детей. Деформация скелета не бросается в глаза, и могут преобладать признаки основного заболевания, как это имеет место, например, при потере витамина D вследствие стеатореи у взрослых. Если появляются симптомы остеомаляции, то они включают боли в костях и их болезненность. Боль может быть особенно сильной в тазовом поясе и приводить к нарушению походки. Нередко отмечается и мышечная слабость, хотя ее бывает трудно отличить от нежелания двигаться из-за болей в костях. Слабость, проксимальных мышц может имитировать первичное поражение мышечной системы и вносить свой вклада появление «ковыляющей» походки. Боли и слабость бывают настолько сильными, что заставляют больного только лежать или сидеть. В генезе миопатии принимают участие многие факторы, включая вторичный гиперпаратиреоз. Специфическое лечение, например добавки витамина D при остеомаляции пищевого происхождения, добавки фосфата при почечной гипофосфатемии или коррекция ацидоза, приводит обычно к ослаблению симптомов миопатии. Уже минимальные травмы могут вызывать переломы пораженных костей. При поражении ребер иногда развиваются резкие деформации грудной клетки, а компрессионные переломы позвонков могут приводить к уменьшению роста.
Рентгенологические данные. Рентгенологические изменения скелета при рахите и остеомаляции отражают морфологические. При рахите наиболее заметные изменения отмечают в эпифизарных ростовых пластинках, которые утолщаются, приобретают форму чаши и неясные очертания у метафизарного края вследствие пониженной кальцификации гипертрофированной зоны и недостаточной минерализации первичного губчатого слоя. Трабекулярный характер метафизов нарушается, корковые части диафизов могут истончаться, а сама кость оказывается изогнутой.
При остеомаляции уменьшение плотности кости связано обычно с потерей трабекул и некоторым истончением корковых частей. Рентгенологические изменения могут быть неотличимыми от таковых при остеопорозе. Трабекулярный характер кости иногда смазан, что придает ей гомогенный «стеклянный» вид. Специфический признак, позволяющий заподозрить остеомаляцию, — это наличие рентгенопроницаемых полос длиной от нескольких миллиметров до нескольких сантиметров, идущих обычно в направлении, перпендикулярном поверхности кости. Они особенно часто видны в бедренных костях вблизи шейки бедра, в газовых костях, на наружном крае лопаток, верхней части малой берцовой кости и в костях плюсны (рис. 337-3 и 337-4). Эти рентгенопроницаемые полосы, называемые псевдопереломами, или зонами Лоозера, чаще всего встречаются в участках пересечения костей крупными артериями; считают, что они являются следствием механического воздействия пульсации этих сосудов. У больных с вторичным гиперпаратиреозом иногда видны субпериостальные эрозии вдоль корковых поверхностей диафизов.
У больных с патологией почечных канальцев в отличие от больных с недостаточностью витамина D может наблюдаться повышение, а не снижение плотности костей, приводящее к резкому утолщению коркового слоя и трабекул губчатых костей. Несмотря на увеличение массы кости на единицу объема, трабекулы покрыты утолщенными пластами остеоида, типичными для остеомаляции. Аналогичные изменения могут иметь место у больных с хронической почечной недостаточностью. Причина гиперостоза остается неясной; архитектоника кости нарушена, и переломы возникают уже при минимальной травме.
Результаты лабораторных исследовании. Концентрации кальция, неорганического фосфора, 25(OH)D и 1,25(OH)2D в сыворотке по-разному меняются при различных заболеваниях (см. гл. 325). При недостатке витамина D, будь то вследствие его дефицита в диете, недостаточного солнечного освещения или нарушения всасывания в кишечнике, содержание кальция в сыворотке остается нормальным или снижается, тогда как содержание фосфора и 25(OH)D отчетливо снижается. Концентрация 25(OH)D обычно не достигает и 5 нг/мл, точность результата зависит от метода определения. В отличие от этого уровень 1,25(OH)2D может и не снижаться из-за развития вторичного гиперпаратиреоза (см. табл. 327-2). У взрослых лиц нижняя граница концентрации фосфора в сыворотке составляет примерно 2,8 мг/дл (28 мг/л). У детей нижняя граница нормы около 4—4,5 мг/дл (40—50 мг/л). При тяжелой недостаточности витамина D гипокальциемия может достигать такой степени, что возникает тетания. Вторичный гиперпаратиреоз вызывает также легкий ацидоз и генерализованную аминоацидурию. У больных с поражением почечных канальцев уровень кальция в сыворотке, как правило, в пределах нормы, но характерна гипофосфатемия. Другие лабораторные данные, такие как глюкозурия, аминоацидурия, ацидоз и гипоурикемия, отражают ту или иную степень нарушения функций проксимальных почечных канальцев или проявления основного заболевания (например, низкое содержание церулоплазмина в плазме при болезни Вильсона или нарушения иммуноглобулинов при миеломной болезни). При хронической почечной недостаточности гиперфосфатемию и некоторую гипокальциемию регистрируют обычно на фоне нормального уровня
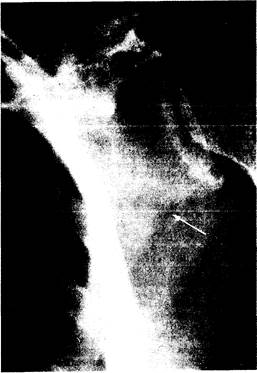
Рис. 337-3. Рентгенограмма лопатки 58-летней женщины с фосфатным диабетом.
Стрелка указывает на локализацию псевдоперелома, или зоны Лоозера.
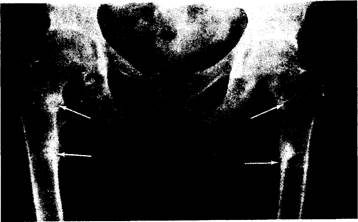
Рис. 337-4. Рентгенограмма бедер 47-летней женщины с синдромом Фанкони, начавшимся в зрелом возрасте.
Наличие множественных исевдопереломов показано стрелками.
25(OH)D и сниженного содержания 1,25(OH)2D. При нефротическом синдроме уровень 25(OH)D в сыворотке может быть сниженным вследствие первичности потерь белково-связанного 25(OH)D с мочой. При гипофосфатазии уровни фосфора в сыворотке также нормальны. Повышенную экскрецию пептидов, содержащих гидроксипролин, отмечают при тех состояниях, когда нарушению минерализации сопутствуют вторичный гиперпаратиреоз и чрезмерная резорбция костной ткани. Уровень щелочной фосфатазы в плазме при рахите и остеомаляции обычно повышен, но типичная и даже тяжелая остеомаляция, особенно обусловленная патологией почечных канальцев, может иметь место на фоне нормального или лишь слегка повышенного уровня этого фермента. На ранних этапах лечения его содержание может увеличиваться.
Дефицит витамина D в пище и недостаточность его эндогенного синтеза. Большинство пищевых продуктов, к которым не добавляют витамин D, содержат его слишком мало, чтобы предотвратить рахит у растущих детей или остеомаляцию у взрослых, проживающих в городах умеренного климата. Как отмечалось в гл. 335, в отсутствие экзогенных поступлений витамин D должен образовываться эндогенно путем действия ультрафиолетового света на предшественник 7-дегидрохолестерин в коже. Многие факторы уменьшают образование витамина D из его предшественника: усиленная меланиновая пигментация, гиперкератоз, защита от солнца, одежда, короткий солнечный день, малый угол падения солнечных лучей и такие атмосферные явления, как смог, которые препятствуют прохождению ультрафиолетовых лучей. Поскольку обогащение молочных продуктов и обычное использование добавок витамина D в детском питании оказывает свой эффект, дефицитный рахит в США — явление редкое. Он наиболее распространен среди темнокожих детей из бедных семей, проживающих в густонаселенных северных городах. Однако остеомаляция вследствие дефицита витамина D у взрослых все еще встречается, особенно среди пожилых лиц, не выходящих из дому и получающих с пищей недостаточное количество витамина D (вероятно, менее 7—100 ME в сутки) из-за отказа от молочных продуктов вследствие непереносимости лактозы.
Потеря витамина D и нарушение его всасывания в кишечнике. Остеомаляцию можно наблюдать у больных с нарушением кишечного всасывания, например при стеаторее взрослых или региональном энтерите. До открытия чувствительности к глютену в некоторых из этих случаев стеаторея считалась одной из наиболее частых причин остеомаляции. Всасывание витамина D, которое в норме осуществляется через хиломикроны, нарушается при сопровождающихся стеатореей заболеваниях, таких как хроническая закупорка желчных протоков, когда жир недостаточно эмульгируется. У больных с печеночным или внепеченочным холестазом могут иметь место низкий уровень 25(ОH)D в сыворотке и остеомаляция не только из-за плохого всасывания витамина D, но и вследствие сниженного образования 25(OH)D в печени и разрыва энтеропеченочной циркуляции. При хронической недостаточности поджелудочной железы остеомаляция встречается реже. У больных, перенесших операцию на желудке по поводу язвенной болезни или шунтирование кишечника по поводу ожирения, также может развиться остеомаляция вследствие, по-видимому, нарушения функции проксимальных отделов тонкой кишки. При заболеваниях тонкого кишечника в генезе остеомаляции может играть роль не только утрата способности к всасыванию витамина D, но и недостаточность всасывающей поверхности, а также ареактивность клеток кишечника по отношению к активным метаболитам витамина D. При нарушении кишечного всасывания, равно как и при дефиците витамина D в диете, обычно развивается вторичный гиперпаратиреоз, который может быть особенно тяжелым у больных с остеомаляцией, связанной с шунтирующими операциями на кишечнике. У некоторых больных с дефицитом витамина D обычно вследствие нарушения кишечного всасывания концентрация 1,25(OH)2D в крови нормальна, несмотря на низкий или даже не поддающийся определению уровень 25(OH)D. Нормальное содержание 1,25(OH)2D в таких случаях может быть связано с тем, что в больницах пища содержит достаточное количество витамина D, а образующийся из него 25(OH)D быстро подвергается 1-гидроксилированию под действием почечного фермента, активность которого из-за вторичного гиперпаратиреоза повышена. У других больных уровень 1,25(OH)2D в крови может не отражать его содержания непосредственно вблизи важнейших клеток-мишеней.
Нарушение метаболизма витамина D. Иногда при некоторых паренхиматозных или обструктивных заболеваниях печени уровень 25(OH)D оказывается сниженным, но эти данные не коррелируют с результатами количественных гистологических исследований костей. Рахит и остеомаляция могут развиваться у лиц, получающих такие противосудорожные средства, как фенобарбитал, фенитоин или карбамазепин. При одном и том же потреблении витамина D у больных, хронически принимающих противосудорожные средства, содержание кальция и 25(OH)D в сыворотке оказывается ниже, чем у лиц, не пользующихся этими средствами. Прием противосудорожных средств может играть особую роль в случаях потребления едва достаточных количеств витамина D, у непередвигающихся и не выходящих из дома лиц, у больных с хроническими рецидивирующими инфекциями или у тех, у кого имеется легкое нарушение всасывания, например, после гастрэктомии. Как отмечалось в гл. 335, влияние противосудорожных средств на гомеостаз кальция многообразно.
Синдром, на первый взгляд напоминающий витамин D-резистентный рахит, обозначается как псевдонедостаточность витамина D. Поскольку такие больные реагируют на фармакологические дозы витамина D, это заболевание называют также витамин D-зависимым рахитом (см. гл. 336). У соответствующих больных наблюдаются рахит или остеомаляция, тенденция к гипокальциемии, но нормальный или лишь слегка сниженный уровень фосфора в сыворотке; у них обычно сохраняется отчетливая и полная реакция на умеренные дозы витамины D, а заболевание наследуется по аутосомно-рецессивному типу. Каких-либо других нарушений почечных канальцев обнаружить не удается. Эти больные реагируют и на небольшие дозы 1,25(OH)2D (кальцитриол). У большинства из них уровень 1,25(OH)2D в сыворотке снижен, что указывает на нарушение почечной продукции этого соединения; в таких случаях говорят о витамин D-зависимом рахите I типа. Витамин D-зависимый рахит II типа развивается вследствие нарушения реактивности тканей-мишеней по отношению к 1,25(OH)2D, поскольку в культивируемых фибробластах кожи большинства соответствующих больных обнаруживаются изменения числа или функции рецепторов 1,25(OH)2D. У таких больных уровень 1,25(OH)2D в сыворотке повышен и еще больше увеличивается при введении больших доз витамина D.
У других больных с рахитом, нечувствительных к 25(OH)D (кальцифедиол) или кальцитриолу, снижено содержание в сыворотке 24,25(OH)2D; концентрация кальция в сыворотке их крови нормализуется при введении синтетического 24,25(OH)2D.
Остеомаляция может возникать и у больных, длительно находящихся на парентеральном питании. У некоторых из них имеется гипопаратиреоз, но это не может служить причиной остеомаляции. Уровень 25(OH)D в сыворотке нормален, хотя содержание 1,25(OH)2D иногда снижено. В плазме, моче и костях обнаруживаются повышенные количества алюминия, который может играть в генезе остеомаляции ту же роль, что и при хроническом гемодиализе у больных с почечной недостаточностью.
Патология почечных канальцев. Рахит и остеомаляция сопутствуют различным нарушениям функции проксимальных почечных канальцев. Общим при этих нарушениях является повышение почечного клиренса неорганического фосфора, ведущее к гипофосфатемии, и нормальная или близкая к норме скорость клубочковой фильтрации. Повышение клиренса фосфата и обусловленная этим гипофосфатемия обычно представляют собой изолированный дефект без других нарушений, за исключением повышенной экскреции с мочой глицина (гиперглицинурия). Сцепленное с Х-хромосомой состояние гипофосфатемии (для обозначения этих случаев, особенно когда заболевание проявляется в раннем детстве, применяют термины фосфатный диабет и витамин D-pезистентный рахит) характеризуется прогрессивно нарастающей деформацией скелета, карликовостью и сцепленной с Х-хромосомой доминантной наследуемостью. У многих из таких больных отмечают своеобразное поражение сухожилий, связок и оболочек суставов в виде их кальцификации или чаще—очагов оссификации. У некоторых больных спонтанные ремиссии могут сменяться рецидивами в зрелом возрасте, например, в связи с беременностью и лактацией. Уровень 25(OH)D в сыворотке остается нормальным, а содержание 1,25(OH)2D находится на нижней границе нормы. Оно может быть и несоответственно низким, учитывая гипофосфатемию [хотя нарушение транспорта фосфата в почечных канальцах не определяется низким уровнем 1,25(OH)2D], что должно было бы требовать высоких концентраций 1,25(OH)2D для коррекции остеомаляции. Аналогичными механизмами объясняют нарушения почечных канальцев и скелета. Сочетанная терапия кальцитриолом и неорганическим фосфором приводит к излечению больных с остеомаляцией поверхности трабекулярных костей, а также к исчезновению микроскопических дефектов периостеоцитарной минерализации. Описаны и спорадические случаи гипофосфатемии у взрослых с отсутствием семейного анамнеза заболевания; наиболее ярким проявлением болезни в этих случаях является слабость проксимальной мускулатуры. Такие больные также лучше всего поддаются сочетанному лечению кальцитриолом и неорганическим фосфором. Как упоминалось выше, у большинства нелеченых больных с патологией почечных канальцев, сопровождающейся рахитом и остеомаляцией, вторичный гиперпаратиреоз отсутствует.
У других больных нарушение канальцевых функций может быть более значительным, вовлекая (помимо транспорта фосфора) транспорт глюкозы, калия, аминокислот и мочевой кислоты. Различные комбинации этих нарушений получили название синдрома де Тони—Дебре—Фанкони. Спорадически или в семьях могут встречаться и более полные дефекты почечных канальцев. В некоторых случаях дефект просто представляет собой часть более генерализованного заболевания, например болезни Вильсона и цистиноза. Ацидоз, обусловленный нарушением функции проксимальных канальцев, также играет роль в развитии остеомаляции, возможно, за счет изменения метаболизма витамина D или почечной динамики кальция и фосфора. Поэтому остеомаляция сопровождает гиперхлоремический ацидоз, возникающий после наложения анастомоза между мочеточниками и толстой кишкой.
Остеомаляция, связанная с опухолями (онкогенная). Остеомаляция и гипофосфатемия с высоким почечным клиренсом фосфата сопровождают различные мезенхимальные опухоли. К ним относятся гигантоклеточные опухоли (доброкачественные н злокачественные), репаративные гранулемы, гемангиомы, 4:>ибромы и другие новообразования мезенхимального происхождения. Сходный синдром встречается у больных раком предстательной железы. В некоторых случаях удаление опухоли приводит к нормализации почечного клиренса фосфата, повышению содержания фосфора в сыворотке и исчезновению остеомаляции (или рахита у детей). Содержание 1,25(OH)2D в сыворотке снижено иногда до неопределимого уровня, но длительное введение кальцитриола в дозах, достаточных для повышения концентрации этого метаболита, не меняет клиренса фосфора в почках или концентрации фосфора в сыворотке. Полагают, что опухоли выделяют какие-то токсины, которые нарушают la-гидроксилирование и транспорт фосфата в проксимальных почечных канальцах. После удаления опухоли содержание 1,25(OH)2D и фосфата в сыворотке восстанавливается.
Хроническая почечная недостаточность. Остеомаляция часто развивается у больных с хронической почечной недостаточностью; у лиц молодого возраста она обычно представляет собой преобладающий тип почечной остеодистрофии, причем она чаще всего встречается среди больных с низким содержанием в плазме кальция и фосфора. Нарушения минерализации почти всегда сопровождаются проявлениями вторичного гиперпаратиреоза и фиброзного остеита. Сам по себе дефект заключается, вероятно, в замедлении превращения 25(OH)D в 1,25(OH)2D либо из-за недостаточной активности самой корковой ткани почек, либо вследствие ингибиторного влияния гиперфосфатемии на активность почечной 25(ОН)D-1-гидроксилазы. Кроме того, возможно первичное нарушение всасывания кальция в кишечнике. Вторичный гиперпаратиреоз может отчасти обусловливаться снижением клиренса фосфата с последующей гиперфосфатемией. Если у больного с гиперфосфатемией концентрация кальция в плазме близка к норме, то нарушение минерализации связано, по-видимому, с присутствием ее ингибиторов. У некоторых больных остеомаляция поддается воздействию больших доз витамина D или дигидротахистерола либо малых доз кальцитриола или кальцифедиола. Однако у ряда больных с почечной остеодистрофией ни фармакологическиедозы витамина D, ни малые количества кальцитриола не даютэффекта. В некоторых из этих случаев рефрактерная к витамину D остеомаляция обусловлена накоплением в костях алюминия. У таких больных имеются отложения алюминия в участках минерализации, что замедляет ее скорость. Эти случаи можно распознать по степени возрастания уровня алюминия в плазме крови больного после стандартной инфузии хелирующего агента—дефероксамина. Последний способен выводить алюминий из костей и других тканей и служит эффективным средством лечения при алюминиевой остеодистрофии. У некоторых больных с почечной остеодистрофией общая костная масса может быть увеличена (остеосклероз), что приводит к повышению плотности костей. Это особенно наглядно проявляется в позвоночнике, который приобретает характерный вид с плотной костью по верхним и нижним краям позвонков и более рентгенопроницаемой их центральной частью («симптом шерстяного ковра»). При гистологическом исследовании видно, что хотя на единицу площади приходится больше костной ткани, каждая трабекула покрыта чересчур широким слоем остеоида.
Гипофосфатазия. При недостаточности щелочной фосфатазы — заболевании, наследуемом как аутосомно-рецессивный признак, у младенцев и детей развивается рахит. Однако то заболевание, которое поражает взрослых, по-видимому, отличается от инфантильной и детской форм и наследуется как аутосомно-доминантный признак с различной экспрессивностью. Точная природа нарушений неизвестна, хотя в их основе лежит недостаточная активность тканевого изофермента неспецифической щелочной фосфатазы в крови и тканях. Несмотря на наличие остеомаляции, уровень фосфора в сыворотке не снижен.
С мочой выводятся чрезмерные количества фосфорилэтаноламина, а в крови повышено содержание пиридоксаль-5-фосфата, хотя неясно, как эти сдвиги связаны с недостаточной минерализацией скелета. Между уровнями щелочной фосфатазы и пирофосфатазы в плазме имеется прямая корреляция. Поскольку у больных с гипофосфатазией наблюдается и недостаточность пирофосфатазы, концентрация неорганического пирофосфата — мощного ингибитора минерализации — может быть слишком высокой для нормального протекания этого процесса в очагах формирования кости. Повышенный уровень неорганического пирофосфата при данном состоянии мог бы определять также развитие артропатии, связанной с хондрокальцинозом. Костная патология при гипофосфатазии у взрослых может быть следствием генерализованного дефекта остеобластов или других продуцирующих щелочную фосфатазу клеток, а также качественных особенностей молекулы фермента.
Прочие состояния, сопровождающиеся нарушением минерализации. Нарушения минерализации могут наблюдаться у больных, потребляющих высокие дозы иона фтора, а также у лиц с болезнью Педжета, получающих этидронат. Некоторое уменьшение минерализации новообразованного матрикса, увеличение поверхности, покрытой остеоидом, и ширины остеоидных слоев встречается при состояниях, которые обычно не относят к остеомаляции вне этих критериев. Биопсия при некоторых таких состояниях обнаруживает нормальный фронт кальцификации. Это наблюдается, в частности, у больных с фиброзным остеитом на почве гиперпаратиреоза через несколько недель или месяцев после хирургического лечения. В таких условиях временно нарушается баланс между скоростями поступления в кость минеральных веществ и формирования костного матрикса. Широкие слои остеоида и гипофосфатемия наблюдаются также у детей с остеопетрозом, у которых имеют место недостаточная резорбция костной ткани и кальцификация хрящей на фоне активного костеобразования.
Состояние, напоминающее остеомаляцию и характеризующееся грубостью и фрагментарностью костных трабекул, псевдопереломами и болями в костях, но нормальным содержанием кальция и фосфора в плазме, — это незавершенный костный фиброгенез. Гистологическая картина кости в этих случаях отличается своеобразием: широкие слои остеоида и искажение свойственного нормальной кости характера двойного лучепреломления, что указывает на нарушения в свежих отложениях коллагена. Природа заболевания остается невыясненной.
Лечение больных рахитом и остеомаляцией. При рахите и остеомаляции, вызванных отсутствием витамина D в пище или недостаточным солнечным освещением, назначают перорально витамин D2 (холекальциферол) или витамин D3 (эргокальциферол) в дозах 2000—4000 ME (0,05—0,1 мг) в сутки на протяжении 6—12 нед, после чего дозу снижают до 200—400 ME, которых достаточно для про4>илактики этих заболеваний у здоровых людей. У младенцев и детей при таком лечении через несколько недель увеличиваются тонус и сила мышц, повышается уровень кальция и фосфора в сыворотке и снижается содержание щелочной фосфатазы. Уже в первые недели отмечаются рентгенологические признаки выздоровления, которое становится полным через несколько месяцев. При наличии тетании могут потребоваться добавки кальция и более высокие начальные дозы витамина D. У взрослых лиц с остеомаляцией пищевого генеза исчезновение псевдопереломов может наблюдаться уже через 3—4 нед после начала приема всего 2000 ME (0,05 мг) витамина D в сутки. Полное выздоровление наступает обычно через 6 мес.
Больные с остеомаляцией на почве нарушения кишечного всасывания не реагируют па относительно малые дозы витамина D, эффективные при остеомаляции, из-за несбалансированности диеты или недостатка солнечного освещения. При активной стеаторее суточные дозы витамина D (перорально) могут достигать 50 000—100 000 ME (1,25—2,5 мг), причем требуются и большие дозы кальция (например, 15 г лактата кальция или 4 г карбоната кальция внутрь в сутки). В некоторых случаях пероральный прием витамина D неэффективен и приходится прибегать к парентеральному его введению (например, 10 000 ME внутримышечно в сутки). Другой подход заключается в применении ультрафиолетового облучения дополнительно к кальциевым добавкам. При этой форме остеомаляции обычно эффективны небольшие дозы кальцитриола (0,5—1 мкг в сутки). Лечение неорганическим фосфатом не показано ни при недостаточности витамина, ни при нарушении его всасывания в кишечнике, поскольку это может привести к гипокальциемии, а всасывание кальция в кишечнике останется нарушенным. У всех больных, получающих высокие дозы витамина D, необходимо периодически проверять уровни кальция и 25(OH)D в сыворотке. Обычные полуколичественные определения кальция в моче при этом недостаточны.
Больным, получающим противосудорожные средства, как правило, приходится продолжать принимать эти лекарства параллельно добавкам витамина D и следить за уровнем кальция и 25(OH)D в сыворотке, пока не будет получен терапевтический эффект (рентгенологические признаки выздоровления, ослабление симптомов) Рекомендуются дозы от 4000 до 40 000 ME в сутки.
Лечение рахита и остеомаляции при наличии нарушений почечных канальцев представляет большие трудности. Сцепленная с Х-хромосомой форма гипофосфатемической остеомаляции лечится обычно высокими дозами витамина D (от 50 000 до нескольких сотен тысяч ME или более в сутки). Вместо витамина лучше применять дигидротахистерол — псевдоаналог l(OH)D в дозах 0,2—0,6 мг или кальцитриол в дозах 0,5—2 мкг (см. ниже) внутрь, поскольку эти средства быстрее начинают действовать, а продолжительность их действия короче, при их использовании костная патология исчезает чаще. При изолированном лечении только витамином D рентгенологические признаки выздоровления у многих больных оказываются неполными; сохраняется некоторая гипофосфатемия, рост костей в длину остается чересчур медленным и продолжается деформация костей. Кроме того, представляют опасность гиперкальциемия и ее последствия. Клинически и рентгенологически эффект лечения возрастает при пероральном приеме неорганического фосфата в дробных дозах (1—3,6 г фосфора в сутки); это позволяет применять меньшие дозы витамина D или кальцитриола и у многих детей ускоряет линейный рост. У некоторых взрослых больных даже изолированная терапия неорганическим фосфатом снимает мышечную слабость и костные боли, а также вызывает появление рентгенологических и гистологических признаков выздоровления. Добавление кальцитриола улучшает кальциевый баланс и способствует ослаблению вторичного гиперпаратиреоза, а также поддерживает достаточный для полного выздоровления уровень фосфора в сыворотке. У некоторых больных на ранних этапах лечения могут временно усиливаться костные боли и возрастать содержание щелочной фосфатазы в сыворотке крови. При остеомаляции, связанной с хроническим ацидозом вследствие поражения почечных канальцев, помимо фосфата и кальцитриола, целесообразно применять щелочи. У больных, перенесших уретеросигмоидостомию, пероральный прием бикарбоната натрия снимает ацидоз, повышает уровень фосфата в сыворотке и способствует ликвидации костной патологии; поддерживающие дозы щелочей препятствуют рецидивированию симптомов.
Больным с нефротическим синдромом и низким содержанием 25(OH)D в сыворотке помогают добавки умеренных доз витамина D. При хронической почечной недостаточности применяют высокие дозы витамина D, как в случае остеомаляции, из-за поражения почечных клубочков. Дигидротахистерол в дозах 0,2— 1 мг в сутки эффективен при лечении больных с гипокальциемией и остеодистрофией, связанных с хронической почечной недостаточностью. В большинстве случаев почечной остеодистрофии столь же эффективны малые дозы кальцитриола. Рекомендуется начинать лечение с дозы 0,25 мкг в сутки. Если через 2—4 нед приема этой дозы биохимические параметры не изменятся, дозу увеличивают на 0,25 мкг в день каждые 2—4 нед, пока не будут получены удовлетворительные клинические и биохимические результаты (включая повышение уровня кальция в сыворотке и снижение содержания ПТГ). Обычная доза 0,5—1 мкг в сутки. Из-за отсутствия регуляторных механизмов, контролирующих биологические реакции на кальцитриол, нередко, особенно вначале, развиваются транзиторная гиперкальциурия и гиперкальциемия. Поэтому на протяжении первых 1—2 мес лечения следует часто проверять уровень кальция в сыворотке; после установления стабильной дозы эти определения можно проводить реже. Поскольку кальцитриол обладает малой продолжительностью действия и не запасается в жировых депо, гиперкальциемия обычно исчезает через 2—7 дней после отмены препарата или снижения его дозы. Обычному больному с хронической почечной недостаточностью добавки фосфата, естественно, противопоказаны. Однако иногда чрезмерное использование невсасывающихся антацидов вкупе с резкой потерей фосфата в процессе гемодиализа приводит к гипофосфатемии.
У больных, перенесших в детстве рахит, механическое воздействие тяжелых деформаций может способствовать развитию дегенеративного поражения суставов, особенно тазобедренных и коленных. Остеотомия, выполненная в соответствующее время после выздоровления, предупреждает это осложнение и снижает необходимость в более обширной артропластике в последующие годы.
Дата добавления: 2015-03-17; просмотров: 1552;
