Tnaealv
повышение титра IgM, но оно не такое значительное, как при первичном инфицировании.
Патогенез и клиника у новорожденных
По современным данным, 0,5—2,5% всех новорожденных инфицируются ЦМВ при рождении и еще 3—5% всех новорожденных — в раннем неонаталь-ном периоде.
Врожденная ЦМВИ. Риск внутриутробного инфицирования и характер поражения плода зависят от наличия антител у матери и срока инфицирования плода. При первичном инфицировании серонегативной беременной риск передачи вируса плоду составляет примерно 30—40% (Владимиров Н.Ю., Наговицына Е.Б., Сятковская А.Л., 2001; Козлова В.И., Пухнер А.Ф., 2000; Antsa-klis A. et al., 2000). Риск поражения плода выше при первичном инфицировании на ранних сроках беременности (Кузьмин В.Н., Музыкантова B.C., Шты-кунова Е.В., 2000; Хахалин Л.Н., 1997). Манифестная форма инфекции имеет место примерно у 5—10% детей, внутриутробно инфицированных ЦМВ, у 2-4% отмечаются пороки развития. Внутриутробное инфицирование в I триместре приводит к порокам ЦНС - микроцефалии, гидроцефалии, кальцинатам в головном мозге; возможны пороки сердца, деформация ушных раковин и другие пороки развития.
Манифестная форма при трансплацентарном инфицировании на более поздних сроках беременности протекает в виде генерализованной инфекции и характеризуется желтухой, увеличением печени и селезенки, геморрагическим синдромом (Шабалов И.П., 2001). При этом отмечаются уменьшение числа тромбоцитов, прогрессирующая анемия, увеличение числа ретикулоцитов. Интенсивность желтухи нарастает в течение первых 2 нед. и затем медленно, иногда волнообразно, снижается на протяжении 2—6 мес. Тяжелые неврологические осложнения встречаются только при первичной ЦМВИ у матери. Очаги энцефалита чаще располагаются в периваскулярных зонах больших полушарий. Здесь могут возникать участки некроза с последующим образованием кальцина-тов. Последствием внутриутробного энцефалита могут быть микроцефалия, гидроцефалия и др. Изменения ЦНС часто сочетаются с поражением глаз (хориоретиниты, катаракта, атрофия зрительного нерва). Очень часто при врожденной цитомегалии наблюдаются пневмония и поражение почек. Смертность среди новорожденных с клиническими проявлениями инфекции достигает 30%, а более чем у 90% выживших отмечаются неврологические последствия, включая потерю слуха, задержку умственного и психомоторного развития, эпилепсию, патологию зрения, различные нарушения речи (Casteels A. et al., 1999).
Материнские антитела к ЦМВ не обеспечивают полной защиты плода от инфекции, однако у серопозитивных беременных риск трансплацентарного проникновения вируса снижается более чем на порядок и составляет 1,4—2%-Даже если инфицирование плода все же произошло, ребенок в большинстве случаев (99%) рождается без специфической патологии (латентная инфекция) (Fowler К. et al., 1992). Однако у 5—10% таких детей в последующем наблюдаются отдаленные последствия ЦМВИ (нарушение слуха, неврологические расстройства). Эти нарушения могут иметь отсроченное начало (в возрасте 4—5 лет и позже) вследствие продолжающейся репликации вируса (Williamson W. et al., 1992). Реинфекция новым штаммом ЦМВ связана с большей вероятностью внутриутробного инфицирования, чем реактивация латентной инфекции (Boppana S. et al., 2001).
Перинатальная ЦМВИ приобретается в результате контакта ребенка с инфицированными цервикальными выделениями, грудным молоком или при
С||угриУГРО^ая инфекция________________________________________________________________ 319
ведении препаратов крови, содержащих ЦМВ. В отличие от врожденной ЦМВИ признаки инфекции развиваются спустя 2 и более недель после родов. риск и тяжесть перинатальной ЦМВИ, во многом определяются наличием у новорожденного материнских специфических IgG, обладающих защитным действием. Контактировавшие новорожденные, имеющие антитела против ЦМВ, либо не инфицируются, либо симптомы инфекции отсутствуют (латентная инфекция). В противоположность этому у недоношенных новорожденных с отсутствием антител к ЦМВ контакт с вирусом почти всегда приводит к развитию тяжелых клинических форм заболевания. При приобретенной ЦМВИ у более старших детей энцефалит почти не встречается.
Диагностика
Лабораторная диагностика ЦМВ включает: цитоскопию — выявление гигантских клеток; выделение вируса в культуре; обнаружение вирусной ДНК; определение специфических антител. До появления методов ПЦР-диагности-ки золотым стандартом диагностики ЦМВИ было культивирование вируса. В настоящее время наиболее чувствительным методом для обнаружения малых количеств ДНК цитомегаловируса является ПЦР-диагностика. Материал для исследования можно брать из носоглотки, цервикального канала, уретры, можно проводить исследование мочи, слюны, спермы, слезной жидкости, кала и крови (Исаков В.А., Борисова В.В., Исаков Д.В., 1999). Однако выявление ДНК вируса не позволяет определить характер инфекции (первичная или вторичная), поэтому ПЦР-диагностику необходимо сочетать с серологическими исследованиями.
В настоящее время наиболее точным и чувствительным методом определения антител является ИФА, обеспечивающий определение как IgG, так и IgM. Определение IgG в динамике может дать наиболее убедительное и строгое доказательство первичного инфицирования беременной. Критерием этого является вираж ЦМВ-специфичного IgG от серонегативного к серопозитивно-му значению. Указанием на впервые приобретенную инфекцию также могут являться четырехкратное и более повышение уровня ЦМВ-специфичных IgG при сравнении образцов, взятых в острой фазе заболевания и в период выздоровления, а также наличие высокого титра ЦМВ-специфичных IgM.
Текущая вирусемия у инфицированных может быть установлена методом ПЦР, либо другим прямым методом. У новорожденных эти методы являются основными для выявления внутриутробного и постнатального инфицирования. Диагноз врожденной ЦМВИ можно считать установленным, если в течение первых 2 нед. жизни ребенка удается выделить вирус из мочи, слюны или Другого биологического материала. После 2 нед. жизни позитивные результаты культурального метода и ПЦР-анализа могут отражать как врожденную, так и перинатальную инфекцию.
В диагностике внутриутробного инфицирования существенную роль играют данные ультразвукового исследования. Диагностическими критериями УЗИ при обследовании плода являются: микро- и гидроцефалия, вентри-куломегалия, кистозные изменения или очаги кальцификации в перивентри-кулярной зоне мозга, ткани печени, плаценты; синдром задержки роста плода, маловодие, асцит у плода, перикардиальный или плевральный выпот, гипоэхогенный кишечник, водянка плода (Malinger G. et al., 2003). G.Enders и соавт. (2001) показали, что выявление маркеров при ультразвуковом исследовании в сочетании с положительными результатами обследования крови плода или АЖ в 75% случаев позволяет прогнозировать симптомную врожденную ЦМВИ.
320____________________________________________________________________________ Глава IV
Группы лиц, подлежащие обследованию на ЦМВИ
• Женщины, планирующие беременность, а также беременные с целью выявления группы риска. К группе риска относятся женщины, не инфицированные ЦМВ и не имеющие к нему антител (серонегативные). Для выявления группы риска проводится определение уровня специфического IgG в сыворотке крови. При отрицательном результате женщина относится к группе риска. Если в последние 2 мес. у женщины отмечались повышение температуры, болезненность в области печени или выявлен высокий титр IgG (1:800 и выше), то желательно также определить уровень IgM. При положительном титре IgM рекомендуется отложить дату зачатия на 2—3 мес. Всем обследуемым, у которых не выявляется положительный титр IgM, может быть рекомендовано зачатие.
• Беременные группы риска. На протяжении беременности рекомендуется 1 раз в 3 мес. определять уровень специфических IgM и IgG.
• Беременные с признаками острой ЦМВИ. При обращении беременной с признаками острой ЦМВИ (повышение температуры, увеличение размеров печени, ее болезненность, пневмония) необходимо установить, определяли ли у обследуемой ранее антитела к ЦМВ. Если у беременной ранее имелись специфические IgG, то риск развития острой ЦМВИ у плода невелик. В этом случае достаточно провести УЗИ плода. Если известно, что беременная относилась к группе риска либо ранее не обследовалась на наличие специфических антител, необходимо определить уровень IgG и IgM. Интерпретация результатов и действия врача представлены в таблице 4.7.
Таблица 4.7 Интерпретация результатов серологического исследования на ЦМВ и действия врача
| Уровень IgG | Уровень IgM | Интерпретация | Действия |
| Отрицательный | Отрицательный | Беременная серонега-тивна, инфицирования нет либо имеет место иммуносупрессия | Необходимо исключить ВИЧ-инфекцию, медикаментозную иммуносупрессию, искать другие причины недомогания |
| Отрицательный | Положительный | Возможна начальная стадия инфекции. При невысоком титре IgM (1:100) требуется повторное определение IgM и IgG через 1—2 нед. | В случае высокого титра IgM (1:200 и выше) либо сероконвер-сии IgG можно сделать заключение о недавнем первичном инфицировании |
| Положительный | Отрицательный или положительный ниже 1:200 | Большая вероятность хронической или латентной инфекции | Риск острой ЦМВИ для плода невысок. Дополнительно провести УЗИ плода |
| Положительный | Положительный в титре 1:200 и выше | Большая вероятность недавнего первичного инфицирования. При невысоком титре IgG назначается повторное определение IgM и IgG через 1—2 нед. | В случае четырехкратного увеличения титра IgG делается заключение о недавнем первичном инфицировании. Дополнительно провести УЗИ плода, в случае выявления поражения головного мозга — исследование ДНК ЦМВ в АЖ |
Внутриутробная инфекция 321
• Новорожденные с признаками врожденной ЦМВИ. При подозрении у ново
рожденного ЦМВИ наиболее информативным исследованием является
определение ДНК ЦМВ в биологических жидкостях новорожденного
(слюна, моча) методом ПЦР. В качестве дополнительного исследования
можно использовать определение уровня специфического IgM в сыворот
ке крови. Однако следует учитывать, что отсутствие антиЦМВ-IgM в
крови новорожденного еще не свидетельствует об отсутствии инфициро
вания. В тех случаях, когда ребенок рождается с латентной инфекцией и
вирусемия отсутствует (ПЦР дает отрицательный результат), определение
IgG в возрасте 6 мес. и старше может быть единственным средством уста
новления диагноза ЦМВИ. У неинфицированных детей уровень специ
фического IgG снижается до неопределяемых величин, в то время как у
детей с ЦМВИ титр антиЦМВ-IgG не снижается или даже увеличивается.
Течение и ведение беременности
За рубежом серологический скрининг беременных не рекомендуется по следующим причинам:
• Не существует методов точного прогнозирования последствий первичной инфекции.
• Часть случаев первичной инфекции обусловлена реинфекцией беременной другими штаммами вируса.
• Не существует вакцины против ЦМВ или другого лечения.
• Около 2% всех новорожденных выделяют ЦМВ, а попытки идентифицировать и изолировать их слишком дороги и не применяются в клинической практике (American College of Obstetricians and Gynecologists, 2000; Peck-ham С et al., 2001).
В настоящее время в России скрининговое обследование на антитела к ЦМВ является обязательным исследованием в комплексе предгравидарной подготовки и проводится всем беременным женщинам, встающим на учет в женских консультациях. Беременные из группы риска (серонегативные) должны соблюдать определенные предосторожности, чтобы ограничить контакт с потенциальными источниками возбудителя. Если женщина в связи со своими профессиональными обязанностями вынуждена контактировать с детьми (воспитатель, нянечка, медсестра в детских дошкольных или медицинских учреждениях), ей должны быть даны рекомендации на срок беременности прервать или сменить работу. Беременные группы риска должны быть предупреждены о возможности инфицирования при незащищенных половых контактах, через слюну при поцелуях.
Риск первичного инфицирования во время беременности составляет около 1%, однако он отличается в зависимости от распространения вируса в регионе (Stagno S. et al., 1986). У серонегативных женщин из высокоинфицированных популяций риск заразиться во время беременности достаточно высок. Однако в высокоинфицированных популяциях чаще наблюдается не первичная инфекция, а реинфицирование новыми штаммами ЦМВ. У беременных, инфицированных ЦМВИ во время беременности, обычно нет каких-либо клинических симптомов заболевания, иногда заболевание протекает по типу грип-поподобного или мононуклеозоподобного синдромов. Первичную ЦМВИ у беременной можно заподозрить при сочетании гриппоподобного синдрома с гепатоспленомегалией. У серонегативных женщин с симптомами первичной инфекции проводятся повторные исследования через 3—4 нед. для подтверждения сероконверсии. При острой ЦМВИ велика вероятность самопроизвольного аборта, неразвивающейся беременности, внутриутробной гибели плода на

 .???___________________________________ ._______________________________________ Главам
.???___________________________________ ._______________________________________ Главам
более поздних сроках беременности (Кузьмин В.Н., Музыкантова В.С Щты-кунова Е.В., 2000).
Алгоритм обследования при подозрении на первичную ЦМВИ при беременности представлен на рисунке 4.7.
В случае доказанного первичного инфицирования беременной ЦМВ в I триместре рекомендуется прерывание беременности (четко показания к прерыванию беременности не определены, в основном это пороки развития). При угрозе самопроизвольного выкидыша не следует стараться сохранить беременность Если первичное инфицирование беременной произошло во II триместре необходимо провести дополнительное обследование плода: УЗИ, выявление ЦМВ из АЖ (амниоцентез + ПЦР), может быть проведен кордоцентез с определением IgM у плода методом ИФА (Кузьмин В.Н., Музыкантова B.C., Шты-кунова Е.В., 2000; Antsaklis A. et al., 2000). При доказанном инфицировании плода рекомендуется прерывание беременности. При первичном инфицировании в III триместре рекомендуется наблюдение.
В настоящее время многие исследователи занимаются изучением АЖ с целью повышения специфичности и чувствительности пренатального ЦМВ-те-стирования для улучшения диагностики инфекции плода и врожденной цитоме-галии (Gouarin S. et al., 2001; Gouarin S. et al, 2002; Guerra B. et al., 2000; Lazzarot-to T. et al., 2000). Метод ПЦР используется не только для качественной, но и для количественной оценки вирусной ДНК в крови плода и АЖ (Kimberlin D.W. et
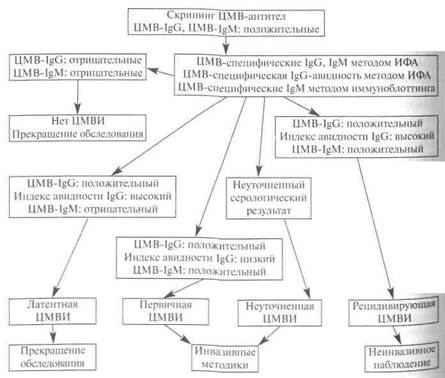
Рис. 4.7. Алгоритм обследования при подозрении на первичную ЦМВИ при беременности.
Внутриутробная инфекция 323
а1., 2003). Количественные показатели ГЩР в АЖ обычно коррелируют с тяжестью инфицирования плода, однако интерпретация исследования зависит от срока беременности на момент амниоцентеза и времени, прошедшего от времени материнского инфицирования (Kimberlin D.W. et al, 2003). Некоторые исследователи показали, что отрицательный результат ПЦР АЖ не всегда исключает инфицирование плода (Antsaklis A. et al., 2000; Bodeus M. et al, 1999).
При выявлении IgM у серопозитивных женщин, особенно при возрастании титра антител при повторном исследовании, может быть заподозрено инфицирование на ранних сроках беременности или до беременности, так как IgM сохраняются в крови до 3—5 мес. IgM могут выявляться у 20% женщин при реактивации инфекции. Недавно были разработаны новые тесты на авидность IgG и реактивность IgM на основе иммуноблоттинга, которые позволяют провести дифференциальную диагностику первичной и латентной инфекции, однако эти тесты еще не распространены в широкой клинической практике (Lazzarot-to Т. et al., 1999). Авидность IgG-антител изменяется от низкой до высокой за период от нескольких недель до месяцев (Revello M.G., Gerna G., 2002; Revel-lo M.G.,GernaG.,2004).
Ведение беременных с ЦМВИ заключается в наблюдении, выявлении признаков возможного внутриутробного инфицирования плода, применении иммуноглобулина человеческого или специфического (антиЦМВ) иммуноглобулина (цитатект), иммуномодуляторов (виферон и другие препараты ИФН) для коррекции иммунной системы и предупреждения распространения вируса (Кузьмин В.Н., МузыкантоваВ.С., Штыкунова Е.В., 2000; ХахалинЛ.Н., 1997; Pass R., Weber Т., Whitley R., 1999).
Схемы лечения ЦМВИ во время беременности:
• цитатект — 5 мл 2 раза в неделю в течение 14 дней;
• антицитомегаловирусный человеческий иммуноглобулин — по 3 мл в/м через каждые 3 дня, 5 инъекций (3 курса в течение беременности);
• интраглобин-ф — 4 мл/кг массы тела 1 раз в 14 дней (3 курса);
• свечи с вифероном — 500 тыс. — 1 млн ME 2 раза в день ректально;
• ацикловир (зовиракс), валацикловир (валтрекс) — по 200 мг 5 раз в день (10 дней);
• курсы метаболической терапии.
Несомненным достижением в лечении инфекций является использование плазмафереза и эндоваскулярного лазерного облучения крови (ЭЛОК). Лечебная эффективность плазмафереза и ЭЛОК обусловлена детоксикационным эффектом, стимулирующим влиянием на клеточный и гуморальный иммунитет, нормализацией коагуляционных и агрегационных свойств крови. Использование плазмафереза и ЭЛОК позволяет достичь стойкой ремиссии вирусной инфекции и пролонгировать беременность, снизить частоту заболеваемости новорожденных.
При выявлении пороков развития плода может быть рекомендовано прерывание беременности. Роды у пациенток ведутся по акушерским показаниям, и даже при активном выделении вируса в цервикальной слизи не противопоказаны роды через естественные родовые пути, так как интранатальное заражение не опасно для плода.
Новорожденным от матерей с ЦМВИ рекомендуется назначение препаратов lg, препаратов ИФН или индукторов ИФН (Кузьмин В.Н., Музыканто-ва B.C., Штыкунова Е.В., 2000). D.Kimberlin и соавт. (2003) показали, что внутривенно вводимый ганцикловир в течение 6 нед. после родов новорожденным с симптомами поражения нервной системы предупреждает поражение органа слуха. В случае проведения трансфузионной терапии новорожденным, рож-
 &^________________________________________________________________ Главам
&^________________________________________________________________ Главам
денным серонегативными матерями, должны использоваться препараты крови, проверенные на отсутствие ЦМВ. Профилактика ЦМВИ
1. Скрининг. Методов профилактики вертикальной передачи вируса от матери к плоду не существует, поэтому за рубежом скрининг считается нецелесообразным. В России проводится обследование пациенток на ЦМВИ. Профилактической мерой является серологический скрининг IgM, IgG к ЦМВ в начале и в середине беременности для выявления первично инфицированных беременных. У новорожденного с подозрением на врожденную инфекцию исследования проводятся сразу после рождения и в конце 1-го месяца жизни, в дальнейшем рекомендуется тщательное наблюдение за такими детьми с целью выявления неврологических и других нарушений (Pass R., Weber Т., Whitley R., 1999).
2. Иммунизация. Следует проводить пассивную иммунизацию женщин гипериммунным антиЦМВ-Ig. В настоящее время в США разрабатывается ЦМ В-вакцина, которая вводится детям до 12 лет для дальнейшей профилактики ЦМВИ. Разработаны и испытываются на добровольцах несколько вакцин (живая аттенуированная вакцина Towne, рекомбинантная субъединичная вакцина gB и вакцина Canarypox (ALVAC), включающая рекомбинантный gB).
3. Ограничение контакта с внешней средой. Лечебные учреждения являются потенциальной средой высокого риска передачи ЦМВИ. Тщательное мытье рук и мероприятия по контролю за инфекцией могут быть достаточными для предотвращения распространения ЦМВ среди работников лечебных учреждений.
4. Ограничение продуктов трансфузии. Риск ЦМВИ новорожденных, связанный с трансфузией, можно свести к минимуму, используя кровь и ее препараты, полученные от ЦМВ-негативных доноров.
Дата добавления: 2014-12-16; просмотров: 1186;
