ХРОНИЧЕСКОЕ ВОСПАЛЕНИЕ СЛЮННЫХ ЖЕЛЕЗ
Хронический сиаладенит — это воспалительное заболевание слюнных желез с недостаточно изученными этиологией и патогенезом.
Установлено, что у больных хроническим сиаладенитом генетически обусловленный гомеостазис определяется ослаблением защит-
ных сил организма. Снижение иммунитета создает предпосылки для возникновения заболеваний определенных систем, в том числе и слюнных желез. Немаловажная роль при этом отводится врожденным изменениям ацинарной и протоковой ткани слюнной железы, которые приводят к развитию той или иной формы хронического сиаладенита.
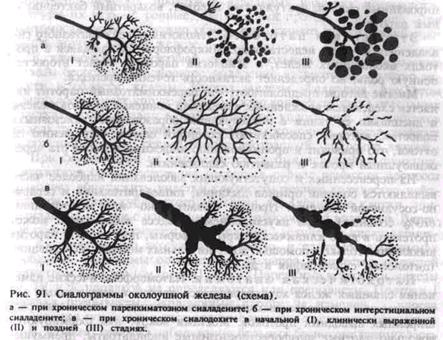
В настоящее время выделяют три формы сиаладенита по преимущественному поражению различных анатомических отделов слюнной железы: интерстиция — интерстициальный сиаладенит, паренхимы — паренхиматозный сиаладенит и системы выводных протоков — сиало-дохит (протоковый сиаладенит) (рис. 91,1, II, III). В зависимости от степени выраженности патологических симптомов различают начальную, клинически выраженную и позднюю стадии заболевания. На основании показателей клинического течения и лабораторных данных выделяют активное и неактивное течение хронического сиаладенита.
Хронический сиаладенит возникает в околоушных железах, реже — в поднижнечелюстных, подъязычных и малых слюнных железах слизистой оболочки полости рта. Частота поражения различных слюнных желез зависит от формы сиаладенита: паренхиматозной, интерстициальной, сиалодохита.
Паренхиматозный сиаладенит. Синонимы: хронический рециди-вирующий паротит, хронический возвратный паротит, хронический сиалэктатический паротит, интермиттирующий возвратный гнойный паротит, кистозный паротит, кистозная дисплазия, вторично-инфи-
цированныи сиалоз, дуктулярный паротит, возвратный бактериальный паротит.
Этиология и патогенез. Этиология паренхиматозного си-аладенита изучена недостаточно. Микрофлора, находящаяся в протоках околоушных желез, в ^этиологии паротита играет второстепенную роль, но определяет активность течения процесса.
Многие авторы предполагают, что паренхиматозный паротит является следствием врожденных изменений концевых отделов железы и дисплазии ее ткани с последующим образованием «кистозных» полостей, которые способствуют ретенции слюны, нарушению ее оттока, что приводит к проникновению инфекции полости рта через околоушный проток и развитию сиаладенита.
Из перенесенных и сопутствующих заболеваний наиболее часто выявляются болезни органов дыхания, пищеварительной и сердечно-сосудистой системы. Процесс бывает одно- или двусторонним (70% больных). При двустороннем процессе заболевание может протекать в виде клинически скрытой формы, при которой паротит выявляется только с помощью дополнительных методов исследования (цитология, сиалография и др.).
Патологическая анатомия. Патоморфологические изменения слюнных желез характеризуются отеком и выраженным ан-гиоматозом в междольковых прослойках, наличием отдельных расширенных выводных протоков. Местами вокруг них формируются довольно плотные лимфогистиоцитарные инфильтраты, преимущественно диффузные. Местами отмечается развитие фиброзной ткани в виде узких прослоек. Междольковые и внутридольковые выводные протоки выстланы двухрядным кубическим эпителием. В просвете отдельных протоков видны розоватые бесструктурные массы. Эпителиальные клетки ацинусов имеют преимущественно цилиндрическую форму, цитоплазма их вакуолизирована вследствие накопления белкового секрета. Ядра округлые, гиперхромные, расположены в базальной части клеток.
Клиническая картина. В начальной стадии заболевание характеризуется бессимптомным течением. Паротит обнаруживается случайно, при обследовании больного или обострении процесса. При осмотре изменений в области околоушных желез не бывает. Из протоков околоушных желез выделяется обычное количество прозрачного секрета.
При сиалометрии нарушения секреции слюнной железы не отмечено. При цитологическом исследовании секрета определяются участки слизи, наличие немногочисленных, частично дегенериро-ванных нейтрофилов, лимфоцитов, иногда небольшое количество ретикулярных клеток, гистиоцитов и макрофагов. Эпителиальные клетки встречаются в небольшом количестве и представлены клетками плоского и цилиндрического эпителия, умеренным количеством воспалительно измененных клеток; встречаются немногочисленные бокаловидные клетки.
На сиалограмме (см. рис. 91, а, I) в области железы определяются единичные мелкие полости (диаметром 1—2 мм), паренхима железы
выявляется нечетко, протоки в отдельных участках прерывисты, контуры их четкие, ровные, околоушный проток не изменен. При пантомосиалографии можно обнаружить скрыто протекающий процесс в другой парной железе.
В клинически выраженной стадии больных при массировании железы беспокоят солоноватое выделение из протоков, чувство тяжести в области железы. Иногда железы увеличены, при этом припухлость имеет упруго-эластическую консистенцию; в отдельных участках прощупывается безболезненное уплотнение. Из протоков выделяется секрет с примесью слизистых комочков, иногда гнойных включений, или же секрет бывает прозрачный, умеренно вязкий.
При сиалометрии не определяется грубых нарушений функции. Цитологическое исследование секрета в период ремиссии процесса позволяет обнаружить участки слизи, умеренное количество нейтрофилов, клетки кубического эпителия, бокаловидные клетки, эпителиальные клетки с измененной морфологической картиной. В случае обострения отмечается значительное увеличение числа элементов воспалительного экссудата. На сиало- и пантомосиалограммах в области паренхимы определяется большое количество полостей диаметром 2—3 мм (см. рис. 91, а, II). Паренхима и протоки железы III, IV и V порядков не определяются или прерывисты. Протоки I порядка прерывисты, околоушный проток не изменен, а иногда отмечаются суженные и расширенные участки с четкими контурами.
В поздней стадии заболевания больных беспокоят припухлость в области пораженной железы, чувство тяжести или небольшая болезненность в околоушных областях, выделение неприятной гнойной слюны, иногда чувство сухости в полости рта. Припухлость бывает .бугристой, безболезненной и может располагаться в пределах анатомических границ околоушной железы. Кожа, покрывающая припухлость, иногда истончена и может иметь рубцы от ранее произведенных разрезов по поводу абсцедирования при обострении паротита. У некоторых больных, несмотря на позднюю стадию, железа в период ремиссии процесса остается неувеличенной.
При сиалометрии выявляется снижение функции железы. При цитологическом исследовании в мазках секрета имеется много слизи;
нейтрофилы определяются в преобладающем количестве и находятся в большей степени дегенерации, чем в предшествующих стадиях. Определяется скопление лимфоидных элементов и бокаловидных клеток.
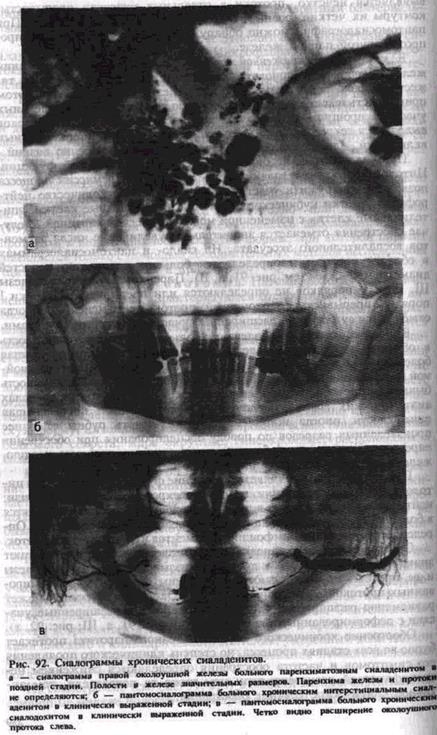
Сиалографически установлено, что полости в железе достигают значительных (5—10 мм в диаметре) размеров; паренхима железы и ее протоки не определяются или видны фрагменты деформированных протоков в отдельных участках. Околоушный проток может равномерно расширяться или иметь суженные и расширенные участки с деформированными контурами (см. рис. 91, а, III; рис. 92, а).
Обострение хронического паренхиматозного паротита протекает бурно во всех стадиях процесса, но степень клинического проявления его симптомов и частота обострения определяются снижением неспецифической резистентности: чем ниже ее показатели, тем активнее клиническое течение обострения.
В период обострения при неактивном течении процесса больных беспокоят боль и припухлость в области околоушных желез, повышение температуры тела. При осмотре обнаруживается разлитая припухлость, выходящая за пределы границ железы, при пальпации плотная и болезненная. Слизистая оболочка полости рта бледно-розового цвета, в области устья протока воспаленной железы гипе-ремирована. При легком массировании железы можно получить из протока мутную слюну с примесью фибрина или гноя. При лечении воспаление быстро проходит. У больных с активным течением заболевания температура тела достигает 38—39 °С, повышена СОЭ, лейкоцитоз. При нарастании явлений возможно абсцедирование в железе, затрудняется открывание рта, появляются участки покраснения кожи над железой и флюктуация. Часто обострение определяется не только степенью снижения неспецифической резистент-ности, но и стадией процесса.
Диагноз хронического паренхиматозного паротита подтверждается цитологически и сиалографически. Применение других методов исследования позволяет установить стадию и активность процесса. Паренхиматозный паротит следует дифференцировать от ин-терстициального сиаладенита, сиалодохита, эпидемического паротита, опухоли.
Прогноз. При паренхиматозном паротите у 50% больных заболевание имеет тенденцию к положительной динамике, наступает клиническое выздоровление. Однако врожденная патология железы способствует скрытому латентному течению воспалительного процесса, поэтому, несмотря на благоприятное клиническое течение, имеется необходимость диспансерного наблюдения за больными. У большинства больных течение заболевания длительное, имеет волнообразное течение. У отдельных больных процесс прогрессирует, развиваются все признаки синдрома или болезни Шегрена.
Интерстициальный сиаладенит. Синонимы: хронический продуктивный сиаладенит, хронический склерозирующий паротит, воспалительная опухоль Кюттнера, безболезненное припухание околоушных желез, хронический атрофический сиаладенит, фибропродуктивный сиаладенит, симптоматическая сиалопатия, эндокринная гипертрофия, гормональный сиалоз, вторично-инфицированный сиалоз.
Этиология и патогенез. Этиология интерстициального сиаладенита изучена мало. Предполагается, что нарушение в слюнных железах возникает на фоне общих заболеваний организма — нарушении обменных процессов. Из перенесенных и сопутствующих заболеваний отмечаются сахарный диабет, гипертоническая болезнь, хронический простатит, заболевания пищеварительной системы и др.
Патологическая анатомия. При патологоанатомическом исследовании больших и малых желез определяется рыхлая соединительная ткань в междольковык прослойках с отеком и ангиома-тозом; кровеносные сосуды расширены и переполнены кровью. В других отделах железы ее дольки разделены прослойками плотной фиброзной ткани, в которой имеются плотные лимфогистиоцитарные инфильтраты. Паренхима железы замещена диффузными скопле-
ниями лимфоидных элементов, сохраняются лишь единичные аци-нусы и внутридольковые выводные протоки. В отдельных протоках резко сужены щелевидные просветы, вокруг них плотная фиброзная ткань в виде муфт. В просвете протоков обнаруживаются бесструктурные эозинофильные массы. В некоторых дольках наряду с плотными скоплениями и обширными полями лимфоидных элементов довольно интенсивно развита фиброзная, а также жировая ткань — липоматозная атрофия.
Клиническая картина. Интерстициальным паротитом чаще страдают женщины, особенно в пожилом возрасте. Характерным признаком этого заболевания является равномерное припухание слюнных желез. Увеличенные железы имеют гладкую, ровную поверхность, с подлежащими тканями не спаяны, консистенция их тестовидная. Кожа, покрывающая слюнные железы, не изменена, открывание рта свободно, слизистая оболочка полости рта бледно-розового цвета, хорошо увлажнена. По степени выраженности изменении слюнных желез при интерстициальном сиаладените различают начальную, клинически выраженную и позднюю стадии процесса.
В начальной стадии больные отмечают неприятные ощущения в области одной или обеих околоушных желез, иногда боль в затылке, периодически появляющиеся припухлость околоушных желез и чувство неловкости в ушах. Как правило, заболевание обнаруживается случайно, по наличию мягкой безболезненной припухлости в пределах анатомических границ железы. Секреторная деятельность слюнных желез не изменяется. Цитологическое исследование секрета позволяет выявить бедность мазков клеточными элементами; обнаруживаются единичные нейтрофилы и клетки цилиндрического эпителия, бокаловидные клетки и «голые» ядра. При сиало- и пантомосиалографии на сиалограммах отмечают некоторую неравномерность изображения паренхимы железы и сужение протоков III, IV и V порядков <см. рис. 91, б, I).
При клинически выраженной стадии припухлость в области пораженных желез постоянная, безболезненная.
При сиалометрии секреция слюнных желез не изменяется или снижается до нижних границ нормы; в период обострения секреция уменьшается. Цитологическое исследование секрета позволяет установить увеличение клеточных элементов в мазках. При сиало-графии (см. рис. 91,6, II) размеры железы увеличены, плотность паренхимы железы уменьшена, резко сужены протоки III—IV порядков, контуры протоков остаются ровными и четкими.
В поздней стадии больные жалуются на слабость, снижение работоспособности, иногда отмечают снижение слуха. Временами возникает сухость в полости рта. У всех больных наблюдается постоянное безболезненноеили малоболезненное припухаииев областипораженных желез. Слюнные железы увеличены значительно.При этом отмечаетсяочаговое уплотнение,свободной слюны немного, из выводныхпротоков слюнных желез при массировании слюнавыделяется в уменьшенном количестве.
При сиалометрии обнаруживается снижение функции слюнных желез. При цитологическом исследовании мазков секрета можно обнаружить нейтрофилы в состоянии дегенерации, гистиоидные элементы, «голые» ядра, пласты клеток плоского и цилиндрического эпителия на фоне участков белкового субстрата. На сиало- и пан-томосиалограммах паренхима железы не определяется, все протоки железы и околоушный проток бывают сужены, в отдельных участках прерывисты, имеют неровные контуры (рис. 92, б).
Интерстициальный сиаладенит характеризуется обострениями, чаще при охлаждении в осенне-весенний период или при обострении сопутствующего сахарного диабета. Заболевание начинается с недомогания, припухания желез. У отдельных больных обострения возникают часто, несколько раз в год, сопровождаются болями в железе, ее значительным уплотнением, повышением температуры тела.
Диагноз. Характерная клиническая картина должна подтверждаться данными сиалографии — нарастающим сужением выводных протоков, длительное время сохраняющих четкие и ровные контуры;
цитологически — бедностью мазков секрета железы клеточными элементами, отсутствием клеток интерстициальной ткани.
Интерстициальный сиаладенит дифференцируют от хронического паренхиматозного сиаладенита, сиалодохита, опухоли, эпидемического паротита на основании характерных эпидемиологических, клинических, цитологических и сиалографических признаков этих заболеваний.
Прогноз при интерстициальном сиаладените благоприятный. Больных необходимо наблюдать в течение многих лет, в том числе совместно с общими специалистами, эндокринологами.
Хронический сиалодохит. Синонимы: фибринозный сиаладенит, фибринозный сиалодохит, хронический неэпидемический паротит, хронический сиалодохит Куссмауля, идиопатическая дилатация протоков.
Этиология и патогенез. В этиологии хронического сиалодохита большую роль играет врожденная эктазия протоков слюнной железы. Существует мнение, что заболевание является одним из вариантов течения паренхиматозного паротита. Ряд авторов причину расширения выводных протоков, в том числе околоушного или подниж нечелюстного, усматривают в сдавливании его в области устья или на протяжении различными патологическими процессами:
опухолью, лимфатическим узлом при лимфадените, стриктурой протока при его травме, воспалением устья протока при афтозном стоматите и др. Другие авторы считают его проявлением возрастной патологии.
Среди перенесенных исопутствующих заболеваний наиболеечасто у больных сиалодохитомвыявляются кистозные пораженияорганов,заболевания сердечно-сосудистой и пищеварительной систем, органовдыхания. Чащеслюнные железыпоражаются с двухсторон (75%), однакоклинические проявлениябывают, как правило,односторонними.
Патологическая анатомия. Патоморфологическое исследование при хроническом сиалодохите позволило обнаружить между протоками и дольками железы диффузные лимфогистиоцитарные и лимфогранулоцитарные инфильтраты с примесью полинуклеаров. Выводные протоки железы расширены, местами сужены, выстланы многорядным кубическим эпителием, в просвете их имеются слу-щениые эпителиальные клетки и скопления полинуклеаров. В области стенки околоушного протока эпителиальный пласт, выстилающий проток, имеет на разных участках неодинаковую толщину за счет слущивания дегенеративно-измененных эпителиальных клеток. Проток выстлан частью многорядным цилиндрическим, частью многослойным плоским эпителием; изредка встречаются бокаловидные клетки, определяются бухтообразные выпячивания эпителия.
Клиническая картина. Хроническим сиалодохитом страдают чаще лица пожилого возраста (77,4%); у женщин он встречается ненамного чаще (56,8%).
В начальной стадии больные жалуются на периодически возникающее припухание при приеме острой пищи в околоушно-жева-тельной области, связанное с ретенцией слюны в расширенных мелких протоках железы, сопровождающееся неприятным, распирающего характера ощущением или нерезкой болью. Иногда отмечается выделение большого количества слюны в полость рта, что характерно для расширения околоушного протока. Процесс может протекать бессимптомно и обнаруживается при обследовании больных после обострения. При осмотре изменений в области околоушных желез не отмечается. Из протоков выделяется прозрачный секрет, иногда в нем обнаруживаются комочки слизи.
Функция слюнных желез в пределах нормы. При цитологическом исследовании секрета встречаются единичные нейтрофилы и клетки эпителиальной выстилки протоков. На сиало- и пантомосиалограм-мах (рис. 91, в) определяется неравномерное расширение главного выводного протока и ветвей I, II порядков либо расширение ветвей II, III, IV порядков (при этом главный выводной проток в ряде случаев остается неизмененным), либо расширение всех протоков железы и главного выводного протока. Характерным является чередование расширенных и неизмененных участков протоков железы. Они имеют четкие контуры, что обнаруживается и на повторных сиалограммах. Паренхима определяется хорошо, четко выявляются дольки.
В клинически выраженной стадии больные жалуются на постоянное самопроизвольное выделение из протоков в полость рта солоноватого секрета с примесью комочков слизи. Во время еды появляются припухлость и покалывание в области слюнной железы, которые после приема пищи проходят. Иногда отмечается распирающая боль, что бывает при сиалодохите мелких протоков. При осмотре обнаруживается по ходу околоушного протока или в области какого-либо участка железы безболезненное, мягкое припухание в виде валика. При надавливании на него в полость рта выделяется солоноватый застойный секрет железы, при этом припухлость ис-
чезает. Слизистая оболочка рта влажная, цвет ее не изменяется. Устья протоков зияют, из них обильно выделяется слизистый секрет с фибринозными, нитевидной формы включениями — слепками протоков.
При сиалометрии количество слюны остается в пределах нормы. При цитологическом исследовании слюны обнаруживаются клетки цилиндрического эпителия, среди которых находят более крупные, иногда двуядерные экземпляры, а также немногочисленные пласты эпителиальных клеток с явлениями воспалительной метаплазии. Постоянно в небольшом количестве определяются бокаловидные клетки. На сиало- и пантосиалограммах (см. рис. 91, в, II;
рис. 92, в) определяется значительное расширение протоков, контуры их становятся неровными, но остаются четкими, появляются суженные участки.
В поздней стадии хронического сиалодохита больные жалуются на частое обострение процесса, гнойное или слизисто-гнойное выделение из протоков, припухлость в области слюнной железы. Припухлость воспаленной железы бывает незначительна, умеренно и неравномерно уплотнена; иногда припухлости не отмечается. Из околоушных протоков обильно выделяется вязкий слизистый секрет с гнойными и фибринозными включениями.
В поздней стадии хронического сиалодохита определяется небольшое снижение секреции слюны. При цитологическом исследовании секрета отмечается его сгущение, в нем находится большое количество гнойных тяжей. Наряду с нейтрофилами в препаратах встречаются скопления эозинофилов. Ретикулоэндотелиальных клеток немного, их производные (гистиоциты, макрофаги) отсутствуют. Характерно наличие крупных и двуядерных цилиндрических клеток, а также ,лластов воспалительно-метаплазированного эпителия; имеются эпителиальные комплексы, напоминающие морфологически концевые отделы слюнной железы. На сиалограмме (см. рис. 91, в, III) -можно обнаружить, кроме расширенных участков, значительные сужения; околоушный проток приобретает четкообразную форму, а иногда ход протоков проследить трудно.
Обострение хронического сиалодохита протекает бурно, сопровождаетсясильной болью, повышением температуры тела, иногдабывает до 6раз в год ипротекает наиболее тяжело у больных сактивным течениемпроцесса. В этомслучае клиническая картинасходнас обострением воспалительногопроцесса припаренхиматозном сиаладените. Иногда наступаетобтурация протока слизистыми и фибринозными пробками; отделяемого из протока нет.При этомможет наступитьабсцедирование в железе,появляются участкифлюктуации.Хронический сиалодохит следуетдифференцировать от паренхиматозного,интерстициального и эпидемическогопаротитов, слюннокаменнойболезни, кисты слюннойжелезы, опухоли слюнной железы на основанииклинической картины, сиалометрии и цитологии секрета,рентгено- и сиалографии, диагностической пункции, пункционной иэксцизионной биопсии.
Прогноз. В результате лечения у 50%больных наступаетдлительная ремиссия. При наличииврожденных изменений прото-
ков, несмотря на длительную стабилизацию патологического процесса, возможно его обострение, что определяет необходимость диспансеризации больных. У отдельных пациентов отмечалось образование слюнного камня в одном из протоков железы.
Лечениехронического сиаладенита
Лечение больных хроническим сиаладенитом независимо от формы (интерстициальная, паренхиматозная, сиалодохит) в период обострения процесса не представляет больших трудностей. Применение комплекса лечебных процедур, используемого при лечении больных с острым сиаладенитом, приводит к быстрому купированию процесса.
Лечение больных с хронической формой процесса должно быть комплексным и включает коррекцию нарушенного иммунитета (повышение неспецифической резистентности организма); терапию системных заболеваний; улучшение функции слюнной железы; диспансеризацию в специализированных учреждениях (лечебно-диагностических центрах).
В весенне-осенний период усиливается риск возникновения обострения хронического сиаладенита, поэтому в эти периоды проводят коррекцию иммунитета. Больных хроническим сиаладенитом ставят на диспансерный учет. Лечение целесообразно начинать с проведения санации всех хронических очагов в полости рта, носоглотки; рекомендовать соблюдение режима дня, рациональное сочетание труда и отдыха, занятия ЛФК.
В комплексное лечение необходимо включить назначение нук-леината натрия по 0,2 г 3 раза в день в течение 14 дней (этот курс нужно повторять 1—3 раза в год). Хорошие результаты получены при использовании поливитаминов и микроэлементов курсовыми дозами. Рекомендуется проведение курса внутрипротоковой ультрафиолетовой терапии, при которой УФ-лучи с помощью волоконного световода подводят к слюнной железе через ее выводной проток. Облучение осуществляется 1—4 мин. На курс лечения необходимо 4—б процедур с интервалами в 2—3 дня.
При системных заболеваниях проводят лечение больных совместно со специалистами соответствующего профиля.
Лечение направленона улучшение трофики тканей слюнной железы, повышение еефункции, предупреждение обострениязаболевания, приостановление нарастания склерозирования стромы и дегенеративных изменений в паренхиме. С этой цельюназначают2—10%раствор йодидакалия по 1столовой ложке 3 раза в день в течение 2—2,5мес с учетом чувствительности организма к йоду. Проводят новокаиновые блокады — через 2—3 дня, всего 10—12 раз. Назначают пирогенал внутримышечно через каждые 2—3 дня (25инъекций на курс), 0,5%водный раствор галавтамина — по 1 мл подкожно (30инъекций на курс).
Иногда целесообразно лечениеауговакциной в виде подкожного введения по 0,1 —0,3 млчерез 2 дня на 3-й (всего на курс 20 инъекций). В поздней стадии паренхиматозного паротита и сиалодохита лечение
следует начинать с введения антибиотиков. После массирования железы и освобождения всех протоков от их содержимого следует специальной канюлей или инъекционной иглой вводить 2 мл раствора антибиотиков (50 000 ЕД пенициллина и 100 000 ЕД стрептомицина в 2 мл 0,5% раствора новокаина) и, массируя железу, снова освободить протоки от содержимого. Введение раствора антибиотиков в протоки повторяют несколько раз, до тех пор пока не будут отмыты все слизи-сто-гнойные массы; затем вводят более концентрированный раствор антибиотиков (1 000 000 ЕД пенициллина и 250 000 ЕД стрептомицина в 1 мл 0,5% раствора новокаина) и оставляют его в железе. Такое лечение повторяется ежедневно, до полного прекращения гнойных выделений из протоков.
У больных, имеющих суженные участки протоков, следует применять протеолитические ферменты (трипсин, химотрипсин). В комплекс лечения нужно включать инъекции рибонуклеазы — 7—10 мг внутримышечно и электрофорез дезоксирибонуклеазы (7—10 сеансов по 20 мин). Хороший эффект дает применение компрессов с 30% раствором димексида на область слюнной железы 2 раза в сутки в течение 8—10 дней.
Эффективно также введение йодолипола в протоки железы. Йодо-липол следует вводить через 3—4 мес, при наступлении лечебного эффекта — 1—2 раза в год. Методика введения такая же, как и при сиалографии.
Гальванизацию области слюнных желез при лечении хронического сиаладенита проводят ежедневно в течение 30 дней, а также осуществляют рентгенотерапию суммарно от 5 до 10 Гр.
Хирургические методы лечения применяют редко и проводят при неэффективности консервативной терапии, частых обострениях воспалительного процесса (6—10 раз в год), сопровождающихся нагноением железы, значительном нарушении функции слюнной железы, наличии стриктуры и атрезии околоушного или поднижнече-люстного протоков. В зависимости от патологического процесса применяют различные хирургические методы: бужирование околоушного или поднижнечелюстного протока, при неэффективности бу жирования — пластику в области устья, субтотальную или тотальную резекцию околоушной железы с сохранением ветвей лицевого нерва, перевязку околоушного протока.
Больные хроническим сиаладенитом практически не выздоравливают. Это обусловлено этиологическими и патогенетическими факторами. К ним относятся генетически обусловленное снижение иммунитета и наличие врожденных изменений в слюнной железе. Поэтому особенно важна профилактика, которая может быть обеспечена в специализированных лечебно-диагностических центрах, осуществляющих диспансерное наблюдение за больными. После обследования больных в центре определяются комплекс лечения и место его проведения — в условиях стационара или поликлиники.
Регулярное проведениекомплекса лечебно-профилактическихмероприятий позволяетснизить количество обострении процесса иперевести активную формутечения заболевания в неактивную.
Дата добавления: 2014-12-22; просмотров: 3459;
