ВСКРЫТИЕ ТРУПОВ НОВОРОЖДЕННЫХ И МЕРТВОРОЖДЕННЫХ
Вскрытие трупов новорожденных с регистрацией в протокольных книгах нужно производить во всех случаях независимо от продолжительности жизни, веса тела и его длины.
Вскрытие трупов м е р т в о р о ж д е н'н ы х также с регистрацией в протокольных книгах производят только по достижении веса тела 1 кг и более и длины тела 35 см и более.
Трупы новорожденных весом 2500 г и длиной тела менее 45 см относятся к недоношенным. Их также вскрывают и регистрируют.
Мертворожденные с весом менее 1000 г и длиной тела менее 35 см относятся к в ы к и д ы ш а м. Их не регистрируют и разрешают не вскрывать.
История родов, история развития новорожденного и его болезни должны представляться в прозектуру вместе с трупом для ознакомления с ними перед вскрытием, после чего они немедленно должны быть возвращены.
При изучении истории родов, развития и болезни новорожденного необходимо обращать внимание на состояние здоровья матери до, во время и после родов: на положение плода (предлежание головки, ягодичное предле-жание и пр.), на течение родов, их продолжительность, патологию; на размеры плода и таза матери; применялись ли акушерские операции, наркоз, обезболивание во время родов; когда произошла смерть ребенка — до, во время или после (через сколько времени) родов; была ли асфиксия, какая (белая или синяя) и как долго она продолжалась; какие меры применялись для оживления ре-бенка и в течение'какого времени.
Если ребенок родился мертвым или смерть ребенка наступила непосредственно после родов, необходимо ис-следовать плаценту и описать ее, отметив вес, форму, размеры, состояние ее тканей, состояние оболочек и размеры, место прикрепления пуповины, состояние пуповины и ее остатка (сочность, толщина).
При наружном осмотре ребенка отмечают в протоколе степень зрелости его, вес и длину тела, окружность головки, кефалогематому, если она есть, состояние покровов черепа, его целость, размеры родничков; состояние кожи — пушок, сыровидная смазка, повреждения; степень развития хрящей носа и ушей, ногтей; недоразвитие и аномалии половых органов (крипторхизм, гипо-спадия и пр.) и анального отверстия.
После этого вскрывают нижний эпифиз бедра и определяют размеры ядра окостенения Бе-клара.
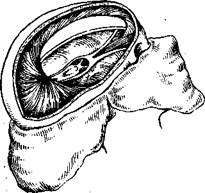
Теперь вскрывают череп по Фишеру. Для этого рекомендуют делать не круговой распил черепа, а разрезы ножницами лишь по бокам черепа, и заканчивают их, не доходя до срединной линии на 1 см спереди и сзади, с одной и с другой стороны.
После этого ножницами же делают разрез крыши черепа с обеих сторон параллельно сагиттальному синусу
|
так, чтобы над ним осталась полоска крыши черепа шириной 2 см.
Вырезанные боковые части крыши удаляют вместе с твердой мозговой оболочкой и обнажают головной мозг.
| Рис. 42. Вскрытие черепа новорожденных по методу Фишера. |
Извлекают теперь каждое полушарие в отдельности, перерезая мозолистое тело, ствол и ножки мозга (рис. 42).
При этом методе остаются в целости
мозжечковый намет, серповидный отросток твердой мозговой оболочки и синусы. Их осматривают и записывают надрывы, кровоизлияния и пр.
Разрывы намета мозжечка дают нередко смертельные кровоизлияния в полость черепа.
Ввиду того что полностью отделенные костные пластинки черепа при зашивании кожи головы легко смещаются и головка деформируется, что вызывает справедливое недовольство родителей, М. К. Даль (1956) предложил следующую модификацию вскрытия черепа по Фишеру.
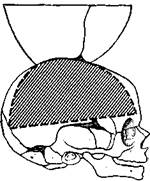
После обычного фронтального разреза мягких тканей головы и обычного отделения их от черепа производят горизонтальный распил или разрез ножницами костей черепа вместе с твердой мозговой оболочкой с обеих сторон. Спереди этот разрез не доходит до середины лобной кости на 1—1,5 см, а сзади доходит до затылочного шва. От переднего конца горизонтального разреза черепа раз-
резают ножницами лобную кость до лобного родничка. От заднего конца горизонтального разреза делают разрез вверх до стреловидного шва (рис. 43, А, Б). Те-
|
6
А
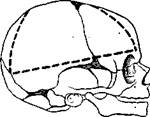
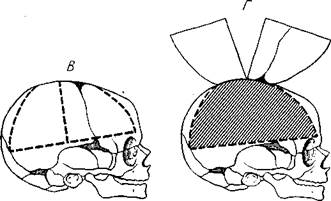
Рис. 43. Схема модификации вскрытия черепа по методу Фишера (объяснение в тексте).
перь костную пластинку можно приподнять и отвернуть как створку, что дает возможность осмотреть поверхность полушария головного мозга.
Если при поднимании и отворачивании костная пластинка оказывает сопротивление, ее нужно рассечь
фронтальным разрезом по середине (рис, 43, В, Г). Пальцами, введенными в продольную борозду, несколько сдвигают полушарие мозга, а при наклонении головки книзу смещается книзу и полушарие и становится видимым мозолистое тело, которое рассекают продольно,
Также продольно перерезают стволовую часть мозга, затем зрительный нерв и ножку мозга с каждой стороны.
Если теперь быстро наклонить головку в сторону вскрытого полушария, то оно выпадает на подставленную ладонь.
С другим полушарием поступают так же.
По удалении полушарий можно хорошо осмотреть весь серповидный отросток и вскрыть сагиттальный синус, а на основании черепа — намет мозжечка, который рассекают посередине или в двух местах. Это дает возможность извлечь мозжечок и продолговатый мозг, а также вскрыть сигмовидный и поперечный синусы и полость среднего уха.
По окончании исследования полость черепа закрывают костными пластинками, удерживающимися на своих местах. Кожу возвращают на место и зашивают. Форма головки при этом методе почти не изменяется. Если же костные пластинки западают, нужно их подпереть изнутри ветошью, ватой или скомканной бумагой.
Вскрытие полостей уха производят обычным способом. Если при этом обнаруживается гной, делают мазки и исследуют бактериоскопически.
Вскрытие спинного мозга рекомендуется производить во всех случаях, так как кровоизлияния эпи-дуральные, субдуральные и в веществе мозга наблюдаются нередко и могут служить причиной смерти. /
Позвоночный канал у детей удобнее вскрывать спереди, после вскрытия полостей тела и извлечения всех органов шеи, груди и живота, как это описано на стр. 63, с той лишь разницей, что для рассечения дужек и позвонков пользуются не долотом, а ножницами, которым они легко поддаются.
Извлекают спинной мозг так же, как и при вскрытии позвоночного канала сзади.
Полости тела вскрывают срединным разрезом от подбородка до лобка, обходя пупок слева, как обычно. Пос-
' 174
ле этого отворачивают правую половину брюшной стенки и осматривают пупочные сосуды. Отмечают толщину их, извилистость, содержимое (жидкая кровь, свертки, тромбы).
Для выяснения состояния пупочных сосудов новорожденных основной разрез заканчивают, не доходя на 2 см до пупка, а отсюда ведут два косых разреза к каждой паховой области.
В направлении этих разрезов кожи рассекают и брюшную стенку, причем в нижней части живота образуется треугольный кожно-мышечно-брюшинный лоскут. Захватив его пинцетом за пупочный канатик или за область пупка, приподнимают кверху. При этом пупочная вена, идущая по направлению к печени, натягивается и хорошо видна. Ее отсепаровывают от покрывающей брюшины, надрезают, но не перерезают у пупочного кольца и вскрывают маленькими тупоконечными ножницами на всем протяжении до печени.
Исследовав вену, перерезают ее у пупка, а треугольный лоскут отбрасывают книзу и осматривают его внутреннюю поверхность, где видны пупочные артерии, идущие от пупочного кольца к надчревным артериям таза, а между ними по средней линии lig. vesico-umbilicale medium — остаток urachus. Их отпрепаровывают и осматривают на разрезах.
Рекомендуется делать мазки из содержимого пупочных сосудов и исследовать их даже и тогда, когда нет видимых изменений.
При подозрении же на пупочный сепсис обязательно нужно произвести микроскопическое исследование кусочков, вырезанных из сосудов пуповины и пупка с кожей. Для этого нужно вырезать кожный лоскут вместе с пупком и зафиксировать в расправленном виде, затем сделать несколько поперечных сечений пупочных сосудов и взять из них кусочки на различных расстояниях от пупка и один кусочек из пупка с кожей.
Теперь рассматривают расположение органов брюшной полости и записывают их состояние.
Далее вскрывают грудную клетку, но не по реберным хрящам, а по ребрам для более широкого открытия плевральных полостей.
Осматривают и отмечают положение и состояние органов грудной полости, содержимое плевральных поло-
стей, вскрывают сердечную сорочку, выделяют зобную железу, измеряют ее и взвешивают.
Чтобы определить, дышал ли родившийся ребенок или нет, рекомендуется до вскрытия грудной клетки перевязать трахею, а затем извлечь органы, как это обычно делается, и вскрыть легкие под водой. Появление пузырьков воздуха в воде будет говорить о том, что ребенок дышал, отсутствие их — о том, что ребенок не дышал. Однако следует помнить, что при позднем вскрытии и наступивших процессах трупного разложения в легком могут появиться газы.
При исследовании легких надо обязательно определять плавучесть их вместе с сердцем, затем каждого легкого и его долей в отдельности, а также вырезанных крупных и мелких кусочков.
Плавучесть легких или их кусочков указывает на то, что ребенок дышал, стало быть, жил. Однако нужно при этом иметь в виду меры оживления ребенка (искусственное дыхание) и гнилостное разложение, при которых образуются газы.
При вскрытии сердца и сосудов отмечают состояние овального отверстия между предсердиями, боталлова протока, недоразвития, пороки развития и измеряют окружность крупных сосудов (легочной артерии и аорты) над клапанами.
Для бактериологического исследования и реакции Вассермана берут кровь из сердца до его вскрытия по правилам бактериологической техники.
При исследовании органов дыхания обращают внимание на содержимое гортани, трахеи и бронхов (аспирация околоплодных вод, молока), а также носа и рта.
Пневмонии у новорожденных встречаются часто, а диагностируются с трудом. Поэтому нужно делать мазки с поверхности разреза легких для бактериоскопического исследования и производить микроскопическое исследование кусочков, взятых из различных мест легких, а в особенности из задне-нижних отделов их.
При исследовании печени обращают внимание на возможные разрывы, подкапсулярные гематомы, что иногда наблюдается при ягодичном предле-жании.
Селезенка очень слабо реагирует у детей, поэтому ее плотность и отсутствие соскоба не и с к л ю -
чают сепсиса. Дряблость селезенки у новорожденных чаще возникает посмертно вследствие трупного разложения.
При смерти от асфиксии иногда в мозговом и отчасти в корковом слое надпочечников наблюдаются кровоизлияния, которые нужно отличать от резкого кровенаполнения сосудов (капилляров и вен).
Рекомендуется в каждом случае производить фронтальное рассечение малым секционным ножом нижнего эпифиза бедра для измерения ядра окостенения и определения по нему возраста плода.
В норме линия окостенения ровная и прямая. Если же она широкая — до 2 мм, неровная, зазубренная, розовато-белая или желтовато-серая при неплотном соединении хряща с костью, то можно думать о сифилитическом остеохондрите.
В этом случае нужно микроскопически исследовать печень, селезенку, легкие и другие органы, а также произвести реакцию Вассермана.
При.постановке диагноза рекомендуется избегать выражений: «недоношенный», «нежизнеспособный, «недоразвитие органов», «врожденная слабость», хотя истинную причину смерти при современном уровне наших знаний не всегда можно установить.
Если ставится диагноз «асфиксия», то следует указать ее причины, среди которых могут быть аспирация околоплодных вод, отслойка плаценты, обвитие пуповины, длительные роды, что нужно отметить в з п и к р и з е, который следует составлять совместно с клиницистом.
Если до или во время вскрытия возникает подозрение на насильственную смерть, то необходимо вскрытие приостановить, известить следственные органы и поступить в зависимости от их указаний: либо передать труп в судебно-медицинскую экспертизу, либо закончить вскрытие в судебно-медицинском порядке'.
1 См. Методическое письмо по патологоанатомическому вскрытию умерших новорожденных и мертворожденных главного патологоанатома Министерства здравоохранения СССР проф. Б. И. М и г у н о в а. Утверждено 28 мая 1953 г., а также: Э. Хрущевски.Г. Шпрель->ейфридова. Секция трупов плодов и новорожденных. Патоло-i оанатомическая и судебно-медицинская диагностика и техника. Перевод с польского. Медгиз. М., 1962.
12 Патологоанатомическая техника 177
Дата добавления: 2014-12-22; просмотров: 1435;
