Если спасатель и пострадавший находятся в глубокой воде, также следует начать искусственное дыхание, если спасатель этому обучен: сделать 10-15 вдохов в течение 1 мин.
Если самостоятельное дыхание после этого не восстанавливается, и спасатель с пострадавшим находятся недалеко от земли (менее 5 мин вплавь), то нужно продолжать искусственное дыхание во время выноса пострадавшего.
Если земля далеко, провести искусственное дыхание в течение еще одной минуты и далее плыть с пострадавшим к берегу без дальнейших попыток искусственного дыхания.
5.Компрессии грудной клетки проводятся по стандартной методике.
6.Использование АНД – электроды необходимо накладывать только на сухую грудную клетку.
7.БРМ проводятся по стандартному алгоритму с учетом следующих особенностей:
- ведущая роль обеспечения проходимости дыхательных путей и оксигенации при оказании помощи пострадавшим;
Травматический шок
Травматический шок - опасная для жизни общая реакция организма, возникающая рефлекторным путем в ответ на тяжелое механическое повреждение и сопровождающаяся угнетением и расстройством функций всех жизненно важных физиологических систем.
В развитии травматического шока имеют значение следующие этиологические факторы: раздражение центральной нервной системы болью, массивная кровопотеря, острое нарушение газообмена, нарушение функций жизненно важных органов в результате травмы, интоксикация и жировая эмболия.
В развитии травматического шока различают две фазы
· Эректилъная фаза кратковременна и встречается редко. Для нее характерно речевое и двигательное возбуждение, бледность, учащение пульса, нормальное или несколько повышенное артериальное давление и учащенное дыхание.
· Торпидная фаза шока, продолжающаяся от нескольких минут до многих часов, характеризуется общей заторможенностью, сохранением сознания, бледностью кожи с серо-землистым оттенком, похолоданием конечностей, частым слабым пульсом, низким артериальным давлением, поверхностным частым дыханием, уменьшением количества выделяемой мочи, холодным потом.
В зависимости от артериального давления и общего состояния пострадавшего различают 4 степени шока.
I степень – общее состояние удовлетворительное (пульс 90 - 100 уд./мин, АД 90 – 100 мм рт.ст.);
II степень - общее состояние ухудшается, появляется бледность, холодный пот (пульс 120 – 140 уд./мин, АД 70 - 90 мм рт.ст.);
III степень - общее состояние тяжелое (пульс 120 - 160 уд./мин, АД 50 - 70 мм рт.ст.);
IV степень - крайне тяжелое состояние на границе с терминальным (пульс нитевидный, АД ниже 50 мм рт.ст.).
Последовательность действий:
1.прекратить действие травмирующего фактора;
2.произвести временную остановку кровотечения;
3.восстановить проходимость верхних дыхательных путей (при необходимости искусственная вентиляция легких и закрытый массаж сердца);
4.провести простейшие противошоковые мероприятия;
5.наложить асептическую повязку при наличии раны;
6.при переломах провести транспортную иммобилизацию;
7.транспортировать пострадавшего в ЛПУ.
Ушибы мягких тканей, растяжения и разрывы связок
Ушибы - повреждения тканей без нарушения целости кожи. Возникают при падении, при ударе тупым предметом. Симптомы ушиба: боль, кровоподтек, местное повышение температуры и нарушение функции.
Растяжения - закрытые повреждения мягких тканей без нарушения их анатомической целости, возникающие при непрямом насилии. При растяжении сохраняется анатомическая целость тканей, при разрывах происходит нарушение целости связок, сухожилий, мышц. При растяжении связок суставов отмечается боль и ограничение подвижности суставов. При разрывах связок возникают кровоизлияния, избыточная подвижность, значительные нарушения функции суставов, гемартроз.
Последовательность действий:
1.обеспечить покой конечности, придав ей возвышенное положение;
2.иммобилизовать сустав тугой давящей повязкой (циркулярной, восьмиобразной, крестообразной и т.д.);
3.при сильно выраженном болевом синдроме обезболить лекарственными препаратами (анальгин, баралгин, кетарол и др.);
4.для уменьшения кровоизлияния и отека наложить холод на место травмы;
5.транспортировать пострадавшего в ЛПУ (по необходимости).
Вывихи
Вывихи - стойкое смещение суставных поверхностей с нарушением целостности капсульно-связочного аппарата сустава. При отсутствии соприкосновения суставных поверхностей костей вывих называют полным, при наличии частичного соприкосновения - неполным, или подвывихом. В зависимости от различных причин вывихи бывают: травматические, патологические, привычные, врожденные.
Основными симптомами вывихов является сильная, внезапная боль в области сустава, отсутствие движения, пружинящий симптом, деформации сустава и вынужденное положение конечности. Диагноз подтверждается с помощью рентгеновского обследования.
Последовательность действий:
- при сильно выраженном болевом синдроме обезболить лекарственными препаратами (анальгин, баралгин, кетарол и др.);
- транспортная иммобилизация конечности в вынужденном положении;
- наложить холод на область поврежденного сустава;
- транспортировать пострадавшего в ЛПУ.
Переломы
Перелом – это нарушение целости кости.
Переломы бывают:
- закрытые и открытые (при открытых переломах в месте перелома есть рана, при закрытых нет раны);
- полные и неполные (при неполном переломе образуется трещина, при полном – перелом кости);
- со смещением и без смещения;
- единичные и множественные (если при переломе образуется только 2 обломка, то это единичный перелом, если больше 2 обломков, то это множественный перелом).
Все признаки переломов конечностей подразделяются на достоверные, характерные только для перелома, и относительные, которые встречаются и при других повреждениях.
К достоверным признакам относятся:
- видимые в глубине или выступающие наружу костные отломки при открытом переломе;
- укорочение конечности вследствие значительного продольного смещения ее костных отломков;
- деформация конечности вследствие углового смещения отломков; признак особенно характерен при переломах костей голени, предплечья;
- патологическая подвижность костных отломков в месте травмы; признак выявляется следующим образом: обследующий одной рукой удерживает центральную часть конечности, а другой рукой слегка приподнимает или отводит в сторону ее периферическою часть; наличие подвижности вне сустава указывает на перелом кости;
- крепитация костных отломков (костный хруст); признак выявляется тем же приемом, что и предыдущий; в момент движения отломков ощущаются звуки, напоминающие хруст снега под ногами или бульканье закипающей воды.
К относительным признакам перелома, позволяющим заподозрить повреждение кости, относятся:
- припухлость конечности в месте травмы вследствие межмышечной и подкожной гематом;
- боль в месте предполагаемого перелома, усиливающаяся при пальпации;
- нарушение функции поврежденной конечности в виде ограничения или невозможности движений.
Следовательно, если при первичном осмотре выявляется хотя бы один из перечисленных достоверных признаков, то диагноз перелома не должен вызывать сомнений. При достоверных признаков или при нечетком их выявлении, основанием для постановки диагноза может служить комплекс всех косвенных признаков травмы: сильная боль, выраженная припухлость в месте травмы, невозможность движений в поврежденной конечности.
Во всех неясных случаях всякий подозрительный на перелом случай следует рассматривать как перелом костей и принять соответствующие меры по иммобилизации и направлению пострадавшего в лечебное учреждение.
Последовательность действий ПМП при открытом переломе:
1.остановить кровотечение;
2.провести простейшие противошоковые мероприятия;
3.обработать края раны йодом или зелёнкой, саму рану перекисью водорода;
4.наложить на рану стерильную повязку;
5.провести обездвиживание (иммобилизацию);
6.постоянно следить за сознанием и состоянием пострадавшего;
7.транспортировать пострадавшего в ЛПУ.
Последовательность действий ПМП при закрытом переломе:
1.провести простейшие противошоковые мероприятия;
2.на место перелома наложить холод;
3.провести обездвиживание (иммобилизацию);
4.постоянно следить за сознанием и состоянием пострадавшего;
5.транспортировать пострадавшего в ЛПУ.
При переломах применяют шины для иммобилизации конечностей.
Шина - фиксатор для различных частей тела, предназначенный для профилактики и лечения травм и заболеваний костной системы. Могут быть как импровизированным, так и стандартизированным. Импровизированные шины изготавливаются из подручных материалов, и применяются для оказания первой помощи, и фиксации пораженных костей до момента поступления больного в стационар.
Правила наложения шины:
- шина должна захватывать 2 сустава и более;
- шину нельзя накладывать на голое тело, необходимо подложить под неё мягкую прокладку (вата, полотенце и т.д.);
- нельзя вправлять обломки кости;
- во время перекладывания больного с носилок повреждённую конечность должен поддерживать помощник;
- не привязывать шину очень туго, это может нарушить кровообращение и вызвать боль;
Подручные средства иммобилизации переломов костей
К подручным средствамприбегают в условиях, когда на месте происшествия нет медицинских работников со средствами оказания помощи. Такие случаи встречаются значительно чаще, чем возможность оказания немедленной помощи медицинскими работниками. Поэтому умение приспособить различные материалы для иммобилизации переломов имеет большое практическое значение, особенно в полевых условиях, в наряде по охране границы.
В качестве подручных средств иммобилизации можно использовать: доски, палки, зонты, фанеру, картон, свёрнутые журналы, а при переломе ноги - здоровую ногу.
При переломе плечевой кости берут две дощечки или другие удобные предметы. Одну из дощечек накладывают с внутренней стороны плеча так, чтобы верхний конец ее доходил до подмышечной впадины, а другую – с наружной стороны. Верхний конец ее должен выступать за плечевой сустав. Нижние концы обеих дощечек должны выступать за локтевой сустав. Дощечки прибинтовывают к плечу выше и ниже места перелома. Между туловищем и плечом кладут сверток одежды. Предплечье подвешивают на косынке.
При отсутствии табельных или подручных средств согнутую в локте руку берут на косынку (ремень), а затем прибинтовывают к туловищу.
При переломе костей предплечьяиспользуют подручные средства таким образом, чтобы длина их была несколько больше длины предплечья. При переломах обеих костей предплечья накладывают две дощечки (с ладонной и тыльной стороны) так, чтобы они начинались от концов пальцев и кончались, выступая за локтевой сустав. Дощечки укрепляют выше и ниже места перелома, руку подвешивают на косынку (ремень) и т. д.
При отсутствии табельных и подручных средств при переломах костей предплечья можно:
- повесить руку на косынку или ремень, а плечо прибинтовать к туловищу;
- рукав в области предплечья пристегнуть к гимнастерке булавкой, предварительно согнув руку в локте.
При переломе костей кисти на кусок доски (фанеры) укладывают и прибинтовывают не только кисть, но и предплечье, подложив под ладонь комок ваты (пилотку), чтобы пальцы были полусогнуты. Руку подвешивают на косынку или ремень.
При переломе бедраиз подручных средств лучше всего использовать две доски шириной 8 – 10 см. Одну из досок укладывают снаружи так, чтобы она верхним концом упиралась в подмышечную впадину, а нижним – выступала за подошву. Вторую, более короткую доску располагают по внутренней поверхности ноги так, чтобы ее верхний конец упирался в промежность, а нижний – выступал за подошву. Обе доски прибинтовывают к конечности, а верхнюю часть наружной доски – к туловищу с помощью бинтов, ремней и т. д.
При переломе костей стопы нижние конечности фиксируют на уровне коленных и голеностопных суставов жгутами из материи (голеностопные суставы фиксируются жгутами в виде «восьмерки».
При всех переломах конечностей стопа фиксируется в положении тыльного сгибания под углом 90°.
При переломе позвоночника,пострадавшего с помощью четырех человек укладывают на ровную твердую поверхность - деревянный щит или доски для дальнейшей транспортировки в машину скорой медицинской помощи.
Возникает перелом позвоночника при падении с высоты, заваливании тяжестями, прямом и сильном ударе в спину (автотравма); перелом шейного отдела позвоночника часто является следствием удара о дно при нырянии. Признаком перелома позвоночника является сильнейшая боль в спине при малейшем движении.
При переломе основания черепа необходимо сделать легкую тампонаду носовых ходов, наружного слухового прохода; выполнить простейшие противошоковые мероприятия; приложить холод к голове. Пострадавшего укладывают на носилки на спину, при отсутствии сознания голову поворачивают на бок для предупреждения асфиксии. Во время транспортировки необходимо обеспечить проходимость дыхательных путей, контролировать пульс, дыхание, артериальное давление. Запрещается проводить манипуляции на мозговой ране. Запрещается применять ручные приемы ИВЛ, так как они могут усилить внутричерепное кровотечение.
Такие повреждения возникают при падении с высоты, транспортных авариях, ударе тяжелыми предметами по голове. В зависимости от места приложения силы перелом может локализоваться в передней, средней или задней черепной ямке.
Клиническими признаками перелома основания черепа являются симптом «очков» (кровоизлияние вокруг глаз), носовое кровотечение, кровотечение в носоглотку (передняя черепная ямка). При переломе в области средней черепной ямки можно наблюдать кровотечение и истечение ликвора из наружного слухового прохода. Гематома позади сосцевидного отростка говорит о переломе в области задней черепной ямки. Такие переломы часто сопровождают расстройства функции жизненно важных центров мозга.
Приемы иммобилизации различных переломов показаны на рис. 2.1.26.
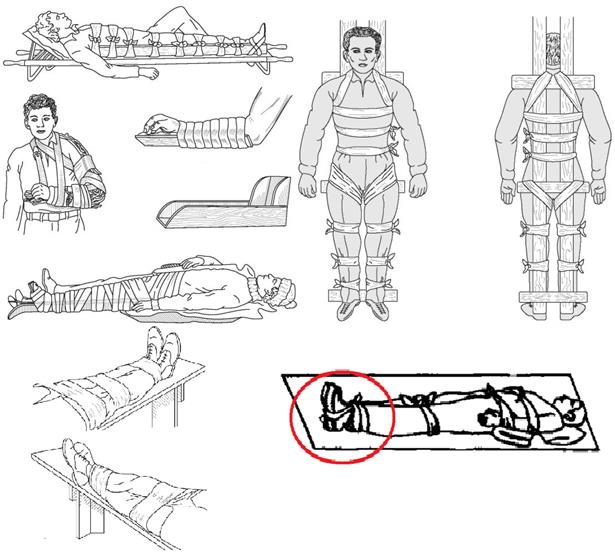
Рис. 2.1.26. Способы иммобилизации подручными средствами
Способы обездвиживания и переноски пострадавшего при травмах различной локализации приведены в таблице 2.1.1.
Таблица 2.1.1. Способы обездвиживания и переноски пострадавшего
| № п/п | Место травмы | Способ обездвиживания | Положение пострадавшего | Способ переноски |
| Голова, шея | С боков уложить мешочки с песком или свертки одежды, фиксированные к носилочному средству | На спине. При отсутствии сознания голова повернута набок | Стандартные или импровизированные носилки | |
| Грудь | Не нужно | Сидячее или полусидячее | Стандартные или импровизированные носилки с валиком из одежды под верхнюю часть туловища | |
| Живот | Не нужно | Лежа на боку с приведенными к животу ногами | Стандартные или импровизированные носилки | |
| Таз | Ноги связаны между собой. Под колени подложить сверток из одежды | На спине | Стандартные или импровизированные носилки | |
| Позвоночник (спина) | Не нужно | На спине или на животе | Стандартные ил* импровизированные носилки. При переноске на спине обязателен жесткий (деревянный) щит, а на животе - валик из одежды под верхнюю часть туловища | |
| Верхняя конечность: | ||||
| Плечо | Фиксируется к туловищу бинтами с установкой предплечья и кисти под прямым углом к плечу, подвешивается на косынке | Позиция свободная. При общей слабости - сидя или лежа | Самостоятельное передвижение. При общей слабости - сидя на руках или лямках носильщиков | |
| Предплечье | С тыльной и ладонной поверхностей фиксируется импровизированными шинами (дощечками) и укладывается вместе | То же | То же | |
| Кисть | Подвешивают косынку | То же | То же | |
| Нижняя конечность: | ||||
| Бедро | Двумя шинами: наружная - от подмышечной впадины до пятки, внутренняя - от паховой области до пятки. Ноги связаны между собой | На спине | Стандартные или импровизированные носилки | |
| Голень | Двумя шинами (передней и задней) от верхней трети бедра до пятки | Сидя, а при общей слабости - лежа | Лежа - на стандартных или импровизированных носилках, сидя - на руках или лямках носильщиков | |
| Ступня | Позиция свободная | Самостоятельное передвижение при помощи импровизированных костылей или сидя на руках или лямках носильщиков |
Правила переноски и эвакуации пораженных (пострадавших)
Основная цель переноски и эвакуации (транспортировки) пораженных - быстрая их доставка к местам оказания медицинской помощи и лечения.
Соблюдение правил транспортировки и быстрая доставка пораженных на медицинские пункты и в лечебные учреждения способствуют дальнейшему успешному оказанию медицинской помощи и лечению. Однако нужно учитывать при этом, что быстрота транспортировки пораженных не всегда приносит пользу. Быстрая перевозка пораженных на плохо приспособленном транспорте, тем более по плохим дорогам, может причинить большой вред здоровью пострадавших.
При эвакуации на многих видах транспорта возможна дополнительная механическая травма, которая может отрицательно сказаться на состоянии пораженных и на эффективности дальнейших лечебных мероприятий. Причинами добавочной механической травмы при транспортировке могут быть резкие изменения скорости и направления движения на крутых поворотах и спусках, плохое состояние дорог, неблагоприятное положение транспортируемого, нарушение правил погрузки и разгрузки и много других причин.
Кровопотери и шок еще в период Великой Отечественной войны нередко возникали во время транспортировки раненых. Заместитель главного хирурга Советской Армии Н.Н. Еланский писал: «При этом шок развивается у раненых даже и без повреждения костей, но с обширными повреждениями мягких тканей, так как каждый толчок санитарной машины или повозки вызывает сокращение мышц и раздражение нервных окончаний в ране». Наиболее щадящим способом транспортировки является переноска пораженных на носилках. Совершенно очевидно, что такая переноска ограничена расстоянием и может применяться непосредственно в очагах поражения, в местах погрузки и разгрузки пораженных, а также переноски их между функциональными подразделениями первой медицинской помощи и лечебных учреждений.
Щадящим способом транспортировки пораженных является перевозка их по внутренним водным путям, а также железнодорожным транспортом, особенно в пассажирских вагонах. Единственным недостатком при таких способах транспортировки, особенно на близкие расстояния (до 100 км), является многократная перегрузка пораженных (необходимость подвоза пострадавших к местам погрузки, а затем перегрузка на автомобильный транспорт в местах разгрузки).
Оказывая первую медицинскую помощь, возможно придется участвовать в транспортировке пораженных при работе в очагах поражения. Знание основных правил транспортировки пораженных и их выполнение имеет исключительно большое значение для дальнейшего благоприятного лечения любых поражений. Надо учитывать, что к переноске и погрузке пораженных может быть привлечено большое количество необученных людей. В этих случаях вы должны способствовать выполнению правил транспортировки пораженных, обучая этим правилам население в мирное время и в процессе ведения спасательных работ.
Некоторые способы переноски пораженных без носилок
Переноска пораженных без носилокможет осуществляться одним или двумя носильщиками с помощью носилочных лямок и без них.
Носилочная лямка представляет собой брезентовый ремень длиной 360 см и шириной 6,5 см, с металлической пряжкой на конце. На расстоянии 100 см от пряжки нашита накладка из той же ткани, позволяющая пропустить сквозь нее конец ремня и сложить лямку в виде восьмерки.
Для переноски пострадавшего лямку с помощью пряжки складывают или восьмеркой, или кольцом. Сложенную лямку нужно правильно подогнать по росту и телосложению носильщика: лямка, сложенная восьмеркой, должна без провисания надеваться на большие пальцы вытянутых рук (рис. 2.1.27, а), а лямка, сложенная кольцом, на большие пальцы одной вытянутой руки и другой, согнутой в локтевом суставе под прямым углом (рис. 2.1.27, б).
Для работы с носилками лямку складывают восьмеркой и надевают так, чтобы петли ее располагались по бокам носильщиков, а перекрещивание ремня приходилось на спине на уровне лопаток (рис. 2.1.27, в).
Если носилочной лямки нет, ее легко изготовить: кольцо - из двух, восьмерку - из пяти поясных ремней.
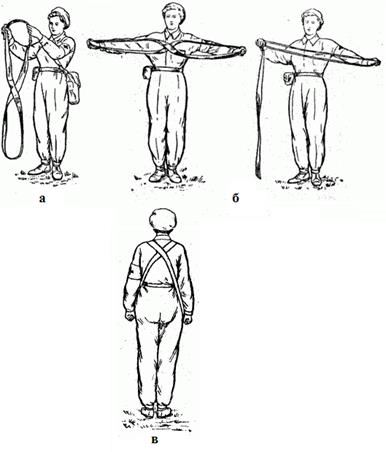
Рис. 2.1.27. Подгонка носилочной лямки:
а - носилочная лямка; б - пригонка лямки; в - правильно надетая лямка.
Способы переноски пострадавшего одним носильщиком с помощью носилочной лямки
Первый способ. Пораженного кладут на здоровый бок. Носилочную лямку, сложенную в виде кольца, подводят под пострадавшего таким образом, чтобы одна половина лямки была под ягодицами, а другая, продетая под мышками,-на спине. Свободный конец лямки должен лежать на земле. Таким образом, по бокам пострадавшего образуются петли (рис. 2.1.28, а).
Носильщик ложится впереди пострадавшего, спиной к нему, просовывает руки в петли надетой на пострадавшего лямки, подтягивает их на свои плечи, связывает петли свободным концом лямки и кладет пострадавшего себе на спину. Затем он постепенно поднимается, становясь на четвереньки, на одно колено и, наконец, во весь рост. Пострадавший сидит на лямке, прижатый ею к носильщику (рис. 2.1.29, б). Такой способ удобен тем, что обе руки носильщика остаются свободными, а пострадавший может не держаться за носильщика, так как лямка удерживает его достаточно надежно.
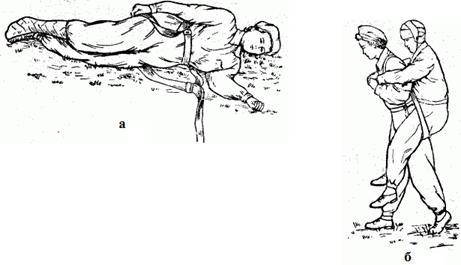
Рис.2.1.29. Переноска пораженного на лямке (первый способ).
а - лямка надета на пораженного; б - переноска пораженного на лямке, сложенной восьмеркой.
К недостаткам этого способа относится давление, которое оказывает лямка на спину пострадавшего. Поэтому при ранениях и повреждениях грудной клетки применяют не первый, а второй способ переноски на лямке.
Второй способ. Носильщик надевает на ноги пострадавшего лямку, сложенную восьмеркой, укладывает его на здоровый бок и, прижимаясь к нему спиной, надевает лямку на себя так, чтобы перекрест ее пришелся на груди. Затем носильщик поднимается, как и при первом способе (рис. 2.1.30). При такой переноске грудь пораженного остается свободной, но носильщик должен поддерживать его руки, я пораженный должен держаться за плечи или поясной ремень носильщика.

Рис. 2.1.30. Переноска пораженного на лямке (второй способ).
Оба способа не применимы при переломах бедра, таза, позвоночника. Второй способ, кроме того, нельзя применять при серьезном повреждении обеих верхних конечностей.
Третий способ. Если пострадавшего переносят на лямке два носильщика, то они, сложив носилочную лямку восьмеркой, надевают на себя ее так, чтобы перекрест ремня лямки оказался между ними на уровне тазобедренных суставов, а петля шла у одного через правое, а у другого через левое плечо. Носильщики опускаются сзади пострадавшего лицом друг к другу один на правое, а другой на левое колено, приподнимают пострадавшего и сажают его на свои сомкнутые колени, затем подводят лямку под ягодицы пострадавшего и встают на ноги (рис. 2.1.31).
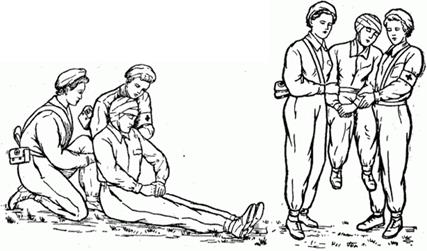
Рис. 2.1.31. Переноска на лямке двумя носильщиками
Переноска пострадавших на руках одним носильщиком
Первый способ. Носильщик сажает пострадавшего на возвышенное место, между его ног и опускается на одно колено. Пораженный обхватывает носильщика за плечи или держится за его пояс; носильщик берет пораженного обеими руками под бедра и встает (рис. 2.1.32).
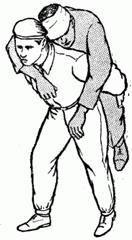
Рис. 2.1.32. Переноска без лямок (первый способ)
Второй способ.Опустившись на одно колено сбоку от пострадавшего, носильщик берет его одной рукой под спину, другой под ягодицы, а пострадавший обхватывает носильщика за плечи. После этого носильщик встает.
Третий способ. На сравнительно большие расстояния удобнее всего носить пораженного на плече (рис. 2.1.32).

Рис. 2.1.32. Переноска без лямок (третий способ).
Переносить пострадавших одному человеку на руках труднее, чем на лямке. Поэтому данными способами пользуются лишь при переноске на короткие расстояния.
Переноска пораженного на руках двумя носильщиками
Первый способ. Носильщики соединяют руки так, чтобы образовать "сиденье" ("замок"). "Замок" можно сделать, соединив две руки (одну руку одного носильщика и одну руку другого), три руки (две руки одного носильщика и одну руку другого) и четыре руки (рис. 2.1.33, а, б, в).
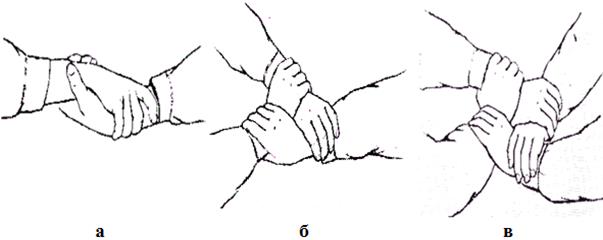
Рис. 2.1.33. Замок из рук
В первом случае носильщики, имея по одной свободной руке, могут поддерживать ими пострадавшего. Во втором случае пострадавшего может поддерживать рукой один из носильщиков. В третьем случае пострадавший сам обхватывает носильщиков руками за плечи.
Пораженного сажают на "сиденье", как и при переноске на лямке (рис. 2.1.34, а, б). В качестве "сиденья" можно также использовать поясной ремень, свернутый кольцом.
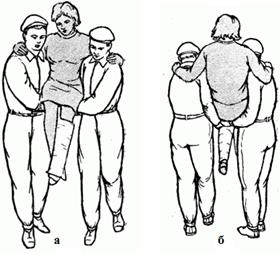
Рис. 2.1.34 Переноска на замке из рук
Второй способ. Один из носильщиков подходит к пораженному сзади и подхватывает его под мышки согнутыми в локтях руками; другой носильщик встает между ног пораженного спиной к нему и обхватывает руками его голени. Первый носильщик не должен соединять свои руки на груди пораженного, чтобы не затруднять ему дыхание (рис. 2.1.35).
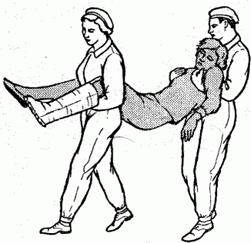
Рис. 2.1.35. Переноска вдвоем без лямок
Третий способ. Носильщики, подойдя к пораженному, становятся оба с одной (здоровой) стороны его и опускаются на одно колено. Носильщик, находящийся у головы пораженного, одну руку подсовывает ему под спину, другую-под поясницу. Другой носильщик, находящийся у ног пораженного, подводит одну руку под его ягодицы, а другую - под голени. Оба носильщика, становясь на ноги, поднимают пострадавшего. Такой способ пригоден для переноски на короткие расстояния, а также для укладывания пораженных на носилки.
Незаменимым способом является переноска пораженных на носилках.
Санитарные носилки предназначены для переноски пораженных в положении лежа. Они состоят из двух деревянных или металлических брусьев, двух шарнирных стальных распоров с ножками и съемного полотнища с изголовьем (рис.2.1.36). Распоры носилок вместе с ножками тоже съемные; они прикрепляются к брусьям болтами и гайками; шарниры распоров снабжены пружинными замками, защелками, благодаря чему носилки не могут самопроизвольно складываться при переноске или перевозке на них пораженного.
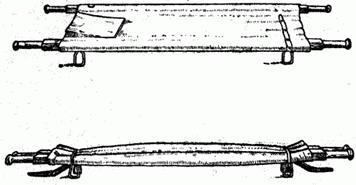
Рис. 2.1.36. Санитарные носилки
Изголовье делается в виде подушки, которую набивают сеном (соломой, травой и др.). По обеим сторонам полотнища носилок нашиты "рукава", служащие для надевания полотнища на брусья. В ножном и головном концах полотнища, справа и слева, с помощью болтов, удерживающих ножки, укреплены два брезентовых ремня с пряжками, предназначенных для связывания свернутых носилок. Чтобы уменьшить провисание, в средней части полотнища снизу подшита поперечная парусиновая полоса.
Длина носилок 221,5 см, ширина 55 см, вес 9,5 - 10 кг. Все носилки изготавливаются одинакового размера и приспособлены для любого вида транспорта.
Носилки развертывают следующим образом: оба носильщика расстегивают ремни; затем, потянув за ручки, раскрывают носилки и, упираясь коленом в распоры, выпрямляют их до отказа. Каждый носильщик проверяет, хорошо ли закрыты замки распоров (рис. 2.1.37, а, б).
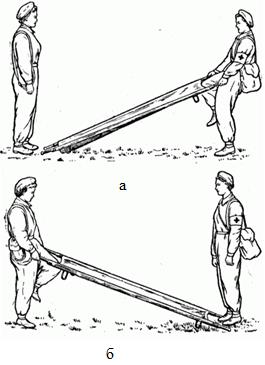
Рис. 2.1.37. Развертывание носилок
Свертывают носилки так: носильщики одновременно открывают защелки замков и, подтягивая распоры на себя, полускладывают носилки, а затем переворачивают их ножками вверх. Когда полотнище провиснет на сторону, противоположную ножкам, сдвигают брусья окончательно, ставят носилки на ножки и, сложив полотнища в три складки, обвязывают их ремнями.
Чтобы облегчить переноску пораженного на носилках, пользуются лямкой. Каждый носильщик надевает лямку восьмеркой так, чтобы петли ее ложились ближе к полотнищу. В петли продевают ручки носилок. Передний носильщик кладет руки впереди лямки, задний-позади нее.
При отсутствии носилок их можно изготовить из подручных материалов. На небольшое расстояние пораженных можно переносить на одеяле и др. (рис. 2.1.38). Для работы удобны носилки из подручных средств: из двух жердей, соединенных деревянными распорами и переплетенных лямками, проволокой или веревкой. Носилки можно быстро сделать из 1 - 2 мешков и 2 жердей (рис. 2.1.39). Для переноски пострадавших с повреждением позвоночника поверх полотнища носилок необходимо положить широкую доску, а поверх нее - какую-либо мягкую подстилку (пальто, плащ, сено и т. д.).
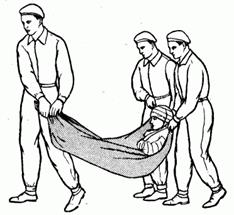
Рис. 2.1.38. Переноска на одеяле
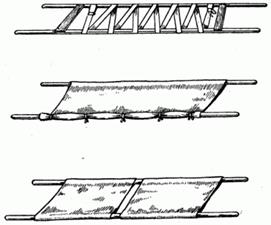
Рис. 2.1.39. Носилки из подручных средств
Переноска пораженных на носилках по ровной местности производится, как правило, двумя носильщиками по команде, подаваемой носильщиком № 1. По команде "Носилки" носильщики развертывают носилки и ставят их на землю рядом с пострадавшим со стороны ранения головным концом к голове. Носильщики встают на колени рядом с пораженным с противоположной стороны. По команде "Берись" оба носильщика одновременно осторожно поднимают пострадавшего, не вставая с колен, продвигают его вперед и по команде "Опускай" осторожно кладут на носилки. При этом поврежденной части тела придают возвышенное положение и следят, чтобы она не подвергалась давлению. После того как пораженный уложен на носилки, подается команда "По местам". Один носильщик становится к головному концу носилок, лицом к пораженному, другой-к ножному концу, спиной к нему. По команде "На лямки" носильщики наклоняются, сгибая колени, надевают петли лямок на ручки носилок и берутся за ручки; по команде "Поднимай" носильщики выпрямляются и поднимают носилки. Поднимать и опускать носилки с пораженным нужно одновременно и осторожно. По команде "Вперед" носильщик, стоящий впереди, делает шаг правой ногой, а второй носильщик-левой и оба продолжают идти не в ногу. По команде "Стой" носильщики останавливаются. По команде "Ставь" носильщики нагибаются и ставят носилки на землю.
Пораженного переносят на носилках ногами вперед. При передвижении на неровной местности желательно, чтобы пораженного на носилках переносили 3 или 4 носильщика. При подъеме на гору или передвижении по лестнице носилки поворачивают головным концом вперед (рис. 2.1.40). Пораженных, потерявших много крови и получивших повреждение нижних конечностей, при подъеме надо нести ногами вперед. На крутых подъемах и спусках необходимо сохранять горизонтальное положение носилок; для этого при движении в гору поднимают задний их конец, а при движении под гору-передний.
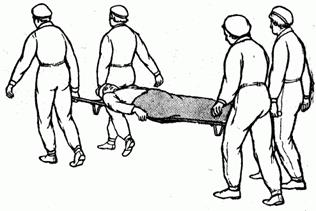
Рис. 2.1.40. Переноска с носилками в гору
Раненых в челюсти укладывают лицом вниз во избежание затекания крови в дыхательные пути, что может принести к ухудшению состояния; под лоб подкладывают согнутую в локте руку пострадавшего, пальто и др. При ранении в живот пораженных кладут на спину, ноги их сгибают в коленях, под колени подкладывают валик из одежды.
При повреждении груди, пораженных переносят на носилках в полу сидячем положении, положив им под спину одежду.
Во время движения передний носильщик предупреждает идущего сзади обо всех неровностях дороги. Если на пути носильщиков встречается какое-либо препятствие, они ставят носилки на землю, берутся за среднюю часть брусьев, поднимают и ставят ручки носилок на препятствие (если это забор, ограда) или оставляют носилки на земле свисающими над краем препятствия (если это ров, канава).
Один носильщик удерживает задний конец носилок, а другой, перебравшись через препятствие, принимает носилки на себя. Носильщик, стоящий у заднего конца носилок, приподнимает и осторожно продвигает носилки, а затем сам переходит препятствие.
Когда переноска пораженных осуществляется женщинами, то в переноске должно участвовать не менее 4 человек (рис. 2.1.41).
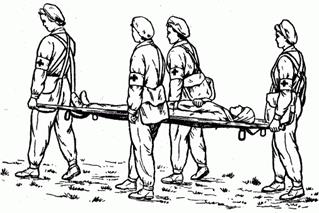
Рис. 2.1.41. Переноска с носилками по ровной местности
Во время переноски на носилках следует наблюдать за состоянием пострадавших, за исправностью наложенных повязок и шин. При длительной переноске пострадавшему нужно менять положение, поправлять изголовье, подложенную одежду, утолять жажду (кроме раненных в живот), защищать от непогоды и холода. Свернутые носилки переносятся носилочным звеном так, чтобы их несли левой рукой.
Важным элементом эвакуации пораженных являются погрузка и разгрузка санитарного транспорта. При этом следует учитывать, что погрузка на транспорт без носилок или перекладывание с одних носилок на другие причиняет лишние страдания тяжело пораженному и наносит ему вред. Поэтому тяжело пострадавших, особенно с переломами костей, необходимо доставлять до места назначения на тех же носилках, на которые они были положены впервые. Носильщики обязаны своевременно позаботиться о том, чтобы получить носилки взамен сдаваемых вместе с пораженными.
Санитарные дружинницы должны знать основные правила загрузки и разгрузки санитарного транспорта с тем, чтобы умело руководить работой носильщиков, а в некоторых случаях и самим участвовать в погрузке и разгрузке. Погрузка пораженных на все виды транспорта производится таким образом, чтобы носилки устанавливались в первую очередь на верхний ярус, а затем уже на нижний. На автомобильный транспорт носилки с пострадавшими подают головным концом вперед. Тяжело пораженных с переломами костей черепа, конечностей, ранениями в живот необходимо укладывать только на нижний ярус. Санитарная или грузовая автомашина, приспособленная для перевозки пораженных, должна быть подготовлена к погрузке: задний борт (дверь) откинут (открыта), носилки вынуты из кузова. Для посадки сидячих приспосабливают сиденья. Необходимо отметить, что чаще всего для транспортировки пораженных будет применяться обычный грузовой автомобильный транспорт, как правило, не приспособленный для перевозки пораженных. Этот транспорт обладает резко травмирующими свойствами. Положение пораженного на травмирующих видах транспорта имеет большое значение для его состояния. Тяжело пораженных, как правило, перевозят лежа, что снижает возможность использования природной эластичности опорно-двигательного аппарата человека для смягчения толчков. Отсюда очень важно правильно разместить носилки с пораженными в зависимости от тяжести их состояния. Размах колебаний носилок тем больше, и транспортировка тем вреднее, чем выше подняты носилки и чем дальше они отнесены в сторону от центральной продольной оси кузова автомашины.
Правила размещения пораженных:
1.Тяжело пораженных, особенно с повреждением опорно-двигательного аппарата, переломами бедра, позвоночника, таза, необходимо размещать в нижнем ряду и ближе к продольной оси машины;
2.Если характер поражения и состояние пострадавшего допускают транспортировку в полу сидячем положении, то она в ряде случаев более целесообразна, чем транспортировка в положении лежа;
3.Для уменьшения добавочной механической травмы обычный автомобильный транспорт необходимо приспосабливать для транспортировки пораженных. К числу простейших приспособлений относится применение различного рода подстилок.
Для защиты эвакуированных от дождя и ветра устраивают простейший каркас, покрываемый брезентом, фанерой или досками. В зимних условиях в кузове можно установить железную печь небольших размеров с соблюдением необходимых противопожарных мер.
Носилки в санитарной автомашине и приспособленном грузовом автомобиле могут устанавливаться в два или три яруса. Приспособления для установки обычно состоят из стоек с замками, куда вкладываются ручки одной стороны носилок, и ремней, поддерживающих ручки противоположной стороны носилок. Замок представляет собой гнездо для ручки носилок и откидной запор, препятствующий выскакиванию носилок во время толчка. Ремень имеет на конце петлю, надеваемую на ручку носилок.
Размещение пострадавших в приспособленных автомобилях можно производить различными способами. Кроме того, для перевозки пострадавших непосредственно в городе могут быть использованы в некоторых случаях трамваи, троллейбусы и другие виды городского транспорта.
В санитарную машину или автобус погрузку пораженных производят 2 - 3 носильщика и водитель, сначала загружают верхние ряды носилок, а затем нижние. При перевозке одного или двух пораженных носилки с ними устанавливают только внизу. При смешанной перевозке двое носилок с пораженными устанавливают в два яруса с левой стороны кузова, а на правой стороне размещают пораженных, которых можно перевозить сидя. Разгружают санитарную машину в порядке, обратном погрузке.
При погрузке тяжело пораженных в грузовую автомашину принцип погрузки сохраняется таким же, как и на санитарный автомобильный транспорт (рис. 2.1.42). Инфекционных больных перевозят на специальном транспорте.
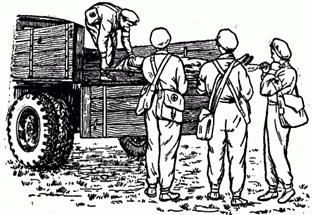
Рис. 2.1.42. Погрузка носилок на автомашину
Санитарная дружинница, сопровождающая пораженных при транспортировке их автомашиной, должна следить за тем, чтобы водитель вел машину плавно, без рывков, резко не тормозил, замедлял скорость на плохих участках дороги, вел машину по зараженной местности только через специальные проходы, учитывая объезды, сигнальные знаки и др.
Эвакуация пораженных на железнодорожном транспорте в условиях гражданской обороны возможна, как правило, от отряда первой медицинской помощи (ОПМ) в отдаленные больничные коллекторы загородной зоны. Для этих целей рекомендуются временные санитарные летучки. Они, как правило, не могут быть полностью оборудованы для перевозки пораженных всем необходимым.
Пораженных, эвакуируемых на санитарных летучках, группируют по характеру и тяжести ранения. Каждому пострадавшему выдается конверт-эвакуационная карточка, в котором находятся все медицинские документы на него. На конверте цветным карандашом записывают номер и вид вагона, ярус и место.
Размещать пораженных необходимо в определенной последовательности - сначала занимать места, удаленные от входа, начиная с верхнего яруса. Наиболее удобна погрузка в вагоны с платформы или специального устройства - рампы. При погрузке из автомобилей или с земли необходимо применить трапы, сходни и мостки. При погрузке пораженных в цельнометаллические вагоны пассажирского типа носилки можно подавать в окна вагонов. В пути следования санитарные дружинницы обязаны наблюдать за состоянием здоровья пострадавших, поправлять повязки и оказывать помощь при перемене положения пораженного. Погрузка пострадавших в товарные вагоны производится тремя носильщиками; один из них находится в вагоне и принимает носилки с пораженными, которые подают в вагон головным концом вперед. Важно, чтобы в ножном конце носилок, в тот момент, когда головной конец приподнят для погрузки в вагон, стояли и удерживали носилки не менее двух носильщиков, так как нагрузка на ножной конец очень велика. Удовлетворительные условия транспортировки в товарном вагоне при нормальном состоянии пути обеспечиваются при скорости до 30 км в час. При больших скоростях тряска и раскачивание вагона резко увеличиваются.
Условия транспортировки по водным путям зависят от типа водного транспорта и характера водного пути. Как правило, все виды речного транспорта обеспечивают очень спокойные условия транспортировки.
В условиях гражданской обороны для эвакуации пораженных в некоторых случаях могут быть использованы самолеты и вертолеты. Погрузка раненых на санитарный самолет или вертолет, подход к ним и погрузка осуществляются по тем же правилам, что и к санитарной машине. Пораженных размещают на носилках головой вперед сначала на верхнем, а затем на среднем и нижнем ярусах. Пораженных с большим весом размещают на нижних ярусах, а пораженных, находящихся в тяжелом состоянии, требующих наблюдения и ухода, - на средних.
Все виды санитарного транспорта должны иметь знак Красного Креста.
Десмургия
Учение о повязках и способах их наложения называется десмургией.
Повязка - средство длительного лечебного воздействия на рану, патологический очаг, часть организма больного с использованием различных материалов и веществ путем их удержания на необходимом участке тела пациента.
Основные повязки
Косыночная
Косыночную повязку в настоящее время применяют редко, в основном как средство оказания первой помощи в домашних условиях. Обычно используют треугольный отрезок хлопчатобумажной ткани или марли.

Рис. 2.1.43. Косыночная повязка:
а - на голову; б - на верхнюю конечность; в - на промежность
Пращевидная
Праща – полоса ткани, рассеченная в продольном направлении с двух концов с оставлением в центре не рассеченного участка. Пращевидная повязка очень удобна для наложения на выступающие части тела, особенно на голове. Фиксация перевязочного материала здесь клеем или лейкопластырем невозможна, а бинтовые повязки весьма громоздки и недостаточно надежны.
В настоящее время пращевидная повязка используется в трех вариантах: при ранах в области носа, на подбородке, и в затылочной области. Часто вместо полосы ткани используют широкий марлевый бинт или разрезанный трубчатый бинт – ретиласт (рис. 2.1. 44).
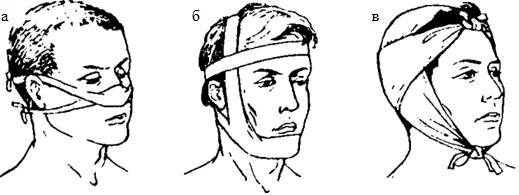
Рис. 2.1.44. Пращевидная повязка:
а - на нос; б- на подбородок; на затылочную область
3. Бинтовые повязки:
· Циркулярная
Циркулярная (круговая) повязка является началом любой бинтовой повязки, а также может быть самостоятельной повязкой при наложении на небольшие раны. Особенность повязки в том, что каждый последующий тур укладывают точно на предыдущий.
· Спиральная
Спиральная повязка применяется для закрытия большего размера ран на конечностях или туловище. Является классической бинтовой повязкой, при которой выполняются все правила бинтования. В частности, туры перекрывают предыдущие на 1/2 - 2/3.
На участки конечностей, близкие по форме к цилиндру (бедро, плечо), накладывают обычную спиральную повязку; близкие по форме к конусу (голень, предплечье) - спиральную повязку с перегибами. При этом перегибы желательно делать на одной поверхности, не натягивая бинт и чередуя их с обычными турами.
При наложении спиральной повязки на палец начинать и заканчивать ее надо на запястье для предотвращения сползания повязки. При этом туры с пальца на запястье должны идти только по тыльной поверхности ладони.
· Ползучая
Ползучая повязка напоминает классическую спиральную, но отличается тем, что туры не перекрывают друг друга.
Такую повязку накладывают при наличии на конечности множественных ран (например, после флебэктомии по поводу варикозного расширения подкожных вен нижней конечности) для предварительной фиксации на ранах перевязочного материала, затем переходя на спиральную повязку.
· Крестообразная (восьмиобразная)
Крестообразную (или восьмиобразную) повязку накладывают на поверхности с неправильной конфигурацией. В основном применяется при повязках на грудь, затылочную область и голеностопный сустав,
· Черепашья (сходящаяся и расходящаяся)
Черепашью повязку накладывают на коленный и локтевой сустав. Она обеспечивает надежную фиксацию перевязочного материала в этих подвижных областях. В зависимости от порядка наложения туров различают два равноправных ее вида - сходящуюся и расходящуюся (рис. 3.6а).
· Возвращающаяся
Используется для наложения повязок на культю конечности, на кисть. Обеспечивает закрытие торцевой поверхности. Для этого часть туров накладывают вертикально через торец культи (кисти), а фиксируются они горизонтальными турами у ее основания.
· Колосовидная
Колосовидная повязка применяется при наличии ран в области надплечья, плечевого сустава и верхней трети плеча. Наложение других видов повязок в этой области не дает надежной фиксации: при малейшем движении повязка сползает на плечо вниз.
· Повязка Дезо
Повязка Дезо - один из видов иммобилизующей повязки, накладываемой обычным марлевым бинтом. Применяется для обездвиживания верхней конечности как средство первой помощи, транспортной иммобилизации и вспомогательной иммобилизации после операций.
Особенность повязки: при наложении на левую руку бинтование начинают слева направо, на правую - справа налево (исключение из общих правил бинтования).
· Повязки на голову
Основные бинтовые повязки на голову - это шапочка Гиппократа, чепец и повязки на один и оба глаза.
Шапочка Гиппократа накладывается с помощью двуглавого бинта или двух отдельных бинтов. Одним из них делают туры в сагиттальном направлении от лба к затылку и обратно, постепенно смещая их для закрытия всей поверхности головы. При этом вторым бинтом делают циркулярные туры, фиксируя каждый тур первого бинта.
Чепец - наиболее простая и удобная повязка на волосистую часть головы, при которой возможно закрыть и затылочную область. Начинают наложение повязки с того, что через голову на теменную область кладут завязку из бинта, концы которой свисают вниз (их обычно держит пострадавший, слегка натягивая вниз).
Туры бинта начинают с циркулярного, постепенно «поднимая» их к центру волосистой части головы. При наложении туров бинт каждый раз оборачивают вокруг завязок. После закрытия турами всей волосистой части головы завязку связывают под нижней челюстью, к ней фиксируют и конец бинта.
Методика наложения повязок на один и оба глаза в определенной степени напоминает восьмиобразную повязку. Важно отметить, что при правильном наложении повязки уши, нос и рот должны оставаться полностью открытыми.
Все перечисленные виды повязок имеют свои преимущества и недостатки. В каждом конкретном случае выбирается наиболее подходящий способ фиксации на ране перевязочного материала (рис. 2.1.45).

Рис. 2.1.45. Бинтовые повязки:
а - спиральная с перегибами; б - повязка на палец; в - крестообразная повязка на грудь, г - на затылок; д - на голеностопный сустав; е - черепашья повязка (сходящаяся и расходящаяся); ж - возвращающаяся повязка на кисть; з - колосовидная повязка; и - повязка Дезо; к - шапочка Гиппократа; л - чепец; м - монокулярная на глаз; н - бинокулярная на оба глаза
Общие правила наложения бинтовой повязки
1.Больного следует уложить или усадить в удобное положение, чтобы бинтуемая область тела была неподвижна и доступна.
В случаях ранений головы, шеи, груди, верхних конечностей, если позволяет состояние раненого, повязку удобнее накладывать усадив пострадавшего. При ранении живота, области таза и верхних отделов бедра, повязка накладывается в положении лежа на спине, а таз пострадавшего следует приподнять, подложив под крестец сверток из одежды или скатку шинели.
2.Бинтуемая часть конечности должна находится в положении, в каком она будет находиться после наложения повязки.
Для плечевого сустава – это слегка отведенное положение плеча, для локтевого сустава - согнутое под прямым углом предплечье. Область тазобедренного сустава бинтуют при выпрямленном положении конечности, коленного сустава - конечность слегка согнута в суставе, голеностопного сустава - стопа устанавливается под углом 90 градусов к голени.
3.Бинтующий должен стоять лицом к больному, чтобы иметь возможность вести наблюдение за его состоянием и избегать ненужного травмирования при наложении повязки.
4.Ширина бинта выбирается соответственно размерам раны и бинтуемого сегмента тела.
5.Бинт раскатывают слева направо, против часовой стрелки. Головку бинта, как правило, держат в правой руке, а свободный конец - в левой.
Исключение составляют: повязка на левый глаз, повязка Дезо на правую руку, колосовидные повязки на правый плечевой и тазобедренный суставы и первый палец правой стопы. При наложении этих повязок бинт раскатывают справа налево.
6.Бинтование всегда производят от периферии к центру (снизу-вверх).
7.Бинтование начинают с 2 - 3 закрепляющих туров (т.е. круговых витков) бинта. Закрепляющие туры накладываются на наиболее узкую неповрежденную область тела около раны.
8.Каждый последующий оборот бинта должен перекрывать предыдущий на половину или на две трети его ширины.
9.Бинт раскатывают не отрывая его головки от поверхности тела, что обеспечивает равномерное натяжение бинта на всем протяжении повязки.
10.Если бинт израсходован, а бинтование необходимо продолжить, тогда под конец бинта подкладывают начало нового и укрепляют круговым туром; затем бинтование продолжают.
11.Бинтование рекомендуется завершать 2-3 круговыми турами, наложенными в проекции закрепляющих туров, с которых начиналось бинтование.
12.Повязка завершается надежным закреплением конца бинта.
Конец бинта разрезают (разрывают) продольно, полученные полосы перекрещивают между собой, затем обводят вокруг бинтуемого сегмента и завязывают узлом. Закрепить конец бинта можно также английской булавкой, полосками лейкопластыря, прошить нитками, либо продернуть кровоостанавливающим зажимом сквозь туры бинта и завязать узлом.
13.Узел, которым закреплен конец бинта не должен находиться: в проекции раны (другого повреждения), на затылочной и височной области, на спине, на подошвенной поверхности стопы, на ладонной поверхности кисти.
14.Правильно наложенная повязка должна быть аккуратной, экономичной, полностью закрывать перевязочный материал наложенный на рану, не должна причинять больному беспокойства.
15.При оказании первой помощи на поле боя или на месте происшествия при несчастных случаях не всегда возможно полностью выполнить перечисленные правила бинтования. Однако, в любых условиях повязка должна быть наложена умело и качественно, чтобы оказывать лечебное воздействие.
Техника бинтования
Необходимо выбрать соответствующий размер бинта (при повязке на палец - 5-7 см шириной, на голову - 10 см, на бедро - 14 см и т. д.).
16.Повязку накладывают от периферии к центру, от неповрежденного участка - к ране.
17.При наложении повязки головка бинта должна находиться в правой руке, полотно - в левой. Головка бинта должна быть открытой, что способствует равномерному ровному раскатыванию бинта. Свободная длина полотна не должна превышать 15 - 20 см.
18.Любая повязка начинается с наложения циркулярных туров (тур - оборот бинта) для закрепления конца бинта.
19.Туры бинта накладывают слева направо (по отношению к бинтующему), при этом каждый последующий тур обычно перекрывает предыдущий на 1/2 - 2/3.
20.При наложении повязки на конические участки конечности следует делать перегибы бинта.
21.Фиксировать (завязывать) концы бинта не следует на области раны, на сгибательных и опорных поверхностях.
Готовая бинтовая повязка должна удовлетворять следующим требованиям:
- повязка должна надежно выполнять свою функцию;
- (фиксация перевязочного материала на ране, иммобилизация, остановка кровотечения и др.);
- повязка должна быть удобной для больного;
- повязка должна быть красивой, эстетичной.
Синдром длительного сдавления (СДС)
СДС - патологическое состояние, возникающее в результате массивного длительного сдавления мягких тканей нижних и верхних конечностей, которое характеризуется тяжелым клиническим течением и высокой летальностью.
Наибольшее значение в развитии этого синдрома имеют три фактора:
- боль, приводящая к травматическому шоку;
- травматическая токсемия, обусловленная всасыванием продуктов распада из поврежденных тканей;
- плазмопотеря, возникающая вторично в результате массивного отека поврежденных конечностей.
Последовательность действий при оказании ПМП:
1.одновременно с освобождением пострадавшего от сдавления провести наложение жгута выше уровня сдавливания;
2.устранить дыхательную недостаточность (придание удобного положения, очистка верхних дыхательных путей, БРМ и т.д.);
3.провести простейшие противошоковые мероприятия;
4.наложить асептические повязки на раны, ссадины;
5.произвести тугое бинтование и иммобилизацию конечности для предупреждения отека и плазмопотери;
6.произвести охлаждение конечности (обкладывание льдом, холодной водой);
7.транспортировать пострадавшего в ЛПУ.
Травматическая ампутация конечности
Травматическая ампутация конечности - отрыв или отсечение конечности.
Последовательность действий при оказании ПМП:
1.произвести временную остановку кровотечения;
2.провести простейшие противошоковые мероприятия;
3.наложить на культю асептическую повязку и провести иммобилизацию;
4.ампутированную конечность укрыть стерильным материалом и уложить в целлофановый пакет;
5.обложить ампутированную конечность льдом;
6.вызвать скорую медицинскую помощь, либо самостоятельно транспортировать пострадавшего в ЛПУ (в зависимости от ситуации).
Ожоги
Ожоги – это повреждения, вызываемые действием высокой температуры (пламя, горячий пар, кипяток) или едких химических веществ (кислоты, щелочи).
Ожоги подразделяются на 4 степени:
- 1-я степень – эритема;
- 2-я степень – пузыри;
- 3-я степень – омертвление поверхностных (3а), всех (3б) слоев кожи;
- 4-я степень – обугливание кожи.
По тяжести, течению и исходам лечения ожоги подразделяются на поверхностные – 1, 2, 3а степени и глубокие -3б и 4 степени.
Поверхностные ожоги способны к самостоятельному восстановлению, для заживления глубоких ожогов требуется пересадка собственной кожи с не поврежденных участков.
Термические ожоги
Тяжесть состояния пострадавших зависит от площади ожога и его глубины. При обширных (более 10% тела) и глубоких ожогах нередко развивается ожоговая болезнь.
В мирное время термические ожоги чаще возникают от воздействия пара, кипятка и других нагретых жидкостей, реже - пламени и расплавленного метала.
Последовательность действий при оказании ПМП:
1.устранить действие поражающего фактора на пострадавшего (потушить горящую одежду обливанием водой, накрыть одеялом и т.д.);
2.пострадавшего вывести (вынести) из зоны пожара, для предупреждения отравления продуктами горения;
3.место поражения обливать холодной водой в течение 10 - 15 минут, или приложить пакет со снегом, льдом;
4.провести простейшие противошоковые мероприятия;
5.наложить асептические повязки (приставшие остатки одежды не удалять, пузыри не вскрывать, повязка не должна содержать красителей, масел);
6.транспортировать пострадавшего в ЛПУ.
Химические ожоги
Химические ожоги возникают от воздействия на кожу и слизистые оболочки концентрированных кислот и щелочей, фосфора и некоторых солей тяжелых металлов.
Кислоты и соли тяжелых металлов вызывают коагуляционный некроз, при котором образуется плотный струп, препятствующий повреждающему действию химического вещества на глубжележащие ткани. Щелочи вызывают колликвационный некроз, при котором струп мягкий. Поэтому ожоги щелочами обычно более глубокие.
Характерная окраска струпа:
- азотная кислота - желтый струп;
- серная кислота - коричневый или черный;
- соляная кислота - белый;
- уксусная кислота - светло-серый;
- щелочи - струп белого цвета.
Последовательность действий при оказании ПМП:
1.устранить действие травмирующего фактора;
2.ожоговую поверхность обмыть холодной водой в течение 15 - 20 минут (при ожогах известью или фосфором сначала необходимо сухим путем удалить остатки вещества и лишь после этого приступать к обмыванию водой обожженной кожи);
3.ожоги кислотами обмыть слабыми растворами щелочей (2% раствор гидрокарбоната натрия), ожоги щелочами – слабыми растворами кислот (2% раствор уксусной или лимонной кислоты);
4.провести простейшие противошоковые мероприятия;
5.на ожоговые раны наложить сухие асептические повязки;
6.транспортировать пострадавшего в ЛПУ.
Отморожение
Отморожение - повреждение тканей в результате длительного воздействия низкой температуры. Факторами, способствующими отморожению, служат состояние опьянения, кровопотеря, влажная одежда, тесная обувь, утомление, голод и др.
Отморожения, как и ожоги, подразделяются на четыре степени
Отморожение 1-й степени независимо от локализации и площади поражения не приводит к существенным изменениям в состоянии пострадавшего. Длительность воздействия холодового фактора обычно невелика. Снижение температуры тканей незначительно. Бледность кожи при отогревании сменяется эритемой; иногда кожа приобретает синюшную или мраморную окраску. После согревания полностью восстанавливаются тактильная и болевая чувствительность, активные движения пальцами кисти и стопы. Характерен отек кожи на всей области поражения. Перечисленные признаки отморожения исчезают на третьи-седьмые сутки после действия холода.
Отморожение 2-й степени проявляется образованием пузырей, появляющихся на вторые-третьи сутки после воздействия холода. Пузыри наполнены прозрачной жидкостью, как и при ожогах, близкой по составу к плазме. Дном вскрытых пузырей является сосочко-эпителиальный слой кожи, болезненный при дотрагивании. Утраченные элементы полностью восстанавливаются через 1 - 2 недели, грануляции и рубцы не образуются, ногти отпадают, но отрастают вновь.
Отморожение 3-й степени возникает при более длительном воздействии холода. Наряду с кожей поражается и подкожная клетчатка. Омертвевшие участки покрыты пузырями, наполненными кровянистым содержимым. Отек развивается в первые сутки, а иногда - через несколько часов после отогревания конечности. Если пузыри еще не образовались, то кожа поврежденных участков чаще багрово-цианотичного цвета, на ощупь холодная (в отличие от отморожений 1 - 2-й степеней). Раневая поверхность после снятия пузыря вследствие омертвения тканей нечувствительна к болевым раздражениям. Отторжение некротизированных тканей заканчивается на второй-третьей неделе. После отторжения развиваются грануляции и, если пострадавшему не пересаживается собственная кожа, образуются рубцы. Регенерация ногтей не происходит.
Отморожение 4-й степени происходит при длительном воздействии холода. Омертвевают все слои мягких тканей. Граница поражения в глубину проходит на уровне костей и суставов. Температура кожи в первые часы реактивного периода значительно снижена. Отмороженные участки бледны или синюшны, пузыри наполнены геморрагической жидкостью. Развитие отека происходит через 1 - 2 ч после отогревания конечности. Он, как правило, увеличивается в направлении к центральным отделам конечности. В последующем развивается мумификация (высушивание) или, реже, влажная гангрена тех или иных отделов кисти, стопы.
По аналогии с ожогами холодовую травму 1-й и 2-й степеней можно оценить как поверхностную, 3-й и 4-й - как глубокую.
Последовательность действий:
1.пострадавшего поместить в теплое помещение;
2.при незначительных отморожениях открытых участков кожи - растереть кожу до покраснения чистой тканью, сухой мягкой варежкой, ладонью (запрещается растирать снегом и льдом);
3.при обширных отморожениях кистей, стоп наложить асептические термоизолирующие повязки, которые снимаются только после полного согревания конечности (появление чувства жара и боли);
4.провести простейшие противошоковые мероприятия;
5.транспортировать пострадавшего в ЛПУ.
Обморок
Обморок - кратковременная потеря сознания вследствие недостаточного снабжения кровью головного мозга. При этом человек падает, бледнеет, покрывается потом, руки и ноги становятся холодными, пульс – слабым и учащенным, дыхание – поверхностным, зрачки расширяются. Глубокий обморок сопровождается потерей чувствительности. Иногда обморок бывает настолько глубоким, что человек кажется умершим. У пострадавшего, находящегося в
Дата добавления: 2017-09-19; просмотров: 975;
