ОСТРОЙ КОРОНАРНОЙ ПАТОЛОГИИ
РОЛЬ ЭЛЕТРОКАРДИОГРАФИИ В ДИАГНОСТИКЕ
В условиях догоспитального этапа, кроме правильно поставленного диагноза важна тактика. Это положение касается не только врачей скорой помощи, но и поликлиник, так как работа этих двух звеньев, представляющих догоспитальный этап, тесно связана. И вот здесь, как мы увидим из примеров, наши коллеги оказываются, мягко говоря, не на высоте. В некоторых поликлиниках больному, после записи ЭКГ, предлагают придти за результатом … завтра, или … послезавтра. Каждому врачу, должно быть ясно, что «послезавтра» можно придти за результатом крови, мочи, даже глюкозы. Но если записывалась электрокардиограмма больному, которого беспокоят боли в сердце…
Приведем несколько примеров, взятых из практики, из реальной жизни скорой помощи:
- Скорая помощь приехала к больному, который умер у дверей своей квартиры, он возвращался из поликлиники, в руке была зажата нерасшифрованная электрокардиограмма.
- Из поликлиники одного из районов города на станцию скорой помощи поступил вызов на перевозку больного инфарктом миокарда из дома. При передаче вызова предупредили, что предварительно бригада должна заехать в поликлинику за электрокардиограммой и направлением. У врача кардиологической бригады это вызвало недоумение: почему электрокардиограмма, по которой диагностирован инфаркт миокарда находится в поликлинике, а больной – дома? При сборе анамнеза выяснилось, что больной с жалобами на загрудинные боли обратился в поликлинику, его осмотрел врач, была записана электрокардиограмма и больного отпустили домой. Спустя несколько часов, после расшифровки ЭКГ, «вдогонку» и была вызвана кардиологическая бригада, приезда которой больной, естественно, не ожидал.
Чтобы не быть обвиненным в необъективности приведем несколько примеров, имеющих конкретную «адресность»: (название поликлиник из этических соображений мы не приводим).
Больной М. , Диагноз ИБС, острый инфаркт миокарда, передней стенки. Диагноз был установлен в поликлинике, куда больной обратился по поводу загрудинных болей. Прибывшая для госпитализации больного бригада скорой помощи застала его в верхней одежде, сидящим на стуле в коридоре поликлиники.
Больной Г. 62 лет, диагноз: Инфаркт миокарда переднебоковой локализации. Диагноз также был установлен в поликлинике. К моменту приезда скорой помощи больной сидел на стуле в кабинете врача. В обоих случаях диагноз инфаркт миокарда с зубцом Q был подтвержден электрокардиографически.
Кардиологическая бригада 19.06. выехала к больной Ш. При сборе анамнеза выяснилось, что 16.06. больная обращалась в поликлинику по поводу удушья. Больная вернулась домой (не обследована), три дня испытывала удушье и 19.06. вынуждена была вызвать скорую помощь. С диагнозом «ИБС, повторный крупноочаговый инфаркт миокарда (с зубцом Q), осложненный отеком легких, клинической смертью», из которой была выведена бригадой скорой помощи, больная была госпитализирована в горбольницу № 14, где в тот же день погибла.
24.01.08. кардиологическая бригада выехала в одну из городских поликлиник. При сборе анамнеза врач выяснила, что больной В. пришел на приём к хирургу по поводу ранки на культе ноги (он носит протез). В поликлинике внезапно почувствовал боли за грудиной. Больному была записана ЭКГ, на которой имелись убедительные признаки инфаркта миокарда по передней и боковой стенкам левого желудочка. С целью купирования ангинозного приступа больному было введено: кеторол – 30 мг, кордиамин -2,0, сульфокамфокаин – 2,0 (способ введения не указан). Автор специально приводит перечень введенных препаратов, чтобы показать «адекватность» обезболивания коронарного больного в XXI веке, причём не в какой-нибудь провинциальной, а в одной из центральных поликлиник крупного областного центра! Для госпитализации была вызвана кардиологическая бригада. Приводим запись из карты вызова: «Больной лежит на скамейке, в холле, у регистратуры. Рядом охранник и регистратор. Жалобы на интенсивные боли за грудиной, продолжительность – более 30 минут».
Примечание. Кабинет ЭКГ находится на втором этаже, это значит, что больному с инфарктом миокарда, необезболенному, без одной ноги, было позволено спуститься на первый этаж!
Больной был обезболен кардиологической бригадой, во время погрузки больного в автомобиль скорой помощи, внезапно наступила клиническая смерть. Сразу начаты реанимационные мероприятия: непрямой массаж сердца, ИВЛ мешком Амбу, ЭИТД разряд 250 дж. В течение первой минуты восстановилось спонтанное дыхание, АД 130/80 мм рт ст., ЧСС – 100 в 1 мин. Больной доставлен в клинико-диагностический Центр «Кардиология». (Из записи в карте вызова).
Мы вправе предположить, что грубое нарушение режима: (больному инфактом, не обезболенному, без одной ноги разрешают спуститься на первый этаж) и могло стать причиной наступления клинической смерти. Мы также вправе предположить, что только благодаря грамотным действиям бригады во главе с врачом М.Ф. Зубрицкой больной остался жив.
(Электрокардиограмму болного В. (Рис. 1), см. на следующей странице ).
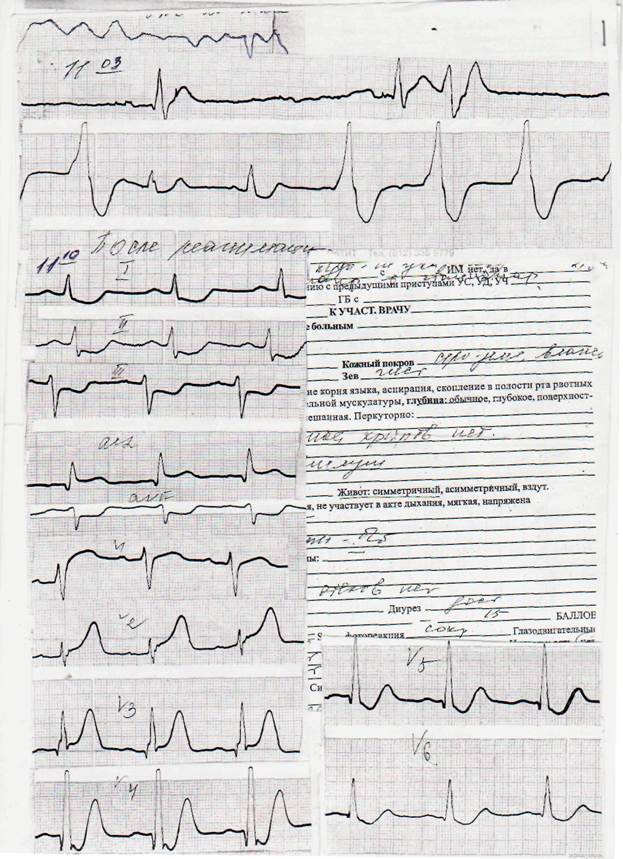 Рис. 1
Рис. 1
|
24.12.09. кардиологическая бригада выехала в поликлинику (опустим её номер) для госпитализации больной в горбольницу № 7. Диагноз, который был передан при вызове «нестабильная стенокардия». Такой же диагноз был указан и в направлении. По приезде кардиологической бригады выяснилось, что на электрокардиограмме, записанной в поликлинике (больная сама пришла на приём к врачу), в отведениях V2, V3, V4. - отрицательные (коронарные) зубцы Т, что никак не может соответствовать диагнозу «нестабильная стенокардия». (См. Рис .2), тем более, что на ЭКГ, записанной 22.12.09. бригадой скорой помощи, (больная принесла её с собой в поликлинику) этих коронарных зубцов не было (См. рис.2). 22.12.09. больная вызывала скорую помощь, но от госпитализации и активного вызова участковому врачу - отказалась.
Таким образом, на ЭКГ, снятой в поликлинике, налицо инфаркт миокарда не менее, чем суточной давности.
Нужны ли ещё примеры? Очевидно, нет необходимости продолжать. Как было бы хорошо, если бы перечень этих «перлов» больше не пополнялся.
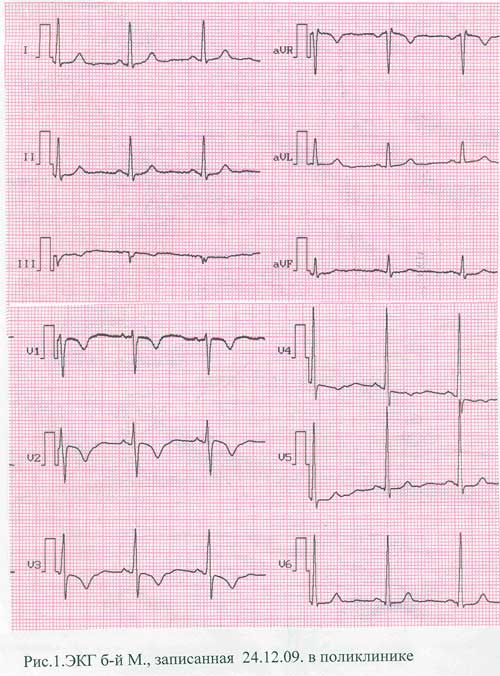
Рис.2.
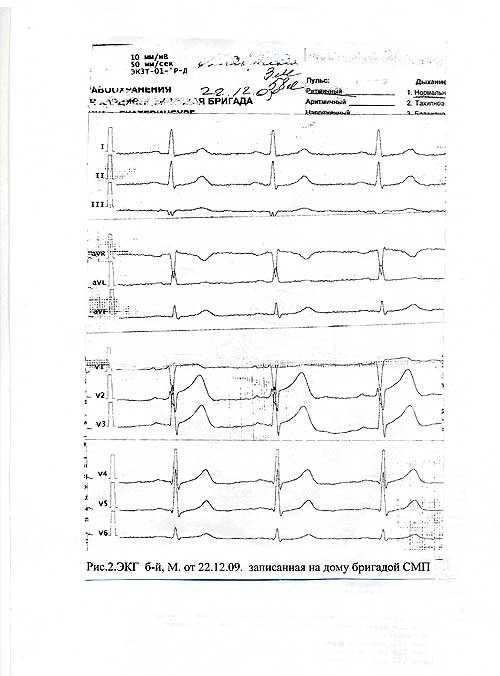
Рис. 3
Электрокардиография является ценным диагностическим средством, позволяющим с достаточно высокой точностью получить информацию о состоянии электрической активности сердечной мышцы. Информацию о механической, сократительной (пропульсивной) способности миокарда дают другие методы – баллистокардиография, кинетокардиография, реокардиография . В скорой помощи широкого распространения они не получили.
· Сравнивая полученную запись с формой нормальной электрокардиограммы можно делать заключение о тех или иных изменениях в работе сердечной мышцы.
Однако, при оценке полученных данных необходимо помнить, что данный метод при всей информативности не является абсолютным, К любому диагностическому средству, применимо правило, согласно которому, наличие патологических данных может подтвердить диагноз, тогда как их отсутствие не дает права отказаться от предполагаемого диагноза. Другими словами, последнее слово принадлежит клинической картине. Не является исключением из этого правила и ЭКГ. Особенно это положение касается таких проявлений ИБС как стенокардия, предынфарктное состояние (ОКС, в частности, с нестойким подъемом сегмента ST или без подъёма этого сегмента), когда нет органических изменений в миокарде, а преходящая ишемия может не найти своего отражения на ЭКГ. По мнению ряда отечественных и зарубежных авторов при остром инфаркте миокарда информативность ЭКГ составляет всего 56% [26]. Поэтому переоценка диагностической роли ЭКГ, ожидание убедительных изменений при однократной встрече с больным может привести к запоздалой диагностике, которая в случае острых проявлений ИБС может иметь для больного весьма серьезные последствия. Задача врача скорой помощи, как и любого врача, не констатировать катастрофу, а попытаться диагностировать ее приближение на «дальних подступах», чтобы предпринять необходимый комплекс мероприятий для недопущения её наступления.
В многотомном руководстве по кардиологии (1982 г.) академик Е.И.Чазов пишет: «Даже данные, полученные с помощью, казалось бы таких «непогрешимых» методов исследования, например электрокардиографии, необходимо рассматривать вместе со всем комплексом клинических симптомов» [7]. И если вы смогли увидеть на снятой вами пленке какие-либо изменения, не торопитесь радоваться своим диагностическим успехам. Врач скорой помощи встречается с больным, который, как правило, находится вне лечебного учреждения, поэтому, кроме правильной интерпретации полученной записи, постановки правильного диагноза, назначения терапии - предстоит определить судьбу больного: нужно его госпитализировать, или нет, если нужно, то куда, если больной остается дома, кто будет его наблюдать. Другими словами - решить тактическую задачу. Это тоже отличает работу врача скорой помощи от работы врача стационара.
Уже упоминалось, что задача данной работы - помочь врачу, особенно начинающему, знакомому лишь с основами электрокардиографии, применить свои знания на практике, избежать вероятных ошибок, от которых может зависеть судьба больного (и, кстати, Ваш авторитет, репутация, авторитет Вашего учреждения, которые, надо полагать, Вам не безразличны). Избежать ошибок, промахов, совершенных либо по незнанию, либо (чего греха таить) – по небрежности: второпях не увидел блокаду, наклеил отведения «вниз головой», перепутал цвета электродов и т. д. Или эти огрехи допустил помощник, а врач не проследил. Помочь врачу, (самостоятельно работающему фельдшеру) избежать всего этого – главная задача данной брошюры
Далеко не все врачи утруждают себя тщательным анализом полученных ими ЭКГ - данных. Аргумент: «Мы не функционалисты, нам это не нужно!» За этой фразой ясно видно стремление скрыть свое незнание и нежелание к совершенствованию. Именно результатом поверхностного, беглого «просмотра» ЭКГ, который нельзя даже назвать анализом, являются стандартные, шаблонные, безликие заключения, такие как: «диффузно-дистрофические изменения в миокарде» там, где их нет, и «ЭКГ без отрицательной динамики», как будто положительная не заслуживает внимания, или «ЭКГ для сравнения нет». Такое, с позволения сказать, заключение можно взять от одной электрокардиограммы и подставить к другой. Ничего не изменится. К счастью, все меньше становится врачей, которые «защищались» такой фразой: «Ну, грубую патологию, я увижу». Но ведь задача врача скорой помощи увидеть не «грубую патологию», т. е. констатировать свершившийся факт, а самые ранние, может быть едва заметные изменения, когда патологический процесс еще в самом начале, на функциональном уровне. Именно на этом этапе можно (нужно!) попытаться предотвратить дальнейшее развитие патологического процесса. А увидеть монофазную кривую, «кошачью спинку», чему особенно радуются студенты, узнав ее, – заслуга невелика. Общаясь со студентами в процессе проведения занятий на цикле СМП, приходится констатировать, что их знание диагностики инфаркта миокарда по данным электрокардиограммы, иногда ограничивается этой самой пресловутой «кошачьей спинкой». Думается, что упрек в такой «эрудиции» должен быть адресован не только в адрес студентов… . Тем более досадно, когда ошибку совершает не молодой неопытный врач, а врач, давно работающий. В данном случае, больше подойдёт термин не ошибка, а дефект в работе, так как ошибка подразумевает добросовестное заблуждение. Ошибку можно оправдать, когда постановка диагноза была сопряжена с определёнными сложностями: атипичное проявление болезни, в частности, по причине малого времени от начала приступа, необычный возраст больного и т. д. А о какой ошибке может идти речь, когда вполне убедительная клиника и не вызывающая сомнения ЭКГ-картина? . В этом случае мы имеем дело с дефектом в работе, причём грубым. Элементарная безграмотность. По определению -Дефект – любое несоответствие реального действия требуемому.
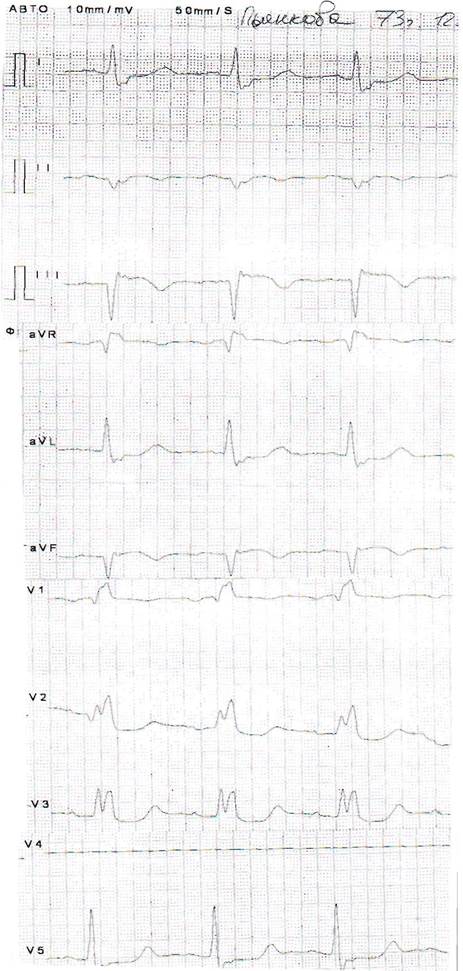
Приведём выдержки из карты вызова № 930, 12.04.12. Врач Л. выехал к больной П. 73 лет. Жалобы: диффузная головная боль, тошнота, колющая боль в межлопаточной области. Анамнез: Головная боль, тошнота и колющая боль в межлопаточной области в течение 8 часов. Принимала лозап, но улучшения не было. Наблюдается с артериальной гипертонией и остеохондрозом в поликлинике. Органы кровообращения:
Сердце- тоны приглушены, ритмичные, акцент II тона на аорте. Артериальное давление 180/120 мм.рт.ст.( обычное для больной – 140/80).. Пульс ритмичный, 82 уд. в 1 мин. Со стороны других органов и систем – без особенностей. Больной записана электрокардиограмма. ( см. рис.4., стр.18.) Заключение ЭКГ, сделанное врачом: Ритм синусовый, 82 удара в 1 мин., ПБПНП Гиса. ( Текст приводится дословно). Диффузные изменения в миокарде. При сравнении с предыдущими ЭКГ – без динамики. Диагноз – Артериальная гипертензия. Криз. Остеохондроз грудного отдела позвоночника. Назначено: магнезия 2,5 мг, в/в на изотоническом растворе. От назначения коринфара и энапа больная отказалась. После лечения головная боль и тошнота уменьшились, артериальное давление 130/80 мм. рт. ст., больная оставлена дома, госпитализация не предлагалась, на 13.04. вызван участковый врач. 14.04.12 больная вновь вызывает скорую помощь. Фельдшер А. диагностирует острый инфаркт миокарда от 11.04.12. и вызывает кардиологическую бригаду, которая госпитализирует больную в институт кардиологии.
16.04.12. больная погибла. Секционный диагноз - наружный разрыв.
Разобранный случай - ещё одно подтверждение того, что зазубренность комплекса QRS может быть прогностически неблагоприятным признаком возможного разрыва. [15 ].
|
Анализируя карту вызова, эксперт обратил внимание на следующие дефекты:
При сборе анамнеза приступа не указано
1. Сопровождались ли раньше гипертензивные кризы болями в межлопаточной области,
2. По поводу подобных состояний вызывала ли раньше скорую помощь.
3. Что послужило причиной приступа,
4. Какова продолжительность предыдущих приступов,
5. Где диффдиагнстика ИБС и остеохондроза.
Таким образом, анамнез приступа, практически отсутствует. Говоря об эффекте после терапии, врач не указал на динамику боли в межлопаточной области, которая является одним из основных симптомов диагностики инфаркта миокарда. В заключении ЭКГ врач Л. диагностировал полную блокаду правой ножки пучка Гиса, но не увидел главного: патологического зубца Q, элевации сегмента ST и соответствующей депрессии в противоположных отведениях. Отсюда дефект диагностики, неправильная тактика: больная инфарктом миокарда оставлена дома не обезболенная. Если врач расценил состояние больной, как «средней тяжести», почему не предложена госпитализация. Чем обоснован диагноз «остеохондроз», наличием справки ? Почему не придал значения такому признаку, как глухость тонов сердца у больной с повышенным артериальным давлением.
Таким образом, из анализа разобранного случая, можно сделать следующие выводы:
1. Отсутствие анамнеза приступа,
2. Неумение анализировать электрокардиограмму,
3. Отсутствие диффдиагноза,
4. Неправильная оценка состояния больной, что привело, в свою очередь, к дефекту тактики,
По картам двух других бригад также есть замечания, но они не имеют принципиального значения, поэтому не могли повлиять на судьбу больной. Можно заметить, что не на высоте оказался и участковый врач, который видел больную 13.04.12., но разбор его дефектов – прерогатива руководства поликлиники.
Работа врача скорой помощи, действительно, существенно отличается от работы врача кабинета функциональной диагностики. И дело не только в том, что врач-функционалист работает в тиши кабинета. Он видит электрокардиограмму больного, о котором знает весьма немного, выдает заключение по электрокардиограмме, на основании которого лечащий врач, с учетом других данных поставит диагноз, назначит лечение.
Врач скорой помощи выслушивает жалобы, собирает анамнез, адаптированный для условий догоспитального этапа, т. н. анамнез приступа, принимает решение о необходимости записи ЭКГ, сам реализует его, интерпретирует полученные данные, учитывает их при постановке диагноза, и не только ставит диагноз, но назначает лечение, точнее, оказывает экстренную помощь, и кроме всего этого, избирает правильную тактику. И поэтому он, действительно, не функционалист. Его работа гораздо сложнее, шире. (Да простят меня врачи-функционалисты!) Такую поливалентность врача скорой помощи автор решил отразить в данной работе. Поэтому пусть читатель не удивляется, увидев в «Практическом пособии по применению ЭКГ» и рекомендации по сбору анамнеза, и некоторые диагностические (клинические) критерии основных форм острой коронарной патологии. Все это сделано ради одной цели – помочь врачу скорой помощи избежать ошибок, прежде всего, диагностических и успешно справится с нелегкой задачей, стоящей перед ним в повседневной работе.
Дата добавления: 2016-05-11; просмотров: 1069;
